Что такое гиперальдостеронизм
Содержание:
Лечение
Лечение может быть как консервативным, так и радикальным – все будет зависеть от стадии развития патологического процесса. Следует отметить, что на начальных этапах недуг можно устранить с помощью приема медикаментозных средств. В более запущенных случаях эффективным методом будет только операция.
Курс лечения будет зависеть от того, какая именно форма альдостеронизма имеет место, и в какой форме протекает патологический процесс. В любом случае терапевтические мероприятия должны проводиться комплексно.
Если причиной развития заболевания является опухоль, то проводится операция по ее удалению. Медикаментозная терапия может назначаться как до, так и после хирургического вмешательства.
Прием препаратов направлен на:
- стабилизацию артериального давления;
- купирование болевого симптома;
- устранение судорог;
- нормализацию оттока мочи.
В обязательном порядке лечение включает в себя диету. Питание больного должно основываться на калийсодержащих продуктах, а употребление соли необходимо свести к минимуму или исключить вовсе.
Прогноз может быть благоприятным, если лечение будет начато своевременно. Первичный тип альдостеронизма достаточно часто можно устранить путем консервативных мероприятий и соблюдения диеты. Неблагоприятные прогнозы имеет вторичная форма болезни, если этиологией выступает злокачественное образование.
Что касается профилактики, то следует проводить мероприятия по предотвращению тех болезней, которые входят в этиологический перечень. Людям, которые входят в группу риска, нужно систематически проходить медицинский осмотр для раннего диагностирования проблемы.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Заболевания со схожими симптомами:
Сахарный диабет представляет собой такое хроническое заболевание, при котором поражению подлежит работа эндокринной системы. Сахарный диабет, симптомы которого основываются на длительном повышении концентрации в крови глюкозы и на процессах, сопутствующих измененному состоянию обмена веществ, развивается в частности из-за недостаточности инсулина, как гормона, вырабатываемого поджелудочной железой, за счет которого в организме регулируется переработка глюкозы в тканях организма и в его клетках.
Альдостеронизм – клинический синдром, связанный с избыточной секрецией альдостерона в коре надпочечников. Самым мощным , продуцируемым надпочечниками, считается что он, призванный задерживать натрий в организме.
Процесс обусловлен переносом натрия из дистальных канальцев в канальцевые клетки и его обменом с калием и водородом. Подобные процессы также отмечаются в потовых железах и в кишечнике.
Контролирует секрецию ренин-ангиотензиновый механизм. Благодаря протеолитическому ферменту, локализованному в клетках почек, можно выявить резкое уменьшение объема крови, которая циркулирует в почечных артериолах. Гиперсекреция этого фермента может быть связана и со снижением скорости кровотока.
Усиленная выработка альдостерона вызывает задержку натрия и водорода, что нормализует объем крови в почках, сохраняя секрецию ренина незначительной.
От того, какие причины влияют на избыточную выработку альдостерона, определяется диагноз – первичный или вторичный альдостеронизм.
В медицинской практике его также называют синдромом Конна, связан с появлением . Заболевание обусловлено нарушением работы эндокринной системы и встречается довольно часто. Гормонально-активная опухоль локализуется в клубочковой зоне коры надпочечников.
Почечная аритмия, снижение объема крови в почках, сужение почечных сосудов могут повлиять на гиперсекрецию гормона, который и способствует развитию этого заболевания. Следует знать, что отечность и гипертония не всегда сопутствуют альдостеронизму, при синдроме Барттера эти симптомы могут полностью отсутствовать, но сохраняется гипокалиемия, алкалоз и активность ренина в плазме.
Что провоцирует / Причины Гиперальдостеронизма вторичного:
Вторичный гиперальдостеронизм наблюдается при:
- сердечной недостаточности,
- циррозе печени,
- хроническом нефрите (способствует развитию отеков).
Скорость продукции альдостерона у больных с вторичным альдостеронизмом часто выше, чем при первичном альдостеронизме.
Вторичный альдостеронизм сочетается обычно с быстрым развитием гипертензии или возникает вследствие отечных состояний. При беременности вторичный альдостеронизм представляет собой нормальную физиологическую реакцию на вызываемое эстрогенами увеличение уровня субстрата ренина в крови и активности ренина плазмы.
При гипертензивных состояниях вторичный альдостеронизм развивается вследствие первичной гиперпродукции ренина (первичный ренинизм) или на почве такой его гиперпродукции, которая обусловлена уменьшением почечного кровотока или почечного перфузионного давления. Вторичная гиперсекреция ренина следствие сужения одной или обеих главных почечных артерий, вызванного атеросклеротической бляшкой или фиброзно-мышечной гиперплазией.
Гиперпродукция ренина обеими почками возникает при тяжелом артериолярном нефросклерозе (злокачественная гипертензия) или вследствие сужения глубоких почечных сосудов (фаза ускорения гипертензии).
Лечение гиперальдостеронизма
Тактика и метод лечения гиперальдостеронизма полностью зависит от того, что стало причиной повышенной секреции альдостерона. Для этого пациенту требуется провести полное обследование у таких врачей как: нефролог, кардиолог, эндокринолог, офтальмолог.
При различных формах гипоренинемического гиперальдостеронизма проводится медикаментозная терапия калийсберегающими диуретическими препаратами (спиролактон и амилорид). Наиболее часто эта терапия используется как подготовительный этап перед операцией. Она устраняет гипокалиемию и нормализирует АД. Также показано введение препаратов калия и диетическое питание с низким содержанием соли, наряду с повышением употребления богатых калием продуктов.
Лечение рака надпочечников и альдостеромы проводится хирургическим путем. Лечение заключает в себе предварительную нормализацию водно-электролитного баланса и последующую адреналэктомию (удаление пораженного надпочечника).
Консервативная медикаментозная терапия обычно проводится для пациентов, которые страдают двусторонней гиперплазией коры надпочечников. С этой целью используются препараты спиронолактон или амилорид, комбинированные с антагонистами кальциевых каналов и ингибиторами АПФ. Если гиперальдостеронизм носит гиперпластическую форму, то правосторонняя адреналэктомия вместе с субтотальной резекцией левого надпочечника, а также полная двусторонняя адреналэктомия — малоэффективны. Если провести одно из этих оперативных вмешательств гипокалиемия исчезнет, но при этом отсутствует необходимый гипотензивный эффект (артериальное давление приходит в норму лишь в восемнадцати процентов случаев). Это может стать основной причиной острой недостаточности надпочечников.
При гиперальдостеронизме, который хорошо корректируется глюкокортикоидной терапией, назначается дексаметазон или гидрокортизон с целью нормализирования АД и избавления от гормонально-метаболических нарушений.
При вторичном гиперальдостеронизме, на фоне патогенетической терапии основного заболевания, проводится комбинированное антигипертензивное лечение с обязательным контролем уровня калия в плазме крови и проведением ЭКГ-диагностики.
Если вторичный гиперальдостеронизм возник как следствие стеноза почечных артерий, то для приведения уровня общего кровообращения и функционирования почки в норму, проводится чрескожная рентгеноэндоваскулярная баллонная дилатация, а также стентирование почечной артерии, которая была поражена. При обнаружении рениномы почки необходимо хирургическое вмешательство.
Семейная форма гиперальдостеронизма
Также существует довольно редкая семейная форма гиперальдостеронизма (при аутосомно-доминантном типе наследования). Эта патология обусловлена дефектом такого фермента, как 18-гидроксилаза, который выходит из-под контроля ренин-ангиотензиновой системы. В данном случае гиперальдостеронизм коррегируется глюкокортикоидами. Эта форма патологии характерна в основном для молодых людей, у которых в семейном анамнезе зафиксированы частые эпизоды артериальной гипертензии. Также причиной гиперальдостеронизма первичной формы может являться рак надпочечников, который способен продуцировать дезоксикортикостерон и альдостерон.
Диагностика Первичного гиперальдостеронизма:
Диагностические критерии: 1) сочетание артериальной гипертензии и миастенического синдрома; 2) гипернатриемия, гипокалиемия, гиперкалийурия, гипонат-рийурия; 3) полиурия, изо- и гипостенурия. Реакция мочи щелочная; 4) увеличение уровня альдостерона в плазме и его экскреция с мочой; 5) увеличение размеров надпочечников при ультразвуковой сонографии (компьютерной томографии или ангиографии); 6) признаки гипокалиемии на ЭКГ. Для уточнения диагноза проводятся функциональные пробы. Проба с верошпироном делается больным, получающим достаточное количество хлористого натрия (до 6 г в сутки). Опредляют исходное содержание калия в сыворотке, после чего орально в течение 3 дней назначают верошпирон (по 400 мг/сут). Повышение содержания калия более чем на 1 ммоль/л подтверждает ги-перальдостеронизм. Проба с нагрузкой хлористым натрием. В течение 3—4 дней больной получает не менее 9 г хлористого натрия в сутки. При гиперальдостеронизме отмечается снижение содержания калия в сыворотке. Проба с фуросемидом. Больной внутрь принимает 0,08 г фуросемида, и через 3 ч определяют содержание ренина и альдостерона. Повышение уровня альдостерона и снижение ренина свидетельствует о первичном гиперальдостеронизме. Дифференциальный диагноз проводится с заболеваниями, сопровождающимися синдромом артериальной гипертензии. Гипертоническая болезнь. Общие признаки: головная боль, артериальная гипертензия, гипертрофия левого желудочка сердца. Отличия: при гиперальдостеронизме отмечается сочетание артериальной гипертензии и миастеноподобного синдрома с преходящими параличами, увеличение альдостерона в плазме крови и его экскреции с мочой, объемное образование или гиперплазия коры надпочечников. Артериальная гипертензия почечного генеза. Общие признаки: стойкая артериальная гипертензия. Отличия: при артериальной гипертензии почечного генеза отсутствуют нейромышечные симптомы, отмечается резистентность к гипотензивным препаратам со стороны диастолического артериального давления. Выражен мочевой синдром (протеинурия, гематурия). Возможно повышение уровня креатинина крови, ускорение скорости оседания эритроцитов.
Симптомы
Симптоматика напрямую зависит от разновидности патологии. При гиперальдостеронизме наблюдаются признаки, характерные для синдрома Конна (фото выше), особенно на раннем этапе бесконтрольной выработки гормона альдостерона на фоне дистрофических видоизменений в коре надпочечников. Основные симптомы:
- артериальная гипертензия;
- постоянно повышенные показатели диастолического давления;
- снижение зрения;
- сосудистые поражения глазного дна;
- нарушение функций нервной, мышечной ткани вследствие недостатка калия в организме;
- слабость, быстрое переутомление;
- псевдопаралитические состояния;
- головная боль;
- нарушение водно-электролитного баланса;
- ипохондрия;
- синдром астении (психоэмоциональное расстройство);
- цефалгия;
- кардиалгия;
- тахикардия;
- миастения;
- парестезия, онемение верхних конечностей;
- судорожные подергивания мышц;
- синдром провисающей головы;
- полиурия на фоне видоизменений в почечных канальцах с отхождением мочи не более 3-ех литров в сутки.
Диагностически выявляется:
- низкая концентрация калия и завышенная концентрация ионов натрия в моче;
- высокий уровень PH на фоне накопления щелочных продуктов обмена в крови;
- высокий уровень альдостерона;
- низкий нерегулируемый даже медикаментами уровень ренина в крови;
- гипертрофия левого желудочка в ходе проведения ЭКГ.
Вторичный гиперальдостеронизм — некая компенсация первичной и часто бывает, что характерные симптомы отсутствуют. В случае задержки жидкости и накопления натрия в почках у пациентов наблюдается:
- отечность;
- гипернатриемия;
- частые позывы в туалет в ночные часы;
- повышенная тревожность;
- потливость;
- ипохондрия;
- высокие показатели давления;
- низкий уровень калия в крови;
- признаки алкалоза.
Особенность вторичного альдостеронизма — избыток натрия в мочевыделительной системе, провоцирующий повышение показателей давления, увеличение объема циркулирующей крови. В то время, как калия в организме катастрофически не хватает. Это и приводит к послаблению мускулатуры, хроническим запорам у пациентов.
При развитии первичной патологии наблюдаются застойные явления ионов натрия и жидкости в организме. За счет чего повышается кровяное давление, болит в области сердце, падает зрение, растет объем выделяемой мочи в сутки. Периодически могут наблюдаться судороги, псевдопаралич в той, иной группе мышц. Эпизодами — психоэмоциональная нестабильность, сердечная недостаточность. При этом показатели давления – стабильно высокие, могут вызвать кислородное голодание тканей, почечную хроническую недостаточность.
Клинически проявляются симптомы именно основного провоцирующего заболевания:
- дисфункция почек;
- нейроретинопатия;
- кровоизлияние глазного дна;
- атрофия сердечной мышцы;
- нефрогенный диабет.
Бывает, что симптомы практически отсутствуют или выражена гипертензия при синдроме Бартера. Чаще всего при гиперальдостеронизме вторичном начинают прогрессировать заболевания сердца, печени и почек, проявляясь в виде сердечной недостаточности, артериальной гипертензии, нефротического синдрома, цирроза печени.
Online-консультации врачей
| Консультация офтальмолога (окулиста) |
| Консультация андролога-уролога |
| Консультация анестезиолога |
| Консультация пластического хирурга |
| Консультация общих вопросов |
| Консультация семейного доктора |
| Консультация проктолога |
| Консультация сосудистого хирурга |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация гомеопата |
| Консультация нарколога |
| Консультация нефролога |
| Консультация доктора-УЗИ |
| Консультация оториноларинголога |
| Консультация онколога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Анализы и диагностика
На предмет альдостеронизма обследуют при наличии:
- Гипертензии и гипокалиемии.
- Резистентной гипертензии.
- Тяжелой формы гипертонии.
- Начало гипертонии до 20 лет.
Обследование проводится в несколько этапов. Первую ступень диагностики включает:
- Определение калия в крови.
- Определение уровня альдостерона. Забор крови делают утром в положении сидя.
- Альдостерон вырабатывается неравномерно в течение дня: максимальная выработка отмечается в 8 утра, а минимальная в 23 часа. На его уровень влияют прием мочегонных и слабительных, злоупотребление солью; использование гормональных контрацептивов, физическая нагрузка, курение, стрессовые ситуации и беременность. Если уровень этого гормона в норме, исключают другие заболевания со сходной клиникой. Если же показатели повышены, диагностическими тестами разграничивают первичный и вторичный гиперальдостеронизм.
- Альдостерон-рениновое соотношение. Этот коэффициент указывает на особенности состояния ренин-ангиотензин-альдостероновой системы. В настоящее время это надежный и доступный метод скрининга альдостеронизма. Показательным является исследование крови у больного, находящегося в вертикальном положении в течение 2 часов. Большинство исследователей считают измененным АРС равным 40. Российская ассоциация эндокринологов рекомендует считать наличие первичного гиперальдостеронизма при АРС ≥ 50. Международное эндокринологическое общество признает первичную форму при АРС ≥ 30. При сочетании гипокалиемии, уровня ренина, который не определяется и альдостерона более 550 пмоль/л — диагноз первичного гиперальдостеронизма считается установленным.
Вторая ступень обследования проводится при завышенном коэффициенте APC. Она включает следующие тесты, которые проводятся на выбор:
- натриевая нагрузка (внутривенная или пероральная);
- супрессивный тест с флудрокортизоном;
- с каптоприлом.
Третий этап — диагностика с помощью КТ.
Опухоль, продуцирующая альдостерон, определяется как небольшие слабо васкуляризованные узлы диаметром до 2 см. При идиопатическом альдостеронизме надпочечники могут быть неизмененными или иметь узловые образования. Такие методы обследования, как КТ и МРТ, важны для выяснения подтипа первичного альдостеронизма. В зависимости от этого назначается лечение. Однако, небольшие альдостеромы часто интерпретируются как идиопатическая форма альдостеронизма при двустороннем узловом поражении, в результате чего проводится медикаментозное лечение, в то время как необходимо удалять опухоль.
Катетеризация вен надпочечников. Инвазивный метод исследования, заключающийся в селективном заборе крови из вен двух надпочечников. Это достоверный метод со специфичностью 100% для определения подтипа заболевания. Он позволяет провести дифференциальную диагностику между альдостерон-продуцирующей аденомой и диффузной гиперплазией коры надпочечников. Это сложное исследование, требующее большого опыта сосудистого хирурга. Прием препаратов прекратить за 3 недели, перед процедурой корректируют гипокалиемию, которая приводит к уменьшению секреции альдостерона. После определения альдостерона в крови из двух вен определяют градиент летерализации — соотношение уровня альдостерона на стороне, где преобладает его продукция к недоминантной стороне. Если градиент латерализации составляет более 2, то имеет место односторонняя продукция альдостерона, а результат менее 2 говорит о том, что надпочечники поражены с двух сторон.
К дополнительным методам исследования относится определение глюкозы натощак и после нагрузки. У некоторых больных отмечается нарушение толерантности к глюкозе, что связано со снижением выработки инсулина на фоне гипокалиемии. У детей и подростков с отягощенной семейной наследственностью проводят генетические исследования.
Патогенез симптомов и признаков
Симптомокомплекс, который развивается вследствие повышенного уровня в крови минералокортикоидов или повышенной к ним чувствительности тканей-мишеней, называют гиперальдостеоронизмом (альдостеронизмом, гиперминералокортикоидизмом). При этом выделяют две его формы:
- первичныи гиперальдостеронизм, включающий эндокринопатии клубочкового слоя коры надпочечников;
- вторичный гиперальдостеронизм, осложняющий течение ряда неэндокринных заболеваний вследствие стимуляции синтеза минералокортикоидов на фоне повышенной активности ренин-ангиотензиновой системы.
Вторичный гиперальдостеронизм сопутствует многим заболеваниям, при которых развиваются периферические отёки. Секреция альдостерона стимулируется в этих случаях нормально функционирующим физиологическим механизмом. У больных с заболеваниями печени гиперальдостеронизм развивается вследствие недостаточного разрушения альдостерона в печени. Вторичный гиперальдостеронизм возникает и при сольтеряющей форме нефропатии.
При указанных выше заболеваниях и состояниях гиперальдостеронизм обычно не приводит к артериальной гипертензии. Однако артериальная гипертензия всегда сопутствует вторичному гиперальдостеронизму, вызванному гиперпродукцией ренина при стенозе почечных артерий и ренин-секретирующих опухолях (синдром Бартера). Кардинальным дифференциально-диагностическим лабораторным критерием первичного и вторичного гиперальдостеронизма служит уровень ренина плазмы крови, который снижен только в первом случае.
Калий при гиперальдостеронизме экскретируется с мочой в повышенном количестве, и его содержание во внеклеточной жидкости падает. Это стимулирует выход калия из клеток, что сопровождается поступлением в клетки ионов водорода, и на фоне повышенной экскреции ионов водорода с мочой при гиперальдостеронизме развивается алкалоз. Умеренное истощение запасов калия в организме сопровождается нарушением толерантности к глюкозе и резистентностью к биологическому действию АДГ (вазопрессина). Тяжёлая степень калиевой недостаточности тормозит активность барорецепторов, что иногда проявляется ортостатической артериальной гипотензией. На фоне повышенного синтеза альдостерона нередко активируется и продукция других минералокортикоидов, предшественников альдостерона: дезоксикортикостерона, кортикостерона, 18-гидроксикортикостерона.
Жалобы при гиперальдостеронизме — слабость, быстрая утомляемость, потеря выносливости и никтурия — неспецифичны и вызваны гипокалиемией. При выраженной гипокалиемии, сопровождаемой алкалозом, развиваются жажда и полиурия (с преобладанием никтурии), а также парестезии и симптомы Труссо и/или Хвостека. Часто беспокоят головные боли.
У повышенного синтеза минералокортикоидов нет каких-либо характерных физикальных признаков. Заметные на глаз отёки развиваются редко.
Повышенное АД регистрируют у большинства больных.
Ретинопатия выражена умеренно, и кровоизлияния на глазном дне появляются редко.
Сердце незначительно увеличивается в размерах влево.
Поскольку гипокалиемия развивается чаще всего на фоне лечения диуретиками, они должны быть отменены за 3 нед до исследования калия. Кроме того, диета пациента не должна быть обогащена калием или натрием. Низкосолевая диета, способствуя сохранению запасов калия в организме, может маскировать гипокалиемию.
Поскольку современный человек потребляет достаточно много натрия в составе соли (в среднем 120 ммоль/сут), то на обычном диетическом режиме гипокалиемия обычно не маскируется. И если гипокалиемия выявлена у обследуемого, не ограничивающего себя в потреблении соли или даже дополнительно регулярно подсаливающего пищу, то диагноз гиперальдостеронизма исключён без дополнительных исследований. Когда нет уверенности в том, что обследуемый потребляет достаточное количество соли, следует рекомендовать в обычную для него (без ограничений) диету добавить до 1 г соли (1/5 столовой ложки) в каждый из основных приёмов пищи. Электролиты крови исследуют на 5-й день такого диетического режима. Если при этом выявляют гипокалиемию, то исследует прежде всего активность ренина плазмы. Когда активность ренина оказывается нормальной или высокой у больного, не получавшего лечение диуретиками, по крайней мере, более 3 нед, то вероятность первичного гиперальдостеронизма чрезвычайно мала.
У больных гипокалиемией и низким уровнем ренина плазмы необходимо исследовать уровень альдостерона в моче и крови, которые при гиперальдостеронизме повышены.
Диагностика Гиперальдостеронизма первичного (синдрома Конна):
Специфических проявлений синдрома Конна не существует.
При развитии у пациентов сердечной недостаточности, инсульта или внутричерепного кровоизлияния вследствие повышения АД появляются соответствующие симптомы.
Лабораторные исследования
- Исследования содержания натрия, калия и кальция в плазме крови (биохимический анализ) могут показать увеличение содержания натрия в крови, наличие гипокалиемии и «защелачивания» крови, что является следствием действия альдостерона на почки. Также можно легко выявить относительное уменьшение содержания кальция в крови. Почти у 20% пациентов можно выявить нарушение углеводного обмена (повышение уровня глюкозы в крови), хотя диабет развивается редко. Следует учесть, что нормальное содержание калия в крови не исключает ПГА. Исследования показывают, что от 7 до 38% пациентов с ПГА имеют нормальный уровень калия в сыворотке крови. Гипокалиемия развивается при употреблении в пищу значительного количества натрия.
- Характерно снижение уровня ренина в плазме крови у пациентов с ПГА, причем эта цифра не поднимается выше определенных значений при введении мочегонных препаратов или переходе в вертикальное положение (что обычно происходит в норме). Некоторые специалисты предлагают анализ уровня ренина в плазме крови считать специальным тестом для выявления ПГА. Однако согласно некоторым данным, пониженный уровень ренина встречается и у 30% пациентов с гипертонической болезнью. Поэтому низкий уровень ренина в плазме крови не следует считать специфичным тестом для ПГА.
- Достаточно чувствительным тестом для ПГА следует считать определение отношения активности альдостерона плазмы (ААП) к активности ренина плазмы (АРП). Следует учитывать возможные взаимодействия различных препаратов при проведении теста.
- При положительном тесте на ААП/АРП отношение проводят дополнительные тесты: определение уровня альдостерона в суточной порции мочи с поправкой на уровень калия в сыворотке крови (так как эти показатели влияют друг на друга).
Инструментальное обследование
- Компьютерная томография (КТ) брюшной полости. Является обязательным методом обследования в случае ПГА. При установленном диагнозе ПГА целью КТ является определение типа патологии и возможности ее хирургического лечения (аденома надпочечника или двусторонняя гиперплазия). При КТ определяется объем операции.
- Сцинтиграфия с 131-I-йодохолестеролом используется для выявления одностороннего функционального (секретирующего гормоны) образования надпочечника. Однако данная процедура не имеет широкого распространения ввиду необходимости тщательной подготовки пациента, высокой стоимости и того, что метод редко выявляет образование больше 1,5 см в диаметре.
- Магнитно-резонансная томография (МРТ). Не является более чувствительным методом, чем КТ.
Другие методы диагностики
Постуральная проба (переход из горизонтального положения тела в вертикальное). Может использоваться в поликлинике для первичной диагностики ренин-зависимой аденомы надпочечника. В настоящее время используется редко.
Ввиду сложности дифференцировки диагноза между гиперплазией надпочечника и аденомой после КТ-исследования может быть проведена процедура взятия анализа непосредственно из вены надпочечника. При этом производится введение катетера в вену надпочечника через вену на бедре. Анализы крови берутся из обеих вен надпочечников, а также из нижней полой вены. Определяется уровень альдостерона после максимальной стимуляции АКТГ.
Общие сведения
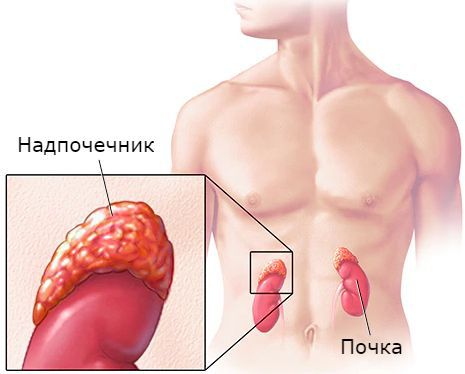
Гиперальдостеронизм — это синдром, который обусловлен повышенной секрецией минералокортикоида альдостерона. Неадекватная продукция гормона вызывает патологию сердечно-сосудистой системы (артериальная гипертензия), задержку натрия, потерю калия и угнетение ренина крови (фермента, участвующего в водно-солевом балансе и регулирующего уровень давления). Минералокортикоиды — гормоны, которые вырабатываются в корковом веществе надпочечников и регулируют обмен калия, натрия, хлора и воды.
В результате их действия поддерживается тонус мышц, артериальное давление, также они оказывают противовоспалительное действие. Альдостерон — самый мощный натрий сберегающий гормон
Сохранение натриевого баланса имеет важное значение, поскольку он является основным электролитом внеклеточной жидкости, определяет осмоляльность крови и поддерживает внутрисосудистый объем. Задержка натрия в организме при избытке альдостерона в крови вызывает увеличение объема крови и давления
Другой эффект альдостерона — усиление экскреции (выведения) калия почечными канальцами. На фоне повышенного содержания натрия в крови гипокалиемия приводит к появлению мышечной слабости (даже развиваются псевдопараличи), извращению чувствительности, уменьшению продукции инсулина и повышению нервно-мышечной возбудимости (при одновременном снижении кальция в крови появляется склонность к судорогам).
Первичный альдостеронизм — это группа патологических состояний, при которых причиной избыточной выработки альдостерона является патология надпочечников. Это собирательное понятие включает заболевания со схожими симптомами, биохимическими изменениями, но отличающиеся по патогенезу. Первичный гиперальдостеронизм включает синдром Конна (или альдостерома надпочечника), дексаметазонзависимый гиперальдостеронизм и двустороннюю гиперплазию коры надпочечников. Вторичный гиперальдостеронизм — состояние сходное с первичным, но причиной повышенной выработки альдостерона не является патология надпочечников. Вторичный развивается при хронических заболеваниях сердца, почек, печени и при этой форме повышается синтез ренина и альдостерона.
Ранняя диагностика первичной формы гиперальдостеронизма имеет важное значение, поскольку это состояние неблагоприятно влияет на функцию почек, состояние сердца и сосудов. Больные находятся в группе риска по развитию ишемической болезни сердца, инфаркта миокарда, фибрилляции предсердий
Выбор необходимого лечения зависит от точности установления диагноза.