Что такое синдром иценко кушига
Содержание:
Сопутствующие нарушения
Изредка болезнь сопровождается гиперпигментацией кожных покровов. Рассматриваемый процесс представляет собой появление различных пятен неправильной формы, которые бывают светлого и темного оттенка и отличаются от общего оттенка кожи пациента.
Еще у Кушинга упоминалось, что нарушения работы надпочечников зачастую приводят к остеопорозу, то есть истончению костных тканей скелета человека, которое часто провоцирует их переломы или деформации. Это, наверное, самое тяжелое сопутствующее заболевание, которые возникает у пациентов. Болезнь сопровождается острыми болями и в конце концов может привести к сколиозу.
Симптомы
Гиперпродукция кортизола сопровождается катаболическим эффектом – распадом белковых соединений костей, мышц, кожи и внутренних органов. Это приводит к дистрофии и атрофии тканей.
Нарушается не только белковый, но также углеводный и жировой обмен. Это проявляется ожирением в одних участках тела и атрофией в других из-за разной чувствительности к гормонам.
Симптомы синдрома Кушинга у детей аналогичные, что и у взрослых. Симптоматический комплекс при Иценко-Кушинга обширный. Заболевание приводит к изменению внешнего вида и нарушению работы внутренних органов. Симптомы гиперкортицизма, которые затрагивают внешние изменения:
- Ожирение. Вес набирается очень быстро, несмотря на то, что рацион не был изменен. Жировые отложения преимущественно откладываются на шее, вокруг подбородка, на руках, груди, животе. Нижняя часть тела, в отличие от верхней, наоборот, худеет. Это связано с тем, что мышцы атрофируются.
- Избыточный рост волос на теле.
- Ухудшение состояния кожи и волос. Из-за быстрого набора веса появляются растяжки. Кожа становится сухой, шелушится, меняется естественный цвет на багрово-мраморный. Из-за истончения кожного покрова видны сосуды. Кожа подвержена воспалительно-гнойниковым поражениям. На лице появляется угревая сыпь, на теле – гнойники, фурункулы, раны, которые плохо заживают. Волосы теряют силу, становятся тонкими и ломкими.
- Уменьшение роста на 10 см.
Болезнь Кушинга у детей проявляется замедлением роста. В результате остеопороза высока вероятность переломов костей.
Заболевание приводит к ухудшению психологического здоровья. Если поставлен диагноз Кушинга, симптомы такие:
- ухудшение интеллекта и памяти;
- апатия и депрессия;
- суицидальное поведение.
Также появляются нарушения со стороны сердечно-сосудистой и эндокринной системы, почек, ЖКТ. На фоне Кушинга развивается артериальная гипертензия, сахарный диабет, остеопороз, иммунодефицит, энцефалопатия, миопатия.
В 95% синдрома Кушинга поражаются кости, поэтому изменяется форма кистей, стоп, позвоночника и черепа.
При первых симптомах нужно пройти диагностику, не нужно ждать тяжелых изменений.
У женщин
Синдром Кушинга у женщин проявляется изменением внешности. Лицо становится полным (лунообразным), в области шеи на спине появляется «буйволиный горб», живот обвисает, руки и ноги становятся тоньше.
Из-за нарушения уровня женских половых гормонов повышается рост волос по мужскому типу. Они появляются на груди, спине, лице. Кроме этого, нарушается менструальный цикл. Иногда месячные вовсе прекращаются. Снижается либидо, женщина может становится фригидной или, наоборот, излишне чувствительной.
Симптомы гиперкортицизма
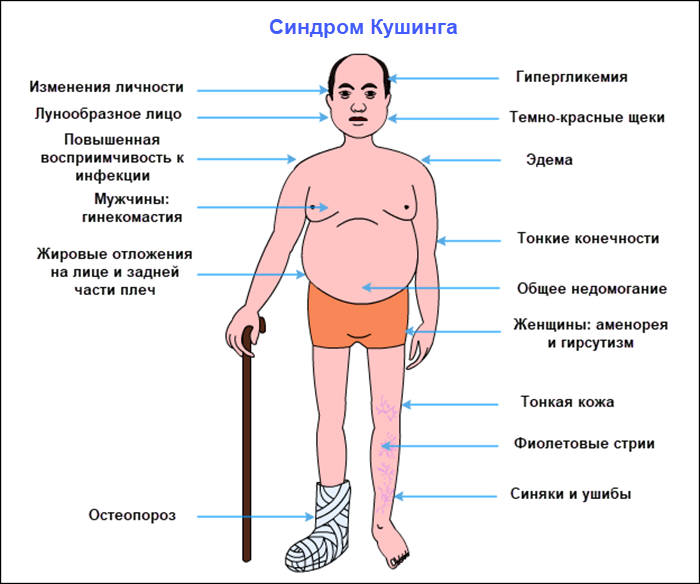
Синдром Кушинга вызывает нарушение всех функций организма и проявляется такими признаками (см. на фото):
- мраморный оттенок кожи;
- багрово-синие растяжки (стрии);
- подкожные кровоизлияния;
- лунообразное лицо;
- угревая сыпь;
- большой живот;
- атрофия мышц;
- уменьшение объема бедер и ягодиц;
- матронизм (бордово-красный цвет лица);
- истончение, сухость кожи;
- искривление позвоночного столба;
- жировые отложения в шейном отделе;
- яркий румянец;
- отеки лица.
Общие симптомы кушингоидного синдрома:
- повышение артериального давления;
- дисфункция половой системы;
- нарушение плотности костей (остеопороз);
- раздражительность;
- сильная жажда;
- частые переломы;
- высокая утомляемость;
- учащенное мочеиспускание;
- головные, мышечные боли;
- расстройство памяти;
- долгое заживление ран;
- отставание в развитии у ребенка;
- нарушения сна;
- склонность к суициду;
- ожирение;
- сутулость;
- депрессия;
- аритмия;
- агрессия;
- психоз.
Признаки заболевания у женщин

Наблюдаются характерные особенности патологии. У женщин развиваются вторичные половые признаки по мужскому типу. Отмечаются такие симптомы:
- гирсутизм – рост жестких волос на лице и теле;
- жировые скопления в верхней части туловища;
- нарушение менструального цикла;
- увеличение размера клитора;
- залысины на лбу;
- аменорея (продолжительное отсутствие менструации);
- эйфория;
- психические нарушения;
- выкидыши у беременных;
- бесплодие.
Особенности клинической картины кушингоида у мужчин
Избыточная выработка глюкокортикоидов вызывает такую симптоматику:
- уменьшение размеров, нарушение функции яичек;
- увеличение у мужчин объема молочных желез (гинекомастия);
- эректильная дисфункция (импотенция);
- снижение полового влечения;
- репродуктивные расстройства (невозможность зачатия).
Признаки адреналового криза
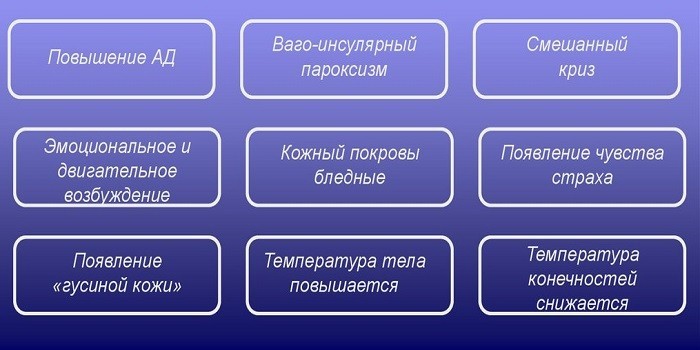
Внезапное прекращение синтеза гормонов корой надпочечников требует неотложной помощи. Возникает адреналовый криз, который при синдроме Кушинга сопровождается такими симптомами:
- резкое падение артериального давления;
- расстройство сознания;
- перебои сердечного ритма;
- уменьшение количества мочи;
- острая, сильная боль в животе;
- нарушение речи;
- галлюцинации;
- слабость;
- обморок;
- диарея;
- озноб;
- рвота;
- кома.
Диагностика
Для диагностики болезни Кушинга проводят определение уровня следующих гормонов.
- Свободный кортизол в моче в течение суток. Кортизол выводится из организма с мочой в свободном, не связанном с белками плазмы крови виде. Для анализа собирается моча в течение суток. Повышение уровня кортизола выше определенного показателя наблюдается при болезни Кушинга и синдроме Кушинга.
- Кортизол в крови. Повышается при различных стрессовых ситуациях, травмах, физической нагрузке. Выраженное увеличение его концентрации наблюдается при болезни и синдроме Кушинга.
- Адренокортикотропный гормон (АКТГ). Выделяется гипофизом (находится в головном мозге) и стимулирует работу коры надпочечников. При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон.
- Проба с дексаметазоном. Дексаметазон – синтетический глюкокортикоидный препарат. Суть теста заключается в назначении дексаметазона в течение 4 суток в определенных дозировках. Производятся анализы на содержание свободного кортизола в моче. При болезни Кушинга будет наблюдаться уменьшение уровня свободного кортизола в моче, так как будет снижено производство АКТГ гипофизом. При синдроме Кушинга опухоли различных органов, которые продуцируют АКТГ, не будут реагировать на введение дексаметазона. Уровень свободного кортизола в моче останется прежним. Этот тест помогает отличить повышение АКТГ, вызванное опухолью гипофиза, от опухолей других органов, которые продуцируют АКТГ.
Также проводят другие лабораторные исследования для выявления нарушений, вызванных болезнью Кушинга.
- Глюкоза в крови. При болезни Кушинга может развиваться диабет. Это происходит из-за нарушений углеводного обмена, вызванных высоким уровнем кортизола в крови.
- Калий, натрий, хлор в сыворотке крови. Ионы калия и натрия поддерживают водный баланс в организме, необходимы для сокращения мышц, проведения нервных импульсов. При болезни Кушинга гормональный дисбаланс вызывает повышение уровня натрия и уменьшение уровня калия в крови. Это приводит к увеличению количества жидкости в организме, мышечной слабости и другим нарушениям.
Исследования
Магнитно-резонансная томография (МРТ). Метод позволяет получить послойные изображения внутренних структур организма. При подозрении на опухоль гипофиза выполняется МРТ головного мозга с внутривенным введением специального контрастного вещества – это повышает информативность исследования. МРТ надпочечников позволяет выявить размеры, строение опухолей и других образований в надпочечниках.
Дополнительные исследования
Исследование крови из каменистого синуса. В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.
Симптоматика
Клинические проявления синдрома Кушинга разнообразны и специфичны. При патологии развивается дисфункция нервной, половой и сердечно-сосудистой систем.
- Первый признак недуга — патологическое ожирение, характеризующееся неравномерным отложением жира по телу. У больных подкожно-жировая клетчатка максимально выражена на шее, лице, груди, животе. Их лицо становится похожим на луну, щеки приобретают пурпурный, неестественный румянец. Фигура больных становится неправильной формы — полное туловище на тонких конечностях.
- На коже туловища появляются полосы или растяжки багрово-синюшного цвета. Это стрии, появление которых связано с перерастяжением и истончением кожи в тех местах, где в избытке откладывается жир. К кожным проявлениям синдрома Кушинга также относятся: угревая сыпь, акне, гематомы и точечные геморрагии, участки гиперпигментации и локального гипергидроза, медленное заживление ран и порезов. Кожа у пациентов приобретает «мраморный» оттенок с выраженным сосудистым рисунком. Она становится склонной к шелушению и сухости. На локтях, шее и животе кожный покров изменяет свою окраску, что связано с избыточным отложением меланина.
- Поражение мышечной системы проявляется гипотрофией и гипотонусом мышц. «Скошенные ягодицы» и «лягушачий живот» обусловлены атрофическими процессами в соответствующих мышцах. При атрофии мышц ног и плечевого пояса больные жалуются на болевые ощущения в момент подъема и приседания.
- Половая дисфункция проявляется нарушением менструального цикла, гирсутизмом и гипертрихозом у женщин, снижением полового влечения и импотенцией у мужчин.
- Остеопороз — снижение плотности костной ткани и нарушение ее микроархитектоники. Подобные явления возникают при тяжелом расстройстве метаболизма в костях с преобладанием катаболизма над процессами костеобразования. Остеопороз проявляется артралгией, спонтанными переломами костей скелета, искривлением позвоночника – кифосколиозом. Кости начинают истончаться и болеть. Они становятся хрупкими и ломкими. Пациенты сутулятся, а больные дети отстают в росте от своих сверстников.
- При поражении нервной системы у больных возникают различные расстройства от заторможенности и апатии до депрессии и эйфории. У больных возникает бессонница, психозы, возможны попытки суицида. Нарушение работы ЦНС проявляется постоянной агрессией, злостью, беспокойством и раздражительностью.
- К общим симптомам патологии относятся: слабость, головные боли, быстрая утомляемость, периферические отеки, жажда, частое мочеиспускание.
Синдром Кушинга может протекать в легкой, средней или тяжелой форме. Прогрессирующее течение патологии характеризуется нарастанием симптоматики за год, а постепенное развитие синдрома — за 5-10 лет.
У детей синдром Кушинга диагностируется крайне редко. Первым признаком заболевания также является ожирение. Истинное половое созревание задерживается: у мальчиков обнаруживают недоразвитие половых органов – яичек и полового члена, а у девочек возникает дисфункция яичников, гипоплазия матки, отсутствуют менструации. Признаки поражения нервной системы, костей и кожного покрова у детей такие же, как и у взрослых. Тонкую кожу легко поранить. На ней появляются фурункулы, вульгарные угри, лишаеподобные высыпания.
Беременность у женщин с синдромом Кушинга наступает редко из-за выраженной половой дисфункции. Ее прогноз неблагоприятный: наступают преждевременные роды, самопроизвольные аборты, прерывание беременности на раннем сроке.
При отсутствии своевременной и адекватной терапии синдром Кушинга приводит к развитию тяжелых осложнений:
- декомпенсированной сердечной недостаточности,
- острого нарушения мозгового кровообращения,
- сепсиса,
- тяжелой формы пиелонефрита,
- остеопороза с переломами позвоночника и ребер,
- адреналового криза с помрачением сознания, падением давления и прочими патологическими признаками,
- бактериального или грибкового воспаления кожи,
- сахарного диабета без нарушения функций поджелудочной железы,
- мочекаменной болезни.
Прогноз
В случаях длительного течения СК (независимо от этиологии) могут возникать сосудистые осложнения вследствие артериальной гипертензии. При наличии нелеченого СК даже лёгкой степени тяжести — смертность повышается в 4 раза (преимущественно по причине сердечно-сосудистых заболеваний и инфекций) по сравнению с общей популяцией. После эффективного оперативного лечения многие из проявлений СК, в т. ч. артериальная гипертензия и сахарный диабет, исчезают или ослабевают на протяжении 12 мес. Повышенный риск летального исхода по причине сердечно-сосудистых заболеваний сохраняется в течение ≈5 лет.
- Удаление аденомы/аденом коры надпочечников приводит к полному исчезновению симптомов СК. Рецидив опухоли происходит из-за повторного роста образования из фрагментов коры надпочечника, оставшихся в жировой ткани, в то же время рецидив радикально удаленной аденомы не возможен. Может быть необходимым периодическое заместительное лечение.
- Билатеральная адреналэктомия при макронодулярной и микронодулярной гиперплазии надпочечников вызывает исчезновение симптомов СК, однако необходима постоянная заместительная терапия. При синдроме Карнея прогноз зависит от вида сопутствующих изменений.
- При раке коры надпочечников прогноз зависит от степени распространенности опухоли и объёма хирургического лечения. У пациентов после билатеральной адреналэктомии обязательна постоянная заместительная терапия.
https://youtube.com/watch?v=Z8QdT581bD0
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Лечение синдрома Кушинга
Болезнь Кушинга
Цель лечения болезни Кушинга заключается в удалении или деструкции аденомы гипофиза с тем, чтобы устранить гиперсекрецию гормонов коры надпочечников, не создавая при этом гормональной недостаточности, которая потребовала бы постоянной заместительной терапии.
Возможности воздействия на аденому гипофиза в настоящее время включают ее микрохирургическое удаление, различные формы лучевой терапии и медикаментозное подавление секреции АКТГ. Воздействия, направленные на гиперкорти-золемию как таковую (хирургическая или фармакологическая адреналэктомия), используются реже.
Синдром эктопической секреции АКТГ
Полного излечения этого синдрома обычно можно добиться лишь при относительно «доброкачественных» опухолях (таких как карциноид бронхов и тимуса или феохромоцитома). Особенно трудные случаи связаны с тяжелой гиперкортикозолемией при злокачественных метастазирующих опухолях.
Выраженная гипокалиемия требует заместительного введения больших доз калия и спиронолактона, блокирующего минералокортикоидные эффекты.
Применяются и средства, блокирующие синтез стероидных гормонов (кетоконазол, метирапон и аминоглутетимид), но развивающийся при этом гипокортицизм требует, как правило, заместительной стероидной терапии. Кетоконазол в суточных дозах 400-800 мг (дробно) обычно хорошо переносится больными.
Реже используется митотан, поскольку он действует медленнее и вызывает тяжелые побочные реакции. Митотан часто приходится вводить несколько недель.
В случаях невозможности коррекции гиперкортизолемии проводят двустороннюю адреналэктомию.
Опухоли надпочечников
- Аденомы. Односторонняя адреналэктомия в таких случаях дает прекрасные результаты. При доброкачественных или мелких опухолях надпочечников используют лапароскопический подход, что значительно сокращает сроки госпитализации. Поскольку длительная гиперсекреция кортизола ингибирует функцию гипоталамо-гипофизарной системы и второго надпочечника, у таких больных сразу после операции возникает надпочечниковая недостаточность, требующая временной заместительной терапии глюкокортикоидами.
- Рак надпочечников. Результаты лечения больных при раке надпочечников значительно хуже, так как к моменту диагностики часто уже имеются метастазы (обычно в забрюшинном пространстве, печени и легких). а) Хирургическое лечение. Хирургическая операция редко приводит к полному излечению, но резекция опухоли, уменьшая ее массу, снижает секрецию стероидов. Сохранение неподавляемой секреции стероидов в ближайшем послеоперационном периоде указывает на неполноту удаления опухоли или наличие ее метастазов. б) Медикаментозное лечение. Средством выбора является митотан. Его назначают внутрь в суточных дозах 6-12 г (в 3-4 приема). Почти у 80% больных эти дозы сопряжены с побочными эффектами (диареей, тошнотой и рвотой, депрессией, сонливостью). Снижения секреции стероидов удается добиться примерно у 70% больных, но размеры опухоли уменьшаются только в 35% случаев. При неэффективности митотана применяют кетоконазол, метирапон или аминоглутетимид (порознь или в сочетании). Лучевая и обычная химиотерапия при раке надпочечников неэффективны.
Узелковая гиперплазия надпочечников
В случаях АКТГ-зависимой макроузловой гиперплазии надпочечников проводят то же лечение, что и при классической болезни Кушинга. При АКТГ-независимой гиперплазии (как в случаях микро- и некоторых случаях макроузловой гиперплазии) показана двусторонняя адреналэктомия.
Симптомы развития данного синдрома
Как синдром, так и болезнь Иценко-Кушинга, симптомами которых являются системные нарушения деятельности организма, характеризуются следующими признаками:
- ожирение. Заболевание Кушинга, что подтверждают последние исследования, сопровождается излишним накоплением жира в 90% случаев. Наблюдается патологический тип ожирения. Жир может откладываться неравномерно по телу. Обычно его много на животе, лице, шее, груди, спине. При этом на тыльной стороне ладоней кожа и жировая прослойка очень тонкие. Даже если у больного нет выраженного ожирения, его фигура имеет характерный вид при наличии данного синдрома;
- лунообразное лицо, которое приобретает выраженный багрово-красный цвет (иногда присутствует цианотичный оттенок);
- атрофия мышечной ткани. Особенно этот процесс выражен на плечах и нижних конечностях (на ягодицах, бедрах) при развитии данного синдрома. Клинические проявления этого нарушения заключаются в том, что больной человек не способен присесть и встать. Также присутствует атрофия мышц передней брюшной стенки. Это явление имеет название «лягушачий живот». Атрофия мышц на брюшной стенке провоцирует развитие грыжевых выпячиваний;
- происходят негативные изменения, затрагивающие кожный покров. Эпидермис становится истонченным, сухим, шелушится, хорошо просматривается сосудистый рисунок, есть отдельные участки с излишней активностью потовых желез. У больного с данным синдромом присутствуют стрии, которые образуются из-за распада коллагена в коже и прогрессирующего ожирения. Растяжки могут достигать значительных размеров (шириной в несколько сантиметров) и приобретают багровый цвет. Также на кожном покрове образуются высыпания (акне), кровоизлияния (сосудистые сеточки), присутствует гиперпигментация;
- остеопороз, возникающий как тяжелое осложнение у 90% больных с данным синдромом, чаще всего поражает поясничный и грудной отдел позвоночника. Данное патологическое состояние сопровождается снижением тел позвонков и переломами компрессионного типа. На рентгенограмме можно увидеть характерное для этого синдрома явление. Оно называется «стеклянные позвонки», поскольку они некоторые из них могут полностью просвечиваться. Патология, сопровождающаяся переломами, приводит к значительным болевым ощущениям из-за сдавливания корешков спинного мозга. В сочетании с атрофией мышц данное явление приводит к сколиозу и кифосколиозу. Синдром Кушинга у детей провоцирует значительное отставание в росте, поскольку из-за большого количества глюкокортикоидов происходит торможение развития эпифизарных хрящей. Больной ребенок страдает снижением толерантности к углеводам, полицитемией;
- наблюдается кардиомиопатия. Она развивается из-за негативного влияния гормонов на миокард, наличия электролитных сдвигов. Кардиомиопатия проявляется нарушением ритма сердца, сердечной недостаточностью. Данное состояние является очень опасным для жизни больных и часто становится причиной летального исхода;
- характеризующий признак данного синдрома – наличие нарушений со стороны нервной системы. У пациента происходят изменения настроения – депрессивное и заторможенное состояние сменивается эйфорией и психозом;
- развивается стероидный сахарный диабет. Данное осложнение наблюдается у 10-20% от всех больных с данным синдромом. Сахарный диабет развивается без нарушений работы поджелудочной железы;
- развитие нарушений половой системы. У женщин из-за избытка андрогенов, вырабатываемых надпочечниками, развивается гирсутизм, сопровождающийся обильным оволосением по мужскому типу. Также наблюдается стойкая аменорея.
https://youtube.com/watch?v=-9Mf4w0kez4
Классификация
Синдром Кушинга по характеру клинических проявлений бывает легкой, средней и тяжелой степени тяжести. В зависимости от течения, может быть прогрессирующим (симптомы проявляются за 6-12 месяцев) или постепенным (симптоматика нарастает в течение нескольких лет).
При вялотекущем развитии синдрома первые симптомы могут появиться спустя 2-10 лет.
Какой врач лечит Синдром Кушинга?
Лечением болезни Иценко-Кушинга занимается эндокринолог. Обращаться к специалисту нужно немедленно, как только появились первые признаки.
Диагностика
Патологию диагностируют при помощи таких методик:
- общий и биохимический анализы крови и мочи;
- тесты или пробы на гормоны;
- МРТ головного мозга;
- рентгенография позвоночника;
- КТ или МРТ органов грудной клетки и брюшной полости.
Иногда диагностика проводится с участием невролога, гастроэнтеролога, кардиолога, уролога и нефролога.
Во время лабораторного исследования при синдроме Кушинга удается выявить такие нарушения:
- повышение уровня белка в плазме, кортизола, АКТГ и ренина;
- белок, эритроциты и повышенное выделение кортизола в моче;
- снижение активности щелочной фосфотазы, уровня альбумина, калия, фосфатов;
- увеличение уровня натрия и хлора.
Дифференциальная диагностика проводится с целью выявления болезнь это или синдром. При диагностировании применяются пробы с дексаметазоном и метопироном. При отсутствии реакции речь идет о синдроме. Если экскреция 17-ОКС изменяется, тогда диагностируется болезнь Иценко.
Лечение
Наиболее эффективным методом является облучение и оперативное вмешательство. При опухолях проводится удаление новообразований или надпочечников. После оперативного лечения для профилактики хронической надпочечниковой недостаточности проводится заместительная гормональная терапия.
При отсутствии опухоли гипофиза используется лучевая терапия гипоталамо-гипофизарной области. На начальной стадии прибегают к медикаментозной терапии. Лечение медикаментами болезни Иценко-Кушинга предполагает применение препаратов, уменьшающих выработку гормонов – Резерпин, Митотан, Аминоглютетимид.
В лечении болезни Иецнко-Кушинга применяются симптоматические препараты. Лекарственная терапия выглядит так: сахароснижающие средства, мочегонные и седативные препараты, антидепрессанты, биостимуляторы и иммуномодуляторы, витамины. Применяются бисфосфонаты и другие лекарства для лечения остеопороза, препараты калия и кальция
Важно восстановить белковый, минеральный и углеводный обмен
Осложнения
Заболевание имеет довольно тяжелые осложнения. Последствия:
- стероидная форма диабета;
- гипокалиемия и гипернатриемия;
- артериальная гипертензия;
- сепсис;
- пиелонефрит, хроническая почечная недостаточность, нефросклероз;
- мочекаменная болезнь, образование оксалатных и фосфатных камней в почках;
- надпочечниковый криз;
- остеопороз в тяжелой стадии, для которого характерны множественные переломы, в том числе позвоночника и ребер.
Синдром Кушинга приводит к дистрофическим процессам во всех мышечных тканях, страдает даже сердечная мышца. Развивается кардиомиопатия, аритмия, сердечная недостаточность и инсульт.
Больные с кушингоидным синдромом склонны к инфекционным заболеваниям, так как кортизол угнетает защитные силы организма. Пациенты часто страдают от гнойно-воспалительных и грибковых поражений кожи.
Больной нуждается в экстренной медицинской помощи при возникновении таких признаков:
- боль в животе;
- тошнота, рвота;
- артериальная гипертензия;
- превышение натрия;
- нарушение сознания;
- метаболический ацидоз.
Это признаки надпочечникового криза. Без экстренной медицинской помощи шансы выжить минимальны.
Прогноз
Прогноз при синдроме Кушинга благоприятный, если лечение начато до появления тяжелых осложнений. При соблюдении всех рекомендаций врача возможно полное выздоровление.
Запущенные формы синдрома Кушинга даже при длительном лечении приводят к нарушению работы разных систем и органов. При отсутствии терапии летальность составляет 40-50%.
Если причиной нарушения стала злокачественная кортикостерома, пятилетняя выживаемость только в 20-25% случаев. Остальные 75% пациентов живут не более года.
Профилактика
Пациенты, которые перенесли синдром Кушинга, должны регулярно наблюдаться у эндокринолога, кардиолога, невролога, гинеколога и других специалистов. Необходимо избегать физических нагрузок, соблюдать режим дня, высыпаться. Нужно укреплять иммунитет, чтобы часто не болеть ОРВИ.
Синдром Кушинга может развиваться стремительно, поэтому нельзя терять время. Последствия, как и причины появления Иценко-Кушинга небезобидные.
Основные симптомы и признаки
Внешний вид пациента как с поражением гипофиза, так и того человека, история болезни которого повествует о злокачественной опухоли коры надпочечников, практически одинаков. Признаки говорят главным образом о вредном действии повышенного уровня гормонов, но ничего не могут подсказать об источнике. Наиболее характерные симптомы следующие:
Особая форма ожирения: его много на груди, животе, лице и шее, а руки и ноги тоненькие.
Лицо лунообразное, с неестественным румянцем «хоббита», часто багрово-синюшное, такая же окраска спины.
Люди с гиперкортицизмом имеют атрофию мышц ног и плечевого пояса, живота, поэтому руки и ноги тонкие, больным трудно вставать и приседать, а живот похож на лягушачий. Слабость мышц приводит к частому появлению грыж.
Чрезвычайно характерна сухая, шелушащаяся кожа, ее сосудистый рисунок «бросается в глаза» в виде мраморности, нарушения салоотделения, акне и гиперпигментации. Усиливается выделение пигмента там, где кожа подвергается истиранию: на воротнике, локтях, животе (в проекции ремня).
Обязательно заметны багровые полосы – стрии − вплоть до фиолетового оттенка на животе, бедрах, на плечах.
К основным симптомам тяжелой болезни и синдрома относят остеопороз (патологические переломы позвонков, шейки бедра).
Электролитные изменения в плазме крови приводят к кардиомиопатии, которая проявляется тяжелыми нарушениями ритма, развивается артериальная гипертензия.
Развивается такой симптом, как сопутствующий «стероидный диабет» с гипергликемией.
Поскольку с кортикостероидами также секретируются андрогены (тестостерон), то у женщин возникает гирсутизм (мужской рост волос), тормозятся месячные с развитием аменореи. Но у мужчин сексуальная функция также не улучшается: возникает импотенция и снижение либидо.
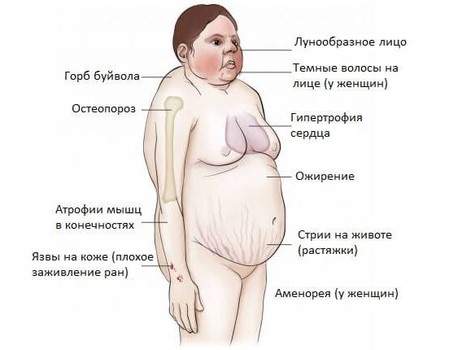
К этим тяжелым симптомам можно прибавить выраженное снижение иммунитета: присоединяются гнойные процессы, снижается заживляемость ран, появляются трофические язвы. У пациентов возникают постоянная слабость и недомогание, вегетативные расстройства и депрессия либо, напротив, эйфория.
О диагностике
Чтобы диагностировать оба этих состояния и отделить их друг от друга, проводят обследование, которое начинается с малой дексаметазоновой пробы. Пациенту по особой схеме вводится дексаметазон, а затем исследуется кровь. У здорового человека будет снижаться уровень кортизола плазмы, а у больного − нет.
Это говорит о том, что у пациента в наличии есть один из вариантов синдрома гиперкортицизма. Затем проводится большая проба. Этот метод позволяет разграничить болезнь Кушинга от вторичного гиперкортицизма. Эти пробы отличаются дозировкой – при большой пробе доза выше. Если в анализе крови кортизол после введения дексаметазона снизился, то виноват гипофиз, а если нет – то надпочечники.
Затем проводится топическая диагностика: МРТ определяет аденому гипофиза при болезни Кушинга, проводится томография надпочечников, легких, в поиске эктопических очагов. Диагноз является окончательным, если выявлен не только источник синтеза гормонов, но и выставлены сопутствующие диагнозы (стероидный диабет, остеопороз) и т. д.