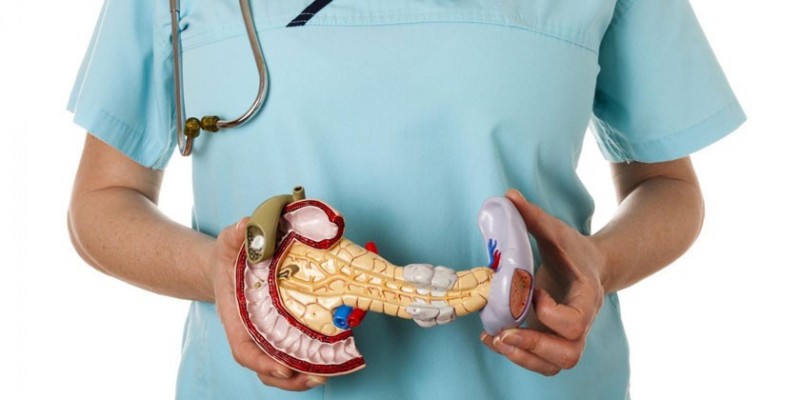
Этиология и патогенез острого панкреатита
Содержание:
Основные формы хронического панкреатита. Современная Марсельско-Римская классификация (1989)
В классификации в качестве самостоятельных форм хронического панкреатита выделены ретенционные кисты и псевдокисты поджелудочной железы, а также абсцессы органа, хотя чаще в литературе их трактуют как осложнения панкреатита.
Формулирование диагноза панкреатита по Марсельско-Римской классификации в пересмотре 1989 г. требует проведения морфологического исследования поджелудочной железы, ЭРХПГ. Эти методы, особенно первый, на практике мало доступны. Поэтому, несмотря на явные достоинства этой классификации, в дальнейшем при изложении материала будет использована терминология Марсельской классификации 1983 г.: острый, острый рецидивирующий, хронический и хронический рецидивирующий панкреатиты. Постановка диагноза возможна для практического врача при анализе клиники и результатов доступных лабораторно-инструментальных исследований. Принципиально важным является то, что выбор медикаментозного лечения определяется чаще всего именно постановкой диагноза по Марсельской классификации.
Под острым панкреатитом можно понимать воспалительно-некротическое поражение поджелудочной железы, развивающееся вследствие ферментативного аутолиза ее ткани.
Классификации острых форм панкреатита, предложенные хирургами, не всегда приемлемы для терапевтической практики, так как часто хирурги выставляют диагноз, определяющий форму деструктивного панкреатита после хирургического вмешательства. Для терапевтов и гастроэнтерологов, врачей смежных специальностей целесообразно острый панкреатит классифицировать по степени тяжести.
Выделяют затяжной острый панкреатит, который аналогичен тяжелому персистирующему или подострому панкреатиту
Признаки патологии
Для того чтобы лучше понять, в чем заключается классификация хронического панкреатита, нужно понять, какие же симптомы имеет данная патология
И так, на какие признаки стоит обратить внимание:
- болевые ощущения в области живота;
- неправильное пищеварение, которое будет иметь такие симптомы, как обильный жирный кал, вздутие живота, значительное уменьшение веса, непереносимость пищи и слабость всего организма;
- в некоторых случаях на запущенных стадиях заболевания хронического панкреатита может начать развиваться сахарный диабет;
- в желчных протоках повышается давление и обнаруживается синдром желудочной диспепсии.
Классификация 1963 года
МКБ-10 выглядела так:
- Острый панкреатит: Абсцесс ПЖ, острый некроз и инфекционный некроз поджелудочной железы, острый панкреатит, рецидивирующий, подострый, гнойный, геморрагический панкреатит;
- Иные заболевания ПЖ;
- Хронический алкогольный панкреатит;
- Другие хронические формы панкреатита;
- Кисты на поджелудочной железе;
- Псевдокисты поджелудочной;
- Панкреатическая стеаторея.
В 1983 году выделились две клинико-морфологические вариации хронического панкреатита.
- Хронический необструктивный панкреатит поджелудочной железы. Для него характерно:
- локальное развитие некроза;
- диффузный или сегментарный фиброз;
- разрушение экзокринной ткани;
- расширение протоков;
- воспалительная клеточная инфильтрация;
- образование псевдокист.
Эта форма панкреатита влияет на снижение экзогенной, а так же и эндогенной функции ПЖ. Эти изменения могут продолжать свое воздействие даже после устранения первоисточника болезни.
- Хронический обструктивный панкреатит. Он провоцируется камнеобразованием в дуктулярной системе ПЖ, увеличением просвета протоков поджелудочной железы. Сочетается это все с атрофией и диффузным фиброзом.
Кембриджская классификация
Кембриджская классификация хронического панкреатита пользуется особой популярностью у западных медиков. В ее основу заложена градация изменений поджелудочной железы на разных стадиях протекания заболевания. Согласно данной классификации выделяют такие стадии заболевания:
- Поджелудочная железа в нормальном состоянии. В этом случае орган имеет нормальную структуру и правильно функционирует.
- Патологические изменения хронического характера. В этом случае наблюдаются лишь незначительные изменения поджелудочной железы.
- Мягкие патологические изменения характеризуются изменениями в боковых протоках.
- Патологические изменения умеренного характера. В этом случае уже можно заметить изменения не только в боковых протоках, но также и в главном. Обычно на этом этапе формируются маленькие кисты и некротические ткани.
- Значительные патологические изменения. В этом случае, кроме всех описанных выше изменений, могут формироваться также большие кисты и камни.
Клинические формы острого панкреатита
Классификационная система современной трактовки острого панкреатита была изначально признана в Атланте. Затем ее подтвердили в Греции в 1998 году.
Принято различать панкреатит, сопровождающийся нарушением функций всех органов. Формы острого панкреатита:
- Интерстициально-отечная.
- Некротическая.
- Инфильтративно-некротическая.
- Гнойно-некротическая.
Интерстициальный острый панкреатит описывают как легкую степень протекания симптомов и выздоровление. Клиническая картина проявляется умеренной болью, рвотой и поносом. Скопления жидкости (acute fluid collections) возникают вначале развития заболевания и находятся в глубине поджелудочной железы или около нее. Редко возникают осложнения со стороны других органов. Например, бывает плеврит, либо отек слизистой желудка.
Для некротического панкреатита характерно три стадии поражения: геморрагический, жировой и смешанный. Симптоматика яркая, долговременная – в течение 2, иногда 4, недель с последующей реабилитацией в полтора месяца. Характеризуется диффузной атрофией ацинарной паренхимы. Геморрагический панкреонекроз развивается стремительно с последующим омертвлением тканей. Отечность и выпоты проявляются в виде скоплений жидкости панкреатического некроза в забрюшинной клетчатке, не имеющей отграничений.
При диагностировании наблюдаются части крови в серозных полостях. Очаги жирового панкреонекроза имеют название стеариновых бляшек и располагаются преимущественно на брюшине, подкожной и предбрюшинной жировой клетчатке, не имеющей отграничений. Являясь тяжелой степенью развития болезни, фазу определят путем хирургического вмешательства.
 хирургия при панкреонекрозе
хирургия при панкреонекрозе
Термину панкреатический некроз дали определение только в 1992 году. Панкреонекроз сопровождается патологическими состояниями других органов и систем: миокардиодистрофия, отек легких, острые гастродуоденальные эрозивные явления. При инфильтративно-некротическом диагнозе подтверждение отечности поджелудочной железы (инфильтрата) выявляется даже при помощи пальпации. Течение длительное, сопровождающееся слабостью, отсутствием аппетита, несмотря на меры терапии.
Гнойно-некротический процесс обусловлен наличием гнойно-гнилостной инфекции. Воспалительные клетки различных типов выстилают поверхность железы, внутрибрюшинной области, поражая соседние органы.
В свою очередь некротический панкреатит делится на две формы:
- Локальные осложнения. Острый панкреатит проявляется отечной формой паренхимы и соседних органов, с дальнейшим некрозом, абсцессом или развитием псевдокист.
- Комплексные осложнения панкреатогенного характера с метаболическими нарушениями в виде гипер- или гипокальциемии, ДВС-синдрома, шока.
Отдельный тип – алкогольный
В классификации хронического панкреатита особо выделяют алкогольный тип. Это происходит неспроста, ведь 2/3 заболеваний поджелудочной железы происходят именно по этой причине.
После попадания спирта в пищеварительную систему, из него образуется ацетальдегид, который во много раз токсичнее этанола. Ацетальдегид раздражает оболочку протоков железы, нарушает механизм осаждения кальция, образовывая конкременты. Присутствие камней ухудшает проходимость протоков. Получается замкнутый круг.
При регулярном присутствии ацетельдегида клетки, отвечающие за выработку жидкой части панкреатического сока, разрушаются, приводя к его сгущению.
Заболевание сопровождается классическими клиническими симптомами:
- опоясывающие боли;
- рвота, не приносящая облегчения;
- запор, сменяющийся диареей;
- точечные кровоизлияния или синюшные пятна на животе;
- почечная недостаточность.
Что называется острым панкреатитом?
Панкреатит острый является серьезнейшим заболеванием поджелудочной железы, способствующий ее неизбежному некротическому поражению определенных участков тканевых структур в разной степени в каждом индивидуальном случае.
Среди множества различных заболеваний, касающихся органов из системы пищеварения, данная патология является одной из лидирующих и занимает третье место по своей распространенности. Поражение поджелудочной железы данной разновидностью патологии ведет к преждевременному активированию пищеварительных ферментов, вырабатываемых ею же для расщепления белков, углеводов и жиров в полости кишечника. Активировавшиеся ферменты в полости железы под влиянием провоцирующего воздействия на организм, начинают переваривать ткани секретирующего их органа, что и ведет к некрозу, или отмиранию определенных участков железы.
Причины острого панкреатита могут заключаться в следующих явлениях в организме:
- чрезмерное увеличение выработки ферментативного сока под токсическим воздействием факторов окружающей среды в виде спиртных напитков и т.д.;
- нарушение оттоков панкреатического сока вследствие образования камней в полости поджелудочной железы и ее протоках;
- а также увеличение вяжущих свойств данного органа, происходящее на фоне изменения ее химических свойств и структуры.

Патогенез острого и хронического панкреатита
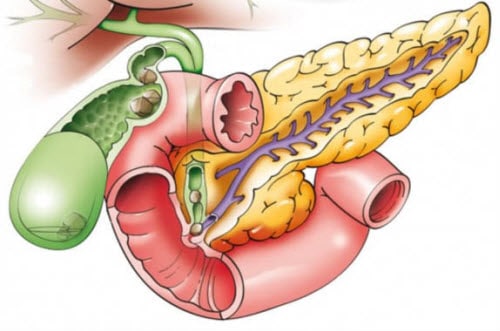
Выработка пищеварительного фермента и инсулина, которые способствуют регулированию в крови сахара, осуществляется поджелудочной железой. Она находится позади желудка.
Выбор метода лечения пациента зависит от механизма развития острого панкреатита. Своевременное лечение острого панкреатита может предотвратить многие серьезные осложнения, которые часто ставят жизнь человека под угрозу.
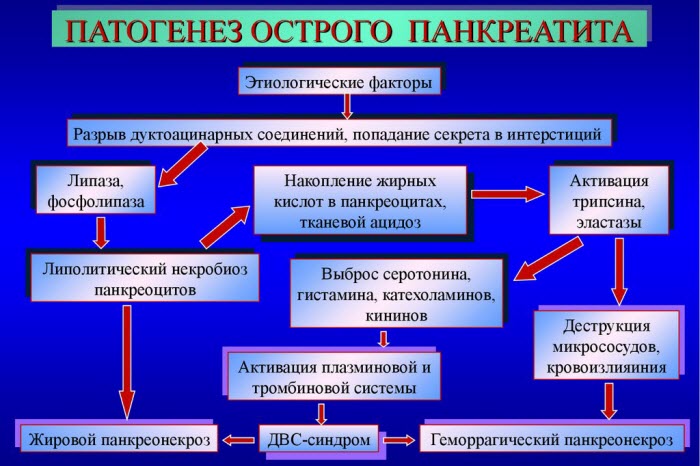 Основу патогенеза острого панкреатита составляют различные процессы панкреатических ферментов и цитозинов.
Основу патогенеза острого панкреатита составляют различные процессы панкреатических ферментов и цитозинов.
Патогенез панкреатита, который перешел в хроническую стадию, носит менее выраженный характер, основные симптомы не столь явственны или полностью отсутствуют. Вяло прогрессирующее воспаление, происходящее в железе, ведет к некрозу и фиброзу органа, постепенно снижая функцию железы. Болезнь протекает с периодами ремиссий и возникающих осложнений. Неукоснительное соблюдение рекомендованной врачом диете и здоровый образ жизни помогают приостановить данный недуг.
Основные симптомы, позволяющие предположить дисфункцию поджелудочной железы:
- Заметная потеря веса.
- Наблюдается воспаление ротовой полости, обусловленное недостаточностью основных витаминов. Кожа приобретает пепельный или характерный желтый оттенок.
- Больной в лежачем состоянии для снижения болевого синдрома подтягивает колени к животу.
- Происходит повышение температуры тела.
Международная Марсельская классификация
Международное сообщество с успехом использует ММК, которая по своим принципам наиболее устроила составителей Международной классификации болезней, принятой в 2010 году.
Она до сих пор называется современная Международная Марсельская классификация панкреатита и выделяет среди многообразия болезни всего лишь пять основных групп.
Принцип дифференциации форм основан на характере протекания болезни, поэтому группы панкреатитов разграничиваются на:
- острый панкреатит;
- острый рецидивирующий панкреатит;
- хронический панкреатит с острыми атаками (рецидивирующий);
- обструктивный (сопровождающийся изоляцией и негативными образованиями из-за нарушений деятельности протоков поджелудочной железы);
- необструктивный, при котором заболевание сопровождается и изменениями непосредственно в органе.
МКБ включила панкреатит в группу заболеваний поджелудочной железы, но в неприкосновенности сохранила только разновидность острого, а в другие болезни ПЖ отнесла другие формы хронического панкреатита, причем в отдельную графу классификации выделила алкогольный.
Задолго до этого, в 1988 году, собравшиеся на международный конгресс в Риме гастроэнтерологи решили отказаться от понятий острый и хронический рецидивирующий панкреатит.
Эта классификация панкреатита, после соответствующей доработки, стала называться Марсельско-Римской и датируется не годом проведения конгресса гастроэнтерологов, а годом завершения работы над окончательным вариантом.
Заслуга Марсельско-Римской состоит в отказе от стереотипного, существовавшего ранее понятия хронического панкреатита в трех вариантах и выделении четырех основных видов, которые до сих пор характерны для профессиональной терминологии.
Классификация острого панкреатита по форме болезни
Данная разновидность классификации учитывает те симптомы, которые беспокоят человека, их внешнее проявление. Разновидности острого панкреатита:
- Отечный. Для данной формы болезни характерны такие симптомы, как тошнота, повышенная температура, тупая боль в области правого подреберья. Эта форма считается наиболее легкой, и при правильном лечении никаких структурных повреждений тканей не произойдет. При взятии крови на анализ обнаруживается повышенная концентрация фибрина, а это, в свою очередь, указывает на воспалительный процесс.
- Ограниченный панкреонекроз. Главная особенность этого типа — расположение источника заболевания в одном месте поджелудочной железы. Этот болезненный очаг может разрастаться в размерах, доставляя все больший дискомфорт пациенту. Больного мучает острая боль, появляется желтуха, метеоризм, рвота. Характерным признаком становится и повышенное содержание сахара в крови.
- Диффузный панкреонекроз. Для этой формы характерно резкое ухудшение самочувствия, разрастание очага болезни. Обширно поражаются ткани, а у человека обнаруживается лихорадка, интоксикация. Данная разновидность панкреатита с трудом поддается лечению и часто приводит к летальному исходу.
- Тотальный панкреонекроз. Происходит поражение всех тканей поджелудочной железы. Организм испытывает шок, возникает легочная и почечная недостаточность. Риск летального исхода при неоказании экстренной медицинской помощи составляет практически 100%.
Критическую стадию развития часто подразделяют на интерстициальную и некротическую. В первом случае происходит отек поджелудочной, а во втором развивается серьезное воспаление органа с отмиранием тканей.
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана
Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры
Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов
Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Стандарт диагностики и ее расширенные мероприятия
Заболевание острым панкреатитом выражается в функциональных разладах работы поджелудочной железы, так называемом феномене гиперферментемии. Этот феномен многие годы используется в разграничительной диагностике всех болезней брюшины.
Определение активности панкреатических ферментов и отклонение этих показателей от нормы подтверждает панкреостаз. Основные ферменты, поддающиеся анализу: амилаза, липаза, эластаза, трипсин. Активность амилазы по максимуму характерна в 1-е сутки. Она определяется по крови и моче. Диагностический тест на липазу имеет более длительный период. Трудоёмкость и дороговизна выяснения показателей трипсина и эластазы имеет меньшую популярность в клинических исследованиях.
Все итоги исследований ферментного спектра нужно согласовать с результатами иных инструментальных, клинических, лабораторных методик обследования. Инструментальные средства позволяют диагностировать разнообразные формы панкреонекроза. Среди инструментария:
- лапароскопия;
- пункции очагов некроза;
- МРТ, КТ, УЗИ, эндоскопическая папиллотомия, ЭРХПГ.
У острого панкреатита много лиц. И правильная дифференциация – залог успешного исцеления органа.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Правила лечения
На основании полного обследования разрабатывается тактика консервативной или оперативной терапии. Здесь учитываются патоморфологической формы болезни, фазы патологии, тяжесть состояния пациента. Курс лечения начинается с консервативных мероприятий.
Базис консервативной терапии строится по принципам:
- угнетение выделения секрета в органах: желудка, кишечника, поджелудочной железы;
- ликвидация обменных сбоев;
- понижение ферментной активности;
- исключение гипертензии путей, принадлежащих печени и железе;
- улучшение показателей крови;
- лечение проявлений недостаточности ЖКТ;
- искоренение септических осложнений;
- подавление болевого синдрома.
Такие меры включают:
- переливание растворов;
- детоксикацию организма путем форсированного диуреза;
- пополнение организма нативными белкоами по необходимости;
- назначения антибактериальных препаратов с широким спектром действия, охватывающим все значимые возбудители;
- организация спокойствия органа путем диетического питания.
Тяжесть протекания заболевания может потребовать хирургических вмешательств, среди которых различают:
- резекционные удаления части некротизированной ткани;
- абдоминизация;
- некрэктомия;
- секвестрэктомия;
- дренирующие операции.
Подводя итоги, отметим, что каждое заболевание имеет шансы на успешное излечение. Не исключение и острый панкреатит.
https://youtube.com/watch?v=Tdx7evAVjqY
Симптомы и лечение панкреатита
Определить панкреатит легче всего, когда он протекает в острой фазе. В этом случае клиническая картина болезни наиболее выраженная.
Ведущие симптомы воспаления поджелудочной – сильная постоянная боль в эпигастрие, часто иррадирующая в область левого подреберья, из-за чего пациент даже может потерять сознание. Дискомфорт усиливается, когда больной лежит или употребляет пищу.
Помимо болевых ощущений, панкреатиту сопутствует рвота, фебрильная температура, тошнота и пожелтение кожи. У ряда пациентов происходят кровоизлияния в зоне пупка. Еще больные жалуются на изжогу и метеоризм.
Отсутствие лечения острого воспаления поджелудочной приведет к развитию ряда опасных осложнений – диабет, брюшной сифилис, муковисцидоз, тромбоз сосудов. Поэтому лечение должно проводиться в стационаре под наблюдением врачей.
Главные цели терапии:
- ликвидация болезненных симптомов;
- удаление ферментов поджелудочной железы из кровяного потока;
- назначение специальной диеты.
Современный человек часто пренебрегает правилами полезного и сбалансированного питания, что приводит к появлению проблем с пищеварением
Поэтому важной составляющей лечения панкреатита является обеспечение спокойствия больному органу посредством лечебного голодания и диеты. В первый день госпитализации пациент нельзя ничего кушать, затем ему ставят капельницы с глюкозой и только потом он переходит на легкое питание
Так как острому воспалению сопутствует боль – часто прописывают сильный анальгезирующий препарат. Также пациенту внутривенно вводят специальные растворы (Контрикал, Трасилол) для устранения интоксикации организма ферментами поджелудочной. При необходимости назначаются антибиотики и препараты кальция.
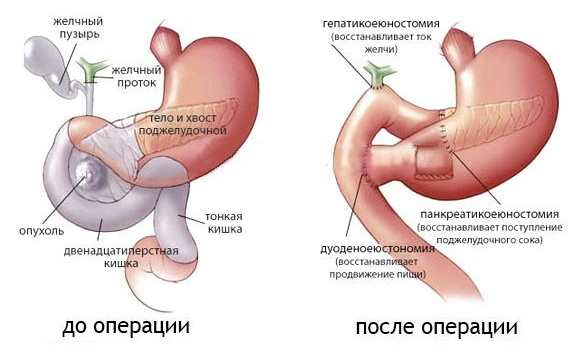
Если после недели медикаментозного лечения не наступает улучшения – проводится лапаротомия. В процессе операции хирург удаляет отмершие участки паренхиматозного органа. В экстренных случаях, при образовании псевдокисты (скопление отмерших тканей, ферментов) в поджелудочной, делается дренирование.
Информация об остром панкреатите предоставлена в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения: