Обострение хронического панкреатита
Содержание:
Народные средства
Прием травяных настоев восстанавливает подточенные силы организма, помогает ему сдерживать болезнь от прогрессирования. Но он не отменяет назначений врача
Кроме того, во избежание обострений болезни важно соблюдать диету. Если обострение все же началось, стоит перейти на голодание и увеличить количество, выпиваемых настоев
- Сбор трав. Смешайте равные части семян укропа, травы зверобоя, тысячелистника и хвоща полевого, створок стручков фасоли, плодов шиповника и корней калгана. Добавьте половину части травы чистотела, она ядовита, поэтому ее должно быть немного. Две столовые ложки сбора залейте полулитром кипятка и дайте настояться в течение восьми часов. Принимайте по трети стакана три раза в день за полчаса до еды. Курс лечения 6-8 недель, затем перерыв минимум неделю. В период обострения следует заваривать три столовых ложки сбора.
- Сбор для частичного восстановления тканей железы. Смешайте две полные ложки семян укропа, а также по две столовые ложки цветков бессмертника и измельченных плодов боярышника, добавьте столовую ложку цветков ромашки. Сбор залить тремя стаканами воды, довести до кипения на маленьком огне и выключить. Остудить, процедить. Принимать после каждого приема пищи по полстакана. Курс до двух месяцев.
- Золотой ус. Возьмите 3 листа золотого уса, каждый лист должен быть не менее 20 см. Нарежьте листья и прокипятите в трех стаканах воды в течение 20 минут. Процедите. Прием начинать со столовой ложки отвара постепенно, доведя дозу до 150 мл в день.
- Зубчатка поздняя. Растение восстанавливает даже отмирающую ткань. Для приготовления настоя залейте одну десертную ложку зубчатки стаканом кипятка и дайте настояться час. Принимать по четверти стакана три раза в день за полчаса до еды. Курс месяц, затем перерыв на неделю.
- Лимоны. Возьмите килограмм лимонов с кожурой, но без косточек и по 300 г петрушки и чеснока. Перетрите ингредиенты в кастрюле и оставьте настаиваться в прохладном месте на неделю. Принимать по чайной ложке перед едой.
- Картофельный сок. Тщательно промойте 3 картофелины и 2 морковки. У картошки вырежьте глазки. Пропустите через соковыжималку. За полчаса до еды выпивайте 200 г сока, курс лечения неделя, затем перерыв на 7 дней. Всего нужно три курса.
- Сок квашеной капусты. В этом соке содержится вещество, благотворно влияющее на функцию поджелудочной железы. Его можно пить столько, сколько сможете, желательно выпивать хотя бы по две столовые ложки перед каждым приемом пищи.
- Овсяный кисель. Возьмите овес и залейте его водой на несколько дней до прорастания. Затем проросшие зерна просушите и измельчите в муку. Из муки варите свежий кисель один раз в день.
- Сбор для улучшения функционирования желчевыводящей системы. Возьмите равные пропорции плодов аниса, травы горца птичьего, зверобоя, кукурузных рылец, корней одуванчика, травы фиалки трехцветной и чистотела. Три столовых ложки сбора залейте тремя стаканами кипятка и варите 10 минут на медленном огне. Процедите. Отвар принимайте до еды по стакану три раза в день.
- Болеутоляющий, спазмолитический и противомикробный сбор. Равные части корней девясила, плодов боярышника, мяты перечной и ромашки аптечной измельчить и смешать. Приготовить из них отвар, который принимать тёплым три раза в день по две трети стакана до еды.
- Желчегонный сбор. В сбор входят следующие травы: девясил высокий, зверобой продырявленный, календула, ромашка, корни лопуха большого, трава полыни горькой, трава сушеницы болотной, хвощ полевой, череда трехраздельная и шалфей. Все компоненты взять в равных частях, измельчить и смешать. Столовую ложку сбора залить большим стаканом кипятка и дать настояться час. Процедить. Настой принимать за полчаса до еды по трети стакана три раза в день.
- Спиртовой настой трав. Возьмите по столовой ложке трав бессмертника, цикория и коровяка. Смешайте травы и залейте их бутылкой водки. Дайте настояться три дня. Принимайте по 10 капель на 100 мл воды три раза в день до еды.
- Сбор трав. Возьмите по три столовых ложки трав зверобоя и пустырника и шесть столовых ложек цветков бессмертника. Столовую ложку сбора залейте стаканом кипятка и дайте настояться в течение часа. Процедите. Принимайте по полстакана три раза в день за полчаса до еды.
- Сбор трав. Сбор включает в себя по три части цветков календулы, цветков бессмертника, семян льна, коры крушины и травы чабреца, пять частей травы репешка, по четыре части листьев мяты и плодов шиповника, по две части цветков ромашки и плодов укропа. Все ингредиенты измельчите и перемешайте. Две столовых ложки сбора залейте полулитром кипятка и оставьте на ночь настаиваться. Утром процедите. Принимайте три раза в день по трети стакана за полчаса до еды. Курс лечения шесть-восемь недель. Затем перерыв на неделю.
Лечение острой стадии в домашних условиях
Если обострение панкреатита протекает не в тяжёлой форме, возможно лечение в домашних условиях. Обычно навыкам купирования приступа обучает семейный или лечащий врач при выписке из больницы. Знание, как снять обострение панкреатита в домашних условиях, помогает пациенту, не теряя времени, оказать себе первую помощь и ускорить наступление ремиссии.
Первая помощь
Почувствовав дискомфорт в подреберье или тупую боль в верхней части живота, опытный пациент сразу поймет, что чем-то спровоцировал обострение панкреатита и предпримет необходимые действия первой помощи:
- обеспечит себе физический покой;
- постарается купировать болезненные ощущения;
- на некоторое время откажется от еды, оставив в рационе только теплое питьё.
Некоторые врачи рекомендуют положить грелку со льдом или холодной водой на область между пупком и грудной клеткой. Все этим меры позволяют снизить секреторную активность поджелудочной железы и уменьшить степень интоксикации организма ее ферментами. Избавиться от боли помогут препараты, принимать которые следует по назначению врача на случай обострения панкреатита.
Какие таблетки пить
Для снижения боли при обострении панкреатита принимают таблетки из групп анальгетиков, спазмолитиков и нестероидных противовоспалительных средств (НПВС), которые способны приостановить воспаление в поджелудочной железе. Чаще всего прибегают к помощи лекарств на основе:
- дротаверина (Но-шпа);
- метамизола натрия (Анальгин);
- папаверина;
- мебеверина и их комбинаций с другими действующими веществами.
Не рекомендуется пить обезболивающие средства при обострении панкреатита дольше 7 дней. Если купировать боль за это время не удалось, значит, воспаление продолжается и нужна госпитализация. Употребление лекарств других групп должно быть согласовано с врачом.
Какие травы можно принимать
При обострении панкреатита рекомендуется пить чаи из трав, обладающих успокаивающим, спазмолитическим, ветрогонным, обезболивающим действием на поджелудочную железу. Их можно заваривать по отдельности, а можно смешивать в произвольных пропорциях:
- ромашку,
- пустырник;
- душицу;
- тимьян (чабрец);
- мяту;
- мелиссу;
- шалфей.
Для приготовления чая нужно всыпать 1 ч. ложку сырья в 200 мл кипятка и выдержать под крышкой 5-10 минут.
Лечить панкреатит при обострении исключительно травами не рекомендуется, они не могут заменить лекарств или хирургического вмешательства, которое бывает необходимо в тяжелых случаях. При склонности к аллергии использовать для лечения травы нежелательно.
Что ещё делать, чтобы снять обострение
Успех лечения хронического панкреатита в стадии обострении во многом зависит от желания самого пациента ускорить наступление ремиссии. Эта цель достигается точным соблюдением всех врачебных рекомендаций, касающихся лекарственной терапии и соблюдения диеты:
- Назначенные препараты пить строго в дозировках, прописанных врачом.
- Соблюдать диету с четким пониманием того, что она спасает вам жизнь и что любые попущения могут обернуться новым приступом.
- Любителям спиртного придется исключить этот продукт из своего рациона навсегда.
- Курильщикам – избавиться от вредной привычки. Она – одна из причин развития болезни.
Любые неблагополучные влияния должны быть исключены. Все свои силы следует направить на переход к здоровому образу жизни: правильному питанию, достаточной подвижности, бережному отношению к здоровью.
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана
Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры
Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
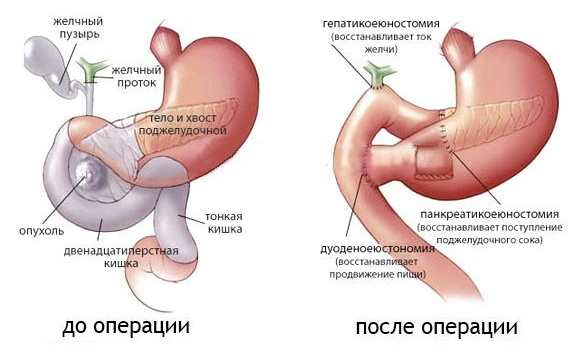
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
Причины и симптомы развития заболевания
Основными причинами, приводящими к развитию недуга, принято считать следующие:
- алкоголизм в хронической форме: частое употребление алкогольных напитков в большом количестве в значительной мере способствует развитию в организме большого числа разнообразных патологий, в числе которых хронический панкреатит;
- недуги печени и протоков, обеспечивающих желчевыведение, в хронической форме;
- заболевания органов пищеварительного тракта;
- хроническое нарушение режима питания;
- длительный прием некоторых медицинских препаратов, которые провоцируют развитие воспалительного процесса в поджелудочной;
- наследственная предрасположенность;
- язва двенадцатиперстной кишки.
Причины панкреатита
Основными симптомами ХП принято считать следующие:
- болевые ощущения в области живота, которые усиливаются после приема пищи;
- возникновение чувства тошноты после приема пищевых продуктов богатых жирами, однократные позывы к рвоте;
- желтушность кожного покрова, склер глазных яблок и слизистой оболочки ротовой полости;
- развитие сахарного диабета на поздних стадиях развития недуга.
Развитие панкреатита в хронической форме происходит достаточно медленно – на протяжении нескольких лет. По этой причине человек при появлении первых симптомов недуга чаще всего не обращает на них внимания, а не обследуя организм, не задумывается над вопросом, чем лечить хронический панкреатит, и какие препараты лучше для этого использовать.
В случае выявления одновременно двух патологий, следует прибегнуть к комплексному их лечению. Терапия должна проходить под контролем медспециалиста и в соответствии с его рекомендациями, как лечить хронический панкреатит и холецистит.
Профилактика и лечебные мероприятия
Исход лечения хронического панкреатита в стадии обострения зависит от тяжести заболевания и причин, которые способствовали его развитию.
Основные терапевтические мероприятия направлены на устранение боли, коррекцию количества продуцируемых железой ферментов, регулирование рациона питания, предотвращение воспалительного процесса, регенерацию поврежденных тканей органа.
После прохождения курса лечения заболевания следует принять профилактические меры для предупреждения новых приступов хронического панкреатита.
Обычно в первые дни обострения болезни пациенту назначают лечебное голодание. В этот период времени полностью исключаются все продукты питания, вместо этого больному показано щелочное питье.
Это, как правило, прием Боржоми, Ессентуки, Моршинской и Лужанской минеральных вод. Вообще минеральная вода при панкреатите играет особо важную роль. Она оказывает противовоспалительное, антисептическое и обезболивающее действие.
Благодаря лечебному составу, минвода регулирует выработку панкреатической и желудочной секреции, что способствует быстрому восстановлению железы.
Через два-три дня от начала лечения разрешается постепенно вводить в рацион перетертые каши, сваренные на воде, вареный белок одного яйца, отварную рыбу или мясо нежирных сортов.
При этом следует полностью исключить сырые фрукты, овощи, грибы, бобовые. От молока также в этот период следует временно отказаться. Это обусловлено тем, что данные продукты могут вызывать вздутие живота, и повышенное газообразование в кишечнике.
К тому же воспаленный орган не способен продуцировать достаточное количество ферментов, которые необходимы для нормального процесса пищеварения.
Лечение хронического панкреатита в период обострения
В период обострения лечение хронического панкреатита преследует следующие цели:
- Купирование болевого синдрома.
- Снижение давления в протоках поджелудочной железы.
- Коррекция водно-электролитных расстройств.
- Снижение секреторной активности поджелудочной железы.
- Стимуляция перистальтики кишечника.
Обезболивание
Чтобы уменьшить болевой синдром, пациенту в первые дни обострения показан голод. Затем назначается щадящая диета (стол №5). В первую очередь из рациона питания исключаются блюда, увеличивающие ферментативную активность железы. Это острая, жареная, солёная, жирная пища. Питаться лучше 5 раз в день, упор делается на белковую пищу (постные сорта мяса и рыбы, кисломолочные продукты). Чтобы пища усваивалась легче, её подают небольшими порциями, тёплой, но не горячей, в жидком или полужидком состоянии.
Если в первые дни болевой синдром не купируется, в лечение добавляют нестероидные противовоспалительные препараты (парацетамол, диклофенак и др.) и антигистаминные препараты (супрастин, димедрол, пипольфен и др.). Такое сочетание препаратов снимает воспаление и боль, уменьшает токсическое влияние воспалительных агентов на организм человека.
При упорном болевом синдроме в лечение добавляют наркотические анальгетики (тримеперидин или октреотид). В качестве альтернативного метода лечения боли возможна блокада нервных стволов и сплетений.
Снижение внутрипротокового давления
При своевременном лечении гипертензии быстрее уходит боль и воспаление, а значит проходит острая фаза панкреатита. Снятие застоя в протоках поджелудочной железы возможно только при расслаблении сфинктера Одди (он располагается между главным протоком и полостью двенадцатиперстной кишки). Для лечения и снятия спазма применяются спазмолитики (но-шпа, папаверин, баралгин, атропин, платифиллин, метацин).
Коррекция водно-электролитных расстройств
Применяется с целью детоксикации и восполнения электролитных и водных потерь организма. Для этого в лечение добавляют коллоидные и белковые растворы для инфузионных вливаний. Если панкреатит протекает с распадом ткани, то возможно применение форсированного диуреза в сочетании с инфузионной терапией. В этом случае выведение воспалительных токсинов из организма больного ускоряется.
Анти секреторная терапия
Сами ферменты железы очень токсичны для неё самой. При панкреатите это токсическое влияние усиливается. Для нейтрализации применяются препараты, уменьшающие секреторную активность, что в сочетании с голодом и диетой даёт ощутимый эффект. Препараты выбора: контрикал, трасилол, гордокс, сандостатин.
Усиление перистальтики
Так как при панкреатите угнетается деятельность желудка и двенадцатиперстной кишки, пищеварение может быть затруднено. Для усиления и стимуляции перистальтики в лечение добавляют метоклопрамид, церукал, домперидон. Эти препараты не только усиливают перистальтику, но и устраняют другие диспепсические расстройства (изжога, тошнота, рвота и др.).
Лечение обострения хронического панкреатита
Острые симптомы и лечение обостренного панкреатита требуют особенного подхода.
Если при обострении панкреатического поражения поджелудочной железы не представляется возможным получение квалифицированной помощи медицинских работников, то необходимо знать, как правильно оказать первую помощь больному и улучшить его общее самочувствие.
Для этого необходимо сделать внутривенную инъекцию раствора но-шпы, папаверина, или Платифилина. Если нет навыков постановки внутривенных инъекций, то для облегчения общего самочувствия необходимо принять один из данных препаратов в таблетизированной форме. Как только пациенту станет легче, необходимо доставить его в медицинское учреждение для проведения полного обследования, госпитализации и назначения необходимого лечения.
Консервативное лечение в стационаре
Лечение хронического панкреатита в стадии обострения необходимо проводить амбулаторно под наблюдением медицинского персонала. Принцип устранения симптоматических признаков обостренного панкреатита заключается в проведении следующих мероприятий:
- Полное исключение употребления какой-либо пищи на два-три дня. Разрешено только дробное щелочное питье в виде минеральной воды по ¼ стакана через каждые 40-50 минут.
- Внутривенно вводится соляной раствор посредством постановки капельницы. Это необходимо для восполнения организма пациента жидкостью и полезными питательными веществами, так как перорально принимать какие-либо препараты на первом этапе лечения поджелудочной железы при обострении панкреатита категорически запрещено.
- Со второго либо третьего дня лечения пациенту вводится специальное диетическое питания со столом №5. Соблюдение строгой диеты является основой успешного проведения терапевтического лечения рецидива.
- В тяжелом случае может проводиться полное промывание брюшины, а также удаление желчного пузыря, после чего удаленный орган не будет провоцировать усугубление патологии поджелудочной и восстановить ее работоспособность станет гораздо проще.
- Из числа медикаментов спазмолитического спектра действия назначается прием Дротаверина, либо Спазмалгона.
- Также назначается ферментативный препарат – Креон.
- Для восстановления кислотно-щелочного баланса прописывается Омепразол, срок применения которого определяется лечащим врачом.
- Для снятия болезненности, в большинстве случаев, используются таблетки Парацетамола либо Анальгина.
Прием медикаментов зачастую комбинируется использованием народных рецептов.
Овсяной кисель обладает многокомпонентным составом, что обеспечивает ему широчайший спектр положительных целебных свойств. В его состав входят:
- незаменимые аминокислоты в виде триптофана, лизина, холина, лецитина и др.,
- витаминные комплексы групп А, В, Е и РР.
- минеральные микроэлементы, среди которых в большей концентрации находится железо, кальций, калий, фосфор и магний.
Овсяной кисель назначается для лечения печени и поджелудочной железы. Способствует устранению гастрита с повышенной кислотностью желудочного сока, холецистита, патологических нарушений в сфере сердечнососудистой системы. Помогает от сахарного диабета и гипертонии, а также от простатита, так как он способен полностью вылечить перечисленные патологии на определенный промежуток времени. Второе название данного чудо-средства – русский бальзам, способствующий полноценному очищению всего организма, нормализации метаболизма, улучшению работоспособности и укреплению иммунной системы защиты.
Обычный кисель является сладким десертным продуктом. Но, овсяной лечебный кисель должен готовиться только путем брожения и употребляться в виде самостоятельного блюда каждый день в утреннее время, так как он обладает еще и бодрящей силой.
Медикаменты, которые не рекомендуется использовать
При обострении хронического панкреатита не рекомендуется использовать в качестве лечения все медикаментозные средства, в составе которых имеется желчь. К такой разновидности лекарственных препаратов относятся: Фестал, Энзистал и Дигестал.
При тяжелом обострении, а также при умеренной степени тяжести рецидива нужно исключить прием препарата Креон. Медикаменты, имеющие слабительный эффект также запрещены к употреблению, так как обострение патологии сопровождается развитием диареи, а прием таких препаратов может спровоцировать серьезнейшие осложнения, вплоть до обезвоживания и летального исхода.
Симптомы острого панкреатита
- Острая боль, опоясывающего характера, локализуются в правом и левом подреберье, эпигастральной (подложечной) области. Боль отдаёт (иррадиируют) в левую часть тела: в область плеча, лопатки, нижних рёбер со стороны спины. Интенсивная боль, постоянная, даже на фоне медикаментозного лечения может продолжаться ещё сутки. Причиной боли, является некроз (смерть) ткани и нервных окончаний поджелудочной железы;
- Отсутствие аппетита, развивается отвращение от еды, является результатом недостатка выведение ферментов поджелудочной железы в кишечник;
- Тошнота с рвотой, спровоцированные в результате приёма пищи, являются результатом недостатка ферментов в кишечнике необходимых для нормального пищеварения. Неукротимая, обильная рвота содержимым желудка или желчью, которая не приносит облегчения;
- Симптомы интоксикации развиваются при развитии гнойных очагов в поджелудочной железе. Повышается температура тела выше 38С с ознобом, учащается пульс выше 90 ударов/мин; кожа становится холодной и влажной, учащение дыхания;
- Признаки шока появляются в результате выраженной боли и потери жидкости организмом, из-за неукротимой рвоты: снижение давления ниже 90 мм/рт.ст,
- Вздутие верхней части живота и чувство распирания, в результате нарушения пищеварения, связанное с недостатком ферментов и нарушения транзита по кишечнику;
- Частый жидкий стул, из-за нарушения пищеварения, в результате недостатка ферментов поджелудочной железы в кишечнике.
- При осмотре кожные покровы бледные с тёмным оттенком;
- Для острого панкреатита характерны специфические симптомы синюшности, развивающиеся в результате резкого нарушения микроциркуляции, из-за уменьшения объёма циркулирующей крови, в результате обильной рвоты. Синюшные пятна образуются на разных участках тела (в области лица и шеи, боковые части живота, область пупка);
- Брюшная стенка живота напряжена слева ниже рёберной дуги.