Стеноз гортани
Содержание:
Медикаментозное лечение острого и хронического стеноза гортани и трахеи
Медикаментозная терапия острого стеноза гортани направлена на быстрое подавление воспаления и снижение отека слизистой оболочки гортани и трахеи. Для этих целей используют препараты, уменьшающие инфильтрацию тканей, укрепляющие сосудистую стенку (гормоны, антигистаминные препараты, препараты кальция, диуретические лекарственные средства). Стероидные гормоны назначают в остром периоде в течение 3-4 дней внутривенно, а затем — 7-10 дней перорально с постепенным снижением дозы до стихания воспалительных явлений и нормализации дыхания.
При назначении гормональных препаратов после реконструктивной операции более благоприятно протекают репаративные процессы, сформирование грануляциоиной ткани, эпителизация раневой поверхности; повышается вероятность приживления ауто- и аллотрансплантатов.
Вопросы показаний и сроков лечения различных форм стенозов следует решать с учётом возможности поражения внутренних органов. Наличие длительного стеноза считают основанием для принятия мер к предупреждению развитии или лечению уже развившихся поражений соответствующих органов и систем организма. При отсутствии экстренных показаний в предоперационном периоде проводят комплексное обследование, по показаниям — консультации специалистов (кардиолога, терапевта, эндокринолога, нейрохирурга) и коррекцию имеющихся нарушений. Антибиотикопрофилактику назначают за 48 ч до предполагаемой плановой операции. Для предотвращения гнойно-септических осложнений и инфицирования трансплантатов при срочной трахеостомии антибиотики вводят интраоперационно.
Основные причины повторных оперативных вмешательств у больных с хроническим гортанно-трахеальным стенозом — гнойно-воспалительные осложнения, вызывающие экструзии трансплантатов, рестеноз сформированного гортанно-трахеального просвета. Этиотропную и патогенетическую терапию назначают с учётом результатов микробиологического исследования раневого отделяемого и чувствительности микроорганизмов к антибиотикам. Препараты вводят парентерально или внутривенно в течение 7-8 дней. После улучшения состояния пациентов переходят на пероральный приём антибиотиков в течение 5-7 дней. Все операции с использованием имплантов считают «грязными», сопровождающимися высоким риском развития инфекций в области хирургического вмешательства. С точки зрения эффективности и безопасности наиболее приемлемы цефалоспорины I-II поколения (цефазолин, цефуроксим) и ингибиторозащищённые аминопеницилины (амоксициллин + клавулановая кислота, ампициллин + сульбактам).
Сроки проведения противовоспалительной терапии корригируют в зависимости от сопутствующих заболеваний. Так, у больных с вирусными гепатитами pепаративные свойства тканей значительно снижены. Послеоперационный период, как правило, осложняется воспалением в зоне операции и избыточным образованием рубцов. Симптоматическую терапию таким больным назначают в зависимости от выраженности воспалительных явлений, одновременно с назначением гепатопротекторов. Для предотвращения неконтролируемого рубцового процесса необходимо использовать лекарственные средства, которые стимулируют регенераторную способность тканей и препятствуют образованию грубых рубцов.
Симптоматическая терапия заключается в проведении 8-10 сеансов гипербарической оксигенации, общеукрепляющей терапии. Для ликвидации воспалительных явлений в зоне операции используют препараты местного действия мази с фузидовой кислотой, мупироцином, гепариноидом, а также содержащие гепарин натрия + бензокаин + бензилникотинат или аллантоин + гепарин натриия + лука репчатого экстракт. Для улучшения регенеративных способностей тканей гортани и трахеи назначают лекарственные средства, улучшающие тканевой кровоток (пентоксифиллин, актовегин), антиоксиданты (зтилметилгидроксипиридина сукцинат, ретинол + витамин Е, мельдоний), комплекс витаминок группы В (поливитамин), гликозамин в порошках (10-20 дней) и физиотерапевтическое лечение (фонофорез и электрофорез, магнитолазерная терапия в течение 10-12 дней).
В течение первых 3 сут после операции ежедневно проводят санационную эндофибротрахеобронхоскопию с введением антибиотиков и муколитических лекарственных средств (раствор гндроксиметилхиноксилиндиоксида 0,5%, ацетилцистеин, трипсин + химотрипсин, солкосерил). Впоследствии эндофибротрахеобронхоскопию необходимо проводить каждые 5-7 дней для осуществления санации и контроля лечения до полного стихания воспаления трахеобронхиального дерева.
[], [], [], [], [], [], []
Лечение
Степень стеноза гортани определяет необходимость госпитализации и план терапии. Так, все степени болезни, кроме компенсированной, должны лечиться в условиях отделения или палаты интенсивной терапии.
При субкомпенсированном стенозе клинические рекомендации включают в себя такие этапы лечения:
- транспортировка ребенка в стационар с подачей увлажненного кислорода через нос в виде ингаляций;
- введение седативных медикаментов с целью уменьшения частоты дыхания (делается внутримышечный укол с Сибазоном или Реланиумом);
- внутривенное введение глюкокортикоидных гормонов: Преднизолон по 5 мг на 1 кг массы тела или Дексаметазон 1-2 мг на 1 кг веса.
В некоторых случаях (при давности стеноза не более 3-4 часов) врачи скорой помощи или приемного отделения вводят ребенку спазмолитики (Но-шпа, Папаверина гидрохлорид) или мочегонные препараты быстрого действия (Лазикс).
https://youtube.com/watch?v=U0vx542Ibt8
https://youtube.com/watch?v=U0vx542Ibt8
Как лечить третью стадию болезни:
- используется схема терапии 2-й степени тяжести и одновременно обеспечивается искусственная вентиляция легких с помощью интубирования гортани, применения ларингеальной маски;
- интубация показана только при сохранении самостоятельного дыхания;
- при невозможности введения интубационной трубки производится экстренная операция – трахеотомия (прокол передней стенки трахеи с введением в нее специальной канюли для нормализации подачи воздуха).
Срочная трахеостомия производится при остром стенозирующем ларингите (3-4 стадии), отеке Квинке, истинном крупе в результате дифтерии и т.д.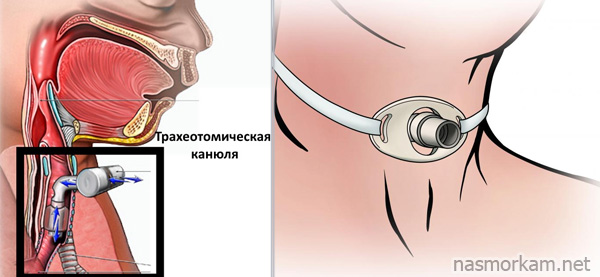
После стабилизации состояния малыша в лечение могут добавлять антигистаминные препараты, отхаркивающие средства (Мукалтин, Эреспал), ингаляции через небулайзер.
Народная медицина
В острый период болезни фитопрепараты, отвары или настойки не используются, так как могут привести к значительному ухудшению состояния. После купирования стеноза и отека гортани, для лучшего отхождения мокроты возможно применение ромашкового отвара, зверобоя, средств на основе подорожника.
Прогноз
При своевременном обращении в больницу болезнь имеет благоприятный прогноз, в противном случае – возрастает риск развития осложнений или летального исхода. При компенсированной стадии излечение возможно в домашних условиях, но с дальнейшим наблюдением со стороны участкового врача-педиатра.
Какие могут быть осложнения?
При неоказании помощи, в случае прогрессирования состояния, у детей может развиться асфиксия, которая нередко заканчивается смертью. При удачной сердечно-легочной реанимации возможно появление постгипоксической энцефалопатии.
Прогноз
Эффективность предпринятого лечения патологического сужения гортани зависит от ряда факторов, к которым относятся причины и форма недуга, адекватность и своевременность назначенных терапевтических мер. Если приступы стеноза были вовремя купированы – прогноз выздоровления благоприятный, но не исключены осложнения после проведенного лечения (особенно после оперативного вмешательства).
После ликвидации симптомов острой фазы заболевания необходимо проводить дальнейшее лечение болезней, спровоцировавших приступ. Если причинообразующим фактором является вирусный или бактериологический агент, в дальнейшем пациент будет подвержен частым заболеваниям инфекционной природы (ларинготрахеит, бронхит, отит, синусит и др.). После введения эндотрахеальных трубок могут проявиться ранние или поздние осложнения в виде рубцевания поврежденных во время операции тканей или патологий прилегающих к гортани органов.
Если стеноз не был вовремя распознан, болезнь может перейти в хроническую форму, что чревато развитием устойчивой гипоксии. Следствием недополучения необходимого количества кислорода является снижение иммунной защиты организма, развитие сопутствующих заболеваний и формирование необратимых нагноительных процессов (бронхоэктатической болезни).
Лечение рубцового стеноза гортани
Лечение рубцовых стенозов гортани — одна из самых трудных задач в оториноларингологии, что обусловлено высокой склонностью тканей гортани к образованию рубцовых стенозов даже при самых щадящих реконструктивных оперативных вмешательствах. В определенной степени образование рубцовых стенозов гортани может быть предотвращено или уменьшено при помощи кортикостероидов, своевременным купированием местных воспалительно-некротических процессов как вульгарной, так и специфической природы, эффективным лечением генерализованных инфекционных болезней, проявляющихся поражением гортани. Если в порядке оказания неотложной помощи больному была произведена коникотомия или верхняя трахеотомия, то в ближайшее время ему необходимо произвести нижнюю трахеотомию, обеспечив неосложненное заживление «интеркрикотиреоидной» раны (коникотомия) или верхней трахеостомы. Во всех случаях оказания лечебного пособия при рубцовом стенозе гортани следует добиваться как можно более раннего естественного дыхания, поскольку оно не только препятствует образованию рубцов, но и обеспечивает детям нормальное развитие гортани и речевой функции.
Допустимо профилактическое проведение трахеотомии у лиц с хроническим рубцовым стенозом гортани и неудовлетворительной дыхательной функцией ее, поскольку рано или поздно это оперативное вмешательства все равно не минует этого больного, но уже будет произведено в спешке по жизненным показаниям. С другой стороны, поскольку при таких стенозах нередко показано плановое хирургическое вмешательство по восстановлению просвета гортани, наличие трахеостомы является облигатным условием для проведения этого вмешательства.
Спайки или рубцовые мембраны, находящиеся между голосовыми складками, подвергают диатермокоагуляции или удалению при помощи хирургического лазера. В большинстве случаев после этой операции необходимо сразу же после операции разведение голосовых складок при помощи специального дилататора, например при помощи дилататора Ильяченко, состоящего из трахеотомической трубки и фиксированного к ней раздуваемого баллончика, вводимого в гортань между голосовыми складками на несколько дней.
Гортанные бужи бывают сплошными и полыми. Некоторые из них применяются в соединении с трахеотомическими трубками. Самым простым видом простого гортанного бужа, применяемого без трахеотомической канюли, является ватно-марлевый тампон в виде цилиндра соответствующих диаметра и длины, тампон вводят в суженную часть гортани над трахеостомой. Для расширения гортани без предварительной ларинго-фиссуры или трахеотомии используют полые каучуковые бужи Шреттера или металлические бужи разных диаметров. Благодаря длине и форме эти бужи легко вводятся и могут оставаться в просвете гортани от 2 до 60 мии, причем сами больные придерживают их у входа в рот пальцами. При ларингостомии для расширения или формирования просвета гортани рекомендуют применять резиновые тройники А.Ф.Иванова, которые обеспечивают дыхание как через нос и рот, так и через трубку.
Сплошные бужи, соединенные с трахеотомической трубкой (бужи Тоста, Брюггемана и др.), выполняют роль только расширителя, а полые («дымовые трубки» Н.А.Паутова), аналог печного дымохода, или составные каучуковые канюли И.Ю.Ласкова и др. дополнительно обеспечивают и дыхание через полость рта и нос. При рубцовых стенозах, распространяющихся на верхние отделы трахеи, применяют удлиненные трахеотомические трубки. При блокировании гортани ее анестезия является обязательной только при первых сеансах этой процедуры; в дальнейшем по мере привыкания больного к блокированию анестезию можно не применять.
При протяженных рубцовых стенозах гортани производят ларинготомию с последующим удалением рубцовой ткани, а кровоточащие поверхности покрывают свободными эпидермальными лоскутами, фиксируемыми в гортани соответствующими каучуковыми фиксаторами (муляжами). Б.С.Крылов (1965) предложил пластику гортани проводить несвободным лоскутом слизистой оболочки, мобилизованным из области гортаноглотки, который фиксируют при помощи раздуваемого резинового баллончика, давление в котором регулируется при помощи манометра (профилактика омертвения лоскута от избыточного давления).
Симптомы стеноза гортани
Симптомы стеноза гортани у детей включают затрудненное дыхание с характерным шумом, медленным вдохом и выдохом. При остром стенозе картина заболевания выраженная, а при хроническом — стертая и «смазанная», что связано с адаптацией организма к гипоксии. У детей это состояние развивается на фоне вирусной инфекции. Заболевание развивается за несколько дней: на фоне температуры к картине ОРВИ присоединяется охриплость, сухой кашель и постепенно нарастают проявления стеноза: инспираторная одышка (затруднен вдох, и он удлиняется), втяжение межреберных промежутков, полусидячее положение, акроцианоз.
Если стеноз развивается при гриппе характерна повышенная температура и интоксикация, затем появляется лающий кашель, от которого ребенок просыпается ночью, он не может сделать полноценный вдох из-за выраженного отека связок. При абсцедирующем остром ларингите сначала беспокоят боли в горле, нарушается глотание и нарастают признаки стеноза гортани. Признаки зависят от стадии стеноза. При компенсации затруднение дыхания появляется у ребенка при физической нагрузке, а в покое стеноз не проявляется. Также происходит замедление и углубление дыхания, а пауза между вдохом и выдохом становится короче. Может повышаться артериальное давление и появиться учащенное сердцебиение.
В стадия субкомпенсаци инспираторная одышка появляется уже в покое, а дыхание становится стридорозным (шумным). При дыхании принимает участие вспомогательная мускулатура: у больного «раздуваются» крылья носа, втягиваются подключичные и надключичные ямки, а также межреберные промежутки. Это связано с увеличением отрицательного давления в полости грудной клетки. У больных развивается акроцианоз (синюшность носа, кистей рук, носогубного треугольника) и нарастает тахикардия. Больной возбужден, занимает вынужденное положение — сидит, опираясь о постель и забрасывает голову назад.
В стадии декомпенсации появляется холодный пот, нарастает цианоз, холодеют руки, губы и нос. Дыхание поверхностное и учащено. Выражено стридорозное дыхание, которое слышное на расстоянии, усиление движений гортани при вдохе и выдохе, также в дыхании максимально принимает участие вспомогательная мускулатура. Усиливается возбуждение, присутствует чувство страха и периодически появляется спутанное сознание. Речь больного в виде отдельных слов. Давление снижается, пульс имеет слабое наполнение. Нарастает ацидоз.
Терминальная стадия проявляется нарушением сознания, появляется сонливость и апатия. Дыхание становится очень частым и поверхностным, исчезает стридор. Характерно периодическое дыхание — дыхание чередуется с апноэ (остановка дыхания). Развиваются патологическое дыхание Чейн-Стокса и гаспингдыхание (единичные и редкие вздохи), которые характерны для заключительной стадии асфиксии (агональное дыхание). Давление снижается, пульс нитевидный, аритмичный, расширяются зрачки и наступает смерть.
У взрослых причиной сужения гортани является ее паралич. Нарушение дыхания возникает и при одностороннем и при двухстороннем параличе. Признаки стеноза появляются, если размер голосовой щели не соответствует росту человека, если имеется повышенный вес и небольшие размеры гортани, а также деформация в шейном отделе позвоночника. Выраженность клиники зависит от степени сужения и стадий.
Проявления постинтубационного стеноза (стридорозное дыхание и одышка) проявляются через 2-3 недели после экстубации. Симптомы при стенозе гортани и трахеи несколько отличаются.
Различия в одышке. При сужении трахеи затруднен выдох (экспираторная одышка), а при сужении гортани затруднен вдох (инспираторная одышка). При сужении гортани больной запрокидывает голову назад, а при трахеальном сужении — наклоняется вперед и сидит, упираясь в край кровати.
При ларингеальном сужении гортань движется во время дыхания вверх и вниз, при сужении трахеи она неподвижна.
Охриплость голоса присутствует при сужении гортани, а при трахеальном сужении отсутствует. Голос при сужении гортани не меняется при параличе мышц.
Симптомы и степени стеноза гортани
Стеноз гортани I степени (компенсированный стеноз)
Клинически проявляется шумным дыханием при вдохе, небольшим удлинением вдоха с укорочением паузы между вдохом и выдохом. При беспокойстве ребенка появляется умеренное втяжение податливых мест грудной клетки, незначительный цианоз носогубного треугольника, раздувание крыльев носа. Голос ребенка осипший, реже чистый. Ларингит обычно протекает по типу катарального, реже гнойного воспаления. Просвет подголосовой гортани сужен на 1/4-1/3.
Стеноз гортани II степени (субкомпенсированный стеноз)
Характеризуется признаками неполной компенсации функции дыхания Больные возбуждены, иногда вялы и капризны. Отмечается шумное дыхание с втяжением податливых мест грудной клетки, раздувание крыльев носа, напряжение шейных мышц Заметны движения гортани синхронно с вдохом и выдохом. Голос осиплый Кашель грубый Кожные покровы влажные, розоватые или бледные, носогубный треугольник цианотичен Характерна тахикардия, иногда выпадение пульсовой волны в фазе вдоха. Эти признаки становятся более выраженными при продолжительности стеноза более 7-8 ч Просвет подголосовой полости гортани сужен на 1/2.
Стеноз гортани III степени (декомпенсированный стеноз)
Состояние больного тяжёлое. Отмечается беспокойство, чувство страха или апатия. Выражена инспираторная одышка с удлинённым вдохом, сопровождаемым стенотическим (гортанным) шумом, резкое втяжение надключичной и надгрудинной ямок, эпигастральной области, межреберных пространств. Отмечаются максимальные экскурсии гортани вниз (при вдохе) и вверх (при выдохе), выпадение паузы между вдохом и выдохом Кожные покровы бледные, покрыты холодным липким потом, выражен цианоз носогубного треугольника, губ, ногтевых фаланг. Пульс частый, слабого наполнения, отмечается выпадение пульсовой волны в фазе вдоха, гипотония, глухость тонов сердца. При продолжающемся стенозе в течение короткого времени эти симптомы становятся более выраженными, дыхание — поверхностным, частым, появляется сероватый оттенок кожи лица, похолодание губ, кончика носа, пальцев. Расширяются зрачки. Ларингоскопически выявляют сужение просвета подголосовой полости гортани почти на 2/3.
Стеноз гортани IV степени (асфиксия)
Состояние ребенка крайне тяжёлое, выражен цианоз, кожа бледно-серая. Сознание утрачено, температура снижена, зрачки расширены, могут появиться судороги, непроизвольное отхождение мочи, кала. Дыхание частое, очень поверхностное или прерывистое, с короткими остановками с последующим глубоким вдохом или редкими попытками вдоха с втяжением грудины, эпигастральной области. Дыхательные шумы в легких едва прослушиваются. Отмечается падение сердечно-сосудистой деятельности гипотония, глухость тонов сердца, тахикардия или брадикардия (наиболее грозный признак), нитевидный пульс. Нередко пульс на периферических сосудах не определяется. Эти явления предшествуют остановке сердца и дыхания. Просвет подголосовой полости гортани сужен более чем на 2/3.
Симптомы и признаки: как определить?
Знание того, как начинается болезнь, поможет родителям быстро оказать малышу первую помощь в домашних условиях и своевременно вызвать бригаду СМП. Острый вирусный стеноз характеризуется внезапным началом и прогрессирующим нарастанием клинической картины.
К основным признакам острого стеноза относят:
- частый приступообразный кашель, без отхождения мокроты на первых этапах болезни;
- инспираторный характер одышки – трудности с вдохом;
- частое поверхностное дыхание у ребенка, для грудничков характерно уменьшение соотношения между частотой сердцебиения и количеством вдохов в минуту (с 4:1 до 2,5-2:1);
- побледнение кожных покровов с появлением периорального цианоза (синевы носогубного треугольника).
внезапным появлением тревожных симптомов,
1
Маленький ребенок не способен выразить свои жалобы, поэтому при появлении тяжелого дыхания, видимого втяжения межреберей и при резком пропадании голоса, рекомендуется вызвать неотложную помощь.
2
При дифтерии стеноз обычно развивается несколько медленнее (исключение – молниеносные формы болезни) и носит название – истинный круп. Для инфекции характерно наличие контакта с больным, короткий инкубационный период (2-7 дней) и появление высокой лихорадки, слабости.
3
При осмотре небные дужки, миндалины и задняя стенка глотки могут быть покрыты густыми сероватыми налетами. По мере прогрессирования болезни, бактерии продуцируют большое количество токсинов, а налеты постепенно отторгаются от слизистой, скапливаясь в просвете гортани. При перекрытии более 50% просвета трубки появляются соответствующие признаки.
4
Аллергическая форма болезни также развивается внезапно и может быть ответной реакцией на введение лекарственных препаратов (спреи в горло, ингаляции), вдыхание пыльцы, шерсти, проглатывание пищевых аллергенов. У такого ребенка резко пропадает голос, дыхание становится учащенным и «тяжелым». Он может хвататься руками за горло, высовывать язык.
Общие сведения
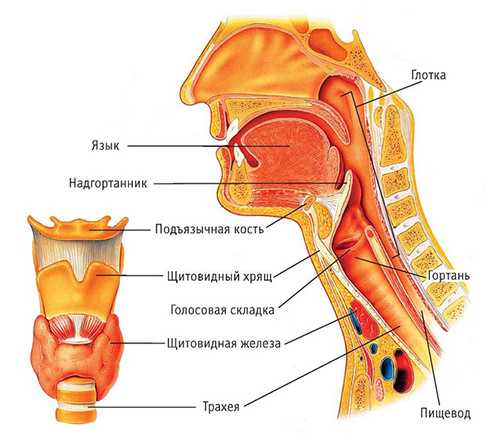
Частым проявлением респираторной инфекции у детей двух-трех лет является острый стенозирующий ларингит, который обусловлен стенозом гортани. Стеноз внегрудных отделов дыхательных путей — это сужение отдела трахеи, находящегося вне грудной клетrи, и гортани. Наиболее часто встречается стеноз гортани, который и станет предметом сегодняшнего рассмотрения. Гортань — расширенная часть дыхательной трубки, верхняя часть которой открывается в глотку, а нижняя — в трахею. Надгортанник разграничивает гортань и глотку.
Остов гортани составляют три крупных хряща и три мелких, которые соединены связками. Коническая связка является самой крупной и имеет клиническое значение при проведении операции по ее рассечению (коникотомия) для обеспечения проходимости дыхательных путей. Она соединяет перстневидный и щитовидный хрящ гортани. Полость гортани напоминает песочные часы и делится на три отдела. Верхний, средний (область голосовых складок) и нижний — это подголосовое пространство, которое расширяется книзу и переходит в трахею.
Сужение может быть в любом отделе гортани или трахеи, может быть частичным или полным, но в любом случае это приводит к затруднению прохождения воздуха. Затруднение прохождения воздуха через суженные отделы респираторного тракта влечет нарушение аэродинамики в дыхательных путях и у человека возникает ощущение недостатка воздуха, и постоянная потребность увеличить глубину дыхания. У детей подголосовое пространство имеет рыхлый подслизистый слой, что благоприятствует развитию отека и сужения именно в этом месте.
 Стеноз гортани вызывается чаще всего ларинготрахеитом, инородными телами, эпиглотитом (воспаление надгортанника), увеличением аденоидов и небных миндалин. Воспалительная реакция в верхнем отделе дыхательного тракта чаще возникает в результате воздействия вирусов и бактерий, однако доминируют вирусы. Если до начала XX века причинами развития стенозов были бактериальные инфекции (дифтерия, сыпной тиф, скарлатина), то на сегодняшний день — это вирусные инфекции, а также состояние после интубации (постинтубационные стенозы).
Стеноз гортани вызывается чаще всего ларинготрахеитом, инородными телами, эпиглотитом (воспаление надгортанника), увеличением аденоидов и небных миндалин. Воспалительная реакция в верхнем отделе дыхательного тракта чаще возникает в результате воздействия вирусов и бактерий, однако доминируют вирусы. Если до начала XX века причинами развития стенозов были бактериальные инфекции (дифтерия, сыпной тиф, скарлатина), то на сегодняшний день — это вирусные инфекции, а также состояние после интубации (постинтубационные стенозы).
Клинические проявления
Набор симптомов стеноза может отличаться в зависимости от формы и степени развития патологии.
Однако, выделяют ряд общих характерных признаков стеноза, к числу которых относят:
- Нарушение дыхания (появление характерных шумов в момент выхода, изменение интервалов вдоха и выдоха);
- Изменение формы грудной клетки, когда она как бы западает внутрь;
- Цианоз (синюшность кожи) в области носогубного треугольника, общая бледность;
- Изменение формы ноздрей (они становятся более широкими);
- Нарушение голоса, появление хрипотцы или осиплости;
- Развитие патологий гнойного характера (возникает не всегда);
- Ухудшение общего самочувствия, вялость, сонливость, тревожное состояние (при тяжелом течении и молниеносном развитии возникает паника, сильный страх смерти);
- Чрезмерное напряжение мышц шеи, что особенно отчетливо проявляется в момент вдоха;
- Патологическая подвижность гортани (положение органа меняется при каждом вдохе и выдохе);
- Повышенная влажность кожных покровов (нередко развивается гипергидроз);
- Нарушение ЧСС (при тяжелом течении возможна остановка сердца);
- Гипотермия (снижение температуры тела);
- Расширение зрачков;
- Развитие судорожного синдрома;
- Непроизвольная дефекация или опорожнение мочевого пузыря;
- Нарушение пульса (пульс приобретает нитевидный характер);
- Головокружения, обморочное состояние.
Указанные симптомы стеноза могут проявляться в той или иной степени, при легкой и умеренной степени патологии некоторые проявления отсутствуют.
Стадии развития
В зависимости от клинических проявлений выделяют 4 степени стеноза:
- Компенсированная стадия. Просвет гортани сужен незначительно (на 30% и менее), показатели ЧСС, давления, температуры тела остаются неизменными. Наблюдается незначительное нарушение дыхания, одышка, возникающая в момент физической активности (например, при подъеме по лестнице, быстрой ходьбе);
- Субкомпенсированная стадия. Просвет гортани сужен примерно в 2 раза. При этом показатели уровня АД и ЧСС остаются в норме, когда пациент находится в спокойном состоянии. Во время активности показатели незначительно увеличиваются. Человек пребывает в ясном сознании, но может чувствовать приступы головокружения. Появляются характерные шумы во время дыхания;
- Декомпенсированная стадия характеризуется значительным ухудшением состояния больного. Просвет гортани, имеющий теперь щелевидную форму, сужается в значительной степени (более чем на 50%). Изменяется пульс, появляются сильные приступы удушья. Для того чтобы облегчить свое состояние, человек большую часть времени находится в сидячем положении;
- Приступ асфиксии – крайне тяжелая степень развития недуга. Просвет практически закрыт, доступ кислорода в организм невозможен. Это приводит к появлению жизненно-опасных симптомов, таких как остановка дыхания, сердца, потеря сознания.
Лечение стеноза гортани у ребенка
I степень (компенсированный стеноз)
- Ингаляции через небулайзер (ипратропия бромид 8-20 капель 4 раза в сутки).
- Пребывание в парокислородной палатке по 2 ч 2-3 раза в сутки.
- Дробные щелочные ингаляции.
- Теплое щелочное питье.
- Фенспирид 4 мгДкгхсут) перорально.
- Муколитики (амброксол, ацетилцистеин).
- Антигистаминные препараты в возрастных дозах.
- Бронхолитики (аминофиллин в таблетках).
- Стимуляция кашля.
II степень (субкомпенсированный стеноз)
- Инфузионная терапия с учетом энтеральных нагрузок (100-130 мл/кг) глюкозо-солевые растворы (10% раствор глюкозы, 0,9% раствор натрия хлорида), глюкозо-новокаиновая смесь (10% раствор глюкозы + 0,25% раствор новокаина в соотношении 1 1 из расчёта 4-5 мл/кг).
- Тёплое щелочное питье.
- Антигистаминные препараты хлоропирамин в суточной дозе 2 мг/кг в 2-3 приёма внутримышечно или внутривенно, клемастин в суточной дозе 25 мкг/кг в 2 приема внутримышечно или внутривенно.
- Гормонотерапия преднизолон в дозе 2-5 мг/кг внутримышечно или внутривенно каждые 6-8 ч, гидрокортизон 10 мг/кг внутримышечно каждые 6-8 ч, ингакорт (беклометазон, ипратропия бромид) через небулайзер Следует отметить, что эффективность гормонотерапии не доказана.
- Антибактериальная терапия аминопенициллины, цефалоспорины II-III поколения внутримышечно.
- Пребывание в парокислородной палатке по 6-8 ч с интервалом 1,5-2 ч.
- Муколитики внутрь и в ингаляциях
- Амброксол (внутрь)
- детям до двух лет по 2,5 мл 2 раза в день,
- 2-6 лет — по 2,5 мл 3 раза в сутки,
- 6-12 лет — по 5 мл 2-3 раза в сутки,
- 12 лет и старше — по 10 мл 3 раза в сутки
- Ацетилцистеин (внутрь)
- до 2 лет — по 50 мг 2-3 раза в сутки,
- 2-6 лет — по 100 мг 4 раза в сутки,
- 6-14 лет — по 200 мг 2 раза в сутки,
- старше 14 лет — по 200 мг 3 раза в сутки.
- Амброксол (внутрь)
- Стимуляция кашля и удаление секрета из гортани электроотсосом.
III степень (декомпенсированный стеноз)
- Госпитализация или перевод в реанимационное отделение.
- Прямая ларингоскопия с последующей назотрахеальной интубацией.
- Пребывание в парокислородной палатке до купирования дыхательной недостаточности.
- Продолжение терапии соответствует лечению стеноза гортани II степени.
IV степень (асфиксия)
Реанимационные мероприятия.
Симптомы стеноза в зависимости от течения болезни
Выражение клинической картины болезни может проявляться разными признаками. На это влияют жизненные факторы при возникновении стеноза:
- возраст малыша;
- присутствие сопутствующих болезней органов дыхания;
- причины, приводящие к сужению просвета гортани.
Сила симптомов увеличивается одновременно с сужением просвета гортани. Во врачебной практике выделяются стадии развития стеноза гортани у детей, по ним меняются симптомы и назначается лечение патологии.
Стадии развития стеноза гортани:
- Нарушение дыхания, на 1-й стадии болезни клиническую картину можно компенсировать лечением, она дает хорошие прогнозы к выздоровлению. Здесь наблюдается нарушенное голосообразование, ребенок начинает хрипеть, говорить грубым голосом.
- Учащение дыхания, перевозбуждение малыша, гиперемия кожных покровов. 2-ю стадию болезни врачи называют субкомпенсированной. Яркий симптом – внешне заметные усиленные дыхательные движения, «западание» участков грудной клетки между ребрами.
- Крайнее возбуждение малыша наоборот, полная его заторможенность. Бледнеет кожа, становятся синими губы и носогубной треугольник. Ребенок может потерять сознание, уйти в глубокий обморок. 3-я стадия – самая неблагоприятная форма течения патологии. Врачи называют ее декомпенсированной. Требуется срочная квалифицированная помощь.
- Полное прекращение дыхательных движений, остановка дыхания. Наиболее опасное состояние – асфиксия. С остановкой дыхания в клетки головного мозга не поступает кислород, они погибают. Здесь требуется экстренная помощь, иначе малыш умирает от острого недостатка дыхания и работы сердца.
Интересно! Полезные свойства корицы для женщин

По таким стадиям развивается стеноз гортани у детей, такими симптомами проявляется, и лечение на любой из стадий требуется незамедлительное. Однако это относится только к постепенному развитию заболевания.
В педиатрической практике зафиксированы случаи стремительного развития стеноза гортани, выходящего по симптомам сразу на последние стадии, когда помощь требуется в экстренном порядке.
Причины
 Стеноз гортани при пороках развития встречается у детей. Голос у взрослого человек может меняться под силой разных факторов. Если поток воздуха проходит правильно, то это не будет влиять на исходящий звук и широту щели.
Стеноз гортани при пороках развития встречается у детей. Голос у взрослого человек может меняться под силой разных факторов. Если поток воздуха проходит правильно, то это не будет влиять на исходящий звук и широту щели.
Когда отверстие гортани имеет склонность к сужению, то воздух не может двигаться в свободном направлении и возникает стеноз гортани. Основными причинами могут быть различные повреждения, травмы горла и заболевания. В дегенеративной форме стеноз может встречаться у лиц старшего поколения и возникает по причине старения организма.
Заболевание может возникать и при механическом воздействии, быть последующей фазой тромбоза или проистекать по причинам деформации сосудов – стеноз сосудов.
Существует органический и неорганический стеноз. Эти формы схожи, за счет гипертрофии гладкой мускулатуры и эластичных волокон, приводят к сужению дыхательных путей.
Стеноз можно выявить по инфекционным и неинфекционным причинам:
- Инфекционные. Вирусные заболевания, такие как – аденовирусы и другие. Стеноз может быть вызван бактериями, последствиями которых становится дифтерия, некоторые формы абсцесса.
- Неинфекционные. Травмирование гортани различными предметами или попадание инородного тела. Одной из частых причин является аллергия на употребление различных продуктов, а также поллиноз или реакция дыхательной системы на химические раздражители. Аллергия может возникнуть на применение ингаляций с маслами хвои, пихты и.т.д.
3 Ложный круп
У детей наиболее частой причиной стеноза гортани является острый стенозирующий ларинготрахеит, или ложный круп, которым в силу анатомических особенностей страдают в возрасте от 6 месяцев до 6 лет, причем мальчики — в 1,5 раза чаще, чем девочки. Сезон заболеваемости приходится в основном на осенне-зимний период — в разгар следующих вирусных инфекций:
- парагрипп;
- аденовирусы и риносинцитиальные вирусы;
- грипп;
- энтеровирусы;
- корь.
Попадая на слизистую оболочку гортани и активно размножаясь, вирусы формируют ее отек, заполнение слизью и мокротой, рефлекторный спазм мышц. Очень часто значительную роль играет аллергическая реакция на присутствие возбудителя в организме. Бактериальные инфекции редко бывают причиной состояния, в основном возможно наложение микрофлоры на имеющееся вирусное заболевание. Поэтому ложный круп — это осложнение острой респираторной вирусной инфекции.
Патология развивается обычно в ночное время суток, через 2-3 дня от начала ОРЗ. Классическими признаками являются следующие симптомы:
- шумное хриплое дыхание с затрудненным вдохом;
- осиплость голоса;
- грубый лающий кашель.