Диагностика рака печени
Содержание:
Второе мнение рентгенолога в выявлении опухолей печени
В ряде случаев при выявлении какого-либо образования в печени бывает очень трудно достоверно судить, чем же оно является на самом деле – раком, аденомой, гемангиомой, регенераторным узлом либо иным образованием. Определиться с заключением об опухоли печени позволяет внимательный анализ данных КТ, МРТ или УЗИ в совокупности с клиническими симптомами и данными других анализов (биохимический анализ крови, онкомаркеры и т.п.).
Если у вас или ваших лечащих врачей есть сомнения в характере образования печени, всегда можно получить Второе мнение опытного рентгенолога, работающего в специализированном хирургическом центре. Такое мнение всегда необходимо, ведь оно помогает не только подтвердить или опровергнуть диагноз рак печени, но и дает более подробное описание снимков КТ или МРТ. Заключение, выполненное по передовым европейским стандартам ECR, будет более понятно специализированному хирургу.
Подобную экспертную расшифровку КТ и МРТ печени можно получить в Национальной телерадиологической сети — Всероссийской системе дистанционных консультаций врачей-радиологов. Достаточно загрузить файлы с диска через собственный компьютер, и в течение 24 часов будет выполнен независимый анализ результатов исследования. Второе мнение по КТ печени— это способ удостовериться в правильности диагноза, или решить спорные диагностические случаи.
Василий Вишняков, врач-радиолог
Павел Попов
Диагностика рака печени 4 степени
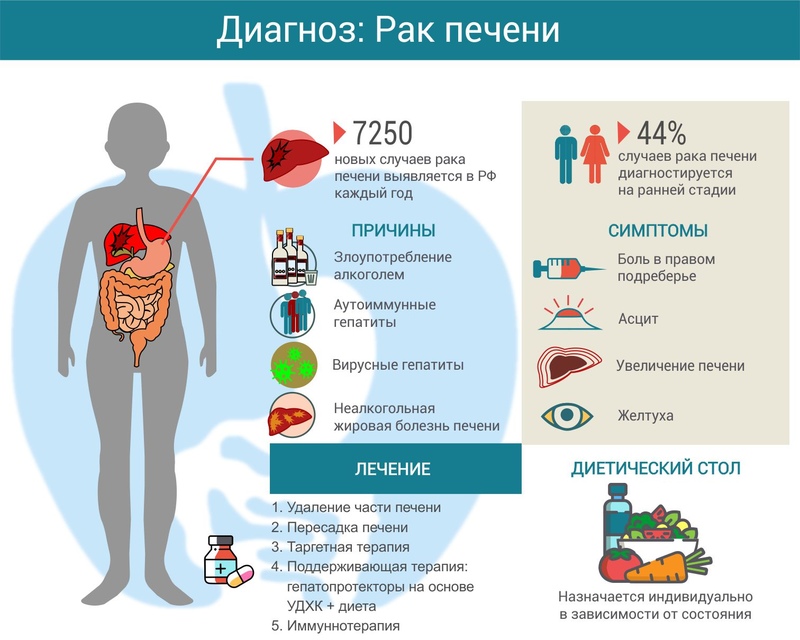
Чтобы правильно составить план лечения больных раком печени 4 степени, важно пройти тщательное диагностирование разнообразными методами. Стандартными назначаемыми исследованиями являются:
УЗИ – применяется, чтобы узнать о структуре печени, ее плотности и других изменениях в брюшной полости
На последней стадии опухоль однозначно будет легко визуализироваться;
анализ крови – особое внимание обращается на билирубин и альфа-фетопротеин. Последний компонент показывает наличие в печени незрелых клеток;
компьютерная томография при помощи введения в кровь радиоактивного контрастного вещества, чтобы лучше рассмотреть очаги и скопления опухолевых очагов;
проведение биопсии – забор биоматериала производится введением тонкой иглы в место, где с большой долей вероятности локализуется злокачественное образование;
МРТ – его делают, чтобы уточнить данные других исследований
Основным плюсом данного способа является возможность рассмотреть орган со всех сторон, что позволяет не упустить новые очаги опухоли.
Первичное и вторичное новообразование
По данным медицинской статистики, при раке печени прогноз достаточно неблагоприятный и процент выживаемости один из самых низких. Но не стоит полагаться на общие статистические данные. Они не дают ответ на вопрос о качестве и продолжительности жизни в каждом конкретном случае. Прогноз жизни учитывает множество факторов:
- общее состояние пациента,
- стадию, на которой был диагностировано заболевание;
- разновидность рака;
- первичность или вторичность злокачественного процесса;
- уровень адекватной терапии.
В некоторой степени повлиять на вероятность благоприятного прогноза жизни для пациентов, страдающих заболеванием, могут стандартные процедуры, экспериментальные и дополнительные методы терапии. Суммируя все имеющиеся данные, врач индивидуально может обозначить прогноз и перспективу на будущее.
Первичный рак бывает узловым, диффузным. Он быстро прогрессирует, метастазирует и прорастает в расположенные по соседству кровеносные сосуды. Первичный рак представляет собой плотное, множественное разрастание атипичных белесоватых клеток без четко выраженной границы. У вторичного новообразования печени злокачественный процесс происходит в других органах. Это метастатический рак.
Первичный рак печени — это несколько разновидностей злокачественного процесса, название которого прямо связано с тем, какие клетки или клеточные структуры были вовлечены в этот процесс:
- Гепатоцеллюлярный рак (гепатома). Развивается в печеночных клетках. Гепатоцеллюлярный – самая распространенная форма.
- Холангиоцеллюлярный рак (холангиома). Развивается в прослойке желчных протоков из эпителиальных клеток. Холангиоцеллюлярный в свою очередь развивается как холангиокарцинома (непосредствено внутри печеночных структур), опухоль ворот печени (опухоль Клатскина). Опухоль ворот развивается в эпителиальных тканях желчных протоков, которые расположены в месте соединения общего и сегментарных протоков. Опухоль ворот – медленнорастущая, метастазы дает только ближе к поздней стадии.
- Гематохолангиоцеллюллярный (холангиогепатома) – смешанная форма, при которой поражаются печеночные клетки и желчные протоки.
- Мезодермальный рак в виде лимфосаркомы, ангиосаркомы и мезенхимомы (состоят из лимфоидных элементов, эндотелиальных клеток).
- Недифференцированная (неуточненная) опухоль.
Многочисленные исследования подтверждают тот факт, что чем выше дифференциация, тем лучше прогнозы для жизни пациентов. Недифференцированная опухоль трудно поддается лечению, стремительно растет и так же стремительно дает метастазы.
При метастатической опухоли (вторичный рак) органа злокачественные клетки поступают из других органов через воротную вену. Вторичное поражение может исходить из молочной железы, легкого, почки, яичника, матки, желудка с кишечником. Метастатическая опухоль сразу относится к 4 стадии рака.
Лечение рака печени
Лечение рака печени – чрезвычайно длительный процесс, заниматься которым должен только врач. Сам ход терапии определяется в зависимости от того, на какой стадии находится болезнь. Главными способами при этом являются:
- хирургическая операция, при которой часть печени с раком вырезается. Этот вариант подходит лишь тогда, когда размер пораженного участка небольшой, а также не было метастазирования в иные органы и лимфоузлы. Данный способ не применяется, если сопутствующим заболеванием является цирроз, поскольку это снизит функционирование печени и приведет к катастрофическому ухудшению состояния человека, вплоть до смертельного исхода;
- иногда прибегают к попыткам разрушения рака печени при помощи введения в пораженный участок разнообразных веществ. Для этого используют этиловый спирт, который разрушает белки и приводит к обезвоживанию раковых клеток, что убивает их. Однако при этом может быть нанесен вред окружающим органам и тканям;
- трансплантация печени – является одним из тех вариантов, при которых возможно полное выздоровление. Между тем, методика приносит результат лишь на ранних стадиях, когда еще не произошло распространение опухоли по всему организму;
- радиочастотная аблация – данная методика применяется как вспомогательное средство при распространении метастазов. Их разрушение происходит путем воздействия тока высокой частоты, при этом температура в тканях резко увеличивается, белки в пораженных клетках разрушаются, а сами клетки умирают;
- химиотерапия – посредством этого способа лекарство вводится как внутривенно, так и перорально (через рот). Вся процедура проводится только в амбулаторных условиях при постоянном контроле врача. В течение курса химиотерапии больной систематически сдает анализы и проходит различные обследования, чтобы отследить эффективность лечения. В последнее время введение препаратов также проводится напрямую в печеночную артерию. Считается, что такой способ лучше воздействует на опухоль, поскольку туда попадает большее количество препарата. Кроме того, менее выражены побочные эффекты.
Что касается лучевой терапии, то ее применение ограничено из-за толерантности печени к такому виду воздействия.
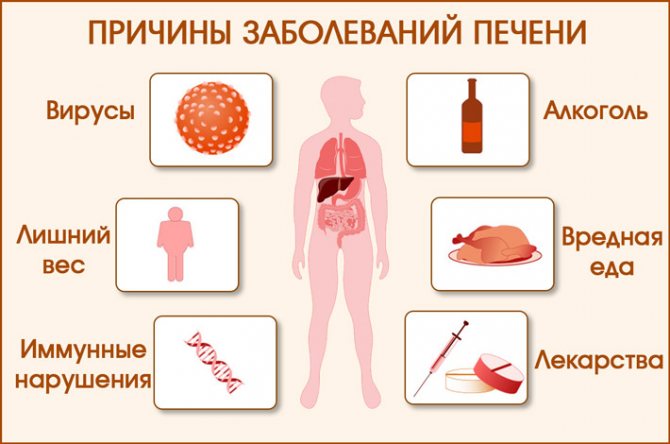
Причины и факторы риска рака печени
Медицине неизвестны причины, по которым возникает данный рак, однако известны, люди с определенными факторами риска, у которых чаще других обнаруживается карцинома печени. Были выделены следующие факторы риска, связанные с началом гепатоцеллюлярной карциномы, основным раком печени:
- Вирусные инфекции: явное доказательство связи между вирусом гепатита В, гепатитом С и риском развития гепатокарциномы является четким свидетельством исследований. Вирусы гепатита В и С передаются через кровь, половым путем или от матери ребенку во время беременности. По сравнению с общей популяцией, у лиц, инфицированных одним , общие данные оценивают увеличение риска развития гепатокарциномы примерно в 20 раз, в то время как одновременное заражение активным HCV и HBV приводит к увеличению риска примерно в 80 раз.
- Пол: гепатоцеллюлярная карцинома чаще встречается у мужского пола, чем у женского, вероятно, из-за большего злоупотребления алкоголем и курением среди мужчин.
- Злоупотребление алкоголем и курение: потребление алкоголя, например, которое может вызвать цирроз печени (> 50-70 г/день), также увеличивает заболеваемость раком печени. Курение также связано с риском первичной гепатокарциномы.
- Цирроз печени: цирроз — это состояние хронической дегенерации ткани печени, которая развивается по причинам, например, вирусной или паразитарной инфекции, злоупотребления алкоголем, аутоиммунными заболеваниями, употреблением лекарств или химического отравление, при циррозе клетки печени повреждаются и затем замещаются рубцовой тканью. Приблизительно у пяти процентов людей с циррозом развивается рак печени.
- Генетические факторы: некоторые наследственные метаболические заболевания связаны с риском развития гепатокарциномы, такой как дефицит альфа-1-антитрипсина, гемохроматоз, перцитруллинемия и накопление гликогена.
- Метаболический синдром: представлен сахарным диабетом, ожирением и ожирением печени.
- Возраст: большинство раковых заболеваний клинически проявляются после 60 лет.
- Токсичные вещества: во многих тропических странах, особенно в южной части Африки и Юго-Восточной Азии (страны с жарким влажным климатом), основным пищевым гепатотоксическим загрязнителем является афлатоксин B1, вырабатываемый грибом Aspergillus Flavus, который загрязняет многие злаки (рис, кукуруза, соя и т. д.). Винилхлорид, диоксин, мышьяк являются факторами риска развития рака печени. Использование анаболических стероидов, мужских гормонов, используемых спортсменами для повышения физической работоспособности, и оральных контрацептивов (в частности, высокодозных гормональных противозачаточных таблеток, которые больше не используются) также могут повышать риск гепатокарциномы.
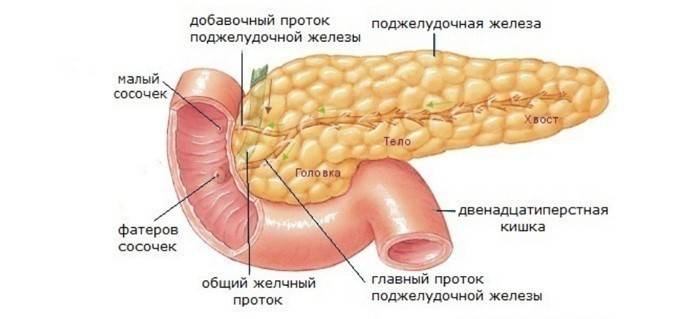
Методика компьютерной томографии при диагностике рака печени
Стандартом визуализации рака печени при КТ является выполнение исследования с контрастированием в артериальную и венозную фазу, т. к. опухоль зачастую трудно различима при обычных (нативных, без контраста) сканах. С этой целью используются неионные контрастные средства – ультравист, йодгексол, омнипак и др., вводимые в вену локтевого сгиба либо иную вену при помощи инжектора. Обычно для «прокрашивания» опухоли необходимо 1,0-1,2 мл контрастного средства, содержащего 300 мг йода на 1 мл в пересчете на 1 кг веса пациента, либо 0,8-1,0 мл средства, содержащего 370 мг йода на 1 мл (например, ультравист-370). Так, пациенту весом 60 кг в среднем необходимо ввести около 60 мл раствора. Скорость введения составляет 3-4 мл/сек, при условии, что введение происходит через катетер с широким просветом (с розовой либо зеленой маркировкой канюли). Использование узких катетеров с желтой маркировкой недопустимо, т. к. можно повредить вену и спровоцировать экстравазацию контраста – инфильтрацию подкожной клетчатки и возникновение болезненного уплотнения вместе введения.
Вначале выполняется обычное спиральное сканирование без контраста, оценивается размеры, структура, локализация опухолевого узла. Затем вводится контрастное вещество и через 10-20 секунд выполняется вторая серия сканов в спиральном режиме – в артериальную фазу. Еще через 30-40 секунд сканирование вновь повторяется – это венозная фаза. В некоторых случаях полезно также бывает выполнить отсроченное сканирование через 5-10 минут – с целью проследить «вымывание» контраста из ткани новообразования. Существует также специальный протокол исследования, позволяющий оценить параметры кровотока в образовании – КТ-перфузия. Хорошо себя зарекомендовала КТ с липиодолом, однако ввиду своей сложности и инвазивности (контраст нужно вводить непосредственно в лимфатический сосуд), а также возможности множественных побочных действий, в т. ч. жировой эмболии сосудов, это исследование не используется широко. Рак печени успешно диагностируется также с помощью МРТ.
Диагностика рака печени
Чтобы сформулировать диагноз, врач, после изучения анамнеза, проведет лабораторные анализы и объективное обследование; он назначит дальнейшие диагностические анализы и биопсию печени, или агоспират, который является основным тестом для подтверждения рака печени.
После диагностики рака печени, диагностическая процедура включает в себя выполнение завершающих обследований, чтобы оценить степень новообразования.
- АФБ (альфа-фетальный белок): это гликопротеин. Увеличение значений альфа-фето-белка (АФП выше 10-15 нг/мл) может привести к подозрению на опухоль печени, но, поскольку рост этого гликопротеина может происходить и при других заболеваниях печени (хронический вирусный гепатит, цирроз) или из-за других видов рака (например, рака яичка у мужчин), а также во время беременности, тест не может считаться диагностическим.
- Трансаминазы (АСТ, АЛТ, гамма-ГТ), общий и фракционный билирубин, электрофорез белков, общие белки: эти анализы крови, которые указывают на функциональность печени.
- Ультразвуковое исследование: это неинвазивное, безрисковое исследование, полезное для определения степени опухоли (размера и количества узелков) и возможного присутствия тромбов (сгустков крови, которые закрывают сосуды) в ветвях воротной вены. Ультразвуковое исследование может быть проведено в брюшной полости и позволяет обнаружить наличие жидкости в брюшной полости (асцит) или гипертонию воротной вены.
- Биопсия печени: проводится под местной анестезией; через тонкую иглу, которая пересекает брюшную стенку, берут образец ткани печени под ультразвуковым контролем или с помощью компьютерной томографии. Отбор проб также может быть сделан с лапароскопией или через небольшой разрез брюшной полости. Взятая проба отправляется в лабораторию для гистологического исследования, что позволит сформулировать диагноз.
- Компьютерная томография (КТ): дает детальное изображение и кровеносных сосудов; для лучшей оценки она может быть выполнена с использованием контрастного вещества.
- Магнитно-резонансная томография (МРТ): использует вариации магнитного поля для построения изображений органов внутри тела; обеспечивает лучшую визуализацию по сравнению с КТ мягких тканей. Области, пораженные опухолью, дают изображения, которые можно отличить от областей здоровых тканей.
- Печеночная ангиография: это рентгенологическое исследование, которое включает использование контрастных веществ, вводимых в печеночную артерию; таким образом визуализируются сосуды, которые орошают печень и любые опухоли. В настоящее время этот метод играет больше терапевтическую роль (химиоэмболизация), чем диагностический, поскольку его заменяют МРТ и КТ.
- Позитронно-эмиссионная томография (ПЭТ-КТ) : эта сложная неинвазивная методика включает изучение метаболизма глюкозы в опухолевых клетках путем внутривенного введения F18 FDG-трейсера. Используется для метастатических или примитивных поражений печени.
Поздние проявления рака печени
Гепатоцеллюлярная опухоль более 3 см диаметром приводит к определенной клинике – частое утомление, слабость, падение аппетита. Повышение температуры, снижение полового влечения возникает на фоне скрытого внутреннего кровотечения в области малого таза.
Запущенное новообразование сопровождается накоплением жидкости в животе. Асцит появляется снова даже после хирургического удаления жидкости. Тяжелая стадия патологического процесса характеризуется увеличением размеров печени. Болевой синдром в правом подреберье возникает на фоне уплотнения органа, возникающего по причине фиброзных, цирротических изменений, крупном новообразовании.
Асцит также формируется при тромбозе воротной вены, метастатическом повреждении перипортальных лимфатических узлов. Причиной состояния может быть гепатоспленомегалия, карциноматоз брюшины, рецидивирующей (повторно возникающего) тромбофлебит.
По клиническому течению поздняя стадия имеет 2 варианта течения:
- Цирротический;
- Гепатомегалический.
Первая форма возникает редко. Формируется при длительном цирротическом поражении печеночной ткани. Сопровождается выраженной клинической симптоматикой с возникновением спонтанного разрыва, кровотечения внутрь брюшины, распада злокачественного узла.
Гепатомегалическая форма нередко сопровождается образованием абсцесса – ограниченной полости, заполненной жидким содержимым. Формы распадаются с течением времени, что обусловливает интоксикацию. Крупное образование без распада приводит к компрессии воротной вены, сдавлению желчного пузыря патологическим новообразованием. Асцит при гепатомегалической карциноме развивается через несколько месяцев при узле более 2 см диаметром.
Лечение рака печени
Основной метод лечения рака печени — хирургический. Если большая часть печени относительно сохранна, во время операции удаляют долю печени, пораженную опухолью, и регионарные лимфоузлы, в которые могли попасть раковые клетки.
При цирротических изменениях печени рекомендуют пересадку органа. В ожидании трансплантата проводят лекарственную терапию, чтобы замедлить размножение раковых клеток и рост опухоли.
Небольшое новообразование можно подвергнуть радиочастотной абляции: в районе опухоли фокусируют электромагнитное излучение высокой частоты, которое буквально «сваривает» ткани опухоли.
Похожим образом работает и стереотаксическая хирургия. Несмотря на слово «хирургия» в названии, это консервативный метод лечения. Несколько сотен лучей радиоактивного излучения, каждый из которых по отдельности обладает слишком низкой интенсивностью, чтобы повредить здоровые ткани, фокусируются на новообразовании и «выжигают» его. К сожалению, стереотаксическую хирургию и радиочастотную абляцию можно использовать только при новообразованиях небольшого размера.
Еще один относительно новый метод терапии рака печени — трансартериальная химиоэмболизация. В питающие опухоль крупные сосуды вводят специальный препарат, состоящий из синтетических микросфер. С одной стороны, эти микросферы перекрывают кровоток, лишая раковые клетки питания. С другой, длительное время выделяют химиопрепарат, который попадает непосредственно в опухоль, действуя на злокачественные клетки, но не отравляя весь организм.
Аналогично действует радиоэмболизация, только в этом случае в микросферах находится не химиопрепарат, а короткоживущие источники радиации.
Традиционная химиотерапия, в рамках которой используют цитостатики (средства, уничтожающие все быстро делящиеся клетки), при раке печени малоэффективна. Поэтому при необходимости лекарственного лечения предпочтение отдают таргетной терапии или иммунотерапии. Таргетная терапия — это воздействие непосредственно на конкретные гены или специфические белки опухоли. Иммунотерапия — это стимуляция собственных защитных сил организма в сочетании с воздействием на опухоль, которое делает раковые клетки «видимыми» для иммунной системы организма.
Кроме хирургического и лекарственного лечения также используют лучевую терапию.
Помимо методов лечения, направленных непосредственно на уничтожение опухоли, нередко рекомендуют и симптоматическую терапию для поддержания организма в целом. С этой целью врач может рекомендовать витамины, специальное питание, гепатопротекторы (урсодезоксихолевая кислота) и другие средства.
https://youtube.com/watch?v=aoXXgKOsx4I
Диагностика
Установить, сколько живут люди с метастазами в печени, практически невозможно без детальной диагностики. Современная медицина предлагает множество диагностических обследований, позволяющих установить наличие, размеры, локализацию и форму вторичных раковых узлов. Как правило, для подтверждения данного диагноза назначаются:
- Лабораторные анализы (общий и биохимический анализ кров, онкологические маркеры и белки, АЛТ, АСТ и многое другое) – это не основная, а вспомогательная диагностика, позволяющая подтвердить присутствие злокачественного новообразования. Однако в некоторых клинических случаях именно изменения крови могут навести врача на подозрения, что становится поводом для дальнейшего изучения здоровья и своевременного начала лечения.
- Ультразвуковое исследование – УЗИ является безопасным, полностью безболезненным и информативным диагностическим методом. Его проведение даёт возможность оценить структуру печеночной ткани при метастазировании в печень, а также установить местоположение, количество и размер метастазов.
- Компьютерная томография – КТ считается наиболее информативным способом и используется практически в 100% случаев. Она позволяет изучить послойное строение печени и выявить наличие даже небольших раковых изменений в структуре органа. Ещё одним немаловажным преимуществом этой технологии является возможность одновременного проведения пункции для забора печеночной ткани. Пункция даёт возможность отправить часть ткани на дальнейшее микроскопическое исследование, которое даёт гарантированный ответ. Под тысячным увеличением удаётся рассмотреть даже незначительные перерождения здоровых клеток в онкологические, что свидетельствует о проникновении в орган метастазов.
Проведение диагностики и получение её результатов позволяет оценить степень поражения печеночной ткани, благодаря чему удаётся примерно спрогнозировать продолжительность жизни больного.
Симптомы
На первых этапах онкологической патологии отсутствует ярковыраженная клиническая симптоматика. По этой причине в большинстве эпизодов злокачественная опухоль диагностируется чересчур поздно. Существуют специфические и неспецифические признаки рака печени. Первые характерны для последних стадий болезни. Ниже рассмотрены ранние и поздние симптомы опухоли.
Первые симптомы
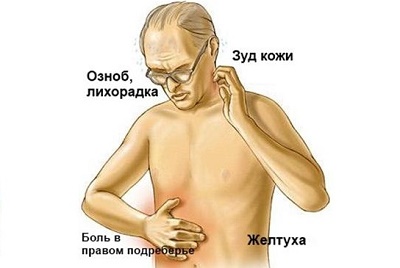
Симптомы рака печени на ранней стадии у женщин и мужчин выглядят так:
- Тошнота, резкое снижение аппетита.
- Запоры или понос.
- Ощущение тяжести в правом подреберье.
- Пожелтение глазных склер, кожного покрова.
- Быстрая утомляемость. Сонливость, слабость.
- Формирование уплотнения под ребрами.
- Болезненные ощущения, которые отдают в лопатки, спину.
- Повышение температуры, лихорадка.
- Синдром Кушинга (нарушения эндокринной системы).
Перед смертью
Когда раковая опухоль разрастается практически по всему органу и дает метастазы во многие части тела, то диагностируется последняя стадия болезни. Она нередко оканчивается летальным исходом. Симптомы рака печени перед смертью:
- Постоянные, сильные боли.
- Резкая, значительная потеря веса. На этом фоне начинается полное истощение, наблюдается постоянная утомляемость, частые головокружения и потери сознания.
- Нарушения работы нервной системы, депрессия, апатия.
- Асцит – возникновение большого количества жидкости в брюшине.
- Увеличение габаритов лимфатических узлов.
- Возникновение темных пятен продолговатой формы на кожном покрове.
- Отечность ног.
- Внутреннее кровотечение на фоне роста злокачественной опухоли.
Симптомы метастазирования
Метастаз в печени обладает одной коварной особенностью – он практически никак клинически не проявляется, вследствие чего не вызывает у больного опасений и выявляется на поздних стадиях. Отсутствие клинических проявлений значительно ухудшает диагностику болезни, а также отдаляет больного от долгожданного излечения. Некоторые люди живут с метастазами, не подозревая про их существование и прогрессирование заболевания, а часть из них испытывает:
- Общее недомогание, слабость, вялость, снижение работоспособности, сонливость;
- Резкое и беспричинное снижение веса;
- Появление отечного синдрома (один или множество отёков по всему телу);
- Нарушение нормальной работы ЖКТ: тошнота, рвота, расстройство стула;
- Возникновение болезненности или дискомфорта в правой области живота (как правило, боль имеет тянущий характер);
- Затруднение дыхания (иногда метастазы в печени заметно увеличивают её размеры, что вызывает сдавление окружающих органов);
- Асцит (появление свободной жидкости в брюшной полости, нередко свидетельствует о начавшемся внутреннем кровотечении);
- Изменение цвета кожных покровов (от желтого до темного цветов);
- Склеры обретают желтый цвет;
- Появление сосудистых звездочек на теле (преимущественно на лице);
- Расширение передних стенок живота;
- Болезненность при пальпации.
Причины
Точные причины процесса метастазирования неизвестны. Процесс метастазирования чрезвычайно сложен и для его объяснения предложено множество концепций, моделей и гипотез. Как правило, процесс отделения онкоклетки начинается при достижении опухолью достаточного размера и создания клетками благоприятных условий: увеличения количества рецепторов на своей поверхности, чувствительных к факторам роста; подавлении иммунитета; провоцировании образования сосудистой сети в зоне локализации опухоли. Известно, что пусковыми факторами появление новых очагов могут быть различного рода травмирующие процессы (хирургическое удаление первичной опухоли/биопсия).
На сегодняшний день достоверно спрогнозировать появление вторичных опухолей практически невозможно и единственным методом является периодический контроль с использованием современных технологий (КТ/МРТ с контрастом) и др.
Причины развития (патогенез заболевания)
Ослабленные алкоголем, никотином или канцерогенными веществами, клетки печени легко мутируют и становятся основой раковой опухоли. Причины, по которым орган может ослабнуть:
- Хронический вирусный гепатит. Возникновение опухоли у больных гепатитом B встречается довольно часто – в 80% случаев;
- Цирроз печени также является провокатором заболевания раком данного органа. У 60-70 % больных раком есть это заболевание. Наиболее опасной является крупноузловая форма, так как в узлах гепатоцитов есть все необходимые условия для формирования опухоли;
- Паразитарные поражения печени. Паразиты, живущие в печени (печеночная двуустка или другие) отравляют орган продуктами своей жизнедеятельности и прокладывают в ней ходы;
- Употребление алкоголя и курение вызывают мутацию клеток печени и разрушают ее;
- Гемохроматоз способствует повышенному отложению железа в прочих органах;
- Желчекаменная болезнь вызывает воспаления в печени наличием камней в желчных протоках, а клетки около камней расположены к мутации и образованию новообразований;
- Венерическое заболевание – сифилис — проникает в печень и поражает сосуды и окружающие ткани, а они приобретают склонность к перерождению в злокачественные;
- Диабет. Его наличие косвенно способствует формированию рака печени, потому что при диабете начинаются сбои в обмене веществ, а это, в свою очередь, в совокупности с вредными привычками, увеличивает риск формирования рака;
- Влияние на организм химических веществ – мышьяка, хлоросодержащих пестицидов, хлорированных углеводородных растворителей (нитрозаминов, тетрахлористых углеродов);
- Токсины, которые выделяются грибками плесени (афлотоксины) повышают риск развития онкологии. Эти грибки можно найти в кукурузе, сое, арахисе, пшенице;
- Анаболические препараты (гормональные препараты на базе тестостерона), применение которых без консультаций врача могут пагубно сказаться на печени;
- Наследственная предрасположенность. Некоторые исследования говорят, что склонность к раку может передаваться по наследству.
Основные стадии рака печени
В современной медицинской практике выделяют стадии рака печени, каждая из которых имеет свои отличительные особенности. Учитываются размеры злокачественного новообразования и степень его распространения по организму. Выделяют стадии:
- Первая – отличается формированием единичной опухоли, без вовлечения в онкологический процесс кровеносных сосудов. При этом, её размеры могут варьироваться.
- Вторая – характеризуется поражением сосудов микроциркуляции и образованием нескольких раковых узлов. Их размер, как правило, не превышает 5 сантиметров в диаметре.
- Третья – она, в свою очередь, делится на дополнительные подвиды:
- 3А – множественное образование злокачественных опухолей, которые превышают 5 см. В некоторых случаях наблюдается задевание печеночной и воротной вены.
- 3В – опухоль начинает прорастать в соседние органы (кроме желчного пузыря) или во внешнюю оболочку печени. Как правило, в первую очередь страдает желудочно-кишечный тракт.
- 3С – для этой стадии характерно метастазирование раковых клеток в регионарные лимфатические узлы посредством тока крови или лимфы. Также наблюдается множественное формирование новых злокачественных новообразований.
Четвертая – эта стадия рака печени характеризуется выявлением метастазов даже в отделенных внутренних органах. Нередко удаётся диагностировать наличие метастазов в костях скелета и позвоночном столбе. Определить, сколько живут люди с последней стадией достаточно сложно, так как она тяжело поддаётся лечению и напрямую зависит от индивидуальных особенностей иммунной системы больного.