Симптомы и признаки рака поджелудочной железы
Содержание:
Как определить онкологию: признаки на различных стадиях
Симптомы заболевания схожи с проявлениями других болезней, поэтому человек не воспринимает их всерьез. Проявления нарастают с каждой стадией.
Начальная
На начальной стадии симптомы опухоли очень размыты. Проявления характерны для других заболеваний, поэтому больной часто не связывает их с онкологией. В медицине выделяют несколько признаков рака поджелудочной на начальном этапе:

Боли в эпигастрии. Особенно должна насторожить опоясывающая тупая боль, которая усиливается в вечернее время.
Пищевые симптомы. Опухоль располагается рядом с другими органами пищеварения, поэтому вызывает диарею, тошноту, рвоту, вздутие живота, особенно после употребления жирной пищи.
Системные проявления. Это появление слабости, общего недомогания, повышенной утомляемости. Иногда неожиданно повышается уровень сахара крови. Часто у больных ухудшается аппетит.
Вторая и третья
На второй и третьей стадии болезни симптомы усиливаются, добавляются новые проявления:
- Боли в животе с ирригацией в спину, которые усиливаются ночью и ослабевают при прижатии коленей к животу.
- Выпирание вен на ногах. Это связано с появлением тромбов.
- Частая тошнота, рвота, диарея.
- Беспричинное снижение веса.
- Ухудшение самочувствия: сильная слабость и утомляемость, сонливость или, наоборот, бессонница.
- Ухудшение аппетита.
- Сильная жажда связана с повышением уровня сахара.
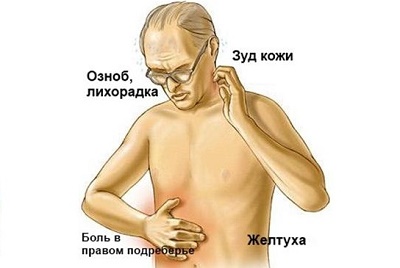
- Желтуха. Начинается с окрашивания склер глаз в желтый цвет.
 Также на этом этапе могут появиться кожные высыпания в виде зудящих пузырьков на локтевых, коленных и паховых сгибах.
Также на этом этапе могут появиться кожные высыпания в виде зудящих пузырьков на локтевых, коленных и паховых сгибах.
Это связано с повышенной выработкой гормона глюкагона. У женщин наблюдается прекращение менструации.
Последняя
На самой последней (четвертой) стадии проявления уже более выражены. Состояние пациента ухудшается, не остается сомнений, что он болен раком. Четвертый этап характеризуется следующими симптомами:
- Полная непереносимость жиров и мяса.
- Потеря аппетита.
- Снижение веса.
- Внезапные повышения температуры более 38 градусов.
- Язвы на ногах и руках из-за повышенного тромбообразования. Ноги отекают.
- Нарушение пищеварения: сильная тошнота, постоянная рвота, диарея с невыносимым запахом.
- Судороги, которые являются следствием потери калия и магния.
- У больного появляется неприятный запах изо рта и от тела.
- Периодически могут возникнуть желудочные кровотечения из-за метастазов в желудке.
- Лимфоузлы увеличены и болезненны.
- Возможны внутренние кровотечения из-за увеличенных вен желудка. Внешние проявления – это бледность и потеря сил.
На четвертой стадии рак метастазирует во все органы. В зависимости от того, куда попали метастазы, в течение болезни могут присоединиться дополнительные признаки:
- Метастазы в легких.
- Сухой кашель.
- Одышка.
- Кровохаркание.
- Метастазы в печени:
- Желтуха распространяется на все тело. Затем кожа становится буро-зеленого оттенка.
- Обесцвечивание кала.
- Потемнение мочи.
- Кровоточивость десен.
- Синяки по всему телу.
- Вздутие живота из-за жидкости, скопившейся внутри.
- Метастазы в почках:
- Мутная моча.
- Примеси крови в моче.
- Болезненное мочеиспускание.
- Метастазы в костях проявляют себя костными и суставными болями.
- Метастазы в головном мозге:
- Паралич лицевого нерва.
- Неуверенная походка.
- Слабость мышц.
- Нарушение речи.
- Неадекватное поведение.
- Потеря всех бытовых навыков.
Симптомы и течение рака головки поджелудочной железы
Рак головки поджелудочной железы по клинической картине значительно отличается от рака остальной части железы. Преобладающим и даже постоянным симптомом рака головки надо считать упорную тяжелую желтуху и кахексию. Часто наблюдаются диспепсические желудочно-кишечные явления, боли, асцит, прощупываемая опухоль; гораздо реже – гликозурия.
Начало заболевания, как всегда при раках внутренних органов, скрытно. Иногда отмечаются легкие диспепсические явления со стороны желудка или кишечника. Вначале чаще бывает склонность к запорам, чем к поносам, которые могут выступить на первый план в дальнейшем течении болезни. В некоторых случаях больные жалуются на тяжесть в области желудка или в правом подреберье. Однако ощущения тяжести вначале носят неопределенный характер и никоим образом не могут быть названы болевыми. Довольно скоро появляется желтуха, заметная вначале лишь на соединительной оболочке глаз. Затем она становится видна на лице, животе, туловище и конечностях. Раз появившись, желтуха не может значительно ослабеть и тем более, исчезнуть; напротив, она день ото дня становится все более выраженной. В итоге кожа получает особый темный желтовато-оливковый цвет, сильнее всего выраженный на лице. Этот цвет кожи на исхудавшем больном настолько характерен, что иногда позволяет сделать вероятное распознавание даже на расстоянии.
В период сильно выраженной желтухи обычно можно отметить увеличение печени и более или менее растянутый желчный пузырь, в виде напряженной грушевидной опухоли, лежащей непосредственно под печенью. Параллельно с развитием желтухи, довольно быстро обесцвечиваются испражнения. Иногда появляется жировой стул. Наряду с нейтральным жиром можно найти большое количество жирных кислот и мыл. Присутствие последних химических образований имеет место лишь в поздних периодах болезни, при больших разрушениях железы; они обусловливают едкий зловонный запах испражнений. Все эти кишечные явления развиваются при раке головки поджелудочной железы гораздо реже, чем при хроническом воспалении железы, которое в конце концов ведет к сильному развитию соединительной ткани и к гибели деятельных элементов железы.
При сравнительно быстром развитии рака, занимающего к тому же лишь часть паренхимы, большая часть железы продолжает функционировать как экскреторный и инкреторный орган. Это последнее обстоятельство делает совершенно понятным редкое появление гликозурии при раке головки поджелудочной железы.
Закрытие желчного протока и обусловленная им застойная желтуха появляется в сравнительно раннем периоде болезни, сдавление же воротной вены вызывается только сильно разросшейся опухолью. Это ведет к появлению асцита и к увеличению селезенки. Крайне редко наблюдается отек нижней половины тела вследствие сдавления нижней полой вены. Вообще асцит относится к поздним симптомам болезни, развивается после появления желтухи. У истощенных больных можно иногда прощупать твердую бугристую опухоль соответственно головке поджелудочной железы.
В далеко зашедших случаях определяются метастазы в разных органах и особенно в печени. Вероятно, начинающейся кахексией следует объяснить наблюдаемое обыкновенно отсутствие свободной соляной кислоты в желудочном соке. В далеко зашедших случаях присоединяются черные испражнения вследствие большого присутствия измененной крови. В одних случаях это явление зависит от прямого перехода рака на двенадцатиперстную кишку или желудок и кровотечения из образовавшейся язвы слизистой оболочки. В других при вскрытии не находят изменений со стороны слизистой желудка и 12-перстной кишки.
Течение болезни довольно быстрое. Рак головки поджелудочной железы ведет к смерти в более короткий срок, чем рак других органов. Это, между прочим, зависит от того, что к чисто раковой кахексии присоединяется истощение от отсутствия в кишках двух важных пищеварительных жидкостей: желчи и поджелудочного сока, а кроме того, от быстро нарастающих изменений в паренхиме печени и присутствия в тканях организма и в крови элементов желчи. Продолжительность болезни считается месяцами и сравнительно редко заходит за один год.
Особенности появления новообразований
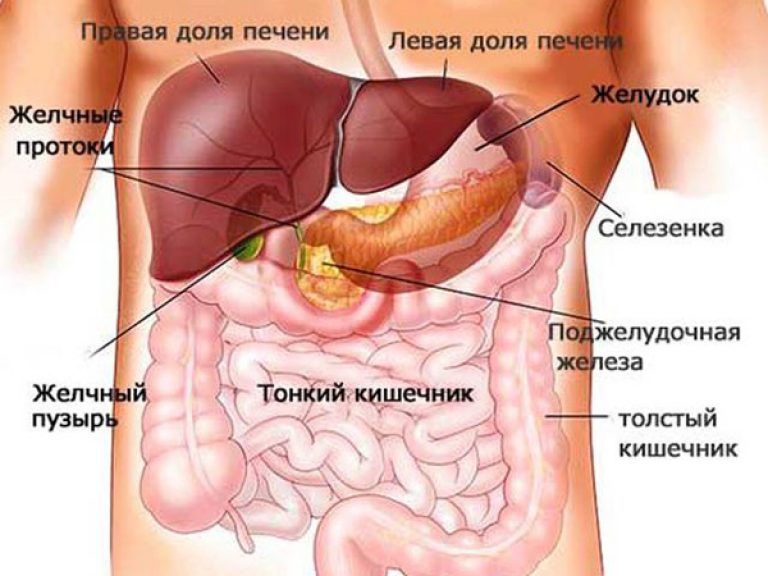
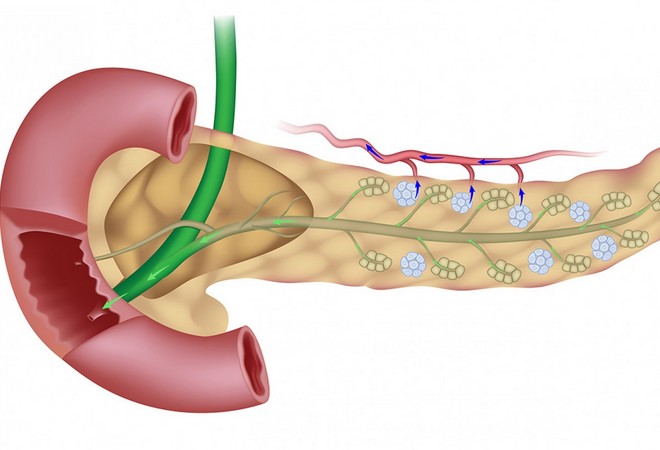
Поджелудочная железа – элемент пищеварительной системы человека. Играет ключевую роль в процессе переваривания веществ, необходимых для жизнедеятельности человека. Располагается в брюшной полости, имеет продолговатую изогнутую форму, отдалённо напоминающую стручок фасоли. Подразделяется на три составные части: головка, хвост, тело. Все неполадки работы железы приводят к недостаточной выработке необходимых гормонов, нарушению работы эндокринной и пищеварительной систем.
Поджелудочная железа – «хрупкий» орган в теле человека, легко поддающийся болезням различной этиологии: воспалениям инфекционного и иного характера, появлению доброкачественных образований, онкологии.
Учёные бьются над проблемой возникновения опухолей в организме, но причины патологического процесса остаются невыясненными. Известно, что в определённый момент появляется клетка с неправильной структурой ДНК. Если иммунитет человека полноценно работает, подобная клетка немедленно уничтожается. Возможен иной путь развития событий: происходит сбой в работе организма, злокачественные клетки захватывают новые территории.
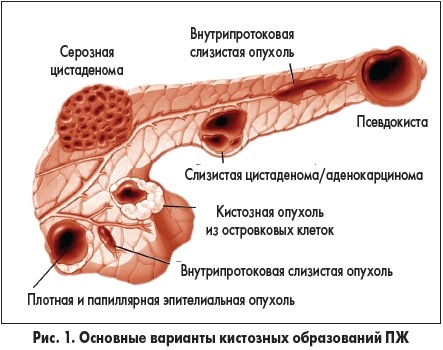
Опухоль может охватить всю поверхность органа, расположиться внутри или затронуть отдельные участки поджелудочной железы. Международная классификация болезней разделяет новообразования в зависимости от локализации в органе. Опухоль может поразить участки железы:
- хвост;
- тело;
- голову;
- проток;
- островковые клетки;
- другие части;
- может иметь размытые контуры.
Опухоль головки поджелудочной железы диагностируется больше, чем в половине случаев её возникновения. Около четверти новообразований поражает тело или хвост органа.
Какие еще симптомы и проявления бывают при этой болезни
Ухудшение состояния мужчины свидетельствует о прогрессировании опухолевого процесса. Проявление симптомов на этом этапе обусловлено:
- сдавлением нервных стволов разросшимся новообразованием, что провоцирует появление постоянных ноющих болей;
- закупоркой каналов самой железы, желчного пузыря, что вызывает развитие механической желтухи, сопровождаемой постоянным зудом;
- прорастанием опухоли в 12-перстную кишку и нарушением кишечной проходимости, симптомами проявления которой является постоянная рвота, отрыжка тухлым яйцом, чувство распирания под ребрами и за грудиной, появление ахолического (каловые массы приобретают белый окрас или становятся бесцветными) и жирного стула;
- общей интоксикацией организма, сопровождающейся отсутствием аппетита и быстрой потерей веса.
 Основные симптомы рака поджелудочной железы
Основные симптомы рака поджелудочной железы
Поставить правильный диагноз помогает наличие у мужчины так называемого признака Труссо, который проявляется в образовании тромбов в воротной вене, сосудах рук и ног. Результатом этого становится тромбофлебит конечностей, инфаркт легких, селезенки.
Прогрессирование процесса вызывает желудочные кровотечения, скопление жидкости в брюшной полости, увеличение печени и селезёнки.
Из-за нарушения кишечной проходимости мужчина так резко теряет вес, что иногда за короткое время истощение достигает крайней степени.
Боли становятся более интенсивными, характер их зависит от месторасположения опухоли:
- при поражении головки поджелудочной болезненные ощущения концентрируются в правом подреберье и эпигастрии (по центру вверху живота);
- если новообразование располагается в хвосте или теле, болит обычно в обоих подреберьях;
- при масштабном разрастании опухоли болезненные ощущения затрагивают всю область живота.
Основываясь только на факте усиления болей или их характере, поставить правильный диагноз невозможно. При одной и той же стадии онкологического процесса у двух разных больных может наблюдаться совершенно разная клиническая картина.
У каждого человека абсолютно свой, индивидуальный, порог чувствительности. Но как правило, наиболее сильные боли возникают в тех случаях, когда новообразование расположено в теле железы из-за близкого нахождения рядом с ним большого количества нервных сплетений.
Присоединение сильных болевых ощущений в спине свидетельствует о том, что опухоль проросла в забрюшинное пространство.
У 75%-80% больных наблюдается желтушность кожных покровов. Так как желчевыводящие протоки закупориваются опухолью, нарушается нормальный процесс её отхождения и возникает так называемая механическая желтуха. Интенсивность её нарастает постепенно. Со временем к ней присоединяется невыносимый кожный зуд, который беспокоит не меньше боли. Больной не может спать, до крови расчесывая кожу. К основным симптомам присоединяются проблемы психического плана, вплоть до возникновения глубокой депрессии.
Профилактические меры
На самом деле точных мер профилактики по предупреждению развития рака панкреатической железы еще не создано.
Все дело в том, что основной фактор развития опухоли является панкреатит. Т.е. из этого стоит сделать вывод, что нужно делать все, чтобы предупредить развитие воспаления в области панкреатической железы.
К данным мерам специалисты относят рекомендации по соблюдению мер правильного сбалансированного питания. В частности, нужно ограничить потребление жирного мяса.
В соответствии с данными, полученными из Американского сообщества рака, в 2009 году было зарегистрирован 42470 новых случаев диагноза рак поджелудочной.
Из них 35 240 случаев закончились смертельным исходом. За последние годы риск развития патологии постепенно стихает, но вот летальность исхода остается на прежнем уровне.
Риск заболеть патологией на протяжении всей жизни составляет 1 к 72 случаям. Как женщины, так и мужчины страдают от патологии одинаково. Риск может меняться в виду некоторых факторов риска.
Если опять-таки обратиться к исследованиям, то на развитии недуга может сказаться ДНК клеток самого органа.
Их нарушенная формула влечет за собой нездоровое развитие клеточной системы, провоцирующей формирование опухолей.
Исследователи совершили большой прорыв в понимании того, каким образом изменения ДНК заставляют здоровую по ДНК клетку стать причиной для развития опухоли.
Удалось понять, что ДНК может мутировать и активизировать во время этого процесса онкогены. Они и становятся причиной для отключения генов опухолевой супрессии.
ДНК сталкиваются с некоторыми канцерогенными семейными синдромами, врожденные мутации вызывают очень высокий риск развития определенных опухолей, повышая риск появления онкологии панкреатической железы.
Оказалось во время исследований, что в 10 процентах случаях онкологии именно ДНК стало причиной для подобного неблагоприятного диагноза.
Порой, они имеют взаимосвязь с иными видами раковых опухолей. Полезной будет помощь доктора, разбирающегося в наследуемых онкологических синдромах. Ведь эти клетки можно перенять у своих ближайших родственников.
Как проверить поджелудку на онкологию
При появлении вышеперечисленных симптомов необходимо обратиться к врачу. Полный комплекс обследования позволит выявить рак поджелудочной железы как можно раньше.
Лечение, начатое на ранней стадии, увеличивает его эффективность и улучшает прогноз.
Как проводят диагностику
Диагностика начинается со сбора жалоб и сведений о динамике самочувствия. Выявляются факторы риска
Большое внимание уделяется семейному анамнезу
Для врача важно знать, чем болели близкие кровные родственники. Анализ этих сведений позволит предположить наследственную природу заболевания
При необходимости назначается генетическое тестирование
Анализ этих сведений позволит предположить наследственную природу заболевания. При необходимости назначается генетическое тестирование.
Следующий этап – осмотр. Врач оценивает общее состояние пациента, упитанность, цвет кожи и видимых слизистых. Измеряется температура тела, пальпируются лимфатические узлы, живот.
При врачебном осмотре выявляют признаки пониженного питания, желтушность, повышение температуры, увеличение лимфатических узлов, боль в животе при пальпации. Иногда удаётся прощупать увеличенную поджелудочную железу. При метастазах в печень обнаруживают её увеличение.
Врач назначает необходимые исследования:
- в общем анализе крови выявляют повышение СОЭ;
- при биохимическом исследовании обнаруживается увеличение альфа- и гамма-глобулинов, повышение активности ферментов (ЩФ, ГГТП, АЛТ, АСТ);
- методы визуализации – УЗИ, КТ, ЭРХПГ;
- аспирационная биопсия ткани железы верифицирует опухоль и устанавливает её морфологический вариант.
С помощью методов визуализации определяют место расположения, размер, плотность опухоли, метастазы, вовлечение в процесс лимфоузлов, сосудов, соседних органов.
Как выглядит на УЗИ
Для диагностики рака поджелудочной железы используют следующие методы ультразвуковой диагностики:
- Трансабдоминальное УЗИ органов брюшной полости. Классический метод исследования через переднюю брюшную стенку.
- Чрезпищеводное УЗИ. Эндоскоп заводят в пищевод через рот. Метод более информативен и показан для определения состояния желудка двенадцатиперстной кишки, головки поджелудочной железы.
- Трехмерная реконструкция ультразвукового изображения в режиме 3D. Выявляют мелкие злокачественные очаги в ткани железы. Исследуют поражение сосудов, питающих её. Устанавливают анатомическое расположение опухоли по отношению к близлежащим органам.
Рак на УЗИ выглядит в виде объёмного образования в структуре органа. Оно может выявиться в зоне головки, тела или хвоста. На УЗИ визуализируется размер, форма и плотность опухоли. При раке головки отмечают её увеличение. Она приобретает округлую форму. Выявляют распространение злокачественного процесса на соседние органы, прорастание опухоли в близлежащие сосуды, появление метастатических очагов в лимфатических узлах.
Опухоли поджелудочной железы на УЗИ
Онкомаркеры
Онкомаркеры – вещества, выделяемые клетками злокачественной опухоли. При возникновении рака они появляются в крови. Чем больше размер новообразования, тем выше уровень онкомаркеров. В идеале каждому виду рака должен соответствовать определенный онкомаркер. Только в этом случае диагностика будет точной и специфичной.
Кроме того, онкомаркеры используют для оценки эффективности лечения и выявления рецидивов опухоли.
- СА 19-9 – карбогибратного антигена;
- РЭА – раково-эмбрионального антигена.
Чтобы проверить на рак поджелудки, целесообразно исследовать одновременно оба онкомаркера.
Нормативные значения СА 19-9 не превышают 40 МЕ/мл. При злокачественной опухоли поджелудочной железы концентрация увеличивается до 550 МЕ/мл и более. При отдаленных метастазах – выше 1000 МЕ/мл.
СА 19-9 не повышается на ранней стадии заболевания, поэтому не годится для раннего выявления рака или для скрининга.
Специфичность СА 19-9 невелика, так как он повышается и при опухолях других органов – печени, толстой кишки, желудка.
При панкреатическом раке РЭА повышается более, чем в 10 раз. Однако, его специфичность еще ниже. Увеличение РЭА отмечается при раке толстого кишечника, лёгких, молочной железы, желудка, пищевода, щитовидной железы, яичников, шейки матки, носоглотки.
Онкологические научные центры проводят исследования по поиску новых высокоспецифичных и надежных маркеров. Первые результаты уже есть. Возможно, в ближайшем будущем появятся методы раннего выявления этого грозного заболевания.
Лечение
Основным методом терапии РПЖ является операция. Образование удаляют вместе с поджелудочной железой, рядом лежащими лимфатическими узлами. Лимфоузлы необходимо удалять, так как они могут иметь в себе опухолевые клетки, метастазы.
Операцию провести получается только при 15-16% случаях, так как патология выявляется чаще на поздних стадиях, когда опухолевидное образование уже неоперабельно.
При наличии множественных метастазов, сильном разрастании опухолей хирургическое вмешательство проводить нецелесообразно. Осуществляется только химиотерапия и лучевая терапия для улучшения самочувствия.
После операции смертность составляет 15-30%. Больной живет 17-20 месяцев. Есть случаи 2-5-летней выживаемости, но только при проведении химиотерапии и лучевой терапии после оперативного вмешательства.
После операции и в случаях, когда оперативное вмешательство невозможно, назначаются адьювантная терапия (вспомогательное лечение химиопрепаратами для улучшения самочувствия). Лечение помогает убрать симптомы и признаки болезни. Назначают следующие лекарства:
- только гемцитобин внутривенно;
- 5-фторурацил (5-ФУ) вместе с препаратами фолиевой кислоты внутривенно (эффект от лечения такой же, как и у гемцитобина, но лекарства вызывают интоксикацию);
- 5-фторурацил с цисплатином;
- стрептозотоцин вместе с 5-фторурацилом в артерию;
- доксорубицин внутривенно;
- Галавит.
Лечение подбирается индивидуально. Выбор препарата зависит от распространенности процесса, наличия неспецифических и специфических проявлений, состояния больного, переносимости химиотерапии. Чаще используют комбинированное лечение:
- лекарства + облучение;
- лекарства + облучение + иммунные средства – быстрее убирает проявления.
Если у больного рак не дал первых метастазов, нет ярких симптомов и проявлений патологии, осуществляется лучевая терапия на область железы. Но эта методика менее эффективна, чем химиотерапия гемцитабином.
Что провоцирует рак поджелудочной железы
Разделение клеток совершается в любом органе и в период такого процесса неизбежно возникает мутация клеток с неправильными ДНК – их распознает иммунитет и ликвидирует, как «чужих». Если процесс узнавания и уничтожения нарушается, то совершается сбой в деятельности иммунитета. Возникшие «чужие» клетки будут даже разделяться и иммунитет их не уничтожает – таким образом, растет раковая опухоль.
Далее, все идет по распространенной схеме: растущие клетки имеют защитный механизм и иммунитет их попросту не распознает. Определенной точной причины формирования рака железы специалисты не выделяют, но существует ряд условий, которые могут запросто стать «толчком» к возникновению опухоли. К провоцирующим причинам относят:
- Панкреатит, который проходит в хронической форме. Клетки поджелудочной, находящиеся в постоянном воспалительном процессе, находят наилучшую среду для возникновения и деления мутирующих клеток. Уменьшается риск формирования рассматриваемой болезни при хроническом панкреатите лишь при условии внедрения патологии в продолжительную стадию ремиссии, а это, вероятно, при соблюдении диетического питания и назначений специалиста.
- Панкреатит наследственный. Формируется опухоль по «традиционному «сценарию», но причиной возникновения панкреатита считается исключительно наследственный фактор.
- Сахарный диабет. Даже несущественный недостаток инсулина ведет к увеличению уровня глюкозы в крови – это и будет опасностью формированию онкологии поджелудочной железы.
- Курение. Это, наверное, единственное условие риска, которое возможно определить, как обратимое. Если человек бросает пагубную привычку, то его поджелудочная освобождается от ишемии – опасность формирования рака сразу уменьшается.
- Ожирение и чрезмерная масса тела. При подобном состоянии у пациента совершается скопление жировой материи, что ведет к патологиям равновесия половых гормонов. Совместно все это способно привести к возникновению мутирующих клеток в железе.
- Неспецифический язвенный колит и болезнь Крона. Если такие нарушения проходят в хроническом течении и беспокоят пациента продолжительный период, то железа будет постоянно отравляться токсинами – они обязательно сформируются при воспалении.
- Язва желудка. При подобном нарушении меняется микрофлора желудка, итогом становится скопление токсинов в органах пищеварительной системы. Даже если пациент был прооперирован из-за язвы желудка, опасность формирования такой болезни остается повышенной.
Помимо данных условий, нужно выделить и несбалансированное питание – существуют определенные исследования, позволяющие говорить об увеличении опасности формирования онкологической болезни поджелудочной железы при потреблении определенных продуктов в большом объеме.
Некоторые специалисты утверждают, что к провоцирующим условиям возможно причислить еще некоторые позиции:
- Возраст человека больше 60-ти лет;
- Болезни рта – к примеру, гингивит, пульпит, кариес;
- Прямой контакт с красителями и токсинами – в особенности зачастую такое условие выражается у металлургических работников;
- Аллергия, которая проходит в хронической форме – к примеру, атопический дерматит, экзема;
- Пониженная физическая активность человека;
- Диагностированная онкология других органов (глотки, кишечного тракта, молочных желез, легких, мочевого пузыря, почек);
- Присутствие рака у близких родственников.
К предраковым состояниям специалисты относят хронический панкреатит, аденому поджелудочной железы, кисту.