Функции поджелудочной железы в организме человека
Содержание:
Как проявляются заболевания?
Важность той или иной функции поджелудочной железы человек ощущает только тогда, когда возникает какое-либо нарушение в работе этого органа. Дисфункция поджелудочной железы возникает, чаще всего, из-за неправильного образа жизни, например, чрезмерного употребления алкоголя или сладкого
Нарушение работы этого органа проявляется либо внезапно, либо симптомы нарастают постепенно. Симптомы заболевания проявляются в опоясывающей боли под лопаткой или в межреберной области, а также в виде жгучей боли. Дисфункция может проявляться в виде тошноты, рвоты или диареи. Болевые ощущения могут иметь как постоянный характер, так и приступообразный.
Симптомы расстройства эндокринной функции проявляется в увеличении веса, снижению активности работы головного мозга, сахарном диабете и прочих расстройствах.
Прочие расстройства
К другим расстройствам относятся гипофункция и гиперфункция.
Гипофункция – наиболее распространённое нарушение в работе этого органа. Это предвестник возникновения диабета. Возникает она намного чаще, чем гиперфункция, от того, что в организме снижается уровень гормона инсулина, необходимого для поддержания оптимального уровня глюкозы в крови. Симптомы: общая слабость и быстрая утомляемость, резкое снижение либо такой же резкий набор массы тела, сильные головные боли, постоянная жажда и учащённое мочеиспускание.
Лечение назначается только после тщательного обследования организма врачом-эндокринологом.
Гиперфункция – достаточно редкий вид заболевания. Его симптомы некоторым образом схожи с симптомами гипофункции. Гиперфункция проявляется в апатии, сонливости и слабости.
Лечение следует начинать как можно раньше. Если лечение не начать вовремя, болезнь будет прогрессировать, появятся новые симптомы: судороги, тремор в руках, обмороки, увеличение массы тела в очень короткие сроки.
Гиперфункция выявляется на основе результата анализов.
Острый панкреатит
Это заболевание возникает внезапно. Начало провоцируется приёмом алкогольных напитков. Развиться может эта болезнь и вследствие некоторых сопутствующих заболеваний желчного пузыря или двенадцатиперстной кишки.
Симптомы острого панкреатита: острая боль в правом и левом подреберье, тошнота и неоднократная рвота. Боль чаще всего носит опоясывающий характер, отдаёт в спину, левую сторону грудной клетки или низ живота. Облегчить её можно только в одном положении: наклонившись вперёд из положения сидя. Пульс учащается, давление поднимается.
Лечение острого панкреатита происходит в условиях стационара. Если не производится своевременное лечение, болезнь может переходить в хроническую форму.
Хронический панкреатит
Это воспалительное заболевание поджелудочной железы. Причины у него такие же, как у острого панкреатита. По мере развития этого заболевания ткань железы становится меньше.
Симптомы хронического панкреатита: череда острых состояний и относительно спокойных. В начале заболевания период ремиссии бывает достаточно долгим, если же лечение не проводится своевременно, приступы острой боли возникают всё чаще.
Провоцировать возникновение болей могут жирная, чересчур солёная или жареная пища, а также алкоголь. Снять боль в поджелудочной железе с помощью обезболивающих таблеток практически невозможно.
По мере развития болезни появляются новые симптомы: запор, диарея, метеоризм и вздутие. Затем может развиться сахарный диабет.
Очень важно вовремя распознать панкреатит и начать его лечение. Распознать его довольно сложно, поскольку симптомы этого заболевания зачастую бывают схожими с другими болезнями желудочно-кишечного тракта
Опухоли
Опухоли подразделяются на два типа: гормональные и раковые (злокачественные).
Три самые распространённые опухоли: инсулинома, продуцирующая чрезмерное количество инсулина, гастринома, продуцирующая гастрин, и карциноидная опухоль.
Поджелудочная железа – очень важный орган в организме. От его правильной работы зависит самочувствие человека, его жизнедеятельность. Главное — своевременное лечение болезней и ведение здорового образа жизни.
Что бывает при нарушении функций поджелудочной железы?
Дисфункция поджелудочной железы проявляется различными симптомами нарушения пищеварения, если поражена ее экзокринная часть. Если страдает эндокринная часть, то развиваются симптомы гипергликемии, связанные с избытком сахара в крови.
Заболевания, в результате которых возникает дефицит ферментов
При употреблении очень жирной пищи, злоупотреблении алкоголем, переедании, сопутствующей желчнокаменной болезни или паразитарной инвазии может развиваться панкреатит, то есть воспаление поджелудочной железы. Симптомы такого состояния – это боли в верхней половине живота или в левом подреберье, тошнота, рвота. Стул меняет свой цвет и консистенцию, он приобретает «жирный» вид. Снижается аппетит и физическая активность.
В результате воспаления железы снижается выработка ферментов, пища плохо переваривается, организму не хватает питательных веществ. Кроме того, прогрессирует накопление солей в организме, появляется остеохондроз, остеоартроз, атеросклероз сосудов.
Заболевания, связанные с разрушением островковых клеток
На фоне хронической патологии поджелудочной железы может не только снижаться выработка ферментов, зачастую страдают и островки Лангерганса, снижается количество инсулина. Такое состояние классифицируется как сахарный диабет 2 типа. Лечение данной патологии включает в себя лечение хронического панкреатита и прием сахароснижающих препаратов в таблетированной форме.
Другой случай, когда в результате неуточненных причин, возможно – вирусной инфекции, идет тотальное поражение бета-клеток островков. В таком случае говорят о сахарном диабете 1 типа, который требует пожизненного введения инсулина в виде лекарственного препарата.
Симптомы диабета – это зуд, жажда, выделение большого количества мочи, похудание, сухость во рту.
Выполняемые функции и роль в обмене веществ
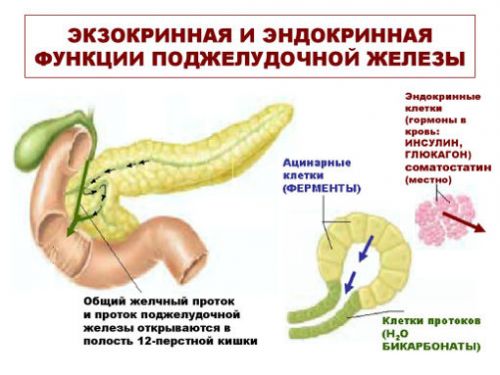
Поджелудочная железа – орган эндокринной системы, относящийся к железам смешанной секреции. Она выполняет внешнесекреторные функции (продукция пищеварительных ферментов в полость тонкой кишки) и внутрисекреторные (синтез сахарорегулирующих гормонов в кровоток) функции. Играя важную роль в нашей жизнедеятельности, pancreas выполняет:
- Пищеварительную функцию – участие в переваривании пищи, расщеплении нутриентов до простых соединений.
- Ферментативную функцию – продукция и выделение трипсина, химотрипсина, карбоксипептидазы, липазы, эластазы, амилазы.
- Гормональную функцию – непрерывная секреция инсулина и глюкагона в кровоток.
Роль отдельных ферментов
Трипсин. Выделяется изначально в виде профермента. Активируется в полости тонкой кишки. После активации начинает активировать другие пищеварительные ферменты. Трипсин расщепляет пептиды до аминокислот, стимулирует полостное переваривание пищи.
Липаза. Расщепляет жиры до мономеров жирных кислот. Выделяется в виде профермента, активируется под действием желчи и желчных кислот. Участвует в усваивании жирорастворимых витаминов. Уровень липазы определяется при воспалении и других патологиях.
Амилаза. Маркёр повреждения клеток pancreas, органоспецифический фермент. Уровень амилазы определяется в первые часы в крови всех больных с подозрением на воспаление поджелудочной железы. Амилаза расщепляет сложные углеводы до простых, помогает в усваивании глюкозы.
Эластаза. Органоспецифический фермент, свидетельствующий о повреждении клеток. Функция эластазы — участие в расщеплении пищевых волокон и коллагена.
Основные болезни
Поджелудочная железа – орган, расположенный в брюшной полости. Он является частью пищеварительной системы и производит важные вещества, которые помогают расщеплять пищу. Это гормоны и ферменты. Поджелудочная железа – один из основных органов эндокринной системы, потому что ее гормоны, которые попадают сразу в кровеносное русло, играют большую роль в углеводном, жировом и белковом обмене.
Болезней поджелудочной железы немного: панкреатит, доброкачественные опухоли и рак.
Если вы испытываете боли в области поджелудочной железы, проконсультируйтесь с врачом. Само определение термина «панкреатит» – воспаление органа, когда ферменты начинают переваривать саму поджелудочную железу. Оно может быть острым или хроническим, но обе формы должны быть вовремя диагностированы, так как это может привести к дополнительным проблемам со здоровьем.
Рак
Трудно диагностировать это заболевание на ранних стадиях. К сожалению, симптомы рака могут быть неопределенными: боль в животе, желтуха, сильный зуд, потеря веса, тошнота, рвота и другие проблемы с пищеварением. Увеличенная поджелудочная железа выявляется только при УЗИ и МРТ.
Невозможно определить изменения в поджелудочной железе из-за того, что этот орган недосягаем для пальпации. Даже опухоли, как правило, нельзя почувствовать на ощупь. Ввиду трудности ранней диагностики и скорости распространения рака прогноз чаще неблагоприятный.
Факторы риска для развития онкологии такие: курение, длительный диабет и хронический панкреатит. Онкологический процесс обычно начинается в клетках, которые производят пищеварительные соки, или в клетках, которые выстилают протоки. В редких случаях онкологический процесс поджелудочной железы начинается в клетках, вырабатывающих гормоны. Чтобы диагностировать рак, врачи обычно проводят медицинские осмотры, анализы крови, томографию, эндоскопическое исследование, УЗИ и биопсию. Варианты лечения включают хирургию, лучевую и химиотерапию, чтобы целенаправленно атаковать раковые клетки, не вредя при этом нормальным тканям.
Как болит поджелудочная?
Самые типичные и часто встречающиеся заболевания поджелудочной железы:
- панкреатит;
- камни в протоках;
- опухоли;
- некроз;
- атрофия органа и диабет.
На вопрос о том, где находится панкреатит, следует ответить, что так называется воспаление железы. И находится он там же, где локализуется поджелудочная. Боль при этом заболевании и некоторых других проблемах имеет следующие особенности:
- Появляется в области нижнего ребра слева.
- Иррадиирует вправо и в спину, может иметь опоясывающий характер.
- Обычно начинается внезапно, усиливается после приема жирной пищи.
- Небольшое облегчение наступает в сидячем положении с наклоном вперед.
- Не купируется или незначительно снижается после приема спазмолитиков и анальгетиков.
- Часто сопровождается ощущением распирания в области железы и затруднением дыхания.
На фоне острого приступа также отмечаются такие признаки панкреатита:
- тахикардия;
- выделение пота;
- слабость;
- диарея;
- тошнота и рвота.
Рвота возникает на высоте приступа, а иногда является первичным симптомом болезни. Она приносит временное облегчение. Обострение хронического панкреатита бывает при злоупотреблении алкоголем. Этанол приводит к отеку органа и закупорке протоков, одновременно изменяется состав сока, что провоцирует воспалительный процесс.
Значение поджелудочной железы для пищеварения и выделения инсулина становится заметным при длительном течении патологического процесса в ней с периодическими обострениями. Постепенное отмирание клеток паренхимы и островков Лангерганса приводит к ферментативной и эндокринной недостаточности.
Симптомы нарушения метаболизма сахара — жажда, частое мочеиспускание, зуд кожи. Если причиной панкреатита становится камень, закупоривший протоки, то на первое место выходит такой признак, как пожелтение кожи.
Когда симптомы заболевания поджелудочной железы приобретают постоянный характер, человек привыкает к боли и перестает обращать на нее внимание. Это очень опасно, поскольку отсутствие лечения и резкое обострение могут привести к некрозу органа и летальному исходу
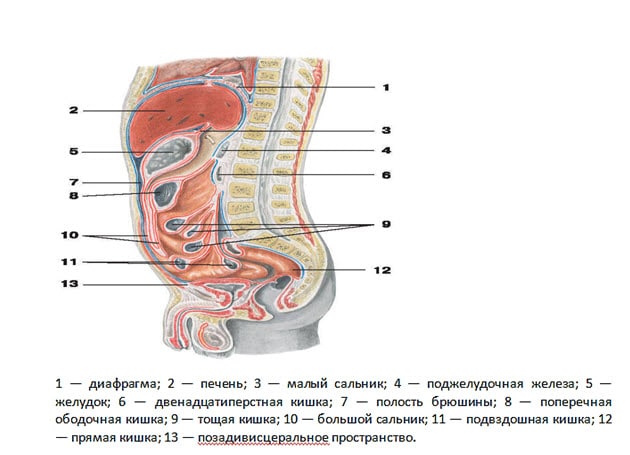
Анатомическое строение
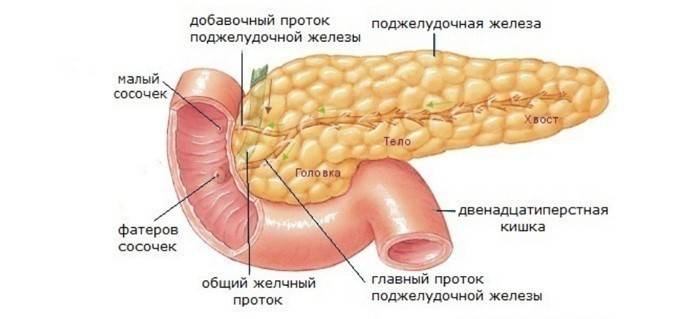
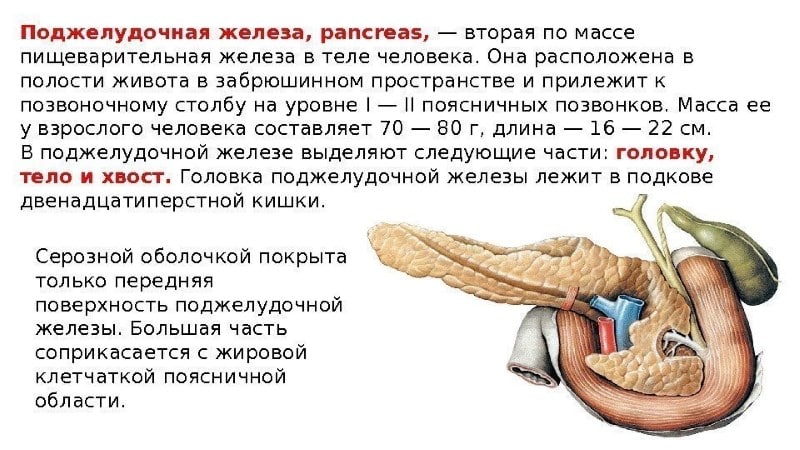
Поджелудочная железа состоит из трёх отделов: головка, тело, хвост. Чётких границ между отделами нет, деление происходит на основе расположения соседних образований относительно самого органа. Каждый отдел состоит из 3-4 долей, которые в свою очередь подразделяются на дольки. Каждая долька имеет свой выводной проток, который впадает в междольковые. Последние объединяются в долевые. Объединяясь, долевые образуют общий проток поджелудочной железы.
Открытие общего протока вариантное:
- По ходу следования общий проток объединяется с холедохом, образуя общий желчный проток, открывающийся одним отверстием на верхушке дуоденального сосочка. Это наиболее частый вариант.
- Если проток не объединяется с холедохом, то он открывается отдельным отверстием на вершине дуоденального сосочка.
- Долевые протоки могут не объединиться в один общий от рождения, строение их отлично друг от друга. В этом случае один из них объединяется с холедохом, а второй открывается самостоятельным отверстием, называясь добавочный проток поджелудочной железы.
Положение и проекция на поверхность тела
Орган располагается забрюшинно, в верхнем отделе забрюшинного пространства. Pancreas надёжно защищена от травм и других повреждений, так как впереди она прикрыта передней брюшной стенкой и органами брюшной полости. А сзади – костной основой позвоночного столба и мощными мышцами спины и поясницы.
На переднюю брюшную стенку pancreas проецируется следующим образом:
- Головка – в левой подрёберной области;
- Тело – в эпигастральной области;
- Хвост – в правом подреберье.
Чтобы определить где располагается поджелудочная, достаточно измерить расстояние между пупком и концом грудины. Основной своей массой она располагается на середине этого расстояния. Нижний край располагается на 5-6 см выше пупка, верхний край – на 9-10 см ещё выше.
Знание проекционных областей помогает больному определить, где болит поджелудочная железа. При её воспалении боль локализуется преимущественно в эпигастральной области, но может отдавать и в правое, и в левое подреберье. В тяжёлых случаях боль затрагивает весь верхний этаж передней брюшной стенки.
Скелетотопия
Железа располагается на уровне первого поясничного позвонка, как бы огибая его. Возможно высокое и низкое расположение pancreas. Высокое – на уровне последнего грудного позвонка, низкое – на уровне второго поясничного и ниже.
Синтопия
Синтопия – это расположение органа относительно других образований. Железа располагается в забрюшинной клетчатке, в глубине живота.
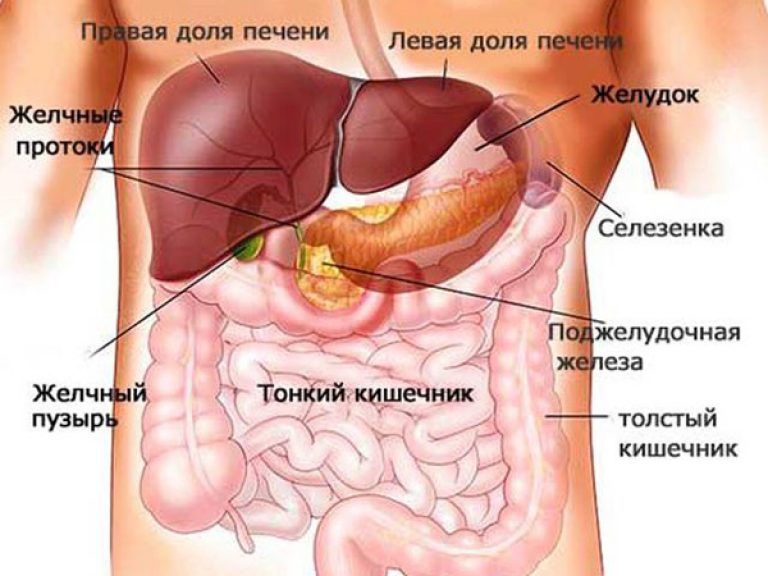
В силу анатомических особенностей, pancreas имеет тесное взаимодействие с двенадцатиперстной кишкой, аортой, общим желчным протоком, верхней и нижней полой венами, верхними вервями брюшной аорты (верхней брыжеечной и селезёночной). Также pancreas взаимодействует с желудком, левой почкой и надпочечником, селезёнкой.
Головку полностью охватывает изгиб двенадцатиперстной кишки, здесь же и открывается общий желчный проток. Спереди к головке прилежит поперечно-ободочная кишка и верхняя брыжеечная артерия. Сзади – нижняя полая и воротная вены, сосуды почки.
Тело и хвост спереди прикрыты желудком. Сзади прилегает аорта и её ветви, нижняя полая вена, нервное сплетение. Хвост может соприкасаться с брыжеечной и селезёночной артерией, а также с верхним полюсом почки и надпочечника. В большинстве случаев хвост со всех сторон покрыт жировой клетчаткой, особенно у тучных людей.
Диагностика и симптомы снижения экзокринной функции
Чтобы определить, какие ферменты не вырабатывает поджелудочная железа в достаточном объеме, проводятся лабораторные тесты. По результатам анализов крови, мочи и кала, инструментальных исследований, а также с учетом имеющихся симптомов могут назначаться ферментные препараты.
Нормы содержания ферментов таковы:
- кровь: амилаза – 29-99, липаза – 22-66, трипсин – 19.7 – 30.3 мг/л;
- сыворотка крови: эластаза – 01 – 4 нг/мл;
- моча: амилаза (диастаза) – max 100 ед/л;
- копрограмма: эластаза – от 200 мкг/г.
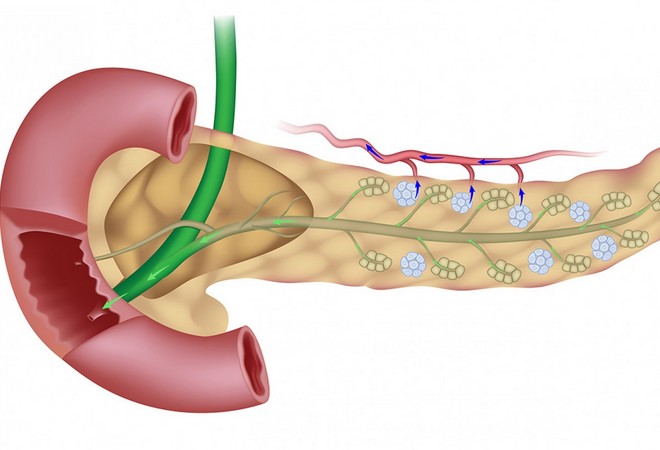
 Панкреатические ферменты вырабатываются в ацинарных клетках поджелудочной железы, затем через мельчайшие канальца они попадают в более крупные протоки, образующие основной проток – Вирсунгов
Панкреатические ферменты вырабатываются в ацинарных клетках поджелудочной железы, затем через мельчайшие канальца они попадают в более крупные протоки, образующие основной проток – Вирсунгов
Дефицит ферментов ПЖ приводит к серьезным нарушениям пищеварительной функции и работы организма в целом. В случае избыточной выработки энзимов диагностируется острое воспаление поджелудочной железы – панкреатит. Снижение синтеза ферментов означает переход заболевания в хроническую форму.
К воспалительно-деструктивным изменениям в ПЖ и замещению железистой ткани фиброзной могут приводить следующие причины:
- переедание и злоупотребление жирной едой, алкогольными напитками;
- наличие новообразований – кист, опухолей (как доброкачественных, так и злокачественных), фиброза;
- патологии двенадцатиперстной кишки и желчевыводящих путей;
- хирургические операции на поджелудочной железе.
При дефиците ферментов возникает ряд характерных признаков:
- полифекалия (большие объемы выделяемого кала);
- кашеобразный, жидкий стул сероватого цвета с блестящей, маслянистой поверхностью и неприятным запахом;
- наличие в кале непереваренных фрагментов пищи;
- ощущение переполненности желудка и тошноты, изжога;
- неприятный привкус во рту;
- снижение аппетита;
- метеоризм, бурление в животе;
- похудение, анемия, слабость, бессонница и головная боль;
- боль в животе после еды;
- непереносимость жирных и острых продуктов.
Поскольку в первую очередь снижается синтез липазы, одним из первых появляется расстройство стула – он становится вязким или полужидким. Стоит отметить, что симптомы практически одинаковы как при избытке ферментов, так и при недостатке. Однако в случае чрезмерной выработки энзимов может повышаться температура тела, а болевой синдром приобретает резкий, выраженный характер.
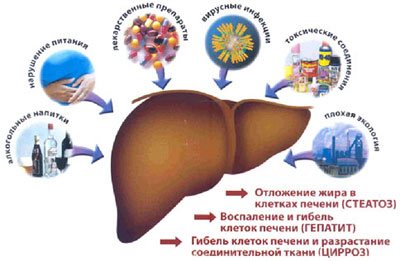
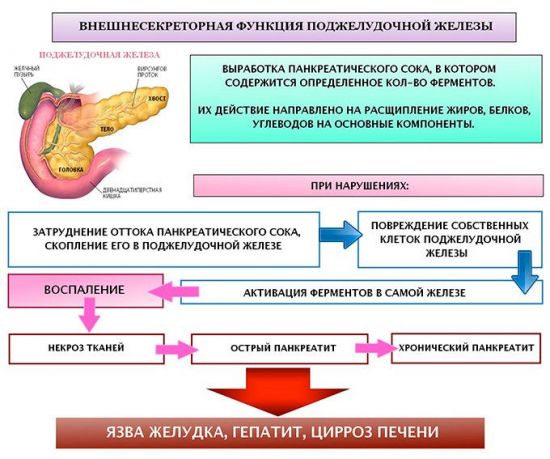 Нарушение внешнесекреторной функции ПЖ требует обязательного лечения, поскольку может приводить к развитию таких грозных заболеваний, как панкреонекроз, язва желудка, гепатит и цирроз
Нарушение внешнесекреторной функции ПЖ требует обязательного лечения, поскольку может приводить к развитию таких грозных заболеваний, как панкреонекроз, язва желудка, гепатит и цирроз
Функции железы в организме человека
Экзокринная функция поджелудочной железы заключается в выработке сока, который включает в себя проферменты, соли и воду. Вещества для пищеварения находятся в протоках в неактивном состоянии, но при попадании пищи в кишку происходит ряд реакций, активирующих проферменты.
В этом виде они занимаются расщеплением сложных молекул на более простые компоненты, удобные для дальнейшего усвоения. Сильнее всего «заводит» цепочку реакций соляная кислота желудочного сока.
Орган производит следующие вещества для осуществления функции пищеварения:
- амилаза (для углеводов);
- трипсин и химотрипсин (для белка);
- липаза (помогает при поступлении жиров).
Эндокринная функция поджелудочной железы заключается в выделении гормонов островками Лангерганса. Бета-клетки в этих областях вырабатывают инсулин. Он помогает тканям усваивать поступившую с пищей глюкозу и снижает ее уровень в плазме. Альфа-клетки занимаются производством глюкагона. Это антагонист инсулина, который усиливает выход накопившегося сахара в печени.
Анатомия и морфология органа
Поджелудочная железа представляет собой орган с железистой структурой. Сверху покрыта капсулой из соединительной ткани, внутри разделена перегородками.
В строении поджелудочной железы выделяют 3 основные части:
- округлой формы головку;
- трехгранное тело;
- конусообразный хвост.
Головка прилегает к печени, через нее проходит общий проток, который, соединяясь с протоком желчного пузыря, образует ампулу. Через сфинктер Одди она выводится в просвет ДПК, куда происходит выделение ферментов в составе панкреатического сока. Хвост граничит с левой почкой, ее надпочечником и селезенкой.
Физиология и двойная функция ПЖ обусловлена строением ее ткани.
Гистологическое строение экзокринного аппарата: дольки (ацинусы) состоят из специальных клеток, вырабатывающих поджелудочный сок, и протоков, по которым он попадает в более крупные, а затем — в общий проток железы. Ацинусы объединены в более крупные образования — доли, также имеющие собственные протоки. Между ними находится эндокринная часть. Она образована островками Лангерганса, которые состоят из клеток с разным строением и функциями. Объединяет их общее предназначение: они вырабатывают гормоны, контролирующие обменные процессы в организме.
Клетки островков Лангерганса производят 11 гормонов углеводного синтеза. Количество островков, вырабатывающих гормоны, достигает 1,5 млн, сама ткань составляет 1—3% от общей массы органа. Каждый островок состоит из 80—200 клеток. Они различаются не только по строению, но и по функциональным действиям:
- α-клетки (25%) – продуцируют глюкагон;
- β-клетки (60%) – инсулин и амилин;
- δ-клетки (10%) – соматостатин;
- PP-клетки (5%) – вазоактивный интестинальный полипептид (ВИП);
- g-клетки – гастрин, влияющий на желудочный сок, его кислотность.
Помимо перечисленных, поджелудочная железа синтезирует еще целый ряд гормонов. Все они принимают участие в сложных метаболических процессах в организме.
Как работает экзокринная часть железы?
Экскреторная функция ПЖ обеспечивается клетками ацинусов, вырабатывающих панкреатический сок, содержащий ферменты. В сутки в норме выделяется около 1,5 л поджелудочного сока. Все ферменты синтезируются в поджелудочной железе в виде неактивных соединений (как, например, трипсиноген), активируются в тонкой кишке. Они начинают выделяться, как только пища поступает в двенадцатиперстную кишку. Этот процесс продолжается 12 часов. Качественный и количественный состав энзимов зависит от употребляемой еды. Углеводная пища вызывает более активную секрецию. У мужчин секреторная работа ПЖ выражена больше, чем у женщин.
Железа вырабатывает пищеварительный сок, содержащий больше 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
К протеазам относятся еще несколько ферментов, основные из них:
- трипсин — расщепляет белок на пептиды;
- карбоксипептидаза — переводит пептиды в аминокислоты;
- эластаза — переваривает белки и эластин.
Процесс регуляции выработки состоит из 3 этапов:
- Мозговая регуляция ПЖ — начинается в момент употребления пищи вследствие раздражающего действия на различные рецепторы запаха, вида и вкуса пищи. Нервные импульсы передаются в секреторный центр продолговатого мозга, активизируя его.
- Желудочная регуляция — поступление пищи в желудок стимулирует выработку желудочного сока благодаря действию гастрина (гормон ПЖ).
- Кишечный этап — стимуляция происходит благодаря действию выделяющегося вазоактивного интестинального пептида (ВИП) — гормона ПЖ и холецистокинина (панкреозимина) — гормона ДПК.
Как работает эндокринная часть железы?
Внутрисекреторная часть железы, представленная островками Лангерганса, вырабатывает гормоны. Они обеспечивают метаболизм в организме, контролируют не только процессы пищеварения, но и роста человека.
Инсулин — основной гормон, продуцируемый ПЖ, участвует в обмене углеводов. Единственное вещество в организме, способное снизить сахар в крови. При его недостатке развивается сахарный диабет.
Глюкагон – антагонист инсулина, отвечает за процесс расщепления жиров, способствует повышению уровня глюкозы в крови, влияет на уровень кальция и фосфора.
Лечение
Лечить поджелудочную железу в домашних условиях категорически запрещено. При первых же признаках болезни необходимо обратиться к врачу или вызвать скорую помощь на дом с последующей госпитализацией. В этом случае могут быть назначены медикаменты или процедуры в зависимости от стадии развития заболевания.
Многие сложные деструктивные патологии являются результатом отсутствия лечения или неправильной терапии панкреатита. При их наличии в случае, если консервативное лечение не дает результатов, может быть назначена хирургическая операция. В разумных пределах и при рекомендации лечащего врача может быть применена и народная медицина.
Гормоны, вырабатываемые поджелудочной железой
Кроме вышеописанных гормонов поджелудочная железа также продуцирует дополнительные средства подробно рассмотренные ниже.
Панкреатический полипептид
Панкреатический полипептид является гормоном, который открыли совсем недавно и ещё полностью не изучили. Синтез соединения происходит во время принятия пищи с содержанием жиров, белков и углеводов.
Функции гормона:
- Снижение количества веществ, которые вырабатываются пищеварительными ферментами;
- Уменьшение мышечного тонуса желчного пузыря;
- Предупреждение излишнего выброса трипсина и желчи.
При недостатке панкреатического полипептида в организме обменные процессы нарушаются, что приводит к образованию различных заболеваний.
Вазоинтенсивный пептид
Особенностью этого гормона является возможность дополнительного синтеза клетками спинного и головного мозга, тонкого кишечника и других органов. Основные функции:
- Нормализация таких процессов, как синтез глюкагона, соматостатина, пепсиногена;
- Замедление процесса всасывания жидкостями и стенками кишечника;
- Активизация желчевыводящего процесса;
- Выработка панкреатических энзимов;
- Улучшение работы поджелудочной железы за счёт синтезируемых бикарбонатов.
Вазоинтенсивный пептид обуславливает нормализацию кровообращения на стенках различных внутренних органов.
Амилин
Основная функция Амилина заключается в повышении уровня моносахаридов, что приводит к нормализации уровня сахара в крови. Гормон обеспечивает биосинтез глюкагона, способствует выработке соматостатина, нормализации работы жизненно важных систем и является незаменимым для жизнедеятельности организма.
Центропнеин
Гормон, вырабатываемый поджелудочной железой и отвечающий за увеличение просветов в бронхах и активацию дыхательного центра. Соединение способствует улучшению корреляции кислорода в сочетании с гемоглобином.
Гастрин
Гормон, который синтезируется желудком и поджелудочной железой. Гастрин обеспечивает нормализацию пищеварительного процесса, активизирует синтез протеолитического фермента, повышает кислотность желудка.
Гастрин обеспечивает образование так называемой кишечной фазы в процессе пищеварения. Данное состояние получают за счёт увеличения синтеза секретина, соматостатина и других гормонов пептидного происхождения.
Ваготонин
Функции Ваготонина основываются на нормализации уровня сахара в крови и ускорении процесса кровообращения. Гормон оказывает замедляющее действие на гидролиз гликогена в тканях мышц и печени.
Калликреин
Данное вещество успешно вырабатывается поджелудочной железой, но активизируется только после попадания в двенадцатиперстную кишку при проявлении необходимых биологических свойств (нормализация уровня глюкозы).
Липокаин
Функции гормона предотвращают развитие жировой дистрофии печени за счёт активации обмена фосфолипидов и жирных кислот. Соединение усиливает эффект воздействия других веществ липотропного типа (метионин, холин).
Хронический панкреатит
Эта болезнь является длительным воспалением (более трех недель) поджелудочной железы, которое приводит к тому, что происходит постоянное ее повреждение. Одним из частых условий является постоянное употребление алкоголя в больших количествах или наркотиков. Существуют и другие причины, которые вызывают приступы острого панкреатита. Ими могут быть муковисцидоз, высокий уровень кальция или жира в крови, закупорка желчного протока камнями или опухолью и аутоиммунные расстройства.
Хронический панкреатит требует диеты с низким содержанием жиров и прекращением употребления алкоголя и курения. Если хронический панкреатит не лечить, то он имеет тенденцию к ухудшению со временем, и понадобятся лекарственные средства только для обезболивания. Лечение такого панкреатита возможно только хирургическим путем: это стентирование или удаление головки поджелудочной железы из-за того, что в ней возникают чаще всего опухоли.
Имеется связь между панкреатитом, чаще всего хроническим, и раком поджелудочной железы. Недавние исследования показали, что рост случаев рака поджелудочной железы возрастает в 2-5 раз у пациентов с хроническим панкреатитом при присоединении различных неблагоприятных факторов.
Поджелудочная железа регулирует уровень глюкозы
Поджелудочная железа контролирует уровень глюкозы в крови при помощи гормона инсулина. Его производят бета-клетки, сосредоточенные в островках Лангерганса. При сахарном диабете первого типа иммунные клетки начинают атаковать бета-клетки, и они перестают производить необходимое количество инсулина. Такой диабет ещё называют инсулинозависимым, потому что человеку искусственно вводят инсулин.
При диабете второго типа организм просто не воспринимает инсулин – вырабатывается устойчивость к нему (инсулинорезистентность). Этот тип диабета обычно развивается из-за избыточного веса и ожирения. Его сопровождает гипертония (повышенное давление), жировая болезнь печени и атеросклероз.
Доказываем, что слизистая оболочка ЖКТ – главная защита организма
Исследования показывают, что повышенная проницаемость слизистой оболочки лежит в основе большинства заболеваний пищеварительной системы. читать целиком »
Неблагоприятные последствия при недостаточной работе поджелудочной железы
На первый взгляд, может показаться, что поджелудочная железа характеризуется незамысловатым строением. Но если эта область дает сбой, то это неблагоприятно сказывается не только на функционировании пищеварительного тракта, но и эндокринной системы.
При нарушении выработки инсулина сахар в крови начинает зашкаливать. В результате этого развивается гипогликемия. Это процесс ведет к развитию сахарного диабета. При чрезмерном отделении инсулина врачи ставят диагноз гипергликемия. Тогда в чрезмерном количестве выделяется инсулин или глюкагон.
При таком раскладе человек начинает чувствовать себя плохо. Этот процесс сопровождается тошнотой, поносом, болями в области живота, головокружением и слабостью.
Факторы, негативно влияющие на работу органа
Работа поджелудочной железы сложна, и далекому от медицины человеку ее трудно понять. Но каждый должен иметь четкое представление о том, что этот орган является очень уязвимым, ведь именно на него возлагается много функций, и он часто подвергается перегрузкам, в результате чего его работа выходит из строя и восстановить ее становится практически невозможным.
Отличие здоровой поджелудочной от больной
Наиболее распространенной патологией поджелудочной, диагностируемой у многих людей, является панкреатит. При его развитии отмечается гипофункция железы, при которой снижается выработка пищеварительных ферментов и нарушается процесс переваривания пищи. Это влечет за собой повышение нагрузки на железу, так как она старается компенсировать нехватку ферментов, усиливая свою работу. А это, в свою очередь, провоцирует в ней воспалительные процессы, приводящие к отечности паренхимы и сужению протоков, по которым происходит выброс панкреатического сока.
В результате этого ферменты начинают скапливаться внутри поджелудочной, начиная переваривать ее клетки, что проявляется мучительными острыми болями в эпигастральной области, рвотой и сильной тошнотой. Когда происходит нарушение целостности клеток железы, они отмирают, что становится причиной возникновения некроза, который считается одним из самых опасных недугов, развитие которого часто заканчивается летальным исходом.
При панкреатите человек не всегда испытывает мучительные боли. Возникают они только при остром течении болезни или при обострении хронических патологических процессов. И в первом, и во втором случае основными провокаторами активизации патологии являются:
- неправильное питание;
- пассивный образ жизни;
- курение;
- злоупотребление алкогольными напитками;
- частые стрессы;
- хроническая усталость;
- длительный прием медикаментозных средств;
- травмы поджелудочной;
- другие заболевания железы.
Неправильное питание является главным фактором, провоцирующим патологии поджелудочной
Также спровоцировать развитие панкреатита могут условия, в которых работают люди. Речь сейчас идет о предприятиях, чья основная деятельность связана с постоянным контактом с вредными газами или химическими веществами. У людей, работающих на таких предприятиях, риски развития панкреатита, даже при условии правильного питания и отсутствия вредных привычек, возрастают в несколько раз.
Что касается других патологий поджелудочной железы, которые также являются провокаторами панкреатита и нарушения функциональности органа, то среди них наиболее распространенными являются:
- киста,
- онкология,
- панкреонекроз,
- холецистит,
- сахарный диабет и т.д.
Помните, что функциональность поджелудочной и ваше здоровье зависят только от вас. Если следовать правильному питанию, вести здоровый образ жизни и избегать стрессовых ситуаций, можно легко предотвратить развитие патологий этого органа.