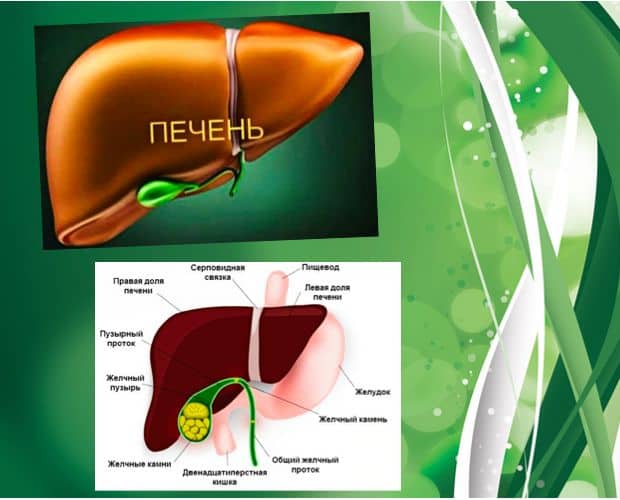
Дифференциальная диагностика цирроза печени таблица
Содержание:
Параметры, используемые для классификации цирроза
Для расчёта тяжести патологии в соответствии с системой Чайлд-Пью необходимо уточнить определённые параметры. Пациента направят на сдачу биохимического анализа крови, проанализируют свёртывающую систему и результаты обследования брюшной полости. Учитываются результаты неврологического осмотра.
Группа определяется в соответствии со следующими параметрами:
- Билирубин. Это желчный пигмент, который повышается при разрушении эритроцитов и расстройствах желчных протоков.
- Протромбиновое время. Оно говорит о свёртываемости крови. Показатель удлиняется при недостатке витамина K.
- Альбумин. Связывает молекулы билирубина. При низкой концентрации можно заподозрить нехватку питательных веществ, нефротический синдром. Увеличенный показатель возникает при обезвоживании.
- Асцит. При данном состоянии в брюшной полости копится жидкость. Болезнь делится на 3 стадии. При первой отмечается небольшое количество жидкости. Состояние способно быстро ухудшаться. На 3 стадии в брюшной полости скапливается жидкость в большом объёме.
- Печёночная энцефалопатия. У пациента возникают неврологические расстройства, имеющие разную степень тяжести. Сначала тревожит бессонница и приступы тревожности. На 2 стадии возникает дезориентация в пространстве. На 3 стадии появляется сонливость в дневное время, параноидальные идеи и провалы в памяти. На 4 стадии наступает кома.
Чем тяжелее состояние человека, тем хуже будут показатели вышеуказанных параметров. Учитывая все факторы, присваивается группа заболевания. После этого врачи могут сделать прогноз и подобрать лечение.
Общие сведения
Органы билиарного тракта постоянно подвергаются повышенной нагрузке, так как выполняют широкий спектр функций и одновременно испытывают негативное воздействие экзогенных факторов. Возникновение цирроза чаще связано со злоупотреблением алкогольными напитками, реже проявляется в качестве осложнения после перенесенного гепатита.
Болезнь включена в классификацию МКБ 10, в группу К00-К93. В данную категорию входят все заболевания органов пищеварительной системы.
Основным проявлением патологии является отмирание клеток печени и их замещение фиброзной тканью. На первой стадии возникают небольшие узлы, которые постепенно увеличиваются. Срок развития может составлять до нескольких лет, что указывает на хронический характер болезни.
Это неизбежно приводит к развитию недостаточности и последующих осложнений. Предотвращают патологию при раннем выявлении болезни, что возможно только путем комплексной диагностики цирроза.
Макроскопическая характеристика
Мелкоузловой (микронодулярный) цирроз печени (ЦП)
Печень при данной форме цирроза может сохранять нормальные размеры либо немного увеличиваться при наличии явлений жировой дистрофии.
Размер узлов приблизительно одинаковый, диаметр составляет порядка 1-3 мм. Узлы образуют ложные дольки, не содержащие портальных трактов и центральных вен. Фиброзные перегородки также характеризуются одинаковой шириной.
Мелкоузловая форма чаще наблюдается при циррозах, вызванных следующими этиологическими факторами:
- Алкоголизм;
- Обструкция желчных протоков;
- Нарушение венозного оттока;
- Индийский детский цирроз;
- Гемохроматоз;
Мелкоузловая форма также отмечается в начальных стадиях цирроза, при дальнейшем прогрессировании патологических изменений постепенно трансформируется в крупноузловую форму.
Крупноузловой (макронодулярный) цирроз печени (ЦП)
Макроскопическая картина крупноузлового цирроза более полиморфна. Размеры печени могут быть:
- Нормальными;
- Резко увеличенными;
- Уменьшенными.
Узлы разной величины, размерами от 3 мм и могут достигать до 5 см в диаметре.
Перегородки неправильной формы, могут принимать вид рубцов. Септы разной ширины, не коррелирующей с размерами узелков: мелкие узелки окружены широкими массивными фиброзными перегородками, а вокруг крупных узлов могут располагаться узкие септы.
Широкие септы могут содержать несколько участков портального тракта. Если рубцы образованы остатками трех и более портальных трактов, то считается, что цирроз имеет постнекротический компонент, независимо от формы (макро- или микронодулярной) цирроза.
Неполный септальный ЦП
Для септальной формы цирроза характерно наличие между узлами тонкой, часто неполной перегородки, связывающей портальные тракты. При этом портальные тракты не соединяют центральный и портальный канал, следовательно, не образуют типичные псевдодольки. Сформированные узлы имеют крупные размеры, со слабо выраженными центрами регенерации.
Дифференциальная диагностика цирроза печени
Дифференциальная диагностика применяется в случаях, когда требуется исключить заболевания со сходной клиникой.
С какими заболеваниями необходимо проводить дифдиагностику?
Первичный рак и цирроз-рак. При сходных симптомах, отличается стремительным развитием. В анализах крови – лейкоцитоз, повышение СОЭ, анемия. Пациент быстро теряет вес, жалуется на боли. Асцит развивается быстро и не поддается лечению мочегонными. Дифференциальная диагностика помогает определить данный вид патологии во время лапароскопии, результатов МРТ, при обнаружении α-фетопротеина.
Альвеолярный эхинококкоз. В заблуждение вводит увеличенная селезенка и функциональные пробы. Дифференциальная диагностика – ультразвук, МРТ, антитела в реакции латекс-агглютинации.
Констриктивный перикардит. Симптомы асцита и увеличения печени, как и при циррозе. Для дифференциации выполняют эхографию сердца. Точные данные получают при рентгенокимографии.
Миелофиброз. На ранних этапах выражено увеличение селезенки. При дифференциальной диагностике помогает трепанобиопсия – пункция костного мозга.
Амилоидоз, гемохроматоз. Дифференциальная диагностика основывается на результатах биопсии. Болезнь Вильсона-Коновалова различается благодаря низкому сывороточному церулоплазмину.
Сравнительная таблица патологий
| Заболевания | Признаки |
| Гепатит | Повышение температуры, желтизна кожных покровов оттенка охры. Головная боль, ломота в суставах и мышцах. Слабость, тошнота, рвота. Темная моча, кожный зуд. Болевой синдром. Повышение билирубина, АЛТ, АСТ. |
| Холангит | Лихорадка с ознобом. Тошнота, рвота. Слабость. Кожный зуд, желтуха. Утолщение ногтевых фаланг. Точечная чувствительность в районе желчного пузыря. Повышение билирубина, АЛТ, АСТ, амилазы. Нейтрофилия, лимфоцитоз. |
| Застойная печень | Расширение границ органа. Болевой синдром. Слабость, потеря веса. Тревожность, ухудшение внимания. Отеки нижних конечностей. Желтизна кожных покровов. Одышка и сопровождающий ее кашель. Воспаление лимфоузлов. Повышение билирубина, АЛТ, АСТ. |
| Рак печени | Стремительное развитие. Слабость, потеря веса, изменение стула, диспепсические явления, боли в правом подреберье. Желтуха, сухость кожи и слизистых, зуд. Температура субфебрильная. |
| Некроз печени | Диспепсия, болевой синдром, желтизна кожи и слизистых, лихорадка. Эритема,”сосудистые звездочки”, тремор рук. Кал светлый, моча темная. Болевой синдром. Высокий билирубин, АЛТ, АСТ. Снижение альбумина и белка. Моноцитопения, эозинопения. |
| Цирроз | Диспепсия. Желтушность кожи и склер. Снижение веса, увеличение живота. Боли. Эритема, “сосудистые звездочки”, изменение формы пальцев и ногтей. Асцит, энцефалопатия. Повышен билирубин. Снижен белок в крови. Нейтрофилия. |
Симптомы всех патологий схожи, различия кроются в мелочах. Только благодаря дифференциальной диагностике возможно установление точного диагноза.
Общий билирубин в плазме
Система оценки выживаемости больного и тяжести течения болезни разделяется на 3 основных класса, которые определяются на основе системы баллов, выставленных при получении объективных данных при наблюдении за пациентом.
- Класс А по Child Pugh отражает самую лёгкую степень при которой адаптационные свойства организма еще способны работать в условиях компенсации. Диапазон в 5-6 баллов соответствует этой категории.
- Класс В по Child Pugh характеризуется субкомпенсацией патологических процессов. При подсчёте баллов диапазон в 7-9 баллов будет соответствовать этому классу.
- Класс С по Child Pugh возникает при декомпенсации патологических процессов, самая неблагоприятная категория для выживаемости больных. Для класса С характерен диапазон в 10-15 баллов.
Общий билирубин в норме имеет границы 3,4-18,8 мкмоль/л в плазме. При его измерении пользуются методикой Индрашика, при помощи которой уточняют величину общего билирубина и долю его фракций.
Механизм реакции сводится к следующему:
- В итоге химической реакции добывают диазореактив. При соединении диазореактива с прямым билирубином раствор приобретает розовато-фиолетовое окрашивание. Заключение делают по интенсивности цвета и оценивают величину прямого билирубина.
- После использования к сыворотке кофейного реактива непрямой билирубин переходит в растворенное состояние. При реакции с диазореактивом растров приобретает розово-фиолетовое окрашивание. Заключение дают по интенсивности цвета и оценивают величину общего билирубина (прямого и непрямого).
- Высчитывают долю непрямого билирубина, рассчитывают разницу между общим билирубином и прямым.
Высокое число билирубина в плазме крови свыше 18,8 мкмоль/л именуется гипербилирубинемией. При циррозе печени происходит некроз гепатоцитов с прогрессом паренхиматозной желтухи. В
плазме крови собирается общий билирубин, значимо, за счет прямого билирубина. Могут быть смешанные формы, когда в крови появляется непрямой билирубин.
Присутствует он из-за сбоя трудоспособности клеток печени синтезировать билирубин-глюкурониды. При завышенной степени прямого билирубина в плазме крови, билирубин присутствует и в моче, непрямой же в мочу не проникает.
Альбумин в норме составляет 34-48г/л (3,5-4,9 г/дл) в плазме. Величина альбумина насчитывает 60% от общего количества протеина в плазме крови.
К важным функциям альбуминов относят:
- Транспортировку биологически активных веществ (гормонов),
- Имеют свойство находить связи с холестерином, билирубином,
- Во взаимосвязи с альбумином, находится большая часть крови,
- Имеют свойство находить связи со многими лекарственными средствами.
Гиперальбуминемия — это подъем уровня альбумина в плазме.
Гипоальбуминемия – это спад доли альбумина в крови. При циррозе обычно выявляется гипоальбумиемия.
Для чего она нужна? Как ей пользоваться?
В данной шкале применены только некоторые показатели:
- Протромбиновое время или протромбиновый индекс, отражает дефект в свертывающей системе крови.
- Альбумин, разновидность белковой фракции в плазме.
- Билирубин, пигмент желчи, формируется при гибели протеинов, гем — содержащих.
- Печеночная энцефалопатия, отклонение в функционировании головного мозга, по причине токсического действия продуктов метаболизма. При патологии печени страдает ее антитоксическая функция, токсичные элементы проникают в кровь.
- Асцит — развивается при прогрессе цирроза, декомпенсации, осложненном исходе. Дебютирует при подъеме давление в венозной системе печени и накопление жидкой части крови в полости живота. Для каждого параметра применено числовое выражение и необходимые единицы измерения.
| Протромби-новое время, сек протромби-новый индекс,% | Билирубин общий в плазме, мг/100 мл (мкмоль/л) | Альбумин в плазме, г/ 100 мл | Печеночная энцефало-патия | Асцит | Цифровой показатель, баллы |
| 1-3 (˃60) | ˂2 (˂34) | ˃3,5 | Нет | 1 | |
| 4-6(40-60) | 2-3 (34-50) | 2,9-3,4 | 1-2 | Не напряжен-ный | 2 |
| ˃7(˂40) | ˃3 (˃50) | ˂2,8 | 3-4 | Напряжен-ный | 3 |
| Класс «а» | 5-6 баллов | Компенсирован- ный |
| Класс «в» | 7-9 баллов | Субкомпенсирован-ный |
| Класс «с» | 10-15 баллов | Декомпенсирован- ный |
Потребность в пересадке печени выше в классе С, ниже в классе В и еще ниже у класса А.
Степень выживаемости на первом году жизни при диагностировании цирроза благоприятнее в классе A, хуже в классе B и совсем плохая в классе C, на втором и последующих годах, в общем, становится хуже и пропорционально снижается в классах.
Рассмотрим более подробно каждый параметр.
Патогенез развития цирроза печени
Справочно. Прогрессирование заболевания сопровождается изменением генома печеночных клеток (гепатоцитов) и созданием их патологически измененных клеток. За счет изменения клеточного генома отмечается постоянное поддержание иммуновоспалительного процесса.
Патологические процессы данного заболевания разделяются на следующие этапы:
- этап воздействия этиологических факторов, способствующих развитию воспалительных процессов в гепатоцитарных клетках и этап активации иммунных механизмов;
- этап выраженной активизации клеток Ито (звездчатых, жирозапасающих клеток печени) сопровождающийся избыточным разрастанием соединительнотканных волокон в гепатоцитарных клетках, а также возникновением перицеллюлярных печеночных фиброзов;
- этап нарушения микроциркуляции в гепатоцитарных клетках, а также развития ишемических некрозов печеночных тканей (рассеянные некротические очаги);
- этап развития интенсивной иммунной реакции и повреждения гепатоцитов циркулирующими иммунными комплексами.
Развитие мостовидного некроза печеночных клеток сопровождается инфильтрацией гепатоцитов Т-лимфоцитарными клетками, неконтролируемым синтезом коллагена и фиброзным перерождением тканей печени, а также образованием ложных печеночных долек (в отличие от «истинных» долек они не имеют центральной вены).
Внимание. При алкогольном цирротическом перерождении тканей отмечается быстрое прогрессирование алкогольных гепатитов и жировых печеночных дистрофий, сопровождающейся фиброзными и мезенхимальными реакциями в тканях
Образование некротических очагов обуславливается не только аутоиммунной реакцией в печеночных тканях, но и прямым токсическим воздействием спиртного.
При застойных печеночных циррозах формирование некротических очагов обусловлено гипоксическим поражением тканей и застоем венозной крови. Застойные процессы сопровождаются развитием портальной гипертензии (повышенное давление в ПВ (портальная вена), связанное с обструкцией сосудов печени).
Справочно. Портальная гипертензия приводит к формированию портокавальных кровяных шунтов, увеличению размеров печени и селезенки, а также к развитию асцита (скопления в брюшной полости жидкости).
Также отмечается развитие анемии (за счет массивного эритроцитарного гемолиза), лейкопении (отмечается частое присоединение инфекционных осложнений) и тромбоцитопении (данное состояние сопровождается нарушением свертывания крови и развитием кровотечений).
Присоединение асцитов при циррозе печени сопровождается сдвигом диафрагмы, приводящим к появлению гастроэзофагеального рефлюкса, пептических язв пищевода, эрозий слизистых, кровотечений из варикозных расширений пищеводных вен (такие кровотечения являются одной из ведущих причин летальных исходов заболевания).
Справочно. Также асцит при циррозе часто сопровождается развитием брюшных грыж, бактериальных перитонитов и гепаторенального синдрома.
Частым осложнением декомпенсированной стадии печеночного цирроза является присоединение гепатогенного поражения центральной нервной системы.
Как развивается первичный билиарный цирроз печени
Первичными билиарными циррозами печени называют аутоиммунную печеночную патологию, сопровождающуюся развитием прогрессирующего воспаления и разрушения ВЖП (внутрипеченочных желчных протоков), приводящего к хроническому застою желчи, цирротическому перерождению тканей печени и формированием печеночной недостаточности.
Внимание. В девяноста пяти процентах случаев, симптомы билиарных циррозов возникают у женщин
Достаточно часто болезнь является наследственной.
Симптомы первичных билиарных циррозов могут проявляться слабостью, зудом кожных покровов расчесами на коже (из-за постоянного зуда), сухостью во рту, сухостью слизистых глаз (синдром сухого глаза), авитаминозами (за счет нарушения всасывания питательных веществ в кишечнике), остеопорозом, увеличением печени, периферическими нейропатиями, тиреоидитами Хашимото, артритам ревматоидного характера, системными склеродермиями или волчанкой и т.д.
Справочно. Воспалительный процесс при первичных билиарных циррозах печени обусловлен генетическим нарушением иммунорегулятивных процессов.
Вследствие этого Т-лимфоцитарные клетки разрушают стенки мелких желчных протоков, приводя к формированию негнойного деструктивного холангита.
Прогрессирование заболевания сопровождается некротическим поражением желчных канальцев, их рубцеванием и сужением, а также хроническим застоем желчи и формированием крупноузловых цирротических повреждений печени.
Таблица для расчета баллов
При подсчёте общего количества баллов, опираясь на вышеизложенные параметры, доктора пользуются таблицей изображённой ниже.
|
Параметры для оценки |
1 балл |
2 балла |
3 балла |
|
|---|---|---|---|---|
|
Асцит |
нет признаков внутриполостных отёков |
мягкий асцит, легко поддаётся медикаментозной коррекции |
Напряжённый асцит, неконтролируемый |
|
|
Общий билирубин в мкмоль/л |
<34 |
34–50 |
>50 |
|
|
Альбумин в граммах |
>3,5 |
2,8–3,5 |
<2,8 |
|
|
Печеночная энцефалопатия |
признаки осложнения не выявлены |
1-2 степень, легко поддаётся коррекции |
3-4 степень, резистентная к медикаментозной коррекции, тяжёлое течение с переходом в печеночную кому |
|
|
ПТИ в % ПТВ МНО |
>60 1–4 <1,70 |
40–60 4–6 1,71–2,20 |
<40 >6 >2,20 |
Постнекротический цирроз
Постнекротический цирроз тоже довольно распространенная форма заболевания. Чаще всего появляется после вирусного гепатита и злоупотребления алкоголем. Реже – после отравлений ядами, приема некоторых лекарств, острых инфекционных заболеваний. При постнекротическом циррозе начинается отмирание тканей печени. Появляются внутренние шрамы, нарушающие работу и форму органа.
Симптомы цирроза печени на начальной стадии проявляются резко. Неожиданно начинает болеть живот, появляется понос и рвота. Слизистые и кожа желтеют. Печень увеличивается в размерах. При ощупывании появляется боль. Появляется тошнота, потеря аппетита и веса.
При обострении начинается кожный зуд, сильно повышается температура. Кал становится бледным, а моча темной. Появляется асцит, анемия, сердечная недостаточность. Трудоспособность резко понижается. Это очень опасная форма цирроза, так как вызывает рак печени. Летальный исход может наступить на любой стадии болезни.
Анемический синдром
Анемия (малокровие) является достаточно частым симптомом хронических заболеваний печени и цирроза в том числе. Что такое анемия?
Гемоглобин – это железосодержащий белок, входящий в состав эритроцитов (красных кровяных шариков). Основная функция гемоглобина – перенос кислорода в ткани. При снижении его уровня, происходящего при развитии анемии, начинается гипоксия (кислородное голодание) тканей.
Проявления анемии
Клинические проявления анемии зависят от причины, ее вызвавшей. Однако, есть общие симптомы, которые встречаются при всех видах анемий:
- Бледность кожных покровов и слизистых.
- Повышенная утомляемость.
- Слабость.
- Обмороки, учащенное сердцебиение и т. д.
Для каждого вида анемий существуют и свои характерные признаки. При железодефицитной анемии наблюдается сухость кожи, ломкость и изменение формы ногтей. Гемолитическая анемия обычно сопровождается желтухой. При анемии, вызванной недостатком фолиевой кислоты, появляется стоматит (воспаление слизистой оболочки рта), глоссит (воспаление языка), ощущение покалывания в руках и ногах и т. д.
Диагностика
Диагноз устанавливается при исследовании периферической крови. Для этого часто достаточно сдать общий анализ крови (ОАК), а при необходимости проводятся и другие исследования.
Общий анализ крови
В ОАК выявляется, прежде всего, снижение уровня гемоглобина и эритроцитов. Определяется гематокрит – соотношение форменных элементов крови (эритроциты, лейкоциты и т. д.) к плазме. Рассчитывается цветной показатель (ЦП) – содержание гемоглобина в эритроците.
Также в ОАК возможно определить размеры эритроцитов – нормоциты, микроциты (уменьшение) или макроциты (увеличение). Иногда появляются качественные изменения эритроцитов:
- изменения величины (анизоцитоз);
- формы (пойкилоцитоз);
- степени окрашивания (анизохромия);
- появление «молодых» форм – ретикулоцитов и т. д.
Другие методы диагностики
Для более точного определения причины анемии возможно проведение специфических методов исследования: уровни сывороточного железа, фолиевой кислоты, B12, трансферрина, ферритина и т. д.
Иногда проводится биохимическое исследование крови – определение уровня билирубина, активности печеночных трансаминаз и др.
Профилактика
Токсический цирроз развивается под влиянием внешних негативных факторов. Профилактика заключается в том, чтобы минимизировать вредное воздействие токсинов:
- использовать средства защиты при работе на химическом производстве;
- отказаться от употребления алкоголя;
- принимать лекарства только по назначению врача и после обследования печени;
- при необходимости длительного приема препаратов делать регулярные перерывы, защищать печень с помощью гепатопротекторов;
- не употреблять неизвестные грибы и растения в пищу;
- не принимать без назначения врача отвары лекарственных трав.
Токсический цирроз — смертельно опасное заболевание, характеризующееся быстрым прогрессированием.
Применение лекарственных препаратов приносит временное облегчение больному, но не в силах остановить течение заболевания.
Сколько живут с циррозом?
Медицинская статистика свидетельствует, что больные с циррозом печени живут не более 7 лет. Если человек страдает другими хроническими заболеваниями, то длительность жизни значительно уменьшается. В запущенной форме болезнь не поддается лечению, и человек в течение 3 лет умирает. При этом почти всегда открывается внутреннее кровотечение.
Медики утверждают, что при наполнении живота жидкостью продолжительность жизни сокращается на 3 года. Если асцит сопровождается осложнениями, то этот срок уменьшается еще сильнее. Если развивается печеночная энцефалопатия, то смерть наступает в течение года.
Если же удается компенсировать заболевание, то больной сможет прожить до 20 лет.
Смертность при первой стадии
В начале развития цирроз печени протекает бессимптомно. Если человек в это время сделает ультразвуковое исследование, то врач сможет диагностировать болезнь. В таком случае при правильном сочетании медикаментозного лечения цирроза, народных средств и диеты удастся избежать летального исхода.
Смертность при второй стадии
Если диагностировать заболевание на второй стадии, то больной способен прожить 10 лет. Но если он будет курить и употреблять спиртные напитки, то даже при качественном лечении цирроза, длительность жизни сократится вдвое.
Смертность при третьей стадии
На третьей стадии длительность жизни зависит от особенностей протекания патологии. Обычно половина больных умирает на протяжении 4 лет. При скоплении жидкости продолжительность жизни может значительно сократиться.
Если врач правильно подберет схему лечения цирроза, а пациент будет неукоснительно соблюдать все врачебные рекомендации, то удастся продлить жизнь на 2 года.
Спасти человека от смерти сможет только трансплантация. Но и операция не может дать 100% гарантии, так как возможно отторжение органа и развитие серьезных осложнений.
Смертность при четвертой стадии
Прогноз на этой стадии неутешителен. Редко кому удается прожить больше трех лет. При развитии асцита прогноз ухудшается.
Патогенез
За многие месяцы и годы меняется геном гепатоцитов и создаются клоны патологически изменённых клеток. Вследствие этого развивается иммуновоспалительный процесс.
Выделяют следующие этапы патогенеза цирроза:
- Действие этиологических факторов: цитопатогенное действие вирусов, иммунные механизмы, влияние гепатотоксичных цитокинов, хемокинов, прооксидантов, эйкозоноидов, ацетальдегида, железа, продуктов перекисного окисления липидов
- Активизация функции клеток Ито, что приводит к избыточному разрастанию соединительной ткани в пространствах Диссе и перицеллюлярному фиброзу печени
- Нарушение кровоснабжения паренхимы печени за счёт капилляризации синусоидов и уменьшения сосудистого русла с развитием ишемических некрозов гепатоцитов
- Активация иммунных механизмов цитолиза гепатоцитов
При мостовидном некрозе гепатоцитов в зону поражения стягиваются Т-лимфоциты, которые активизируют клетки Ито, приобретающие фибробластоподобные свойства: синтезируют коллаген I типа, что и ведёт в итоге к фиброзу. Кроме того, микроскопически в печёночной паренхиме образуются ложные дольки, не имеющие центральной вены.
Алкогольный цирроз печени. Этапы: острый алкогольный гепатит и жировая дистрофия печени с фиброзом и мезенхимальной реакцией. Важнейший фактор — некроз гепатоцитов, обусловленный прямым токсическим действием алкоголя, а также аутоиммунными процессами.
Вирусный цирроз печени. Важным фактором является сенсибилизация иммуноцитов к собственным тканям организма. Основной мишенью аутоиммунной реакции является печёночный липопротеид.
Застойный цирроз печени. Некроз гепатоцитов связан с гипоксией и венозным застоем.
Развивается портальная гипертензия — повышение давления в системе портальной вены, обусловленное обструкцией внутри- или внепечёночных портальных сосудов. Это приводит к появлению портокавального шунтирования крови, спленомегалии и асцита. Со спленомегалией связаны тромбоцитопения (усиленное депонирование тромбоцитов в селезёнке), лейкопения, а также анемия вследствие повышенного гемолиза эритроцитов. Асцит приводит к ограничению подвижности диафрагмы, гастроэзофагальному рефлюксу с пептическими эрозиями, язвами и кровотечениями из варикозно-расширенных вен пищевода, брюшным грыжам, бактериальному перитониту, гепаторенальному синдрому. У больных циррозом печени часто наблюдаются гепатогенные энцефалопатии.
Первичный билиарный цирроз печени. Основное место принадлежит генетическим нарушениям иммунорегуляции. Вначале происходит разрушение билиарного эпителия с последующим некрозом сегментов канальцев, а позднее — их пролиферация, что сопровождается нарушениями экскреции жёлчи. Стадии процесса следующие:
- хронический негнойный деструктивный холангит
- дуктулярная пролиферация с деструкцией жёлчных канальцев
- рубцевание и уменьшение жёлчных канальцев
- крупноузловой цирроз с холестазом
Патологоанатомическая картина первичного билиарного цирроза включает инфильтрацию эпителия лимфоцитами, плазматическими клетками, макрофагами.
Лабораторными исследованиями выявляются антимитохондриальные антитела (АМА), наиболее специфичны — М2-АМА, направленные против Е2-субъединицы пируватдегидрогеназы, повышение IgM в сыворотке. Помимо этого выявляются иммуноопосредованные внепечёночные проявления — тиреоидит Хашимото, синдром Шегрена, фиброзирующий альвеолит, тубулоинтерстициальный нефрит, целиакия, а также сочетание с заболеваниями ревматического круга — системной склеродермией, ревматоидным артритом, системной красной волчанкой.
Эпидемиология
Годы жизни, скорректированные по нетрудоспособности пациентов с циррозом печени на 100 000 населения в 2004 году. Нет данных Менее 50 50—100 100—200 200—300 300—400 400—500 500—600 600—700 700—800 800—900 900—1000 Более 1000
В экономически развитых странах цирроз входит в число шести основных причин смерти пациентов от 35 до 60 лет, составляя 14—30 случаев на 100 тыс. населения. Ежегодно в мире умирают 40 млн человек от вирусного цирроза печени и гепатоцеллюлярной карциномы, развивающейся на фоне носительства вируса гепатита B. В странах СНГ цирроз встречается у 1 % населения.
Чаще наблюдается у мужчин: соотношение мужчин и женщин составляет в среднем 3:1. Заболевание может развиться во всех возрастных группах, но чаще после 40 лет.
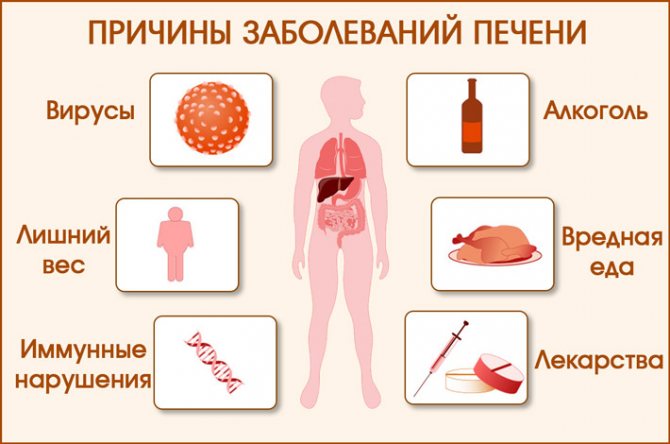
Причины
Самыми распространенными причинами возникновения цирроза печени у новорожденных детей и взрослого населения являются:
- Хроническое чрезмерное употребление алкоголя.
- Вирусные гепатиты В и С. Эти заболевания способны разрушать клетки печени и подрывать здоровье всего организма.
- Заболевания иммунной системы.
- Метаболические расстройства.
- Закупорка желчных путей, находящихся внутри и снаружи органа.
- Медикаментозные отравления. В том числе употребление некоторых препаратов в чрезмерной дозировке длительное время.
- Отравление химическими ядами.
- Заболевания сосудистого русла печени.
Классификация по этиологическому признаку
Пожалуй, наиболее распространенная классификация цирроза печени — та, что подразумевает разделение по причинам возникновения болезни. Согласно ей, существуют такие виды цирроза печени:
- Вирусный, который возникает на фоне развития гепатита любой формы.
- Токсический, возникающий из-за длительного воздействия ядов или алкогольной зависимости пациента.
- Врожденная разновидность, вызванная гемохроматозом, врожденным тирозинозом или болезнью Вильсона.
- Лекарственный цирроз, возникающий на фоне длительного приема вредных медикаментов, непосредственно влияющих на печень.
- Обменно-алиментарный, который развивается из-за хронического ожирения или сахарного диабета.
Это самые распространенные разновидности заболевания, встречающиеся в рамках такой классификации. Также болезнь может появиться на фоне синдрома Бадда-Киари или из-за длительного холестаза.
Однако самая распространенная причина циррозов печени — это все-таки алкогольная зависимость. Хроническая интоксикация этиловым спиртом приводит к повреждению печени, постепенному отмиранию тканей, снижению ее функциональных возможностей. Болезнь в каждом случае развивается индивидуально: иногда первые симптомы появляются спустя 10 лет после начала злоупотребления напитками, а порой для этого достаточно всего года хронического алкоголизма.
Сбрасывать со счетов нельзя и вирусный тип заболевания. Гепатит В, С или D наносит такой урон всему организму, что цирроз становится лишь одним из многих неприятных последствий этой проблемы. Лечение тут требуется специфическое, поскольку часто гепатит и цирроз развиваются параллельно, поражая соседние органы, мешая нормальному функционированию почек и ЖКТ.
Встречается и заболевание с неустановленной этиологией. Здесь дополнительной классификации не существует, поскольку до конца не выяснены причины развития проблемы. Лечить циррозы печени с неустановленной этиологией особенно сложно, ведь врачам не всегда под силу правильно подобрать способ терапии.
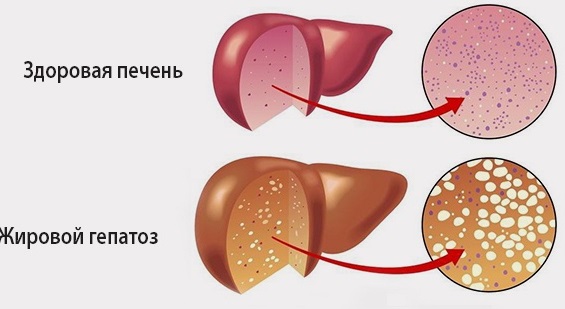
Общие сведения о циррозе печени и классификация
Цирроз – завершающее звено в триаде гепатозов – хронических заболеваний печени. Сначала орган подвергается жировой инфильтрации (стеатозу). Затем в результате острого и хронического воспаления происходит образование локальных спаек из соединительной ткани, этот этап именуется фиброзом. Если не принимать никаких мер и легкомысленно относиться к своему здоровью, количество фиброзных узелков увеличивается, они соединяются между собой, блокируют здоровые клетки, сжимают кровеносные сосуды и желчные протоки. Печени становится все труднее выполнять защитные и секреторные функции даже несмотря на ее уникальную способность к самовосстановлению.
Слово «цирроз» означает по-гречески «красный», «рыжий». Впервые европейские медики стали использовать его именно в отношении печени, хотя патология характерна и для других органов. До сих пор не ясно, что стало источником названия – цвет печени при циррозе или характерная окраска кожных покровов (желтушность кожи и склер, а на поздних стадиях цирроза печени – красные пятна-эритемы). Большинство ученых все-таки сходятся во мнении, что дело в цвете анатомических макропрепаратов, получаемых после смерти больных. Если у здорового человека печень гладкая и светло-коричневая, то у страдающего циррозом она рыжая и вся испещрена узелками соединительной ткани. По характеру узелков различают крупно- и мелкоузелковый цирроз. Мелкоузелковый цирроз печени – это наиболее распространенный тип заболевания, при котором оно долгое время протекает практически бессимптомно. Когда же появляются первые признаки болезни, печень оказывается опутанной смертельной сетью и единственным способом спасти больного остается дорогостоящая трансплантация органа.
Цирроз – заболевание гендерно неравномерное, мужчины заболевают чаще, чем представительницы прекрасного пола. Но лечение цирроза печени у женщин гораздо сложнее, а болезнь у них протекает стремительнее. Не зря говорят, что женский алкоголизм неизлечим – циррогенная доза спиртного для женщины в 4 раза ниже, чем для мужчины (20 и 80 грамм чистого спирта в сутки соответственно).
Употребление алкоголя приводит к заболеваниям печени!
Среднестатистический возраст появления первых симптомов цирроза печени – 54 года. Но это лишь означает, что в этом возрасте пациенты узнают о неутешительном диагнозе. На самом деле в большинстве из них болезненные изменения к этому времени протекали не менее 5 лет. Течение гепатозов длительное и это многих вводит в заблуждение – а зря.
Заключение
- Для определения цирроза печени и его систематизации по различным симптомам и признакам применяются морфологическая, этиологическая классификация, а также система критериев SAPS и по Чайлд-Пью.
- Ни одна из приведенных классификаций не может самостоятельно дать сведения об исчерпывающей клинической картине болезни. Имеет смысл применять их комплексно. Отсутствие единой классификации обуславливается различными причинами, из-за которых возникает заболевание печени.
- Морфологический метод определяет структуру печени, этиологическая классификация показывает причины появления цирроза. Метод Чайлд-Пью годится для оценки степени тяжести цирроза, а система SAPS учитывает показатели клинической картины болезни.
- После применения классификаций можно ставить диагноз, учитывая осложнения, стадию и сопутствующие патологии недомогания. Формулируя диагноз хронического гепатита, достаточно указать стадию болезни и ее активность.
- При циррозе необходима посиндромная характеристика патологии: указание на портальную гипертензию, синдром холестаза, печеночно-клеточную недостаточность.
- Признаки определяют функциональные возможности печени, что дает возможность спрогнозировать продолжительность жизни больного.
Для профилактики цирроза печени пытайтесь избегать следующих причин его появления:
Прочтите следующий материал:
- Подробнее о первых симптомах цирроза печени Вы узнаете тут https://pe4en.net/zabolevaniya-pecheni/tsirroz/tsirroz.html
- Узнайте, дают ли инвалидность при циррозе печени, и как правильно пройти комиссию
- На какой стадии цирроза печени может наступить смерть, рассказывается здесь
Автор статьи: Минов Алексей Леонидович
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.
Комментарии для сайта Cackle