Лейкоплакия полости рта
Содержание:
Как лечить лейкоплакию шейки матки
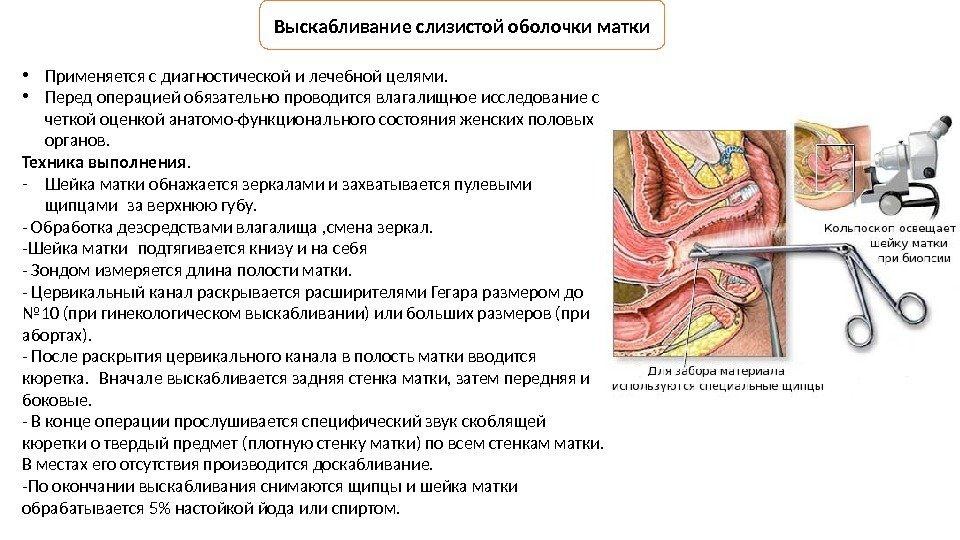
Лечение патологии зависят от формы, но, в любом случае, измененные участки слизистой требуется удалять. Также, обязательно используется лечение фоновых болезней, а всевозможные воспаления ликвидируют до начала оперативного вмешательства.
Если у пациентки есть инфекции, передающиеся половым путем, врач назначает противогрибковые, антибактериальные или противовирусные средства.
Женщинам с нерегулярным менструальным циклом показана терапия гормональными средствами.
Оперативные методы лечения
Если все, ранее опробованные, способы лечения не позволили достичь желаемого эффекта, пациентке показано хирургическое вмешательство.
Суть процедуры заключается в конизации шейки матки, в результате чего иссекаются патологические ткани по периметру очага. В процессе такой чистки вырезается участок, который внешне похож на конус. Именно из-за этого процедура называется конизацией.
Данный метод лечения показан пациенткам с обширными поражениями. Если же анализы показывают, что в тканях есть атипичные клетки, требуется удаление матки либо ее части.
Диатермокоагуляция
Диатермокоагуляция – один из способов удаления патологических тканей. В ходе процедуры производится прижигание шейки матки с помощью электрических импульсов.
Основной плюс манипуляции – ее можно проводить в кабинете гинеколога без дополнительных плат.
Минус диатермокоагуляции – болезненность в ходе прижигания и высокая вероятность развития осложнений.
Такая процедура назначается только ранее рожавшим девушкам. После прижигания, есть вероятность возникновения на шейке матки рубцов, которые могут негативно повлиять на родовую деятельность.
Криодеструкция
Наиболее популярный и эффективный способ лечения лейкоплакии – криодеструкция. В ходе процедуры, на пораженные участки воздействуют жидким азотом, который замораживает клетки. Результат – некроз новообразований.
Такой метод может назначаться девушкам, независимо от того, есть ли у нее дети. Это вызвано тем, что после криодеструкции рубцы не появляются.
Криодеструкция так популярна в силу того, что она безболезненная и не требует долгого восстановления и заживления. Минус процедуры – возможен рецидив.
После выполнения манипуляции, шейка матки может стать короче, что сразится на фертильности женщины. Также, могут быть повреждены здоровые участки слизистой, ведь следить за глубиной воздействия холодом невозможно.
Лазеротерапия
Лечение лейкоплакии лазером – бесконтактный способ. Лазерный луч разрушает патологические ткани, испаряя жидкость. В результате, на эпителии образуется пленка, которая препятствует инфицированию раны.
Продолжительность восстановления женщины после процедуры зависит от соблюдения врачебных рекомендаций. Как правило, на заживление уходит от 2 до 4 недель.
В ходе лазерной терапии, пациентка не ощущает боли, рубцы не формируются. Минусом считается дороговизна лечения.
Радиоволновый метод
Для радиоволнового лечения используется аппарат Сургитрон. В ходе манипуляции, используется электрод, который позволяет преобразовывать электронные импульсы в радиоволны. При этом, патологические очаги подвергаются нагреванию, за счет чего испаряется жидкость.
Из-за минимальной болезненности, способ лечения пользуется популярностью, раневые поверхности шейки матки быстро заживают.
За счет того, что врач может контролировать и регулировать направленность волн, здоровая слизистая не разрушается и кровотечения не открываются.
Химическая коагуляция
При химической коагуляции, на патологические ткани воздействуют раствором Солковагин. Вещество содержит органические и неорганические кислоты.
Такая тактика лечения лейкоплакии может использоваться только на первых порах развития патологии, ведь раствор проникает вглубь тканей всего на 2,5 мм. Если патологический процесс поразил большие объемы тканей, химическая коагуляция не поможет.
Основное достоинство процедуры – минимальные шансы осложнений и побочных эффектов.
Народные способы лечения
Учитывая всю сложность заболевания, вылечить лейкоплакию шейки матки народными средствами невозможно. Но, нетрадиционные методы помогут уменьшить симптоматику.
Отличное решение – это отвары из лекарственных трав. Такие составы используются на этапе восстановления либо перед хирургическим вмешательством.
Для приготовления широко используются цветки ромашки, золотарник, зверобой и календула.
Кроме того, что настои используют внутрь, их также можно использовать для подмываний или тампонирования.
Продолжительность лечения травами и отварами из них составляет не менее 3 недель.
Диагностика
Для того чтобы исключить похожие заболевания, требуется проведение тщательного диагностирования.
В стоматологической практике используют несколько методов исследования, которые детально определяют вид лейкоплакии и степень тяжести развития:
- Цитологическое (соскоб-мазок).
- Гистологическое (биопсия здоровых и поврежденных тканей).
- Люминесцентное (ультрафиолетовое облучение). Каждая стадия развития патологии имеет свой цвет свечения в ультрафиолете.
- Когерентная оптическая томография.
- Микромолекулярное (с помощью электронного микроскопа).
- Микробиологическое (соскоб).
Выясним, сколько стоят брекеты на зубы подростку, разобравшись с ценами в стоматологиях.
В этой публикации рассмотрены все симптомы периодонтита.
Читаем тут: https://zubovv.ru/krasota-i-uxod/otbelivanie/ofisnoe/poloski-dlya-zubov-crest-whitestrips-otzyivyi-vidyi-primenenie.html — отзывы о полосках для отбеливания зубов Crest Whitestrips.
Лечение лейкоплакии вульвы
Заболевание развивается медленно и редко выявляется на начальных стадиях. Лечение также предполагает комплексный подход в течение длительного периода времени.
Для составления правильной схемы лечения врач собирает полный анамнез, учитывает возраст пациентки, ее образ жизни, сопутствующие заболевания и стадию развития лейкоплакии. Основная терапия проводится под руководством онкологи и гинеколога, однако участие также могут принимать психотерапевт, эндокринолог и другие специалисты.
Лечебные мероприятия, которые рекомендованы при лейкоплакии:
- Медикаментозное лечение. Схема включает местную и системную терапию. Локально назначаются средства с противозудным, противовоспалительным, антисептическим, регенерирующим эффектом. Для нормализации гормонального фона используются свечи, содержащие эстроген или его комбинацию. Гормональные препараты также могут приниматься системно 2-3 месячными курсами. Антигистаминные средства помогут снять зуд и отек, в тяжелых случаях при сильном дискомфорте делают новокаиновые блокады.
- Соблюдение диеты. Предпочтение отдается молочным продуктам и растительной клетчатке, которой богаты овощи. Главными остаются принципы здорового питания – нежареная пища, нежирное мясо, исключение копченостей, красителей, алкоголя.
- Физиопроцедуры. Помогают усилить эффективность основного лечения и оказывают множество положительных действий. С помощью физиопроцедур удается получить противовоспалительный, десенсибилизирующий эффекты, активизировать обменные процессы в патологической области, укрепить иммунную систему, насытить ткани кислородом.
- Работа с психотерапевтом. Гормональные изменения в организме и неприятные симптомы, которые испытывает женщина, приводят к нарушению психоэмоционального состояния. Даже если неврологические сбои не являются основной причиной лейкоплакии, они требуют медицинской коррекции. Кроме общения с психотерапевтом, необходимо пройти курс лечения седативными препаратами.
- Физические упражнения. Рекомендуется делать лечебную физкультуру, которая укрепляет мышцы тазового дна и усиливает кровообращение в области половых органов. Пациенткам рекомендуется проводить как можно больше времени на свежем воздухе, чтобы ткани обогащались кислородом.
- Гигиенические процедуры. Они должны проводиться ежедневно минимум 1 раз в день. Рекомендуется отказаться от мыла и всех средств, которые содержат ароматизаторы. Достаточно будет подмывания кипяченой водой или травяным настоем. Использование спринцеваний и антисептиков нарушает баланс микрофлоры, снижает защитные свойства слизистой и способствует прогрессированию лейкоплакии. Заботиться нужно не только о здоровье слизистой, но и кожи – пациенткам следует носить белье белого цвета из натуральных материалов, исключить синтетические прокладки и тампоны. Вредными при лейкоплакии считаются длительное загорание под солнцем и горячие ванны.
Когда комплексная схема лечения не дает желаемых результатов, врач предлагает оперативное вмешательство. Хирургическим путем удаляют очаги с кератозом, а затем проводят лечение, чтобы предупредить изменения в соседних областях.
Каких осложнений можно ожидать
плоская;
лейкоплакия курильщиков;
Патологический процесс стартует с т.н. предлейкоплакического этапа, который характеризуется незначительным воспалением ограниченной площади слизистой оболочки. Дальше наблюдается быстрое и равномерное ороговение пораженного участка, после чего очаг воспаления немного приподнимается над близлежащей нормальной слизистой оболочкой. После этого гиперпластические изменения сменяются метапластическими, которые считаются отличной почвой для возникновения раковых образований. Кстати, наибольшая потенциальная злокачественность присуща эрозивной и веррукозной формам лейкоплакии, особенно при их локализации на языке.
Как выглядит лейкоплакия простейшего строения?
Если же поражаются углы рта, очаг на периферии может быть очерчен линией гиперемии.
Цитологическое исследование является обязательным в диагностике лейкоплакии. Оно позволяет выявить характерную для предраковых заболеваний клеточную атипию. В ходе цитологического исследования мазков с пораженного участка слизистой обнаруживают большое количество клеток многослойного эпителия с признаками ороговения. Однако в мазок обычно не попадают клетки из ниже расположенных слоев слизистой, где могут располагаться атипичные клетки
Поэтому при лейкоплакии важно проведение цитологического исследования не мазка, а биопсийного материала
Частный случай явления – лейкоплакия в полости рта. Исходя из выше сказанного, можно предположить наиболее вероятные места её обнаружения, те, где для развития нарушения есть условия:
Образовавшаяся вследствие таких травм на внутренней поверхности щёк, языка и губ рубцовая ткань так же машинально скусывается зубами.
Причиной лейкоплакии могут быть хронические воспалительные и нейродистрофические изменения слизистой оболочки (например, при стоматите, гингивите. вагините. хроническом цистите и др.) Вероятно, определенную роль в развитии лейкоплакии имеют наследственные факторы, поскольку ее возникновение наблюдается у пациентов с врожденными дискератозами .
Лейкоплакия полости рта — так звучит латинское название одной из форм доброкачественно переродившейся слизистой оболочки, под воздействием определённых факторов меняющей своё строение, структуру и свойства.
Видоизменяются участки, покрытые многослойной покровной тканью – эпителием. В местах, где он однороден, это происходит редко и в особо неблагоприятных условиях. Зато там, где одна ткань переходит в другую – значительно чаще.
Ороговение нёба как твёрдого, так и мягкого, имеющего сплошной характер и цвет беловато-серый с красными точками устьиц воспалённых и зияющих протоков слюнных желёз (а при далеко зашедшем процессе – с образованием узелковых структур с красной точкой на верхушке каждого узелка), у людей активно курящих называется лейкоплакией Таппейнера, или курильщиков.
Основные методы лечения
Лечение лейкоплакии вульвы проводится комплексным путем, состоящим из применения лекарственных препаратов, физиотерапии, средств народной медицины, соблюдения диеты. Важными элементами терапии считается лечебная физкультура, регулярные пешие прогулки на свежем воздухе.
Важные правила лечения:
- максимальное количество кисломолочных продуктов, овощей, фруктов и ягод в рационе;
- мытье половых органов после каждого посещения туалета;
- применение для интимной гигиены травяных отваров и обычной кипяченой воды;
- использование нижнего белья из натуральных материалов;
- отсутствие стрессов и нервных потрясений;
- отказ от горячих ванн и спринцеваний.
Для улучшения кровообращения в органах малого таза очень полезно регулярно заниматься спортивными тренировками, а также внимательно следить за своим весом, не допуская ожирения.
Перед тем, как лечить заболевание, нужно пройти полное гинекологическое обследование, так как все медикаментозные средства должен назначать только врач.
Основу лекарственной терапии составляют противозудные, антигистаминные и противовоспалительные мази, а также гормоны, среди которых чаще всего используется Преднизолон и вагинальные свечи с эстрогеном.
Лечение медикаментами
Популярные медикаменты при лечении патологии:
- Противовоспалительные – Клобетазол, Банеоцин, Дермовейт.
- Антибактериальные – Хлоргексидин, Синтомицин, Хлорофиллипт, Левомиколь.
- Противозудные – Синафлан, Тридерм, Прогестерон.
- Гормональные мази – Прогестерон, Эстриол.
- Антигистаминные – Лоратадин, Тавигил.
Положительные результаты можно получить, используя крем для местного нанесения под названием Иранский шафран, разработанный в научно-исследовательском университете Пекина. Лекарственное средство растительного происхождения выпускается в двух формах – лосьона для мытья половых органов и крема для местного использования.
Препараты не рекомендуется наносить в случае повышенной чувствительности к активным компонентам, входящим в их состав. Других противопоказаний нет.
Дополнительно назначаются иммуномодуляторы и поливитаминные комплексы, повышающие уровень защитных сил организма. В наиболее тяжелых случаях назначается операция, подразумевающая иссечение основных очагов лейкокератоза вульвы.
Народная медицина против лейкоплакии
Все, кто вылечился от лейкоплакии вульвы утверждают, что этот процесс сложный и продолжительный. Эффективным дополнением к медикаментозному лечению считается применение рецептов нетрадиционной медицины.
Народные средства могут применяться для лечения лейкоплакии вульвы как у девочки, так и у взрослой женщины в период климакса.
- облепиховое масло – применяется для обработки слизистой гениталий;
- боровая матка – столовую ложку измельченного растения нужно залить чашкой кипятка и оставить на час, после чего процедить и принимать по трети чашки трижды в сутки;
- березовый деготь – следует разбавить небольшое количество продукта теплой водой и смазывать вульву на протяжении 18 суток;
- зверобой и календула – равные части травяной смеси в количестве 3 ложек нужно залить 2 стаканами кипятка, оставить на 20 минут и процедить, после чего использовать средство для сидящих ванночек.
Заключение
Лейкоплакия вульвы – это серьезное гинекологическое заболевание, которое может спровоцировать развитие раковой опухоли в области малого таза. При появлении первых симптомов патологии нужно обратиться к гинекологу, так как при своевременно начатом лечении удается достичь полного выздоровления.
Причины образования
По мнению специалистов, это явление может провоцироваться различными факторами, большая часть которых имеет взаимодействие с раздражителями на слизистую оболочку в полости рта.
Наиболее частыми факторами образования считаются:
- никотиновая зависимость. Курение табака, жевание табачных изделий приводит к постоянному термическому и химическому раздражению слизистой. На поверхности происходит воздействие вредных веществ, как смолы, фенолпроизводные компоненты, и другие;
- употребление продуктов, блюд, питья в холодном, горячем состоянии, а также действие соленой, острой, кислой пищи, специй приводит к патологическому состоянию;
- спиртосодержащие напитки могут создавать травмы слизистой, и люди их употребляющие, относятся к группе риска;
- травмирование, механическое повреждение. Неправильно подобранные, установленные протезные конструкции, патологии прикуса, наличие острых краев на зубах или неправильноеих расположение, а также острые ортопедические конструкции повреждающие эпителии, что приводит к развитию патологии;
- действие слабых токов, которые постоянно возникают в результате установки коронок из разного металла, вызывают раздражения и влияют на перерождение слизистой;
- неблагоприятная экология и профессиональные факторы. Во время производственного процесса человек имеет взаимодействие с такими вредными веществами, как лаки, смолы, бензин и другие различные соединения. Они в свою очередь негативно влияют на здоровье, в особенности слизистую оболочку ротовой полости, так как человек вдыхает эти вещества.
- генетическая предрасположенность;
- лейкоплакии подвергаются больные ВИЧ, СПИД, а также люди, которые подвергаются частому ультрафиолетовому облучении;
- медикаменты, которые принимаются регулярно, особенно побочный эффект с воздействием на слизистую могут оказать сильнодействующие препараты. В основном, это явление затрагивает людей пожилого возраста, так как они часто принимают в большом количестве разные лекарственные средства.
- другие факторы, которые вызывают ослабление защитных свойств, в частности дефицит железа, анемия, недостаток витамина А, болезни желудка и кишечника, заболевание сахарным диабетом и другие болезни.
Диагностика и лечение лейкоплакии полости рта
Во время визуального осмотра стоматолог может поставить предварительный диагноз, но для точной диагностики лейкоплакии необходимо проводить биопсию. Биопсию проводят под местным обезболиванием, и полученный материал исследуют в цитологической лаборатории.
Тактика лечения лейкоплакии полости рта сводится к устранению источника раздражения. Это минимизация или полный отказ от курения, коррекция зубных протезов, реставрация зубов при обломке их краев, обточка острых краев зуба. В тех случаях, когда причинами лейкоплакии явились внутренние заболевания, показана криодеструкция пораженных участков, коррекция основного заболевания и диспансерное наблюдение пациента.
Лейкоплакия является предопухолевым состоянием слизистой, и, если пятна лейкоплакии утрачивают блеск, поверхность становится шероховатой, покрывается разрастаниями и язвочками, то, как правило, прогноз в этих случаях неблагоприятный и лейкоплакия перерождается в рак полости рта. Примерно 10% случаев лейкоплакии слизистой оболочки рта заканчиваются малигнизацией.
Классификация лейкоплакии
Лейкоплакия, представляющая собой очень неприятное и прогрессирующее заболевание, проявляется в следующих формах:
- Плоская лейкоплакия выглядит, как сплошное помутнение слизистого очага в виде плёнки, которую невозможно соскоблить шпателем. В зависимости от интенсивности нарастающего ороговения цвет очага меняется от светло-серого до белого с резко ограниченными зубчатыми краями без уплотнений. Сухая и шершавая поверхность лейкоплакии может вызывать ощущение стягивания, иметь по краям покраснение кожи. Плоская форма заболевания, располагающаяся с внутренней стороны щёк, отличается складчатостью, а расположенная под языком — морщинистая серовато-белого оттенка.
- Веррукозная форма лейкоплакии ещё называется бородавчатой, так как её плотные белые, как молоко, бляшки возвышаются над плоской лейкоплакией на два-три миллиметра в виде бугорков. Данная форма заболевания является предраковым состоянием.
- Эрозивная лейкоплакия является следующей стадией осложненного заболевания, потому что накладывается на две предыдущие формы лейкоплакии, покрывая эпителий эрозиями разнообразных форм и размеров. Такой толстый слой ороговения слизистых оболочек может трескаться, вызывать ощущения боли, жжения, дискомфорта, затруднять жизненные процессы больного и привести к образованию злокачественных разрастаний.
- Лейкоплакия курильщиков или никотиновая лейкоплакия развивается только у курящих людей и выявляется появлением «перламутровых» бляшек на слизистом слое в углах рта. Серовато-белые, полностью ороговевшие очаги на спинке, боковых сторонах языка с прилегающими к ним участками мягкого нёба покрываются красными точками, которые являются ничем иным, как зияющими устьями слюнных желез.
Иногда симптомы лейкоплакии возникают на красной окантовке губ, чаще на нижней. На более поздних стадиях лейкоплакии добавляется ряд узелков с красной точкой в их вершине. Такая форма лейкоплакии имеет сходство с болезнью Дарье, однако, в отличие от неё, полностью исчезает после отказа от курения и практически никогда не перерастает в злокачественную форму.
Лечение других заболеваний на букву — л
| Лечение ларингита |
| Лечение легочного сердца |
| Лечение легочной гипертензии |
| Лечение легочной чумы |
| Лечение лейшманиоза |
| Лечение лептоспироза |
| Лечение лимфогранулематоза |
| Лечение лихорадки крым-конго |
| Лечение лихорадки Ласса |
| Лечение лихорадки Марбург |
| Лечение лихорадки паппатачи |
| Лечение лихорадки Эбола |
| Лечение лишая Жибера |
| Лечение лямблиоза |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Диагностические признаки
Лейкоплакия представляет собой единичные или множественные белесоватые или бело-серые очаги с четкими контурами. Они могут быть различной формы и размеров. Как правило, изменения слизистой развиваются незаметно, не вызывая никаких негативных ощущений. В связи с этим заболевание часто бывает случайной диагностической находкой при посещении стоматолога. проведении кольпоскопии. операции по обрезанию крайней плоти (циркумцизио ) и т. п. Исключениями являются лейкоплакия слизистой ладьевидной ямки мочеиспускательного канала, которая приводить к затруднению мочеиспускания, и лейкоплакия гортани, вызывающая кашель, охриплость голоса и дискомфорт при разговоре.
Возможно также угнетающее слизистую оболочку действие различных групп медикаментов. особенно – принимаемых в больших количествах.
3. Эрозивная лейкоплакия. При этом виде болезни эрозии разной величины и формы возникают в очагах веррукозной и плоской лейкоплакии, иногда появляется еще и трещина. Данная форма патологии сопровождается, как правило, неслабыми болевыми ощущениями.
Веррукозная способна вызвать разной степени выраженности болезненные проявления, характер которых зависит от свойств принимаемой пищи: зуд, жжение.
устранение причины и избавление пациента от граничащего с раком состояния;
Борьба с инфекцией в полости рта и преодоление вредных привычек (курения, алкоголизма) – обязательный аспект предупреждения патологии.
К консервативным методам лечения следует отнести санацию ротовой полости. включающую сошлифовывание острых краев зубов и протезов.
Почему появляется недуг
Волосистая лейкоплакия получила свое название вследствие признаков внешнего вида языка и полости рта. На поверхности слизистой появляются мелкие ворсинки, окрашенные в белый или сероватый оттенок. Этот недуг может полностью поразить орган, сделав его шершавым, покрытым мелкими бородавками. Основными причинами патологии являются:
- ВИЧ, СПИД, иные болезни, которые угнетают иммунную систему;
- наличие вредных привычек;
- воздействие токсинов;
- онкологические процессы во рту;
- хронические травмы;
- недостаточная гигиена или ее отсутствие;
- регулярное воздействие ультрафиолета на ткани ротовой полости.
Также волосистая лейкоплакия языка может развиваться в постоперационный период, вследствие употребления лекарств, которые угнетают иммунитет. К факторам риска возникновения болезни относят неправильно установленный протез, который постоянно натирает десну и ткани слизистой. Поскольку в ротовой полости слизистая оболочка является очень чувствительной, даже поверхностное ее повреждение вместе с проникновением бактериальных агентов может спровоцировать появление язвочек. В дальнейшем это может вызвать серьезную иммунную патологию.
Причины
Различная локализация лейкоплакии вызывается разными причинами и требует индивидуального подхода в разработке стратегии лечения.
Волосатая лейкоплакия развивается на фоне пониженного и ослабленного иммунитета, поэтому чаще всего такой вид заболевания диагностируют у пациентов с ВИЧ, различными иммунодефицитами и во время реабилитации после трансплантации органов, когда назначается курс иммунодепрессантов.
- Лейкоплакия наружных половых органов у женщин развивается чаще всего в период менопаузы, когда в тканях и клетках происходят процессы обратного развития. Слизистые ткани и кожа становятся суше, отмечается выпадение волос, что является нормальным физиологическим процессом.
- Лейкоплакия пищевода развивается после изжоги или ожога слизистой оболочки этого органа, более половины случаев этого заболевания становятся причиной появления раковой опухоли.
- Лейкоплакия в полости рта чаще всего локализуется на слизистых оболочках внутренней стороны щеки, твердом и мягком нёбе, а также в угловых складках рта. Лейкоплакия языка в медицине встречается крайне редко.
Точных причин развития этого заболевания во рту официальная медицина по сегодняшний день не знает. Тем не менее, выделен ряд факторов, повышающих шансы на появление лейкоплакии:
- нарушения обмена веществ;
- генетическая предрасположенность;
- недостаток витамина А;
- курение;
- хронические травмы слизистых оболочек (например, неправильно изготовленными протезами);
- деятельность, связанная с непосредственным контактом с каменным углем и каменноугольной смолой, а также процессами их переработки;
- ВИЧ и СПИД;
- хронические воспалительные процессы во рту, связанные с неврологическими нарушениями.
Лейкоплакия мочевого пузыря – это затяжное хроническое заболевание, которое характеризуется перерождением клеток переходного эпителия в клетки плоского. Ороговевший эпителий неустойчив к компонентам мочи, что вызывает очаги воспаления в полости мочевого пузыря. Основной причиной развития заболевания является восходящее инфицирование возбудителями, передающимися половым путем. Поэтому лейкоплакия в мочевом пузыре развивается чаще у женщин – их мочевой канал значительно короче мужского, поэтому инфекции легче через него проникнуть.
В отдельных случаях причиной лейкоплакии может стать нисходящее инфицирование, когда с током крови из близлежащих органов проникает возбудитель: стафилококки, протеи, стрептококки, кишечная палочка и другие. Развитию заболевания благоприятствуют:
- хронические заболевания органов брюшной полости, расположенных рядом с мочевым пузырем;
- все факторы, снижающие иммунитет: переохлаждения, стрессы, вредные привычки, беспорядочный образ жизни;
- очаги хронического воспаления, расположенные на удалении от мочевого пузыря: тонзиллиты, кариес, гаймориты и пр.;
- нарушения в работе эндокринной системы;
- не извлеченная вовремя спираль в полости матки;
- беспорядочная половая жизнь без применения средств барьерной контрацепции.
Лейкоплакией шейки матки называют белесые образования (пятна или бляшки), которые появляются на слизистой оболочке. Для диагностики заболевания достаточно профилактического осмотра с помощью гинекологического зеркала.
Как и дисплазия, лейкоплакия шейки матки требует обязательного лечения, поскольку является предраковым заболеванием. Причин для появления таких изменений тканей немало:
- снижение иммунитета по разным причинам;
- травмы при неаккуратном осмотре, прерывании беременности, родах;
- перебои в работе эндокринной системы;
- дисфункция яичников;
- текущие или ранее перенесенные инфекционные заболевания половых органов.
Причины
Причины, по которым лейкоплакия поражает шейку матки у женщин, до сих пор не известны. Есть данные, свидетельствующие о том, что патология развивается, как при папилломавирусе, так и при воспалительных процессах в хронической форме либо при отсутствии всего вышеперечисленного.
Поэтому сложно выделить конкретную связь, которая оказывает благотворное воздействие на стремительное прогрессирование заболевания. Но, есть ряд теорий, по которым может развиваться недуг. Об этом далее.
Гормональная теория
О гормональной теории развития лейкоплакии шейки матки первые предположения были выдвинуты еще в 60-е годы. Тогда бытовало мнение, что главная причина разрастания патологической ткани – недостаточная продукция прогестерона и чрезмерное выделение эстрогена.
Излишняя выработка эстрогена возможна при неправильной работе гипофиза. В таком случае, у женщины не наступает овуляция. Непосредственная связь, при этом, наблюдается с неправильным развитием слизистых матки, чему способствует недостаточное количество прогестерона.
Также, чрезмерное количество эстрогенов может наблюдаться у женщин, которые принимают гормональные препараты и оральные средства контрацепции.
Но, пока нет проверенных данных, которые подтверждают данную теорию.
Заболевания матки и придатков
Причиной развития лейкоплакии шейки матки могут быть инфекционные и воспалительные заболевания. Часто развитие недуга приходится на момент рубцевания и образования спаек после воспаления, например эндометрита, аднексита, цервицита и пр.
Также, неизбежно начало воспалительного процесса после проникновения в органы бактерий и вирусов. Иногда патогенные микроорганизмы могут оказаться в организме вследствие интимной близости, но, бытовым путем также можно инфицироваться.
Другие причины
Есть ряд факторов, которые могут быть подспорьем для развития лейкоплакии шейки матки, а именно:
- ранее ведение половой жизни;
- большое количество сексуальных партнеров;
- воспаления мочеполовой системы в хронической форме;
- снижение местного иммунитета;
- нерегулярность менструаций;
- травмы шейки матки;
- частые использования тампонов с маслами и мазями;
- разрушение микрофлоры влагалища;
- дисбаланс гормонов.
Стоит заметить, что внутренние факторы тоже имеют место быть. Так, недостаток витамина А, гастроэнтерологические патологии и сниженная устойчивость слизистой к внешним раздражителям могут быть причиной развития лейкоплакии шейки матки.