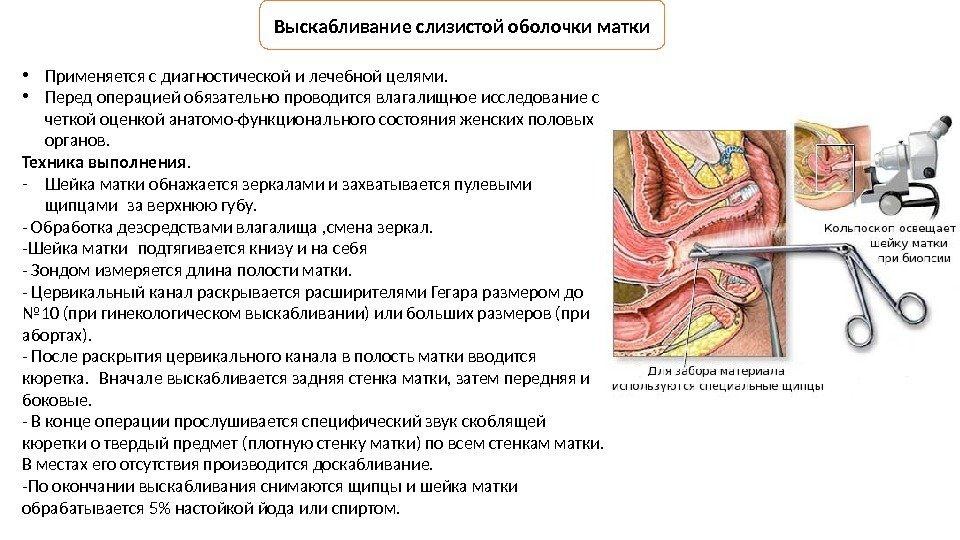
Выскабливание полости матки
Содержание:
Симптомы и признаки гиперплазии эндометрия
- Нарушения менструаций. Это самый частый признак заболевания. Цикл сбивается, менструации становятся нерегулярными. Кровянистые выделения часто неоднородные. Могут появиться сгустки крови и частицы разросшейся слизистой, которая отслоилась.
- Болезненные месячные (альгодисменорея). Это явление довольно частое встречается у 70% женщин. Но если раньше менструация проходила безболезненно, а с какого-то периода каждый цикл возникают неприятные ощущения – это признак нарушений. Боль при месячных вызывается спазмом сосудов и повышенным давлением внутри матки. Особенно когда отслаивается большое количество функционального слоя.
- Сукровичные выделения до и после менструации бывают при полипах. При этой форме болезни стенки сосудов становятся ломкими, и через них выходит жидкая составляющая крови.
- Кровянистые мажущиеся выделения в середине менструального цикла. Снижение количества эстрогенов приводит к отслоению слизистой. Но она отторгается не вся, как во время месячных, а небольшими участками. Выделения при этом не такие обильные, как во время менструации. Они возникают после физических нагрузок или секса.
- Задержка менструации, которая заканчивается сильным кровотечением. Менструация не начинается вовремя, а большое количество эстрогенов заставляет клетки эндометрия расти дальше. Но, в конце концов, наступает момент, когда количество гормонов падает, и матка все же освобождается от увеличенной слизистой. И тогда весь функциональный слой, который уже достиг толщины 2-3 см, выделяется наружу вместе с большим количеством крови.
- Бесплодие. Гормональные изменения, которые происходят при гиперплазии эндометрия, мешают овуляции. Поэтому на оплодотворение яйцеклетки шансов очень мало. Если это все же случилось, то яйцеклетка просто не может укорениться в матке. Ведь пораженный эндометрий является плохой почвой и не может сформировать плаценту.
- Длительные и обильные кровотечения во время месячных при регулярном цикле. В этом случае кровотечение продолжается больше 7 дней. Это связано с тем, что особые ферменты не дают крови сворачиваться.
Лечение
Методы лечения подбираются индивидуально для каждой женщины в зависимости от ее возраста, общего состояния здоровья и желания в дальнейшем родить ребенка.
Бессимптомное течение болезни чаще всего не требует терапии. Врач просто рекомендует больной периодически проходить гинекологическое обследование и следить за состоянием пораженной слизистой оболочки маточной шейки.
В случае если эктопия шейки матки стремительно развивается у нерожавшей женщины, то подбирается способ лечения, который не воздействует на репродуктивную функцию. Как правило, назначается консервативная терапия – прием фармакологических препаратов, направленных на регенерацию измененных тканей, устранение неприятных симптомов и борьбу с патогенными микроорганизмами. Для этого назначаются вагинальные свечи, которые имеют противомикробное, регенерирующее, успокаивающее и противовоспалительное действие. Также врачи могут назначать введение во влагалище тампонов, содержащих специальные препараты. Они устраняют воспалительные реакции и провоцируют быстрое восстановление эпителиального слоя поврежденной области. Если диагностирована эктопия шейки матки, которую спровоцировали патогенные микроорганизмы (стрептококки, стафилококки, ВПЧ, хламидии), то дополнительно к основному лечению назначают антибактериальную терапию.
Если консервативная терапия не помогает, то проводится физиохирургическое лечение, которое ускоряет регенерацию тканей и никак не воздействует на детородную функцию женщины. Безопасными и высокоэффективными методами считаются:
- Криодеструкция – воздействие жидким азотом на пораженную область, во время которого происходит заморозка атипических тканей;
- Лазерная коагуляция – бесконтактный метод лечения, при котором эктопия прижигается лазерным лучом;
- Радиоволновая коагуляция – воздействие на атипические ткани с помощью радиоволновых лучей, которые провоцируют запаивание травмированной области маточной шейки.
Применение этих методов не чревато образованием рубцов и других дефектов на слизистых оболочках, которые могут в дальнейшем препятствовать нормальному зачатию, вынашиванию и рождению ребенка.
Если женщина не планирует беременность в будущем, то применяются и другие методики. Они широко распространены в медицине, но провоцируют образование рубцов, которые могут негативно повлиять на раскрытие шейки матки при родах. К ним относятся:
- Диатермокоагуляция – быстрое и высокоэффективное устранение патологии с помощью воздействия на нее высокочастотного тока. В результате процедуры шейка матки может подвергнуться сужению или рубцеванию слизистых тканей;
- Хирургическое вмешательство – доктор, используя скальпель, самостоятельно удаляет атипичные ткани маточной шейки. Такой вид терапии также чреват повреждением эпителия.
В случае, если эктопия шейки матки выявлена при беременности, то доктор рекомендует отложить лечебные мероприятия на некоторое время, чтобы не нанести вред плоду.
Заболевания [ править | править код ]
Симптомом многих заболеваний матки могут быть маточные бели.
- Опущение и выпадение матки — Выпадение матки или изменение её положения в полости таза и смещение её вниз по паховому каналу называют полным или частичным пролапсом матки. В редких случаях матка соскальзывает прямо во влагалище. В лёгких случаях пролапса матки, шейка матки выдается вперёд в нижней части половой щели. В некоторых случаях шейка матки выпадает в половую щель, а в особо тяжёлых случаях выпадает вся матка целиком. Выпадение матки описывают в зависимости от того, какая часть матки выдаётся вперёд. Больные часто жалуются на ощущение инородного тела в половой щели. Лечение может быть как консервативным, так и хирургическим, в зависимости от конкретного случая.
- Миома матки — Доброкачественная опухоль, которая развивается в мышечной оболочке матки. Состоит в основном из элементов мышечной ткани, и частично — из ткани соединительной, также носит название фибромиомы.
- Полипы матки — Патологическая пролиферация железистого эпителия, эндометрия или эндоцервикса на фоне хронически протекающего воспалительного процесса. В генезе полипов, особенно маточных, играют роль гормональные нарушения.
- Рак матки — Злокачественные новообразования в области матки.
- Рак тела матки — под раком тела матки подразумевают рак эндометрия (слизистой оболочки матки), который распространяется на стенки матки.
- Рак шейки матки — злокачественная опухоль, локализуются в районе шейки матки.
Эндометриоз — заболевание, при котором клетки эндометрия (внутреннего слоя стенки матки) разрастаются за пределами этого слоя. Поскольку эндометриоидная ткань имеет рецепторы к гормонам, в ней возникают те же изменения, что и в нормальном эндометрии, проявляющиеся ежемесячными кровотечениями. Эти небольшие кровотечения приводят к воспалению в окружающих тканях и вызывают основные проявления заболевания: боль, увеличение объёма органа, бесплодие. Лечение эндометриоза проводят агонистами гонадотропин-релизинг гормонов (Декапептил депо, Диферелин, Бусерелин-депо)Эндометрит — Воспаление слизистой оболочки матки. При этом заболевании поражаются функциональный и базальный слои слизистой оболочки матки. Когда к нему присоединяется воспаление мышечного слоя матки, говорят о эндомиометрите.Эрозия шейки матки — Это дефект эпителиального покрова влагалищной части шейки матки. Различают истинную и ложную эрозии шейки матки:Истинная эрозия — относится к острым воспалительным заболеваниям женских половых органов и является частым спутником цервицита и вагинита. Возникает она, как правило, на фоне общего воспаления в шейке матки, вызванном половыми инфекциями или условно-болезнетворной флорой влагалища, под влиянием механических факторов, нарушения питания ткани шейки матки, нарушении менструального цикла, гормонального фона.Эктопия (псевдоэрозия) — существует распространённое заблуждение, что эктопия является ответной реакцией организма на появление эрозии так как организм пытается заместить дефект слизистой оболочки влагалищной (наружной) части шейки матки цилиндрическим эпителием, выстилающим маточную (внутреннюю) часть цервикального канала. Зачастую такая путаница возникает из-за устаревшей точки зрения некоторых врачей. На самом деле эктопия — самостоятельное заболевание, мало связанное с истинной эрозией. Разделяют следующие виды псевдоэрозий:Врожденная эктопия — при которой цилиндрический эпителий может располагаться снаружи от наружного зева шейки матки у новорожденных или перемещаться туда в период полового созревания.Приобретенная эктопия — разрывы шейки матки при абортах ведут к деформации цервикального канала, вследствие чего возникает посттравматическая эктопия цилиндрического эпителия (эктопион). Часто (но не всегда) сопровождается воспалительным процессом.
| Матка | |
| лат. uterus | |
| Части матки. | |
| Расположение матки в тазовой области | |
| Кровоснабжение | маточная артерия |
| Венозный отток | вены матки |
| Лимфа | внутренние подвздошные лимфатические узлы |
| Прекурсор | Мюллеров проток |
| Каталоги |
Инструментальные методы
- Расширенная кольпоскопия. Это обязательное обследование при эрозии. Гинеколог осматривает шейку и окружающие ткани прибором, с встроенным микроскопом. Обнаруженные патологические участки подлежат обработке различными веществами (йод, уксусная кислота, раствор Люголя). Здоровые и пораженные ткани реагируют на провокацию по-разному, благодаря чему врач четко видит опасные места. Атипичные (переродившиеся) клетки никак не реагируют на раствор, не окрашиваются, не отекают.
- Прицельная биопсия. Проводится при подозрении на предрак или рак. Гинеколог, сделав анестезию (обезболивание), отщипывает 3*5мм патологического эпителия – участка, который не отреагировал на обработку растворами при кольпоскопии. Ткань исследуется в лаборатории на предмет ЦИН (предрак, рак), цервицита, эктопии.
Типы расположения матки:
- Anteversio – тело матки обращено кпереди. Это нормальное расположение матки.
- Lateroversio – тело матки обращено к боковой стенке таза.
- Retroversio – тело матки обращено кзади.
Расположение шейки по отношению к телу матки:
- Anteflexion (антефлексио) – перегиб матки кпереди (типичное положение).
- Retroflexion – перегиб матки кзади.
- Leteroflexion – перегиб к боковой стенке таза.
| Нормальное расположение матки | Ретроверсия (Retroversio) Степени ретроверсии |
| Антефлексия (Anteflexion) | Ретрофлексия (Retroflexion) |
Загиб матки или по-научному ретрофлексия матки называют загиб или перегиб матки кзади. Иногда загиб бывает функциональной особенностью женщины, то есть врожденное состояние. Чаще ретрофлексия случается по ряду причин:
- воспалительные процессы в области малого таза;
- слабые соединительные ткани;
- спаечный процесс, который может зафиксировать матку в позиции ретрофлексии;
- тяжелые физические нагрузки, некоторые виды спорта;
- Несвоевременное опорожнение прямой кишки и мочевого пузыря.
У женщин с загибом матки могут наблюдаться боли при менструации, половом контакте, нерегулярный цикл. С таким диагнозом женщины часто беременеют и благополучно рожают, но все же нередко этот факт служит помехой в зачатии, а если присутствует сильный перегиб матки, что затрудняется проникновение сперматозоидов в полость матки и маточных труб, вследствие чего оплодотворение не происходит.
Забеременеть в таком случае помогают специальные позы для зачатия при загибе матки: часто используют коленно-локтевую, а после нее полежать на животе, а кому-то помогает поднять ноги в позу «березка». Для использования правильной и нужной для конкретной пары позы, необходимо точно знать тип расположения матки.
Лечат загиб матки в тех случаях, когда это доставляет болевые ощущения женщине или является помехой в зачатии детей. Методы лечения могут быть: гинекологический массаж, грязелечение, физиотерапия; к оперативным методам прибегают в редких случаях.
После родов у тех женщин, которым ставили диагноз ретрофлексия, матка может занять правильное положение.
Аномальным (неправильным) положением считается любое расположение матки, отклоняющееся от физиологической нормы. Также к нарушениям можно отнести особые соотношения между телом и шейкой.
Выделить можно следующие изменения, говорящие о неправильном положении.
- Смещение отделов: когда шейка отклоняется в одну сторону, а тело — в другую.
- Смещение матки в тазовой полости по горизонтальной или вертикальной плоскости.
При неправильном положении тела органа диагностированы могут быть следующие патологические расположения:
- выпадение: тело смещается вниз, полностью или частично выходя за пределы половой щели;
- опущение: шейка находится ниже физиологической нормы, но не выпячивает за пределы половой щели;
- неполное выпадение: за пределы щели выходит только влагалищная часть шейки, тело при этом за пределами щели;
- смещение по горизонтальной плоскости: расположение смещается вправо, влево, кпереди или кзади;
- наклон;
- перегиб;
- патологическая антефлексия;
- ретроверсия и ретрофлексия.
Самостоятельно диагностировать неправильное расположение пациентка не способна, сделать это может только гинеколог. На начальных этапах патология протекает без симптомов. Но при длительном течении могут возникнуть проблемы с работой соседних органов и диагностируется бесплодие.
Показания к диагностической гистеросальпингографии
Гистеросальпингография проводится для выявления:
- патологических состояний матки и маточных труб, которые могут стать причиной бесплодия;
- причин невынашивания беременности.
ЭКОГистероскопия показана при следующих заболеваниях:
- субмукозная миома матки;
- полипы матки;
- гиперплазия эндометрия;
- эндометриоз;
- спайки в полости матки;
- аномальное строение матки;
- спайки в маточных трубах;
- истмико-цервикальная недостаточность.
| Наименование патологии | Влияние патологии на наступление беременности |
| Субмукозная миома матки | Основной причиной развития миоматозных узлов является гормональный сбой, поэтому вероятность зачатия ребенка будет зависеть от степени нарушения. Также на наступление беременности влияют размеры узлов, так как они приводят к изменению структуры матки, что нарушает процесс имплантации оплодотворенной яйцеклетки в ее стенку. |
| Полипы матки | Наступление беременности будет зависеть от степени выраженности заболевания, то есть от количества (единичные или множественные) и размера (маленькие или крупные) полипных выростов. Так как крупные и множественные полипы могут мешать продвижению сперматозоидов в маточные трубы, а также нарушать имплантацию оплодотворенной яйцеклетки в стенку матки. После проведения лечения (хирургическое удаление, гормональная терапия) вероятность наступления беременности значительно увеличивается. |
| Гиперплазия эндометрия | Данное заболевание характеризуется значительными изменениями в эндометрии (разрастание слизистого слоя) и нарушением процесса овуляции. Наступление беременности при эндометриозе считается возможным лишь после проведения адекватного лечения (например, выскабливание, прием гормональных препаратов). Следует заметить, что в случае наступления беременности могут возникнуть такие осложнения как преждевременное прерывание беременности, выкидыш, а также задержка внутриутробного развития плода. |
| Эндометриоз | Как правило, развитие эндометриоза связано с гормональными нарушениями в организме женщины, поэтому в пятидесяти процентах случаев данное заболевание вызывает наступление бесплодия. Тем не менее, возможность наступления беременности при данной патологии не исключается. |
| Спайки в полости матки | Вероятность наступления беременности будет зависеть от выраженности спаечного процесса. Наличие синехий в полости матки препятствует имплантации оплодотворенной яйцеклетки. Доказано, что при данном заболевании возможность зачатия снижается до двадцати процентов. |
| Аномальное строение матки | У женщин в трех процентах случаев встречаются различные аномалии строения матки. Существуют следующие виды аномального строения матки:
|
| Спайки в маточных трубах | Спайки, как правило, образуются вследствие имеющегося или перенесенного ранее воспалительного процесса. В двадцати – двадцати пяти процентов случаев данные патологические изменения приводят к развитию бесплодия у женщин. |
| Истмико-цервикальная недостаточность | Это состояние, которое характеризуется тем, что при беременности с увеличением размеров плода увеличивается нагрузка на перешеек и шейку матки, что приводит к их преждевременному раскрытию. Данное патологическое состояние увеличивает риск невынашивания беременности. |
Диагностика эрозии шейки матки
Поскольку практически всегда, за редким исключением, эрозия шейки матки не доставляет существенного дискомфорта женщинам, чаще всего она обнаруживается абсолютно случайно во время планового профилактического осмотра. Изначально врач может заметить признаки изменения эпителия шейки матки после введения во влагалище гинекологического зеркала.
Для более досконального обследования и уточнения диагноза, а также стадии развития эрозии используется кольпоскопия. С помощью специального аппарата с возможностью многократного увеличения (кольпоскопа) удается рассмотреть очаг патологических изменений во всех подробностях.
При возникновении подозрений на образование атипичных клеток или наличие дисплазии врач может принять решение провести расширенную кольпоскопию. Метод подразумевает обработку влагалищной части шейки матки раствором уксусной или салициловой кислоты и 5% водным раствором йода, после чего повторно шейка осматривается через кольпоскоп. Благодаря использованию раствора йода участки дисплазии окрашиваются в желтый цвет, атипии – в белый цвет, а здоровые ткани равномерно окрашиваются в коричневый цвет.
В случаях, когда расширенная кольпоскопия подтверждает
наличие дисплазии пациентке назначается:
- соскоб с шейки матки для проведения ПАП-теста;
- прицельная биопсия с гистологическим анализом образца;
- анализ на ВПЧ всех штаммов с проведением количественного типирования ВПЧ.
Но обнаружение эрозии не является конечным этапом
диагностики. Для разработки наиболее эффективного лечения требуется точно
определить, что послужило причиной развития заболевания. Поэтому женщинам
назначается комплексное обследование, которое может включать:
- мазок на флору
- ПЦР-анализ на наличие заболеваний, передающихся половым путем (ЗППП или ИППП);
- анализ крови на уровень гормонов;
- УЗИ органов малого таза;
- анализ крови на ВИЧ и сифилис.
Миома в перешейке матки
Миома на перешейке матки – это разновидность миоматозного образования, которое локализуется в перешейке матки.
Перешеек – это условное образование женского репродуктивного органа, которое расположено между телом матки и шейкой. Из перешейка матки в последующем формируется нижний сегмент матки, который разворачивается при росте матки при беременности.
Патогенез миоматозных образований основан на увеличении чувствительности клеток миометрия к гормону прогестерону.
Симптоматика таких узловых образований зависит от места локализации миоматозного узла. При субсерозном расположении узла по передней стенке могут возникать дизурические расстройства, по задней – запоры.
При субмукозном расположении узлового новообразования могут быть симптомы обильных кровотечений в менструальный период, а также межменструальные кровотечения ациклического характера.
Появление альгодисменореи – это довольно частый симптом данного заболевания. Альгодисменорея – это менструации, которые сопровождаются значительными болезненными ощущениями.
Иногда, такие подслизистые образования могут располагаться на ножке и вызывать клиническую картину рождающегося миоматозного узла, которая проявляется как резко-болезненные схваткообразные боли внизу живота.
Миома в перешейке матки: обязательно ли удалять?
Решение вопроса об объеме лечения принимается в соответствии с размерами опухоли и локализацией процесса. При незначительной миоме врач может назначить консервативное лечение гормональными препаратами. Если же эффект отсутствует от проводимой терапии либо же размеры новообразования достигают значительных величин, то врач принимает решение о проведение оперативного вмешательства, которое может заключаться в удаление только лишь опухоли – консервативная миомэктомия. Также с учетом наличия показаний техника оперативного вмешательства может быть направлена на удаление опухоли вместе с репродуктивным органом – гистерэктомия с придатками или без них.
Какие существуют стадии рака матки?
Для того чтобы выбрать правильное лечение, необходимо знать особенности опухоли и степень ее развития. Для этого новообразования классифицируют.
Рак шейки матки развивается из железистых и эпителиальных клеток. На основе этого опухоли разделяют по морфологическим признакам:
· Аденокарцинома – возникает из клеток желез, которые находятся в шейке матки.
· Плоскоклеточный рак – возникает из мутировавших клеток плоского эпителия. Эта форма встречается наиболее часто.
В зависимости от размера опухоли, ее распространения, наличия метастазов и состояния лимфатических узлов, врач определяет стадию рака шейки матки. Каждая стадия имеет несколько подстадий, которые означаются римскими цифрами и буквами.
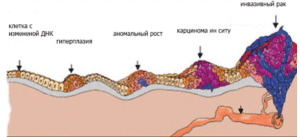
Стадия 0
Раковые клетки выявлены только на поверхности канала шейки матки. Они не проникают в глубокие слои. Это состояние еще называют цервикальной интраэпителиальной неоплазией.
Поставить диагноз и начать лечение помогает мазок на онкоцитологию (ПАП-тест) и биопсия. Для проведения биопсии берут маленький участок слизистой с измененного участка и исследуют в лаборатории.
Стадия I
Раковые клетки прорастают вглубь тканей шейки матки, но опухоль не выходит за пределы органа.
· IA – опухоль маленького размера от 0,5 до 7 мм. На лимфатические узлы и другие органы не распространяется.
· IB – опухоль можно заметить невооруженным глазом. Она в диаметре от 7 мм до 4 см и проникает вглубь шейки матки более чем на 5 мм. На лимфоузлы и соседние органы не распространяется.
Если мазок на онкоцитологию показал, что у женщины на слизистой шейки матки есть измененные (атипичные) клетки железистого эпителия, то назначают диагностическое обследование. Для диагностики используют: колькоскопию с биопсией. Колькоскоп – аппарат, который позволяет рассмотреть влагалище и шейку матки при многократном увеличении. Одновременно врач берет образец клеток (крошечный участок слизистой) для анализа под микроскопом. Это очень точный метод, который безошибочно определяет наличие рака.
Стадия II
Опухоль выходит за границы шейки и тела матки, но еще не обнаруживается в нижних отделах влагалища и на стенках малого таза.
· IIA – опухоль около 4 см в диаметре, но не выходит в околоматочное пространство. Она может поражать верхние отделы влагалища. В ближних лимфатических узлах и отдаленных органах раковых клеток нет.
· IIВ – опухоль поражает ткани околоматочного пространства (параметрий). Лимфоузлы и соседние органы не заражены.
Для диагностики используют колькоскоп и берут образец клеток слизистой для биопсии. С помощью биопсийных щипцов врач срезает 0,5 см ткани с влагалищной части шейки матки. Для исследования слизистой в глубине цервикального канала делают диагностическое выскабливание с помощью кюретки. Также врач прощупывает все ближние лимфоузлы и определяет увеличены ли они. Это может говорить о наличии метастазов опухоли.
Стадия III
Опухоль поражает нижнюю часть влагалища и обнаруживается на стенках таза. Она может достигать любых размеров. Новообразование пережимает мочеточники и мешает выведению мочи из почек в мочевой пузырь. Отдаленные лимфоузлы и органы не поражены раковыми клетками.
· IIIA – опухоль поразила нижнюю треть влагалища, но стенки малого таза чистые.
· IIIB – опухоль обнаруживается на стенках таза и нарушает проходимость мочеточников. Лимфатические узлы и отдаленные органы не поражены раком. К этой же подстадии относят случаи, когда метастазы есть в ближайших лимфатических узлах.
Диагностика в этой стадии заключается в колькоскопии и клиновидной биопсии. Эта процедура позволяет взять образец клеток из глубоких слоев шейки матки. Дополнительно назначается исследование с помощью эндоскопа мочевого пузыря и прямой кишки. Оно помогает определить есть ли там метастазы. Для исследования отдаленных органов используют рентген и компьютерную томографию (КТ).
Стадия IV
Опухоль распространяется далеко за пределы шейки матки. Метастазы обнаруживаются в любых органах и лимфоузлах.
· IVA – опухоль распространилась на прямую кишку и мочевой пузырь, которые окружают матку. Она не затрагивает ближайшие лимфоузлы или органы расположенные далеко от шейки матки.
· IVB – опухоль обнаруживается в отдаленных органах: печени, легких.
Для того чтобы диагностировать к какому типу относится опухоль проводят биопсию. Для выявления метастазов в отдаленных органах используют магнитно-резонансную томографию (МРТ).
Классификация опухолей шейки матки
Онкопатологии этой репродуктивной области отличаются разной степенью дифференцированности. Чем она выше, тем агрессивнее новообразование и быстрее оно растет:
- Высокодифференцированные новообразования (G1) имеют клетки, мало отличающиеся по своей структуре и свойствам от доброкачественных. Имеют наиболее благоприятное течение, медленно растут и поздно дают метастазы.
- Средняя степень дифференцированности (G2) присуща образованиям, имеющим среднюю степень злокачественности и умеренный рост. Они агрессивнее и опаснее высокодифференцированных.
- Низкодифференцированные (G3) – самые агрессивные формы онкологии, характеризующиеся быстрым ростом и ранним проявлением метастаз.
Степень дифференцированности клеток определяют лабораторным путем с помощью клеточного анализа.
Новообразования шейки матки делятся по типу роста:
- Экзофитные, выступающие над поверхностью слизистой. Могут быть похожи на бородавки, цветную капусту или выступающие наросты. Увеличиваясь в размерах, перекрывают цервикальный канал и сдавливают соседние органы.
- Эндофитные – распространяющиеся вглубь тканей. Злокачественные узлы разрушают ткани и сосуды шейки, приводя к кровотечениям, опасным для жизни. Могут выглядеть как язвы различных размеров.
- Смешанные – распространяются одновременно в глубь тканей и наружу. Часто бывают агрессивными и быстрорастущими.
Опухоли могут менять тип роста – некоторые вначале выглядят как наросты на шейке, а затем распадаются, превращаясь в язву.
Новообразования разделяют по их расположению:
- Ретроперитонеальные находятся в окружающей клетчатке. Их рост сопровождается отслоением брюшины от позвоночника, что приводит к сильным болям.
- Ретроцервикальные – располагаются на задней части шейки. Во время роста давят на прямую кишку, вызывая проблемы с дефекацией. Могут прорастать в кишечник.
- Антецервикальные новообразования расположены на передней части шейки. Разрастаясь, они давят на мочевой пузырь и мочеиспускательный канал, приводя к нарушениям выделения мочи.
- Субперитонеальные – расположены на перешейке матки. Их рост сопровождается отслоением брюшины от передней брюшной стенки, что вызывает боль даже на самых ранних стадиях.
- Парацервикальные – находятся в боковых отделах шейки.
Как подготовиться к выскабливанию матки?
Анализы перед выскабливанием матки
Исследованиями, которые предшествуют выскабливанию матки, являются:
- влагалищное исследование (с целью оценки морфологического и функционального состояния половых органов);
- общий анализ крови;
- биохимический анализ крови;
- общий анализ мочи;
- кольпоскопия (исследование влагалища с помощью кольпоскопа);
- коагулограмма (исследование состояния свертывающей системы крови);
- ЭКГ (электрокардиография);
- УЗИ (ультразвуковое исследование);
- исследование микробиоценоза влагалища (бактериологическое исследование);
- гликемия (уровень глюкозы в крови);
- реакция Вассермана (метод диагностики сифилиса);
- резус-фактор и группа крови.
сведения об истории болезнигинекологических заболеванийжелудочно-кишечный трактвагинальные суппозитории, таблетки