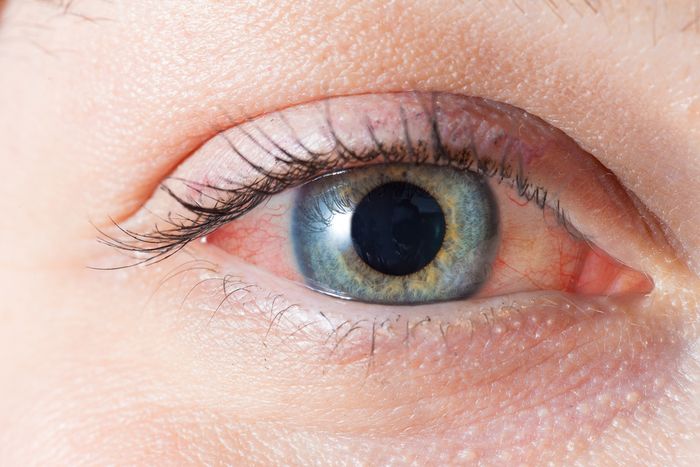
Кератоконус
Содержание:
Симптомы кератоконуса и острой формы заболевания
Симптомы кератоконуса развиваются вследствие конической деформации роговицы и имеют прямую связь с близорукостью и развитием неправильного астигматизма, характеризующегося постоянным изменением осей при прогрессировании болезни. Это ведет к постепенному нарастанию снижения зрения и двоению в одном глазу. Затем изменения развиваются и в другом глазном яблоке.
Имея данное заболевание пациенту приходится часто обращаться к врачу с целью подбора очков, однако эффекта от этого мало, т.к. в связи с быстрым прогрессированием болезни в изготовленных очках человек видит уже не так хорошо, как при их подборе.
Кератоконус – заболевание глаз, при развитии которого больные видят предметы многоконтурными, а во время чтения отмечают искажение букв. Иногда развивается повышенная светочувствительность и возникает раздражение глаз.
На начальных этапах снижено сумеречное зрение, а затем пациенты плохо видят и при хорошем освещении. Больные жалуются на быструю утомляемость глаз, а также на появление ощущений зуда и жжения.
Прогрессирование болезни происходит медленно (свыше 10 лет). При этом в половине случаев может затормозиться и перейти в ремиссию на ранней стадии.
В некоторых случаях течение осложняется острым кератоконусом. Эта форма заболевания характеризуется внезапно происходящим разрывом так называемой десцеметовой оболочки (часть роговицы, придающая ей прочность и противостоящая внутриглазному давлению). Это сопровождается тем, что водянистая влага глаза выходит в роговичные слои. В результате появляется отек роговицы с болевым синдромом. Процесс заканчивается рубцеванием, вследствие чего деформация роговичной поверхности может уменьшиться, а зрение при этом несколько улучшиться.
Классификация
По размеру кривизны роговицы различают несколько стадий кератоконуса:
- лёгкая (менее 45 Дптр), когда симптомы мало выражены;
- средняя (от 45 до 52 Дптр);
- развитая (от 52 до 62 Дптр);
- тяжёлая (более 62 Дптр).
По форме конуса выполняется морфологическая классификация кератоконуса:
- сосцевидная форма, обладает небольшим размером (до 5 мм) и находится ближе к центральной части роговой оболочки;
- овальная форма, ее размер 5-6 мм, как правило, смещена книзу от центральной части;
- шаровидная форма имеет размеры, превышающие 6 мм, патологический процесс затрагивает свыше 75 % роговой оболочки.
Развитая стадия такого заболевания глаз в некоторых случаях прогрессирует до водянки роговицы, называемой еще «острым кератоконусом». Диагноз ставится, когда через разрывы в десцеметовой мембране происходит проникновение жидкости в строму, что ведет к её отёку, воспалению, а иногда и ко вторичному тяжёлому рубцеванию роговицы. Чтобы такого не произошло, требуется своевременная диагностика недуга на ранних стадиях развития и обязательное его лечение.
Симптомы кератоконуса
Клиническая картина при кератоконусе обусловлена помутнением и изменением формы роговицы. Она сводится к падению остроты зрения, астигматизму со склонностью к частой смене осей по мере развития заболевания. Явления близорукости развиваются поэтапно, присоединяется ощущение двоения предметов. Чаще патологические симптомы наблюдаются в одном органе зрения, позже охватывая и второй.
Больным приходится часто менять очки в связи с увеличением числа диоптрий. Нередко коррекция при помощи очков не дает должных результатов и неблагоприятно переносится. Иногда человек буквально не успевает покупать новые очки, что связано с быстрым прогрессированием кератоконуса.
Двоение предметов заключается в многократном увеличении их числа при получении изображения глазом, например, при чтении, смотрении телевизора. У некоторых пациентов присутствует светобоязнь, раздражение и зуд глаз, чувство жжения, а также быстрое наступление усталости глаз.
Если на ранних стадиях кератоконуса наблюдается лишь снижение остроты сумеречного зрения, то по мере развития патологии даже при нормальном уровне освещения человек не различает предметы четко. Последние стадии болезни приводят к визуально определяемой деформации роговой оболочки.
Обычно все стадии развития кератоконуса протекают не менее 10-15 лет. У половины больных патология может замедлить развитие и войти в состояние долгой ремиссии. У 5% пациентов, напротив, заболевание отягощено острой формой кератоконуса.
Симптомокомплекс острого кератоконуса: отек роговой оболочки, болевые ощущения, сильный дискомфорт. Через 14-21 день ткани роговицы рубцуются, что порой влечет снижение скорости конусообразной деформации и некоторое улучшение остроты зрения.
Симптомы и стадии заболевания
На первых этапах заболевания пациенты редко жалуются и обращаются к врачу. Чаще всего симптомы схожи с различными другими заболеваниями органов зрения, такими как близорукость и астигматизм. Самыми распространёнными являются следующие проявления:
- диплопия или двоение зрения, которая особенно заметна, если рассматривать объекты на светлом фоне;
- снижение остроты зрения по мере прогрессирования заболевания;
- вокруг источников света создаются своеобразные круги рассеяния;
- сухость глаз, частое моргание не снижает проявление неприятных симптомов;
- снижение остроты зрения и частая смена очков из-за постоянного прогрессирования заболевания;
- роговица глаза выпячивается;
- усталость глаз, особенно при работе с компьютером;
- засветы вокруг предметов в тёмное время суток.
Существует несколько классификаций кератоконуса, но самой распространённой из них является предложенная в 1961 году офтальмологом Марком Амслером. Он выделил несколько стадий, которые характеризуются определёнными симптомами.
Таблица о степенях развития патологии
| Степень | Морфологические характеристики | Качество зрения | Величина кривизны роговицы |
| Первая степень | В центральной зоне нервных волокон легко выявляются участки более тонкого слоя роговицы, нарушения строения соединительной ткани. Появляется пятно выпячивания при обследовании с помощью компьютерной томографии. Выявляются нервы роговицы. | Острота зрения от 1,0 до 0,5. Формируется миопия и миопический астигматизм слабой формы. Для коррекции используют специальные линзы. | Менее 45 Дптр. |
| Вторая степень | Внешне схоже с проявлениями первой степени. Могут чуть усилиться нарушения строения роговицы. Изменяются клетки эндотелия. | Астигматизм прогрессирует, острота зрения падает до 0,4–0,1. Заболевание можно корректировать. | От 45 до 52 Дптр. |
| Третья степень | Появляются стрии Фогта — специфические линии, сформированные в строме. Также обнаруживается кольцо Флейшера, представляющие собой отложения гемосиредина в эпителии роговицы жёлтого или коричневого цвета. Сама форма роговицы искажается и ещё сильнее выпячивается. | Острота зрения от 0,1–0,05. Сильновыраженный астигматизм и миопия. Коррекция с помощью линз практически не приносит результата. | От 52 до 62 Дптр. |
| Четвёртая степень | Невозможно измерить рефракцию или провести обследование с помощью компьютерной диагностики. На поверхности глаза сильно выделяется характерный конус с заострённой вершиной. Роговица становится мутной, с разломами и рубцами, может сформироваться отёк. | Зрение очень сильно снижается, порой человек может разглядеть предметы, только близко поднеся их к лицу. | Более 62 Дптр. |
| Острый кератоконус | У пациентов сильно болят глаза, они становятся красного цвета, может сформироваться отёк. Строма мутнеет, изменяется дисцементовая мембрана. Если не провести операцию, может произойти перфорация роговицы и потеря зрения. | Зрение внезапно пропадает. | Данные различаются. |
Кольцо Флейшера — это характерный симптом кератоконуса
Во время компьютерной диагностики могут наблюдаться следующие виды кератоконуса, различающиеся по форме изменённой роговицы:
- атипичный низковершинный;
- атипичный пикообразный;
- островершинный;
- пикообразный;
- туповершинный;
- низковершинный.
Диагностика
Постановка диагноза на ранних этапах развития кератоконуса крайне важна, но в то же время затруднительна, даже в условиях нынешнего развития медицины. Выявление этого заболевания производится офтальмологом на основе жалоб пациента, клинических признаков и анамнестических данных. Однако постановка окончательного диагноза производится путем проведения дополнительных аппаратных и физикальных исследований.
Наиболее достоверными и информативными методами диагностики являются:
- Скиаскопия – метод начальной диагностики кератоконуса. Это исследование предполагает использование светового луча, который направляется врачом на радужку, отражается от ее поверхности и образует светлые полосы на роговичном слое, которые должны располагаться под определенным углом. При деформации роговицы угол искривления этих полос отклоняется от показателей нормы, что свидетельствует о развитии кератоконуса.
- Рефрактометрия – это вспомогательный метод диагностики, при помощи которого подтверждается факт деформации роговичного слоя путем обнаружения измененного астигматизма и миопии. Такой способ диагностики основывается на использовании луча света, который при кератоконусе изменяет силу преломления и фокусировку после прохождения роговицы.
- Кератометрия – дает возможность постановки предварительного диагноза. Исследование заключается в изучении роговичного слоя на предмет его искривления. Его проведение осуществляется при помощи специального прибора или на компьютерном кератометре. Последний вариант более точен, так как позволяет предельно точно высчитывать искривление роговицы, сопоставляя текущие показатели с общепринятыми нормами.
- Картированная пахиметрия – с высокой долей вероятности позволяет выявить патологию на ранних стадиях развития или даже при первых тревожных признаках. В ходе исследования применяется специальный прибор, позволяющий определить участок деформации в самом начале ее формирования.
- Оптическая компьютерная топография – метод схож с предыдущим, но более точен, так как предполагает использование экспертного оборудования, которое считывает данные о строении роговицы, анализирует их, выделяя основные признаки возникновения деформации роговичного слоя.
- Диафаноскопия – при исследовании учитываются особенности тени на роговичном слое: при кератоконусе она принимает клиновидную форму.
- Оптическая когерентная томография – используется в ходе выполнения клинических исследований.
- Исследование роговицы путем биомикроскопии, конфокальной и эндотелиальной микроскопии. Эти методы предназначены для раннего выявления заболевания, так как с их помощью определяются патологические изменения на клеточном уровне.
Одним из методов выявления кератоконуса является щелевая лампа, но с ее помощью обнаружить заболевание можно только на поздних стадиях развития болезни. Если при осмотре с использованием щелевой лампы врач видит на поверхностном слое роговицы кольцо Флейшнера (коричнево-желтая окантовка, формирующаяся из солей железа), можно говорить о развитии кератоконуса. Существуют другие 2 признака, выявляющиеся при осмотре с щелевой лампой:
- линии Вогта – легко устраняющиеся нажатием формирования в поверхностном слое роговицы;
- признак Мюнсена – структурное изменение края нижнего века, которое просматривается, когда пациент смотрит вниз.
Особое значение в постановке диагноза играет проведение дифференциации кератоконуса с рядом патологий:
- миопия;
- астигматизм;
- кератоглобус;
- герпетическое поражение роговицы и т.д.
Важно понимать, что обращаться к офтальмологу следует как можно раньше, при появлении первых тревожных симптомов. Это позволяет начать лечение раньше, предотвратив тяжелое прогрессирование болезни и необходимость оперативного лечения
Почему возникает болезнь?
Что это такое — кератоконус, и как он развивается, необходимо знать каждому человеку, только так удастся избежать осложнений. Правда, рассматриваемая патология еще до сих пор полностью не изучена. Многие медики считают, что кератоконус — хроническая дегенеративная болезнь. К основным ее причинам относят наследственные факторы, особенности строения роговицы и негативное воздействие окружающей среды.
При кератоконусе в роговой оболочке происходит разрушение боуменовой мембраны. Этот патологический процесс приводит к тому, что роговица приобретает неравномерную толщину, с областями помутнения и истончения. В итоге она растягивается и деформируется под воздействием давления внутри глаза, что приводит к ухудшению остроты зрения.
Есть несколько гипотез, которые объясняют причины, содействующие развитию этого недуга. Например, эндокринные заболевания. У больных с подобными нарушениями понижена активность ингибиторов протеазы в слезной жидкости и роговой оболочке. Вместе с тем увеличивается активность протеаз — ферментов, разрушительных для коллагена. Уменьшение количества ингибиторов протеазы приводит к тому, что они не могут противостоять поражению коллагеновых связок в прозрачном слое роговицы.
Кроме этого, прогрессированию заболевания содействует скопление оксидантов и свободных радикалов в роговой оболочке, вследствие падения активности альдегиддегидрогеназы. При увеличении количества маркеров оксидативного стресса тоже может развиться кератоконус.
Наследственность также является причиной формирования этого недуга. По мнению ряда ученых, патологии роговицы передаются на генетическом уровне. Наследуются подобные заболевания по аутосомно-доминантному типу. Правда, найти ген, в котором появляется нарушение, они еще не смогли, однако, по статистике, у пациентов, страдающих синдромом Дауна, истончение роговицы происходит намного чаще, нежели у здоровых людей.
Специалисты еще предполагают, что в основе кератоконуса лежит генетически либо наследственно обусловленная особенность организма, которая выражена в снижении активности, отсутствии, дефиците того или иного фермента. Наследственная ферментопатия никак себя не проявляет до определенного момента. Запустить же подобный процесс может резкое ухудшение работы иммунитета, перестройка гормонального фона или серьезная болезнь — все это приводит к изменениям в роговой оболочке.
К причинам развития кератоконуса еще следует отнести иммунологические. Согласно данной гипотезе, в роговице образуются биоактивные вещества, под воздействием которых нарушаются процессы регенерации эпителия глаза. Подобные расстройства приводят через некоторое время к истончению роговой оболочки. Одновременно с кератоконусом у больного могут появиться следующие проблемы: атопический дерматит, экзема, аллергическая реакция, поллиноз и бронхиальная астма.
Исследователи также отметили, что среди пациентов, страдающих вирусом гепатита В, много тех, у кого выявлено истончение роговицы.
Нередко кератоконус появляется при постоянном повреждении роговицы и использовании неверно подобранных контактных линз. Такая болезнь может развиться и после оперативного вмешательства, например, лазерной коррекции зрения.
Некоторые специалисты связывают возникновение кератоконуса с психологическими нарушениями: психотравмами, стрессами или сильными негативными переживаниями. Но такая теория, как и многие остальные, всего лишь предположения ученых.
Прогноз и возможные осложнения
Чем в более позднем возрасте возникает кератоконус, тем благоприятнее оказывается его прогноз. Как правило, заболевание прогрессирует не более 10 лет со дня возникновения первых симптомов. После этого оно останавливается на какой-то из стадий и проявляет себя зачастую лишь слабым зрением.
При обращении к специалистам функции глаз успешно восстанавливаются с помощью контактных линз. На начальных стадиях возможно улучшение зрения до 1,0. В запущенных случаях консервативное лечение также может помочь: порой удаётся достигнуть увеличения остроты зрения до показателей 0,5–0,6.
При отсутствии лечения самым распространённым осложнением болезни является острый кератоконус с болевыми ощущениями и резким ухудшением зрения. Однако даже если это состояние не лечить, через 1,5–2 месяца оно проходит самостоятельно: туман из глаз исчезает, а зрение может стать даже лучше, чем было до обострения.
В самом тяжёлом случае (на терминальной стадии заболевания) может возникнуть разрыв роговицы, что порой приводит к полной слепоте. В этом случае показана срочная операция по пересадке донорского материала.
Возможности и прогнозы в лечении
В последнее десятилетие в связи с ухудшением экологической обстановки наблюдается увеличение заболеваемости кератоконусом. В запущенных случаях в исходе кератоконуса происходит перфорация роговицы, которая при отсутствии лечения может привести к потере глаза. Диагностика кератоконуса на ранних стадиях сложна и требует применения специального оборудования, поэтому при наличии подозрения на кератоконус, появлении астигматизма, требуется проведение обследования в современно оборудованной клинике.
На самых ранних сроках развития заболевания в качестве лечения показано ношение жёстких контактных линз, которые достаточно хорошо корректируют зрение, кроме того, выступают в роли каркаса, сдерживающего прогрессирование кератоконуса. Однако не все пациенты с кератоконусом могут переносить коррекцию жесткими контактными линзами. Причин может быть много: аллергические заболевания, недостаток слезы, раздражение и боли в глазу при надевании контактной линзы, невозможность подбора адекватной коррекции, отек роговицы и, в конце концов, нежелание самого пациента.
Специалистами клиники «Новый взгляд» был разработан уникальный комплекс диагностических и хирургических мероприятий для пациентов с различными стадиями кератоконуса:
- диагностика кератоконуса (разработан оптимальный набор современных диагностических методик, которые позволяют четко выявить наличие начального кератоконуса, включающий компьютерную топографию роговицы, ультразвуковую пахиметрию минимум в 5-ти различных точках роговицы для определения ее толщины, а также тщательный осмотр роговицы в щелевую лампу);
- эксимерлазерная хирургия начального кератоконуса (ФРК+ФТК, этот разработанный нами уникальный метод был удостоен патента РФ);
- кросслинкинг (новый современный метод, позволяющий укрепить роговицу);
- кераринг (имплантация роговичных колец);
- кератопластика (сквозная пересадка роговицы).
В отличие от обычных рефракционных эксимерлазерных процедур (ФРК, ЛАСИК), операция ФРК+ФТК имеет своей целью не только устранить патологию рефракции, но и оказать терапевтическое, лечебное действие на патологически измененную роговицу.
Таким образом, своевременное проведение эксимерлазерной операции ФРК+ФТК при начальном кератоконусе позволяет:
- получить высокую остроту зрения и избавиться от близорукости и астигматизма,
- предотвратить дальнейшее прогрессирование кератоконуса,
- отсрочить или предотвратить проведение сквозной кератопластики.
При существенной потере толщины роговицы эксимерлазерная хирургия не может быть проведена и тогда остается один выход – сквозная пересадка роговицы (кератопластика). Мы имеем большой опыт в проведении этого радикального метода, однако с ним сопряжен ряд вопросов – юридического плана и в отношении донорской роговицы, в связи с чем операция проводится в крайних случаях.
Уже несколько лет в России с успехом применяется кросслинкинг (в мировой практике – с 2004 года). Этот метод лечения, применяющийся как на начальной стадии, так и в далеко зашедших случаях, позволяет воздействовать на прочность роговицы, тем самым дает возможность…
- остановить или существенно замедлить дальнейшее прогрессирование кератоконуса,
- отсрочить и, возможно, проведение сквозной кератопластики.
Этот метод лечения кератоконуса может выполняться в качестве подготовки к другим видам операций. К сожалению, кросслинкинг проводится только с целью терапевтического эффекта и не приводит к значительному повышению качества зрения (возможно улучшение лишь на 1-2 строчки, вследствие уплощения роговицы), поэтому при наличии достаточной толщины роговицы зрение может быть восстановлено с помощью операции ФРК+ФТК, а при ее недостаточности, когда кератоконус перешел уже в развитую стадию, рассматривается имплантация интрастромальных колец – кераринг (операции проводятся д.м.н. Евгенией Аркадьевной Каспаровой и ведущим офтальмохирургом Е.В.Шестых).
При кераринге в роговицу имплантируются полукольца, которые за счет выправления деформации роговицы (растягивают и уплощают ее центральную зону) влияют на качество зрения, кроме того, в некоторых случаях повышается прочность роговицы. Кераринг дает возможность повысить остроту зрения и уменьшить имеющиеся близорукость и астигматизм, улучшить посадку жестких или мягких контактных линз (если это необходимо).
Каждому пациенту, обратившемуся в нашу клинику, после тщательной диагностики подбирается оптимальная индивидуальная программа лечения кератоконуса с использованием всех возможных современных методик, позволяющих добиться максимального эффекта.
Список литературы
-
Nottingham J. Practical observations on conical cornea: and on the short sight, and other defects of vision connected with it. — London: J. Churchill, 1854.
-
Бикбов М.М. Эктазии роговицы (патогенез, патоморфология, клиника, диагностика, лечение). — М.: «Офтальмология», 2011. — 168 с.
-
Ролгудин А.А. Ранняя диагностика кератоконуса (обзор литературы) // Восток — Запад. Сборник научных трудов. — Уфа, 2012.
-
Оганисян К.Х. Генетические аспекты кератоконуса (обзор литературы) // Сборник научных трудов международной науч.-практ. конф. по офтальмохирургии «Восток-Запад». — Уфа, 2013. — С. 98.
-
Севостьянов Е.Н., Горскова Е.Н. Кератоконус плюс. — Челябинск: «ПИРС», 2006. — 148 с.
-
Иомдина Е.Н. Биомеханические аспекты кераторефракционной хирургии и корнеального кросслинкинга // Российская педиатрическая офтальмология. — 2015. — № 4. — С. 34-39.
-
Georgiou T., Fuinnell C.L., Cassels-Brown A., O’Conor R. Influence of ethnic origin on the incidence of keratoconus and associated atopic disease in Asians and white patients // Eye. — 2004; 18 (4): 379–383.ссылка
-
Горскова Е.Н., Севостьянов Е.Н. Эпидемиология кератоконуса на Урале // Вестник офтальмологии. — 1998. — № 4. — С. 38-40.
-
Абугова Д.Т. Кератоконус. Проблемы диагностики и контактной коррекции зрения // Российская офтальмология онлайн. — 2011. — № 4.
-
Офтальмология: национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. — М.: ГЭОТАР-Медиа, 2011. — 944 с.
-
Garg S. Corneal Crosslinking: Is Using an Epithelium-On Technique Effective? // Medscape. — 2019.
-
Caporossi A., et al. Parasurgical therapy of keratoconus by riboflavin-ultraviolet type A rays induced cross-linking of corneal collagen: preliminary refractive results in Italian study // J Cataract Refract Surg. — 2006; 32 (5): 837-845.ссылка
-
Rapuano C.J. Collagen Corneal Crosslinking: What Your Patients Can Expect // MedScape. — 2017.
-
Мороз З.И., Ковшун Е.В., Измайлова С.Б., Мороз О.В., Горохова М.В. Кератоконус и методы его хирургического лечения // 8-я Всероссийская научнопрактическая конференция с международным участием «Федоровские чтения — 2009». — 2009. — С. 509-510.
-
Colin J., Velou S. Current surgical options for keratoconus // J. Cataract. Refract. Surg. — 2003; 29 (2): 379-386.ссылка
-
Rosenthal P. Fluid-ventilated, gas-permeable scleral contact lens is an effective option for managing severe ocular surface disease and many corneal disorders that would otherwise require penetrating keratoplasty // Eye Contact Lens. — 2005; 31 (3): 130-134.ссылка
-
Maharana P.K., Dubey A., Jhanji V., et. al. Management of advanced corneal ectasias // Br J Ophthalmol. — 2016; 100: 34-40.ссылка
-
Randleman J.B.,Woodward M., Lynn M.J., Stuting R.D. Risk assessment for ectasia after corneal refractive surgery // Ophtalmology. — 2008; 115 (1): 37-50.ссылка
-
Galvis V., Sherwin T., Tello A., Merayo J., et al. Keratoconus: an inflammatory disorder? // Eye (Lond). — 2015; 29 (7): 843-859.ссылка
-
Medscape.com // Yeung K.K., Weissman B.A. Keratoconus // Medscape. — 2018.
-
Слонимский А.Ю., Слонимский С.Ю. К вопросу о тактике при остром кератоконусе // Сборник статей 4-го Российского симпозиума по рефракционной и пластической хирургии глаза. — М., 2002. — С. 25-26.
-
Lam F.C., Bhatt P.R., Ramaesh K. Spontaneous perforation of the cornea in the mild keratoconus // Cornea. — 2011; 30 (1): 103-104.ссылка
-
Пучковская Н.А. Кератоконус. — Кишинев: Тимлул, 1990.
-
Абугова, Т. Д. Ранняя диагностика и медицинская реабилитация больных кератоконусом средствами контактной коррекции зрения: автореф. дис… канд. мед. наук. — М., 1986. — 17 с.
Кератоконус: жизнь после операции
По статистике, лишь пятой части больных кератоконусом требуется пересадка роговицы. Эта статья адресуется именно этим людям — прошедшим через операцию. Итак, поговорим о том, каким правилам должен следовать прооперированный пациент.
Операция нужна не всем
Проведенное исследование среди 2523 пациентов, страдающих кератоконусом, показали, что только лишь 21,6% от их числа потребовалось провести пересадку роговицы, причем среднее время от постановки диагноза до операции составило 8,8 лет.
Попросту говоря, если у Вас — кератоконус, это вовсе не значит, что операционный стол — Ваш единственный шанс сохранить зрение.
Но в данной статье речь пойдет таки о тех людях, кому эта операция была необходима и которые уже прошли через нее.
Операция — это полдела. А что потом? Часть забот о здоровье пациента берет на себя врач. Остальное — в руках самого прооперированного.
Памятка пациента
Итак, Вам проведена микрохирургическая операция сквозной (послойной) пересадки роговицы. Тонкий шов, удерживающий донорскую ткань, может длительное время (до года) оставаться в роговице. Это позволяет Вам раньше приступить к работе с умеренной физической нагрузкой.
Вместе с тем, необходимо помнить о периодическом врачебном контроле за состоянием шва.
Поэтому после выписки из стационара Вам необходимо продолжить рекомендованное лечение в домашних условиях. Закапывание капель или закладывание мази можно производить самому чистыми руками перед зеркалом или в положении лёжа, а также с помощью родственников, используя те приёмы, с которыми Вы познакомились в стационаре.
Если Вам назначены таблетки дексазона, преднизалона или кортизона, то приём их надо производить строго по схеме, не допуская никаких самостоятельных изменений.
На протяжении первого месяца спать нужно на спине, а затем на стороне, противоположной оперированному глазу.
Пища может быть обычной. Необходимо исключить алкогольные напитки и приём витаминных препаратов. Не желателен избыток сладостей.
Полезны лёгкие гимнастические упражнения без прыжков, бега и наклонов.
Во время отдыха и прогулок на протяжении первого года после операции нужно избегать пребывания на ярком солнце. Нельзя загорать, так как солнечные ванны могут вызвать воспаление пересаженной роговицы.
В холодное время года на улице оперированный глаз нужно закрывать повязкой. В помещении глаз должен быть открытым. Можно использовать затемнённые очки.
Поэтому нельзя резко тереть глаз платком или рукой, нужно быть осторожным при умывании, прикрывать оперированный глаз во время сильного ветра и избегать прогулок в морозные дни даже на второй и последующие годы после операции. Это поможет уберечь роговицу от повреждений и отморожений.
Вам можно смотреть телевизор, ходить в музеи, кино и театр, если это не связано с трудным и тесным перемещением в транспорте.
К обычной или ограниченной работе можно приступить через 2-4 месяца в зависимости от состояния оперированного глаза и условий труда.
После выхода на работу не забывайте показываться окулисту каждые 2-3 месяца в течение первого года после операции, особенно если не снят обвивной шов.
При появлении покраснения и ломоты в глазу, светобоязни и слезотечения Вам необходимо срочно показаться врачу. Только рано начатое лечение может предотвратить ухудшение зрения.
Заключение
Кератоконус — это заболевание, которое при своевременном лечении имеет благоприятный исход. Ни в коем случае не стоит заниматься самолечением, т.к. при бесконтрольном приеме лекарственных средств состояние пациента может ухудшиться.
Именно поэтому ни в коем случае не стоит тянуть с походом к офтальмологу при первых нарушениях зрения.
Автор статьи: Дмитрий Палыч Войтенко
Офтальмолог
Врач с более чем десятилетним стажем. Проводит лечение таких заболеваний глаз как: близорукость, астигматизм, блефарит, дегенерация сетчатки. Также оказывает помощь по изъятию инородного тела из глаза.
Комментарии для сайта Cackle