Гемосидероз легких — причины и лечение
Содержание:
Литература
- Авцын А. П., Шахламов В. А. Ультраструктурные основы патологии клетки.— М., 1979.
- Давыдовский И. В. Общая патологическая анатомия. 2-е изд.— М., 1969.
- Калитеевский П. Ф. Макроскопическая дифференциальная диагностика патологических процессов.— М., 1987.
- Микроскопическая техника: Руководство для врачей и лаборантов / Под ред. Д. С. Саркисова и Ю. Л. Перова.— М., 1996.
- Общая патология человека: Руководство для врачей / Под ред. А. И. Струкова, В. В. Серова, Д. С. Саркисова: В 2 т.— Т. 1.— М., 1990.
- Патологическая анатомия болезней плода и ребёнка / Под ред. Т. Е. Ивановской, Б. С. Гусман: В 2 т.— М., 1981.
- Серов В. В., Пауков В. С. Ультраструктурная патология.— М., 1975.
- Струков А. И., Серов В. В. Патологическая анатомия.— М., 1995.
Лечение заболевания
Так как на современном этапе наибольшее внимание уделяют аутоиммунному течению гемосидероза, приоритетными препаратами считаются лекарства из группы кортикостероидов. Они угнетают иммунную систему, тем самым уменьшая выработку антител против собственных эритроцитов
К таким средствам относятся «Дексаметазон», «Преднизолон». Но глюкокортикоиды помогают только в 40-50 % случаев. При отсутствии их эффективности больному назначают цитостатики («Метотрексат», «Азатиоприн»).
Также назначаются препараты, улучшающие трофику тканей, метаболизм клеток, увеличивающие поступление кислорода к ним. К таким препаратам относятся:
- Венотоники. Они повышают эластичность сосудистых стенок, улучшают ток крови в тканях головного мозга — «Детралекс», «Доппельгерц».
- Витамины группы В. Улучшают проводимость нервного импульса, состояние вервной ткани.
- Витамин С. Повышает прочность сосудистой стенки.
- Ангиопротекторы. Они обладают подобным витамину С эффектом — «Этамзилат», «Винкамин».
- Ноотропы. Улучшают кровоток в головном мозге и ускоряют метаболизм клеток — «Церебролизин», «Фенибут».
- Нейролептики. Назначаются симптоматически только при наличии психических расстройств у пациента — «Аминазин».
При гемосидерозе почек и значительном нарушении их функции назначают плазмаферез или гемодиализ.
Таким образом, избыточное накопление гемосидерина — это серьезное патологическое состояние. Оно требует максимально ранней диагностики и своевременного лечения, так как в запущенных случаях гемосидероз приводит к тяжелым нарушениям функций внутренних органов. Часто эти нарушения необратимы.
Гемосидероз легких
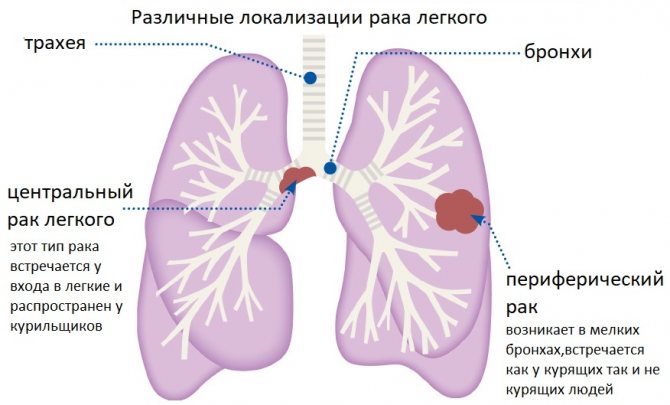
Идиопатический гемосидероз легких — это патологическое состояние легких, при котором происходят периодические кровоизлияния в их альвеолы. При подобных кровоизлияниях кровь при заполнении альвеол распадается с одновременным образованием гемосидерина. Гемосидерин «атакуют» альвеолярные макрофаги (клетки-киллеры), тем самым происходит его отложение в интерстициальной соединительной ткани. По истечении некоторого времени происходит уплотнение ткани легких и ее замещение соединительной. Из-за таких изменений развивается дыхательная недостаточность. Для гемосидероза легких характерны периоды ремиссий и обострений.
Причины возникновения гемосидероза легких ученые до сих пор не могут до конца определить. В теории речь идет об иммунном факторе. По определенным причинам человеческий организм воспринимает элементы родной сосудистой стенки как чужеродные и начинает активно вырабатывать к ним антитела. При атаке антителами происходит поражение и гибель участка стенки сосуда и кровоизлияние.
К симптомам гемосидероза легких относят: мокрый обильный кашель; кровохарканье (считается одним из ведущих симптомов, причем объем выделяемой крови может достигать выраженного кровотечения); одышка при физической нагрузке, боли в области грудной клетки; снижение массы тела; болевые ощущения в костях и суставах; лихорадка; головокружение, заложенность в ушах — признаки нейроциркулярной дистонии; анемия, слабость, снижение работоспособности; цианоз кожных покровов и слизистых.
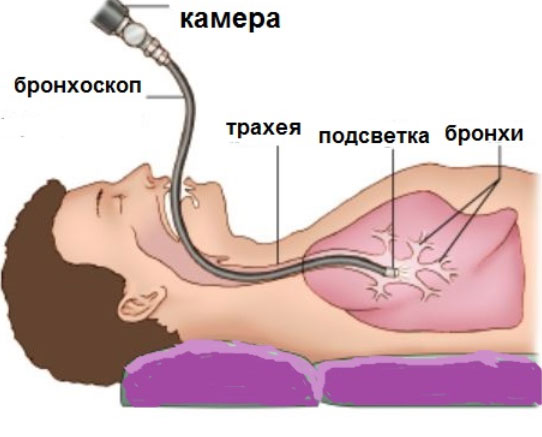
Диагностика включает в себя: осмотр кожных покровов, выслушивание легких и органов грудной клетки, проведение лабораторных исследований крови (клинический анализ с вычислением гемоглобина и эритроцитов, биохимический с вычислением уровня железа, билирубина), лабораторную диагностику мокроты (выявляют сидерофаги — продукты распада крови и эритроциты). Также производят сбор анамнеза и жалоб больного. Проводят рентгенографическое исследование органов грудной клетки и компьютерную томографию легких. В некоторых случаях проводят спинографию – обследование функции дыхания, которое позволяет провести оценку проводимости дыхательных путей. При бронхоскопии производят забор смыва со стенок альвеол и бронхов при помощи бронхоскопа, который вводится в бронхи. При гемосидерозе легких в смывах обнаруживают сидерофаги и эритроциты. В исключительных случаях прибегают к биопсии для забора пораженного участка с целью изучения состава его клеток.
Лечение гемосидероза легких заключается в терапии, направленной на устранение патологических реакций иммунной системы. К такой терапии относится назначение цитостатиков и глюкокортикостероидов. Также может потребоваться назначение бронхолитических лекарственных препаратов, ингаляций с килородом, кровоостанавливающих лекарственных препаратов
Важно одновременно проводить лечение анемии
Прогноз при идиопатическом гемосидерозе легких неблагоприятный. Заболевание имеет прогрессирующий характер и с трудом поддается лечению, что ведет к инвалидизации пациента. Осложнениями гемосидероза легких являются: кровотечение в легких, инфаркт легкого, дыхательная недостаточность, гипертензия в легких, синдром легочного сердца.
Диагностика гемосидероза легких
Диагностика гемосидероза легких проводится при участии пульмонолога, гематолога, генетика с учетом анамнеза, клинических проявлений, данных рентгенографии, микроскопии мокроты, общего и биохимического анализа крови, спирографии, биопсии легких. Гемосидероз легких часто диагностируется спустя месяцы и годы после начала, и даже не всегда прижизненно. Первые признаки малоспецифичны, в истории болезни отмечаются частые респираторные заболевания с кашлем, анемия.
В острую стадию у больного гемосидерозом легких определяются зоны укорочения легочного звука, присутствие неоднородных, диффузных влажных хрипов, ослабление и учащение сердечных тонов. В крови фиксируется гипохромная анемия (снижение уровня Hb, эритроцитов), ретикулоцитоз, повышение непрямого билирубина и γ-глобулина, снижение уровня сывороточного железа; при кризе – лейкоцитоз, рост СОЭ; на поздних стадиях – периодическая компенсаторная полицитемия. Обнаружение в смывах мокроты или промывных водах желудка (у детей) гемосидерофагов и эритроцитов служит важным критерием диагностики гемосидероза легких. В миелограмме показательно снижение сидеробластов и усиление эритропоэза.
На рентгенограмме легких при I – II стадии заболевания видны снижение прозрачности легочных полей, двухсторонние симметричные множественные милиарные очаги, при III – IV стадии – более крупные, местами сливающиеся интенсивные затемнения и очаги интерстициального фиброза. Характерно спонтанное исчезновение старых и появление новых очаговых теней. Спирография определяет дыхательную недостаточность рестриктивного типа, снижение диффузии газов; ЭКГ – признаки миокардиодистрофии. Подтвердить диагноз помогает открытая или пункционная биопсия легких, выявляющая в препаратах легочной ткани повышение уровня железа (в 100-200 раз) и гемосидерофагов, фиброз интерстиция.
Идиопатический гемосидероз легких важно дифференцировать с профессиональным сидерозом, гемохроматозом, милиарным туберкулезом легких, карциноматозом, раком бронха, саркоидозом, силикозом, синдромом Гудпасчера, болезнью Рендю-Ослера, пневмонией, гемолитическими анемиями другого генеза
Лечебная тактика гемосидероза
Лечение назначается врачом-дерматологом и зависит от клинических проявлений и тяжести заболевания.
Консервативная терапия:
- Назначение глюкокортикостероидов. Это лекарства первого ряда, которые подавляют воспаление, восстанавливают физиологические процессы, останавливают аутоиммунные процессы и стабилизируют клеточные стенки. В 50% случаях препараты излечивают гемосидероз.
- Иммунодепрессанты в комбинации с плазмаферезом. Цитостатики и другие иммуносупрессоры угнетают иммунитет, в том числе на клеточном уровне и препятствуют образованию новых антител. С помощью специального аппарата кровь фильтруется. Из тканей, сосудов и клеток убираются токсины, накопившиеся антитела и иммунные комплексы, повышающие проницаемость сосудов.
- Витаминные комплексы, содержащие витамин С, рутин, кальций и пр.
- Железосодержащие средства при наличии анемии и других осложнений.
- Кровоостанавливающие препараты.
- Лекарства для устранения симптомов болезни. При необходимости назначают бронхолитики, ангиопротекторы, антикоагулянты, антиагреганты и пр.
- Местно назначают кортикостероидные мази.
- Ингаляции с кислородом.
- Криотерапия.
В тяжелых случаях врачи проводят спленэктомию, пациентам удаляют селезенку, чтобы добиться стойкой ремиссии. Прибегают к гемотрансфузии, PUVA-терапии, назначают препараты, способствующие выведению железа из организма.
Осложнения
Если пациент с капилляритом не получает должного лечения, то формируются опасные осложнения, способные привести к инвалидизации и летальному исходу. Особенно трудно поддается лечению запущенные формы гемосидероза легких, когда патологический процесс затрагивает альвеолы.
Вероятные осложнения:
- обширный инфаркт легкого;
- острая дыхательная недостаточность;
- множественные внутренние кровоизлияния;
- постоянная перегрузка сердца и формирование легочного сердца;
- стойкое повышение артериального давления;
- спонтанный пневмоторакс.
Гемосидероз кожи отличается благоприятным течением. При запущенных формах заболевания появляются косметические дефекты, которые требуют должной коррекции.
Профилактика
Рекомендации общие, так как механизм развития болезни изучен не до конца и не всегда удается установить причины гемосидероза.
Профилактические меры:
- Рациональное питание, богатое витаминами.
- Здоровый образ жизни, отказ от табакокурения.
- Избегать частых переохлаждений.
- Исключить травмы и чрезмерные нагрузки.
- Не допускать отравлений ядовитыми веществами и лекарственными препаратами. Не работать на производствах, связанных с вдыханием опасных соединений.
- Укреплять свой иммунитет. При возникновении любых сбоев своевременно обращаться к специалисту для коррекции состояния.
- Вести активный образ жизни, не забывать о физкультуре.
- Проходить профилактические осмотры и внимательно относиться к собственному здоровью.
- Передающиеся половым путем заболевания
- Хлоазма
Лечение гемосидероза
Препаратами первого ряда, применяемыми для терапии легочного гемосидероза, служат глюкокортикостероиды, однако они оказываются эффективны лишь в половине случаев. Предложена методика комбинированного лечения иммунодепрессантами (азатиоприн, циклофосфан) в сочетании с плазмаферезом. Кроме этого, используется симптоматическая терапия: препараты железа, кровоостанавливающие средства, гемотрансфузии, бронхолитики, ингаляции кислорода. В некоторых случаях ремиссия заболевания наступает после проведения спленэктомии.
Лечение гемосидероза кожи включает местное использование кортикостероидных мазей, криотерапию, прием аскорбиновой кислоты, рутина, препаратов кальция, ангиопротекторов. При тяжелых кожных проявлениях гемосидероза прибегают к ПУВА-терапии, назначению дефероксамина.
Прогноз и профилактика гемосидероза
Идиопатический легочный гемосидероз — трудно диагностируемое заболевание с серьезным прогнозом. Прогрессирующее течение патологии приводит к инвалидизации пациента, развитию жизнеугрожающих осложнений – массивного легочного кровотечения, дыхательной недостаточности, легочной гипертензии. Течение гемосидероза кожи благоприятное. Заболевание в большей степени представляет косметический дефект и склонно к постепенному разрешению.
Предупреждению нарушения обмена гемосидерина может способствовать своевременная терапия кожных и общих инфекционных, сосудистых, гематологических и других заболеваний, предупреждение гемотрансфузионных осложнений, исключение лекарственных и химических интоксикаций.
Гемосидерин – это железосодержащий пигмент, который имеет желтоватый окрас и является производимым полимером ферритина. Откладываться он в результате распада красных кровяных телец, а также при нарушении их процесса обмена. Если наблюдается избыточное отложение такого пигмента, то у пациента диагностируют такое заболевание, как гемосидероз.
Online-консультации врачей
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация онколога-маммолога |
| Консультация нейрохирурга |
| Консультация детского невролога |
| Консультация гомеопата |
| Консультация нарколога |
| Консультация нефролога |
| Консультация психиатра |
| Консультация невролога |
| Консультация аллерголога |
| Консультация эндоскописта |
| Консультация педиатра-аллерголога |
| Консультация андролога-уролога |
| Консультация сурдолога (аудиолога) |
| Консультация инфекциониста |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Причины гемосидероза
Общий гемосидероз является вторичным состоянием, этиологически связанным с болезнями системы крови, интоксикациями, инфекциями, аутоиммунными процессами. Возможными причинами избыточного отложения гемосидерина могут служить гемолитические анемии, лейкемия, цирроз печени, инфекционные заболевания (сепсис, бруцеллез, малярия, возвратный тиф), резус-конфликт, частые гемотрансфузии, отравления гемолитическими ядами (сульфаниламидами, свинцом, хинином и др.).
Этиология гемосидероза легких не вполне ясна. Высказаны предположения относительно наследственной предрасположенности, иммунопатологического характера заболевания, врожденных нарушений структуры стенки легочных капилляров и др. Известно, что развитию гемосидероза легких в большей степени подвержены пациенты с декомпенсированной сердечной патологией (кардиосклерозом, пороками сердца и пр.).
Кожный гемосидероз может быть первичным (без предшествующего поражения кожи) или вторичным (возникает на фоне кожных заболеваний). К развитию первичного гемосидероза кожи предрасполагают эндокринные заболевания (сахарный диабет), сосудистая патология (хроническая венозная недостаточность, гипертоническая болезнь). К вторичному накоплению гемосидерина в слоях дермы могут приводить дерматиты, экзема, нейродермит, травмы кожи, фокальная инфекция (пиодермии). Провоцировать дебют заболевания могут переохлаждение, переутомление, прием лекарственных средств (парацетамола, НПВС, ампициллина, диуретиков и др.).
Гемосидероз легких
Идиопатический легочный гемосидероз – заболевание, характеризующееся повторными кровоизлияниями в альвеолы с последующим отложением гемосидерина в легочной паренхиме. Заболевание поражает преимущественно детей и людей молодого возраста. Течение гемосидероза легких характеризуется легочными кровотечениями различной интенсивности, дыхательной недостаточностью и гипохромной анемией.
В острой фазе заболевания у больных возникает влажный кашель с выделением кровянистой мокроты. Следствием длительного или обильного кровохарканья служит развитие тяжелой железодефицитной анемии, бледность кожных покровов, иктеричность склер, жалобы на головокружение, слабость. Прогрессирующее течение гемосидероза легких сопровождается развитием диффузного пневмосклероза, отражением которого является одышка и цианоз. Периоды обострения сопровождаются болями в грудной клетке и животе, артралгиями, лихорадкой. Объективные данные характеризуются притуплением перкуторного звука, наличием влажных хрипов, тахикардии, артериальной гипотонии, сплено- и гепатомегалии.
В периоды ремиссии жалобы не выражены или отсутствуют, однако после каждой последующей атаки длительность светлых промежутков, как правило, сокращается. У больных с хроническим течением гемосидероза часто формируется легочное сердце; нередко возникают тяжелые инфаркт-пневмонии, рецидивирующие пневмотораксы, которые могут послужить причиной летального исхода. Идиопатический гемосидероз легких может сочетаться с геморрагическим васкулитом, ревматоидным артритом, системной красной волчанкой, гломерулонефритом, синдромом Гудпасчера.
Гемосидероз кожи
При кожном варианте гемосидероза отложение железосодержащего пигмента происходит в дерме. Клинически заболевание характеризуется появлением на коже геморрагической сыпи или пигментных пятен диаметром 0,1-3 см. Свежие высыпания имеют кирпично-красную окраску; старые приобретают бурый, темно-коричневый или желтоватый цвет. Чаще всего пигментированные очаги локализуются на коже лодыжек, голеней, кистей, предплечий; иногда высыпания сопровождаются легким зудом. В местах поражения кожи могут возникать петехии, узелки, лихеноидные папулы, телеангиэктазии, бляшки «ржавого» цвета.
Гемосидероз кожи носит хроническое течение (от нескольких месяцев до нескольких лет), чаще встречается у мужчин в возрасте 30-60 лет. Общее состояние пациентов при кожном гемосидерозе остается удовлетворительным; внутренние органы не поражаются. Заболевание следует отличать от атипичных форм красного плоского лишая, псевдосаркомы и саркомы Капоши.
Лечение
Рис. 27. Отложение гемосидерина в легком при эссенциальном легочном гемосидерозе (макропрепарат).
Лечебные мероприятия проводят в первую очередь в отношении основного заболевания. Помимо этого, применяют кровопускания, которые особенно эффективны при диффузном Г., сопровождающем идиопатический гемахроматоз. Кровопускание в объеме 500 мл равнозначно выведению 200 мг железа. Однако при железорефрактерной анемии этот метод, требующий постоянных и систематических трансфузий крови, не оправдан . При лечении вторичного Г. (осложнений цирроза печени) эффективен препарат диэтилентриаминпента-ацетат , однако инъекции его болезненны и вызывают иногда побочные явления. Внедрение в клин, практику десферала открыло новые возможности в лечении Г. различного происхождения. Десферал обычно вводят внутримышечно в дозе 1—3 г в сутки. Длительность одного курса лечения составляет не менее 3 нед. Имеются указания о применении десферала в течение года и более у больных идиопатическим гемохроматозом. Основным критерием, определяющим длительность лечения, является выделение железа с мочой; если суточная экскреция железа не превышает 1,0—1,5 мг, инъекции дефероксамина прекращают. Из других леч. средств можно указать комплексирующие соединения — тетацин-кальций (см.) и пентацин (см.).
Эссенциальный легочный гемосидероз (цветн. рис. 26 и 27) занимает особое место, т. к. коренным образом отличается по этиологии, патогенезу и клинике от гемохроматоза. Отложения гемосидерина обнаруживают только в легких, что отразилось в его старых названиях — бурая индурация легких, эссенциальная коричневая индурация легких, легочный инсульт, врожденное кровотечение в легкие (см. Идиопатический гемосидероз легких).
Библиография: Долгоплоск Н. А. и Скалдина А. С. Случай эссенциаль-ного гемосидероза легких, Вестн, рентгенол, и радиол., № 1,с. 88, 1971,библиогр.; Мартынов С. М. и Шеремета Н. А. О трансфузионных гипергемосиде-розах и гемохроматозах при лейкозах, гемобластозах и апластических анемиях* в кн.: Совр. Пробл, гематол. и перелив, крови, под ред. А. Е. Киселева и др., в. 38, с. 243, М., 1966; Файнштейн Ф. Э. и др. Применение десферала и некоторые данные о гемосидерозе при гипо- и апластических анемиях, Пробл < гематол. и перелив, крови, т. 13, № 8, с. 31, 1968, библиогр.; Хуцишвили Г. Э. Десферал-тест в диагностике гемосидероза у больных гемоглобинопатиями, Лаборат, дело, № 9, с. 660, 1971* библиогр.; Blood and its disorders, ed. by R. M. Hardisty a. D. J. Weatherall, Oxford, 1974; Bothwell Т. H. a. Finch C. A. Iron metabolism, Boston, 1962; Clinical symposium on iron deficiency, ed., by L. Hallberg a. o., L.— N. Y., 1970; Iron metabolism, ed. by F. Gross, B., 1964; Mac Donald R. A. Hemochromatosis and hemosiderosis, Springfield, 1964, bibliogr.; Roberts L. N., Montes-s o r i G. a. P a 11 e r s o n J. G. Idiopathic pulmonary hemosiderosis, Amer. Rev. resp. Dis., v. 106, p. 904, 1972.
Профилактика
Хотя факторы, на фоне которых развивается гемосидероз кожи, и известны, меры профилактики не всегда являются эффективными. Но они помогают снизить риск возникновения этого заболевания. Основными профилактическими мерами являются:
- предупреждение, выявление и лечение патологий крови;
- профилактика развития интоксикационного синдрома, а если он развился – его своевременное выявление и купирование;
- предупреждение, диагностика и ликвидация инфекционных заболеваний;
- своевременное купирование заболеваний иммунной системы;
- проведение переливания крови по показаниям и правилам.
Нарушения обмена кальция
Выделяют две формы нарушений обмена кальция: (1) уменьшение его содержания в тканях, прежде всего в костной (остеопороз), и (2) избыточное накопление кальция за пределами костей (кальциноз, обызвествление, известковая дистрофия). В патологоанатомической практике основное значение имеет кальциноз.
Классификация форм кальциноза
Различают три варианта кальциноза:
I. Метастатический кальциноз (известковые метастазы).
II. Дистрофический кальциноз (петрификация)
- Некрокальциноз
- Тромбокальциноз
- Фиброкальциноз
- Хондрокальциноз
- Обызвествление погибших паразитов
- Литопедион.
III. Метаболический кальциноз (интерстициальный кальциноз).
- Системный метаболический кальциноз
- Известковая подагра.
Метастатическое обызвествление (известковые метастазы) — распространённый кальциноз на фоне гиперкальциемии (например, при гиперпаратиреозе, множественной деструкции костей, гипервитаминозе D, тяжёлых поражениях почек и толстой кишки). Излюбленной локализацией известковых метастазов являются (1) лёгкие, (2) слизистая оболочка желудка, (3) миокард, (4) стенки артерий и (5) почки, ткани которых отличаются большей щёлочностью и способны накапливать кальций.
Дистрофическое обызвествление (петрификация) — местный кальциноз, развивающийся в участках патологических изменений ткани (некробиоз и некроз, рубцы), а также в тромбах. Соответственно говорят о трёх основных вариантах петрификации: некро-, фибро— и тромбокальцинозе. Реже встречается патологическое обызвествление хрящевой ткани, прежде всего гиалинового хряща (хондрокальциноз), петрификация погибших паразитов (например, трихинелл) и погибшего плода при эктопической беременности (такой плод называется литопедион). Дистрофическое обызвествление обусловлено тканевым алкалозом и активностью щёлочной фосфатазы. Очаги кальциноза при данном типе обызвествления называются петрификатами.
Метаболическое обызвествление — кальциноз, развивающийся без сопутствующей гиперкальциемии и местных тканевых изменений. Различают системную и очаговую формы метаболического кальциноза. Системная форма может напоминать метастатическое обызвествление, но чаще поражаются сухожилия, фасции, апоневрозы, скелетные мышцы, сосуды, нервные стволы, кожа и подкожная клетчатка. Очаговая форма (известковая подагра) характеризуется отложением извести в виде пластинок в коже пальцев рук, реже ног.
Морфологическая картина
При макроморфологическом исследовании участок обызвествления отличается твёрдой консистенцией (каменистой плотностью) и обычно имеет белесовато-серый цвет. В тканевых срезах депозиты кальция интенсивно воспринимают щёлочные красители и окрашиваются в синий цвет обычным гематоксилином и в чёрный — железным гематоксилином Вейгерта (окраска по ван Гизону). При необходимости проводят гистохимическую верификацию процесса; при этом используется метод импрегнации серебром по Коссе.