Периферический рак легких: стадии, лечение, история болезни. периферический рак доли легкого
Содержание:
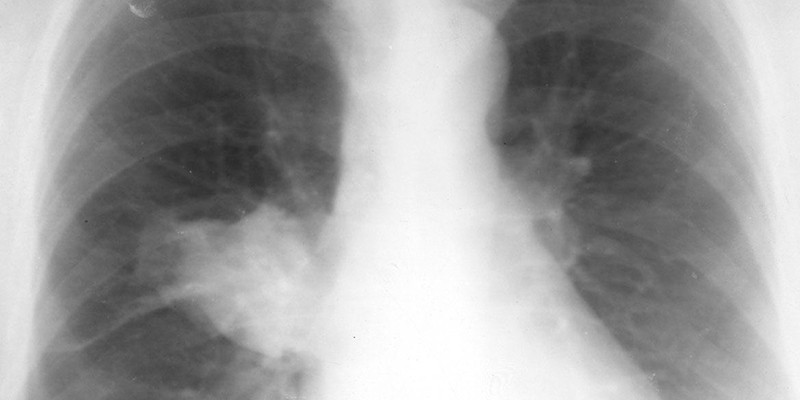
Рентгеновская картина при перибронхиальной опухоли
Рентген легких при перибронхиальной опухоли показывает следующие рентгеновские симптомы:
- Грубые тяжи от корня к периферии;
- Утолщение стенок бронхов;
- Рост опухоли по ходу стенки бронхиального дерева;
- Гиповентиляции не прослеживается.
Если рентгеновский снимок при раке не показывает вышеописанных признаков, проводятся дополнительные исследования, что подтвердить или опровергнуть результат. При наличии сомнитительного результата на цифровом фото легких, рентгенолог пишет заключение с рекомендациями дополнительных методов диагностики.
Если не удается выявить образование рентгеновскими способами может быть проведена диагностическая торакотомия. Необходимость ее выполнения решается совместным консилиумом рентгенологов и онкологов.
Не нужно забывать, что рак на рентгене легких в верхней доле может быть обусловлен опухолью Панкоста. Она представляет собой округлое образование, локализованное в области ключицы, и сопровождается поражение верхних позвонков и ребер. Утверждать о верхушечном поражении легочной ткани можно только после исследования проходимости верхнедолевого бронха с помощью бронхоскопии.
При смешанной форме злокачественного образования рентген легких выявляет много специфических признаков наличия патогенного узла:
- Культя бронха;
- Инфильтративный узел;
- Перифокальная пневмония;
- Нарушение проходимости бронхов;
- Выпот в плевральной полости;
- Увеличение грудных лимфатических узлов.
При наличии подобных образований целесообразно проводить компьютерную томографию. Она позволяет оценить распространенность процесса и изучить состояние окружающих тканей.
Рентгенография органов грудной клетки в диагностике ЗНО
Оценить состояние легких можно разными способами: рентген, томография, радионуклидное исследование, эндоскопия, УЗИ, хирургическая операция (диагностическая торакотомия). Однако наибольшее распространение получила рентгенодиагностика:
Флюорография – скрининговый метод выявления патологии легких на ранних стадиях, в первую очередь туберкулеза и рака. Исследование проводится 1 раз в год всем категориям населения, за исключением детей до 14 лет и беременных.
Кабинет флюорографии
- Рентгенография – получение снимка органов грудной клетки в различных проекциях: основных – прямой и боковой в положении стоя, дополнительных – задней лежа на спине, латерографии лежа на боку, передних и задних косых. Легкие хорошо видны без введения контраста. Последний применяется для визуализации некоторых структур: сосудов, бронхов, плевральной полости, средостения.
- Линейная томография – получение послойного изображения органов грудной полости на продольных срезах. Исследование выполняется на обычном рентгеновском аппарате. В отличие от рентгенограммы метод позволяет более детально рассмотреть патологические образования и органы в плоскости среза.
- Компьютерная томография – высокоинформативный метод диагностики патологии легких. Он основан на получении послойного изображения органов в поперечном сечении. Контрастирование при выполнении КТ применяется для исследования сосудов малого круга кровообращения, а также для оценки состояния лимфатических узлов и степени распространенности ЗНО.
- Радионуклидное исследование – регистрация излучения радиофармпрепарата. Радионуклиды вводят внутривенно или ингаляционно в составе дыхательной смеси. Это исследование позволяет оценить дыхательную функцию, кровоток в малом круге кровообращения.
Лучевые методы диагностики рака легких
Таким образом, рентген не является единственным методом исследования при раке легких. Часто он дополняется другими диагностическими процедурами, в первую очередь КТ. Среди методов, не связанных с облучением, наибольшее значение имеет эндоскопия: бронхоскопия, торакоскопия, медиастиноскопия. Роль УЗИ и МРТ в диагностике патологии легких ограничена.
Рентгенограмма позволяет судить о состоянии костных структур, легких, плевры. Органы средостения (сердце, пищевод) детально рассмотреть при обычной рентгенографии нельзя. На снимке они выглядят как срединная тень, по которой можно лишь косвенно судить об их состоянии. Рентгенография является простым и информативным методом диагностики патологических состояний органов дыхания, практически не имеет противопоказаний, хорошо переносится пациентами. Лучевая нагрузка составляет 0,03 и 0,3 мЗв при исследовании на цифровом и пленочном аппарате соответственно.
Рентгеновский снимок легких назначается при обнаружении патологических изменений на флюорограмме; наличии симптомов, свидетельствующих о заболеваниях органов дыхания (пневмония, туберкулез, абсцесс, плеврит, опухоль); травмах грудной клетки; подозрении на инородные тела. При раке легкого рентгенография входит в число обязательных исследований.
Рентгенография легких при подозрении на онкологическое заболевание выполняется в прямой и боковой проекциях в положении стоя. Для получения качественного снимка с области груди и шеи должны быть удалены все предметы: одежда, украшения. Длинные волосы следует собрать в пучок на затылке. Специальной подготовки к исследованию не требуется.
Рентгенологические признаки рака легких
Рентген противопоказан беременным. Однако в данном случае делается исключение. Исследование предпочтительнее проводить в III триместре. Если ждать нельзя, снимок делается и на раннем сроке с соблюдением мер, защищающих плод от облучения.
Лечение рака легких
Эффективность
- отсутствие рецидивов и метастазов в течение 2-3 лет (риск развития рецидивов через 3 года резко снижается);
- пятилетняя выживаемость после окончания лечения.
методами лечения
- химиотерапия;
- лучевая терапия;
- хирургическое лечение;
- народная медицина.
Химиотерапия
- Химиотерапия (ХТ) — распространенный метод лечения рака легких (особенно в комплексном лечении), который заключается в приеме химиопрепаратов, воздействующих на рост и жизнедеятельность раковых клеток.
- В современное время учеными всего мира проводится изучение и открытие новейших химиопрепаратов, что оставляет возможность данному методу выйти на первое место в лечении онкологических заболеваний.
- ХТ проводится курсами. Количество курсов зависит от эффективности проведенной терапии (в среднем необходимо 4 – 6 блоков ХТ).
- Тактика и схемы ХТ отличается при мелкоклеточном и немелкоклеточном раке легких.
Когда назначается:
- Более эффективно химиотерапия применяется при быстро растущих формах рака (мелкоклеточный рак).
- ХТ может быть использована при раке на любой стадии, даже в самых запущенных случаях.
- ХТ используется комплексно с лучевой терапией или с оперативным лечением.
Эффективность химиотерапии:
Радиотерапия (лучевая терапия)
Когда применяется:
- Раковые опухоли маленьких размеров.
- До или после операции с целью воздействия на раковые клетки.
- Наличие метастазов.
- Как один из методов паллиативного лечения.
Виды лучевой терапии:
- Дистанционная лучевая терапия – применяется с помощью радиоактивных установок
- Внутренняя лучевая терапия (брахитерапия) – воздействие радиоактивных веществ непосредственно на опухоль в бронхиальном дереве или в верхних дыхательных путях.
- Стереотаксическая радиотерапия – используется при невозможности использования других методов лечения рака. Метод основан на использовании коротких пучков радиоактивных лучей непосредственно на раковые клетки, минимально воздействует на окружающие здоровые клетки. Используется в разрезе радиохирургии. На данный момент этот метод является одним из самых эффективных способов при лечении рака.
- Гамма Нож и Кибер Нож – установки стереотаксической радиотерапии. Гамма Нож позволяет лечить раковые опухоли или метастазы в голове и шее. Кибер Нож используют для лечения рака других органов, в т. ч. и рак легких.
Видео применения Кибер Ножа при раке легкого:
Основные возможные побочные действия от лучевой терапии:
- Повреждение кожи в месте воздействия радиоактивного луча.
- Утомляемость.
- Облысение.
- Кровотечение из пораженного раком органа.
- Пневмония, плеврит.
- Гипертермический синдром (повышение температуры тела).
Хирургическое лечение рака легкого
неоперабельным случаям
- Запущенные формы рака легких.
- Случаи с относительными противопоказаниями к оперативному лечению:
- сердечная недостаточность ІІ-ІІІ степени;
- тяжелые патологии сердца;
- выраженная печеночная или почечная недостаточности;
- тяжелое общее состояние;
- возраст больного.
Виды операций:
- Частичная резекция легкого.
- Лобэктомия – удаление целой доли легкого.
- Пульмонэктомия – удаление всего легкого.
- Комбинированные операции – удаление пораженной части легкого и пораженных частей окружающих органов.
Эффективность оперативного лечения
- Трехлетнее отсутствие рецидивов – до 50%.
- Пятилетняя выживаемость – до 30%.
Эффективность комплексной терапии Паллиативная помощь –Паллиативная помощь включает:
- Симптоматическое лечение, снимающее проявление симптомов, но не излечивающее заболевание (наркотические и ненаркотические анальгетики, противокашлевые, транквилизаторы и другие). Помимо лекарственных средств, используют паллиативные операции (лучевую и химиотерапию).
- Улучшение психо-эмоционального состояния больного.
- Профилактика инфекционных заболеваний.
- Индивидуальный подход к таким больным.
Рак лёгкого и туберкулёз
Если пневмония исключена, обычно необходимо выполнить дифференциальную диагностику между раком лёгких и туберкулёзом. Схожесть симптоматики характерна для инфильтративного туберкулёза и периферического рака.
При туберкулёзе нередко можно выявить прямой контакт пациента с подтверждённым носителем микобактерий. Температура тела бывает повышенной в вечерние и ночные часы, вплоть до субфебрильной и фебрильной (в отличие от рака, при котором чаще всего температура не поднимается выше субфебрилитета). При онкологическом процессе чаще отмечается локализованный сухой кашель.
Течение туберкулёза обычно полисимптомно, но признаки выражены слабо, а при онкологическом процессе, как правило, можно явно выявить 1-2 основных симптома. При анализе мокроты патогномоничным признаком будет обнаружение возбудителей туберкулёза, а при раке — атипичных клеток (в большинстве случаев). Также специфический результат дадут подкожные туберкулиновые пробы, которые при инфицировании микобактериями дают положительный результат, а при злокачественных опухолях лёгкого — отрицательный.
Рентгенологически при туберкулёзной инфильтрации можно увидеть полисегментарные затемнения округлой или облаковидной формы, участки бронхогенного обсеменения в удалённых областях лёгкого или в другом лёгком. При ателектазе (который часто встречается при центральной форме рака) выявляется культя бронха, на фоне затемнения не видно светлых полосок бронхиального дерева (в отличие от туберкулёза).
Если сравнивать кавернозную форму туберкулёза с полостными образованиями при раке, то поначалу рентгенологически их отличить тяжело — в обоих случаях каверна имеет толстые неровные стенки с перифокальным воспалением и инфильтрацией, с наличием внутри жидкости. После отторжения некротических масс, стенки туберкулёзной каверны становятся более тонкими и ровными, само затемнение — округлое (ближе к правильной форме), а инфильтрация вокруг образования уменьшается.
Сложности могут возникнуть при дифференциальной диагностике узловой формы периферического рака и туберкуломы. Последняя имеет более чёткие округлые контуры, а рак имеет специфическую лучистость. Для туберкуломы характерны участки обызвествления и кальцификаты.
В любом случае, для дифференциального диагноза рака лёгких и туберкулёза чаще всего решающее значение имеют результаты биопсии.
Как обнаружить рак легких на рентгене
Рентгеновский снимок показывает рак легкого, который в размерах превышает 5 мм и не закрывается более интенсивными тенями (грудиной и сердцем). Чтобы не пропустить патологию, в медицине приняты стандарты рентгенографического обследования органов грудной клетки у пациентов с подозрением на патологию легочной ткани: обследование обязательно выполняется в двух проекциях – прямой и боковой.
Основная задача врача-рентгенолога – обнаружить рак легкого на ранних стадиях.
Насколько сложна эта процедура, объясним на следующем примере.
 Рентгенограммы периферического рака небольших размеров
Рентгенограммы периферического рака небольших размеров
На снимках отмечаются небольшие тени, которые не имеют четких признаков злокачественного прогрессирования. Неопытный врач может посчитать их кальцинатами (отложением солей кальция), обызвествлением ребер или проявлением наложений на плевре, поэтому в лучшем случае назначит рентгеновское исследование в динамике.
Если бы он сделал боковой снимок пациенту, определил бы образование в средостении, которое располагается вблизи правого корня (см. снимок).

Рентгенограмма с небольшим очагом в прямой проекции. При выполнении правой боковой рентгенографии четко видна локализация патологического образования в S4.
Рентгенография при туберкулезе
При подозрении на это тяжелое заболевание данный вид обследования легких позволит исключить или подтвердить патологию. Преимуществами рентгеноскопии при туберкулезе легких является возможность:
- провести различную диагностику болезни;
- исключить другие патологии органов дыхания, например пневмонию, рак, абсцесс и другие;
- определить характер повреждения тканей легкого;
- увидеть распространенность поражения;
- посмотреть расположение патологических очагов.
Поэтому на вопрос,покажет ли рентген туберкулез легких, можно ответить утвердительно. Однако это не исключает проведение дополнительных манипуляций для точного подтверждения диагноза. На рентгеновских снимках выявляют разные виды туберкулеза:
- внутригрудных лимфатических узлов;
- диссеминированный;
- очаговый;
- инфильтрационный;
- казеозная пневмония;
- фиброзно-кавернозный;
- цирротический.
Рак лёгкого и пневмония
Не столь часто, но всё же приходится проводить в клинической практике дифференциальную диагностику периферического рака лёгких и очаговой пневмонии. Для воспалительного процесса лёгочной ткани инфекционного генеза характерны следующие признаки:
- Пневмония чаще встречается у пациентов моложе 50 лет (хотя может возникнуть в любом возрасте).
- Нет особых различий по полу пациентов (при раке — больше мужчины-курильщики).
- Начало болезни в большинстве случаев острое, с фебрильной лихорадкой.
- Одышка может отсутствовать, но при обширных поражениях лёгочной ткани появляется почти всегда (при онкологии — в далеко запущенных случаях).
- Боли могут возникать при вовлечении плевры.
- Ярко выраженные изменения в результате применения физикальных методов диагностики. Особенно изменяется дыхание, сначала оно становится жёсткое, затем появляются сухие и влажные хрипы.
- При проведении общего анализа крови можно выявить характерные признаки воспаления (рак в данном случае может характеризоваться высоким СОЭ при нормальном содержании лейкоцитов).
- На рентгенологическом снимке видны очаги воспаления гомогенной плотности, чаще — в нижних долях, с расплывчатыми границами, с усилением легочного рисунка и увеличением корней лёгкого.
Симптомы и течение болезни
Какие бывают виды рака легких, смотрите на картинке:
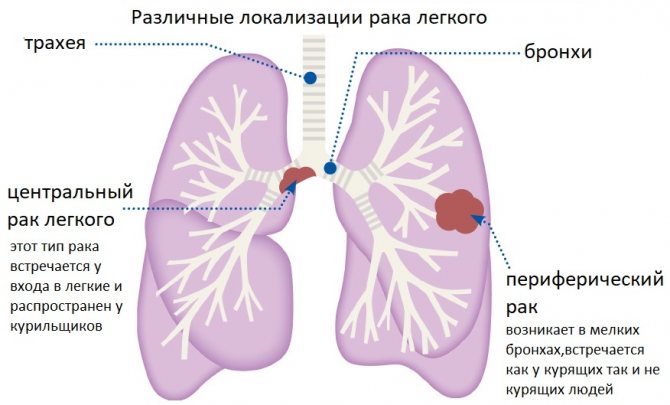
Центральный рак правого или левого легкого — это опасное онкологическое заболевание, которое поражает центральные бронхи человека. На сегодняшний момент болезнь плохо поддается лечению, однако без лечения рак приводит к смерти человека. Основная группа риска — это мужчины в возрасте старше 40 лет, которые регулярно курят табак.
Чаще всего встречаетсяцентральный внутренний рак правого легкого (порядка 60%), а на центральный внутренний рак левого легкого приходится порядка 40% случаев. Некоторые ученые предполагают, что эта особенность связана со строением кровеносной системы (ведь сердце находится с левой стороны), однако эта точка зрения в научном мире не является общепринятой.
Центральный рак легких имеет свои характерные симптомы
- Основным симптомом болезни является кашель. На начальном этапе развития болезни кашель достаточно слабый, а периодически он может исчезать. Однако по мере развития болезни кашель усиливается, а на поздней стадии рака может появиться кровохарканье.
- Другим важным симптомом является появление одышки. Дело в том, что по мере развития опухоли функции легких ухудшаются, что и приводит к появлению одышки.
- Еще одним важным симптомом является появление боли в области груди. Боль обычно появляется на средней или поздней стадии развития рака, а на раннем этапе боль возникает достаточно редко. Ученые объясняют это так: боль обычно появляется в результате неконтролируемого размножения клеток легких, что приводит к увеличению давления внутри грудной клетки, что и вызывает чувство боли. На ранней стадии развития болезни опухоль имеет небольшие размеры и не может сдавливать грудь, поэтому боль и не возникает.
- У многих пациентов (порядка 40% случаев) также увеличивается температура тела на 1-2 градуса. Повышение температуры наблюдается на всех стадиях развития болезни, однако чаще всего этот симптом появляется на поздней стадии. Ученые предполагают, что температура повышается в связи с активизацией иммунных клеток, которые пытаются остановить размножение раковых клеток.
- Также следует учитывать, что по мере развития болезни, рак может дать метастазы в другие органы. Чаще всего рак легких дает метастазы в следующие органы — второе легкое, печень, лимфоузлы, опорно-двигательная система (чаще всего поражается позвоночник), спинной мозг. Метастазы могут иметь свою собственную симптоматику; например, в случае появления вторичных опухолей в печени могут появиться такие расстройства, как нарушение аппетита, тошнота, головные боли, слабость, повышение температуры.
Посмотрите выпуск программы «Жить здорово», где рассказывается о признаках и симптомах рака легких:
Российскиеврачи-онкологи различают 4 стадии развития расстройства:
- I стадия. Общий диаметр опухоли составляет не более 25-30 мм, а метастазирование в другие органы отсутствует.
- II стадия. Диаметр новообразования составляет до 60 мм; метастазы единичны либо отсутствуют.
- III стадия. Диаметр новообразования составляет более 60 мм; имеется множество метастазов в других органах (чаще всего поражается лимфатическая система).
- IV стадия. Диаметр опухоли составляет более 60 мм; есть множество метастазов в различных органах (в лимфатической системе, в печени, в области пищевода, рядом с позвоночником).
Диагностика и ее методы
Диагностика позволит точно определить, где локализована опухоль, какие размеры она имеет, каков характер новообразования. Зависимо от этого будет отличаться и дальнейшая терапия.
Статистика показывает, что чаще всего диагностируется периферический рак верхней доли правого или левого легкого. На такой вид болезни приходится около 60% случаев. Причина в анатомическом строении органа дыхания, более высоком воздухообмене в верхних его частях. Если говорить про периферический рак нижней доли правого либо левого легкого, то такой вид онкологии имеет место в 30% случаев. И всего 10% приходятся на среднюю долю органа.
Что касается самих методов диагностики, то в первую очередь – это рентгенография. Рентген при периферическом РЛ делается с той целью, чтобы определить наличие новообразования и его локализацию, оценить приблизительные размеры и структуру. Но, такой метод обследования не позволяет увидеть полную картину состояния здоровья пациента, поэтому не может быть единственным. На полученном рентгеновском фото ПРЛ может быть и вовсе малозаметным.
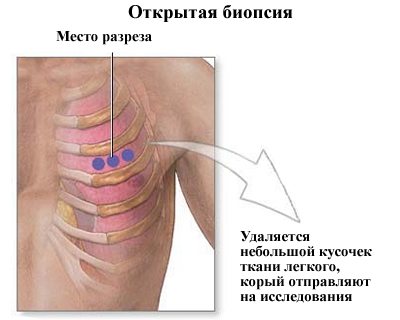
Биопсия – метод диагностики
Обязательно проводят компьютерную и магнитно-резонансную томографию. Эти методы исследования позволяют получить более точную информацию про структуру, размеры и локализацию опухоли, определить, есть ли метастазы, и увидеть, где они находятся.
Не обойтись и без биопсии с последующей гистопатологией полученного материала. На этом этапе врачам удается определить характер новообразования и его тип, сделать заключение об опасности недуга.
Также пациенту дадут направление на развернутый лабораторный анализ крови. Он включает биохимию, а также исследование на онкомаркеры.Только проведя полное обследование, врачи смогут поставить точный диагноз, назначить эффективное лечение периферического рака легких, повышая прогнозы на выздоровление.
Классификация
Периферический рак – быстротечное и широко распространенное заболевание. Отличается особой классификацией, степенью развития, симптоматикой. У периферического образования легкого бывает 6 форм, что предполагает распространенность рака по правому легкому или левому. К главным формам течения болезни относят карциному, туберкулез.
Кортико плевральный вариант заболевания
Кортико плевральная форма рака легких представляет собой новообразование, отличающееся овальной формой, расширенным основанием. Постепенно оно увеличивается в размерах и прорастает в окружающие ткани. Подобный рак именуется плоскоклеточным, раковые клетки способны достигать грудных позвонков, ребер.
Полостной вариант
Новообразование имеет некую полость в центре. Характерное изменение легкого наблюдается посредством разложения опухолевого узла, ведь недостаточно питательных веществ при развитии.
Образования редко превышают 10 см, поэтому их часто путают с началом воспаления (киста, абсцесс). Результат – не удается поставить точный диагноз, что приводит к прогрессированию онкологии. Такое возможно, ведь полостной вариант заболевания не отличается ярко выраженной симптоматикой.
Рак нижнего и верхнего отдела органа
Онкология верхней доли правого легкого на снимке обозначена контурами, но структура и форма не четкие. Также увеличены сосуды, лимфоузлы.
Под периферическим раком нижней доли подразумевается обратный ход событий, нежели у верхней доли легкого. Зафиксировано изменение внутригрудных, предлестничных, надключичных лимфоузлов нижней доли правого легкого.
Узловой вариант
Развивается из терминальных бронхиол. Начинает возникать только поле прорастания мягких тканей в легкие. Новообразование имеет вид узелков с бугристой поверхностью. По краям возможны незначительные углубления, что предполагает проникновение в узел крупного сосуда или бронха.
Пневмониеподобный вариант
Представляет железистый рак. Начинает проявляться в бронхах, переходя во множество новообразований – это объединяет опухолевый инфильтрат.
Такая форма болезни не отличается какими-либо характерными симптомами. Вначале возникает кашель, переходящий в мокроту. По мере развития признаки усиливаются. При наличии инфекции появляется пневмония, причина этому серьезное отравление.
Рак верхушки органа
Форма болезни, из-за которой злокачественные новообразования распространяются на нервы, сосуды плеча.
Области поражения:
- левое и правое легкое;
- синдром Горнера;
- болезненность над ключицей, имеющая прогрессирующий характер развития. Если вначале слабые ощущения, то постепенно они заменяются на интенсивные, продолжительные. Сосредоточены такие изменения в надключичной ямке. При малейшем движении боль усиливается. Иногда признак начинает возникать от нервных стволов плечевого сплетения. Обычное явление – онемение или атрофия мышц. Как результат: затруднено совершать какие-либо движения верхними конечностями, поскольку возможен паралич.
На рентгеновском снимке можно обнаружить деструкцию 1-3 ребер, нижних или верхних грудных позвонков, изменение состояния скелета. На последних стадиях патологии специалист вправе обнаружить одностороннюю форму расширения вен. Также присутствует кашель.
Совмещение всех симптомов частенько проявляется у одного человека. В результате развития проблем в нижних шейных отделах выявляется:
- хрипота при говорении,
- опущение века,
- сужение зрачка,
- расширение сосудов,
- западание глазного яблока,
- повышено потоотделение,
- высыпания на лицевой части кожи.
Лечение и прогноз
Оперативное вмешательство.
Наиболее эффективный вид лечения ПРЛ это хирургический. Радикальный метод позволяет избежать множества побочных явлений связанных непосредственно с лечением. При проведении хирургической операции очаг поражения удаляется полностью, и рецидивирующая возможность болезни максимально сокращается.
Самым существенным показателем к проведению операции является отсутствие метастазирования и маленький размер опухоли. В этом случае целесообразно провести лобэктомию – удаление доли легкого в ее анатомических границах, или билоктэтомию – скальпирование двух долей.
Если регистрируется более развитая форма, с метастазами в лимфоузлы первого порядка, то рекомендуется полная резекция одного из легких – пульмонэктомия.
Лучевая терапия.
Существует ряд ограничений на пути к частичной или полной резекции одного из парных органов дыхания. Это в первую очередь запущенность онкопроцесса, появление регионарных и отделенных метастазов, прорастание опухолью близ лежащих тканей и органов. При отказе в операции лечащий врач может сослаться на преклонный возраст больного, болезни сердечнососудистой системы, другие показатели, приводящие к снижению жизненно-важных возможностей организма.
После запрета на проведение операции пациенту будет предложено провести химиотерапию и лучевое облучение. Для прохождения курса лечения препаратами для пациента потребуется пройти тщательное обследование.
Современная лекарственная терапия воздействует на болезнь точечно и избирательно. Хотя больному не удастся избежать множества негативных последствий, все же это один из самых основных методов лечений рака.
Химиотерапия.
Лучевая терапия воздействует на несколько зон одновременно. Облучению подвергается не только первичная зона поражения, но и места регионарного метастазирования. Принцип проведения процесса представлен в видео в этой статье.
Лучевое и химиотерапевтическое воздействие применяются, не только как самостоятельные методики лечения, также они могут дополнять друг друга, или быть рекомендованы в дополнение к хирургическому методу. В этом случае вид применяемого лечения называется комбинированным.
На прогноз выживаемости влияет стадия, на которой началось лечение заболевания, гистологические показатели опухоли и ее степень дифференцировки. Наиболее приемлемый результат при прогнозировании связывают с проведением операций по удалению злокачественного образования.
Однако только 10-12% больных делают операцию. Такой низкий показатель привязан к диагностированию болезни на поздних стадиях, и невозможности при этом сделать резекцию опухоли.
Прогноз жизни.
Таблица прогноза пятилетней выживаемости ПРЛ:
| Стадия | Пятилетняя выживаемость в % | Основной вид терапии |
| 1 | 65 | Хирургический |
| 2 | 40 | Хирургический, комбинированный; |
| 3 | 20 | Лучевая, Химиотерапия; |
| 4 | 4-8 | Паллиативное, химиотерапия; |
Продолжительность жизни при периферическом раке правого легкого не различают от левого. То есть, правосторонняя и левосторонняя локализация не влияют на статистические показали прогноза выживаемости.
Причины периферического рака легкого
Причины формирования описываемой опухоли неизвестны – до сих пор непонятно, почему нормальные клетки легкого перерождаются в опухолевые.
В то же время выяснено, что на фоне ряда факторов периферический рак легкого возникает чаще. Это факторы:
- токсические;
- радиоактивные;
- экологические;
- наследственно-генетические;
- инфекционно-воспалительные;
- вредные привычки.
Токсические факторы — это агрессивные вещества, которые, попадая в организм, негативным образом влияют на его ткани – в том числе на легочную паренхиму. Они нарушают нормальные процессы деления и роста клеток, в результате чего и возникает опухоль. Это химические соединения, которые применяются в:
- промышленности;
- сельском хозяйстве;
- быту.
Радиоактивное облучение является одним из наиболее сильных провокаторов злокачественного перерождения тканей. Оно наблюдается в таких случаях, как:
- в медицине – при частом выполнении рентгенологических методов обследования и лучевой терапии (в случае лечения других злокачественных опухолей);
- в промышленности – при контакте с радиоактивными веществами и аппаратурой в силу выполнения профессиональных обязанностей;
- при случайном либо несанкционированном контакте с радиоактивными веществами или аппаратурой.
Роль экологических факторов в возникновении периферического рака легких резко возросла в течение последних десяти лет. В первую очередь, имеет значение проживание в условиях загрязненного атмосферного воздуха, а также употребление загрязненных продуктов питания и воды.
В возникновении периферического рака легкого прослеживается наследственно-генетическая связь. Гены, отвечающие за нормальное строение белков легочной паренхимы, могут быть повреждены при влиянии внешних факторов либо подвержены спонтанным мутациям – в измененном виде они передаются из поколения в поколение, из-за чего структура белков легочных тканей нарушается, возникает злокачественная опухоль.
Как и ряд других злокачественных новообразований легкого, описываемое заболевание чаще развивается на фоне инфекционно-воспалительных болезней легких либо непосредственно после того как человек ими переболеет.
Как правило, фоновыми оказываются туберкулез легких (поражение микобактериями туберкулеза) и хроническая пневмония (воспалительное, затянувшееся поражение легочной паренхимы).
Обратите внимание
Курение остается одним из самых опасных факторов, способствующих развитию периферического рака легких. Из всех пациентов, которым был поставлен данный диагноз, курили, по разным данным, от 65 до 80%. Как провокатора следует остерегаться не только активного курения, но и пассивного – вдыхания сигаретного дыма.
Риск возникновения периферического рака легких на фоне других вредных привычек меньше, но изучается роль употребления алкогольных напитков и наркотических препаратов.