Отек легких: причины, симптомы и признаки
Содержание:
Лечение
Терапия, направленная на ликвидацию отека легких, зависит от причин, по которым жидкость начала скапливаться, и тяжести состояния пациента. Рекомендовать лечение может только врач на основании проведенной диагностики. Принципы назначения лечения изложены в таблице:
|
Способ лечения |
|
|
Пневмония. |
Прием антибиотиков, противовирусных средств. |
|
Антибиотикотерапия, прием глюкокортикоидов. |
|
|
Травматические факторы. |
Дренирование, физиопроцедуры. |
|
Циррозные изменения печени (печеночный гидроторакс). |
Прием диуретиков, трансплантация печени. |
|
Онкологические заболевания. |
Механическое удаление экссудата (плевродез, плевроцентез). |
|
Заболевания сердца. |
Прием диуретиков и оптимизаторов сердечного ритма. |
|
Почечная недостаточность. |
Удаление жидкости из легких искусственным путем. |
Медикаментозное лечение
Инфекционная природа образования экссудата требует лечения с применением антибактериальных средств. Выбор препарата зависит от чувствительности организма-возбудителя к конкретной группе антибиотиков.
Для лечения традиционно используется пенициллиновая группа препаратов, которая представлена Амоксиклавом и Сультасином:
- название: Амоксиклав;
- описание: комбинированное средство системного действия, механизм основан на подавлении ферментной активности микроорганизмов;
- плюсы: высокая эффективность против большинства известных бактерий;
- минусы: нельзя принимать при дисфункции почек.
Полусинтетический антибиотик Сультасин имеет мало противопоказаний к приему и редко вызывает побочные явления:
- название: Сультасин;
- описание: антибиотик широкого спектра воздействия, имеет высокую степень проникновения в ткани и жидкости организма;
- плюсы: быстрое действие;
- минусы: плохо взаимодействует с препаратами других групп.
Наряду с антибиотиками лечение легочного отека предполагает прием противовоспалительных и десенсибилизирующих средств (новокаин, анальгин), диуретиков, препаратов, расширяющих бронхи (Эуфиллин) и регуляторов водно-электролитного баланса. Поддерживающая терапия заключается в посещении кабинета физиопроцедур, приеме антигистаминных препаратов.
Как откачивают жидкость из легких
Для того чтобы вывести экссудат из плевральной области при сложной форме заболевания применяется откачка жидкости из легких. Процедура проводится с применением местной анестезии. Область под лопаткой прокалывается специальной иглой и производится забор экссудата. Для онкобольных применяется метод заполнения полости противоопухолевыми веществами. Самый радикальный способ – это шунтирование. Устанавливаемый шунт переводит скопившуюся жидкость из плевральной полости в брюшную.
Прокол легкого для откачки жидкости
Искусственное выведение экссудата осуществляется путем прокола легкого. Техника заключается в следующем:
- с помощью ультразвука определяется местонахождение скопления экссудата;
- пациенту вводится анестетик местного действия, он занимает положение сидя, наклонившись вперед;
- в область между ребрами со стороны спины вводится игла;
- происходит откачка жидкости;
- вставляются катетеры, через которые экссудат продолжает выходить еще некоторое время.
Диагностика
Обнаруженные симптомы жидкости в легких требуют незамедлительного обращения к врачу. Для постановки диагноза специалист проводит осмотр пациента, собирает информацию о жалобах и выписывает направление на прохождение комплексной диагностики. Процесс диагностирования болезни заключается в сдаче анализа крови (биохимический, газовый состав, свертываемость) и проведении рентгенографии грудной клетки.
В случае обнаружения скопления экссудата, проводятся дополнительные обследования на предмет выявления причины его возникновения, которые могут включать:
- измерение давления в легочных артериях;
- диагностика работы сердечной мышцы;
- обследование головного мозга;
- компьютерная томография;
- ультразвуковое исследование внутренних органов;
- оценка функций печени.
При постановке диагноза особое внимание уделяется истории болезни пациента, анализу сопутствующих заболеваний, оценка симптомов и признаков, которые можно увидеть при медицинском осмотре. Вид лабораторных исследований назначается в соответствии с клиническими характеристиками конкретного случая
Для постановки правильного диагноза обычно назначают:
- общий анализ крови и мочи;
- электрокардиограмму;
- рентген грудной клетки;
- эхокардиография.
Если необходимо оценить давление в левом желудочке, то проводят катетеризацию сердца. При подозрении на ишемическую болезнь сердца делают коронарную ангиографию. Для подтверждения подозрения на легочную эмболию назначают компьютерную томографию.
Помимо клинического осмотра врач назначает дополнительные методы исследования – лабораторные и инструментальные.
Изменения в общем анализе крови связаны с основным заболеванием. Воспалительная природа плеврита может обусловить увеличение СОЭ и количества нейтрофилов.
Плевральная пункция
Основа диагностики плеврита – плевральная пункция и исследование полученного выпота. Некоторые особенности жидкости, позволяющие определить тот или иной вид патологии:
- белок более 30 г/л – воспалительный выпот (экссудат);
- соотношение белок плевральной жидкости / белок плазмы более 0,5 – экссудат;
- соотношение ЛДГ (лактатдегидрогеназа) плевральной жидкости / ЛДГ плазмы более 0,6 – экссудат;
- положительная проба Ривальта (качественная реакция на белок) – экссудат;
- эритроциты – возможна опухоль, инфаркт легкого или его травма;
- амилаза – возможны заболевания щитовидной железы, травма пищевода, иногда это является признаком опухоли;
- рН ниже 7,3 – туберкулез или опухоль; менее 7,2 при пневмонии – вероятна эмпиема плевры.
Рентгенограмма при плеврите
Инструментальные методы:
- рентгенография легких в прямой и боковой проекциях;
- оптимальный вариант – компьютерная томография, позволяющая увидеть детальное изображение легких и плевры, диагностировать болезнь на ранней стадии, предположить злокачественный характер поражения, проконтролировать плевральную пункцию;
- ультразвуковое исследование помогает точно установить объем накопившейся жидкости и определить наилучшую точку для проведения пункции;
- торакоскопия – исследование плевральной полости с помощью видеоэндоскопа через небольшой прокол в грудной стенке, позволяющее осмотреть листки плевры и взять биопсию из пораженного участка.
Больному назначается ЭКГ для исключения инфаркта миокарда. Исследование функции внешнего дыхания проводится для уточнения выраженности дыхательных расстройств. При большом выпоте ЖЕЛ и ФЖЕЛ снижаются, показатель ОФВ1 остается в норме (рестриктивный тип нарушений).
Симптомы
Степень тяжести клинических признаков напрямую зависит от объема накопившейся в легких жидкости. Патологическое состояние отмечается следующими симптомами:
- Частая одышка. Признак является основным, указывающим на плеврит. При постепенном усугублении заболевания одышка прогрессирует. Симптоматика проявляется даже в спокойном состоянии, застает больного врасплох. Острая форма заболевания способна спровоцировать дыхательную недостаточность.
- Болевые ощущения в нижней части грудной клетки, усиливающиеся при приступе кашля.
- Сильный кашель. При большом объеме накопившейся жидкости больной начинает отхаркивать слизь.
- Головокружения.
- Учащение пульса.
- Приступы тревоги, способные вызвать нервное расстройство.
- Кислородное голодание, протекающее с посинением кожных покровов.
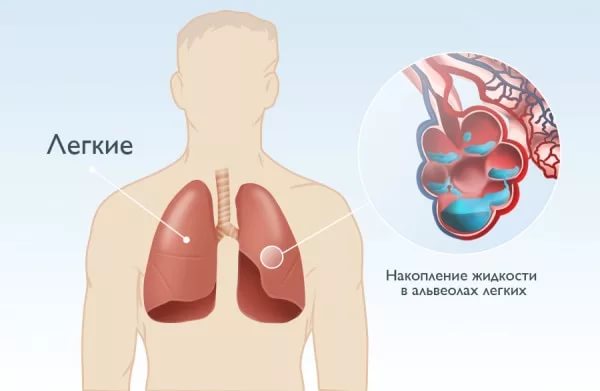
Обычно после сна у больного появляются внезапные приступы кашля и одышка. Эти неприятные симптомы в течение дня могут усиливаться под воздействием физического перенапряжения, стрессовых ситуаций или переохлаждения тела. У пациентов с сердечной недостаточностью ночные приступы могут спровоцировать бессонницу.
Если даже приступы кашля не представляют серьезную угрозу для жизни, они усугубляют психологическое состояние пациента. Выработка и отхаркивание слизи вызывает панику. Одновременно у человека возникает озноб, температура тела падает ниже нормального значения.
При обнаружении представленных признаков отека легких необходимо срочно доставить больного в медицинское учреждение. Если не принять экстренные меры, то человек может просто задохнуться.
Вопрос от Ирины Соловьевой из Самары:
Здравствуйте! Моему отцу 60 лет, стали замечать у него одышку, она возникала спонтанно. Сразу же обратились к пульмонологу, который обнаружил у него жидкость в легких. Насколько опасно подобное состояние и сколько живут с водой в лёгких? Как правильно лечить?
Ответ медицинского специалиста:
Вода в легких является серьезным симптомом, требующим незамедлительного лечения. Он характеризуется скоплением жидкости в тканях органов. Иногда подобный патологический процесс именуют отеком легких. Если скопление воды не удалить своевременно, то значительно возрастает риск развития серьезных осложнений, в худшем случае заболевание заканчивается летальным исходом.
При своевременном обращении за врачебной помощью и соблюдении назначенного режима лечения и рекомендаций специалиста, прогноз при скоплении жидкости в органах дыхания является благоприятным. Поэтому, сколько проживет пациент с водой в лёгких, зависит от определенного случая, истории болезни, индивидуальных особенностей организма, отношения к собственному здоровью.
Незначительное присутствие жидкости не способно нанести особого вреда организму пациента. Но тяжело протекающее заболевание провоцирует нарушение эластичности тканей органов дыхания, что отрицательно сказывается на газообмене, вследствие чего возникает недостаток кислорода. Результатом данного состояния является поражение нервной системы и головного мозга. Самое опасное последствие заполнения легких жидкостью – наступление смерти.
Сколько проживет с водой в легких пациент — зависит от причин, что спровоцировали патологию. Если жидкость появилась из-за сердечной недостаточности, то для устранения проблемы достаточно использовать диуретики. Терапия заболевания может протекать амбулаторно только при условии, что патология не прогрессирует.
Если заполнение водой органов дыхания возникло из-за почечной недостаточности, показан диализ.
При онкологии терапия будет сложной. Облегчение носит временный эффект. Применяются медикаментозные средства, такие как диуретики, средства, расширяющие гладкие ткани мышц. Чаще всего не прибегают к хирургическому вмешательству.
Если причиной патологии выступает злокачественный плеврит, лечебные мероприятия существенно отличаются. Требуется проведение плевроцентеза, при котором удаляется вода из легких.
Только квалифицированный специалист способен назначить адекватную терапию, позволяющую полностью избавиться от симптома и его последствий, если больной вовремя к нему обратился. Поэтому категорически запрещается заниматься самолечением народными средствами или назначать прием каких-либо препаратов, которые только нанесут вред организму.
Если в легких вода и тускнеют глаза. Жидкость в легких: причины появления, как вывести
Жидкость в легких или отек представляет собой скопление жидкости в тканях легких. Такая патология возникает в результате некоторых воспалительных заболеваний (туберкулез, пневмония,).
Если вовремя не среагировать и не избавиться от данной жидкости, может быть нагноение, которое прорвется и попадет в грудную клетку, что приведет к весьма печальным осложнениям. Поэтому, если вы заметили у себя какие-либо нижеперечисленные симптомы, необходимо в срочном порядке обратиться к врачу.
Причины появления
Характерные признаки пневмонии (воспаление легких) : повышенная температура, снижение аппетита, слабость, вялость, затруднение дыхания, одышка и кашель. Кашель может быть как сухой, так и с выделением мокроты. Если при кашле появляется боль в груди, то это уже экстренные звоночки пневмонии, которая раздражает плевру (ткань, которая с одной стороны покрывает легкое, с другой стороны – прилегает к грудной клетке).
Плеврит легких – чаще всего возникает из-за осложнения воспаления легких. Возможные причины плеврита: бактериальная или вирусная инфекция, туберкулез, онкологические заболевания. Все это может привести к одному итогу – начинает накапливаться жидкость в плевральной полости, далее теряется эластичность плевры, затрудняется процесс дыхания, появляется сильная боль в области груди.
Но это не единственная причина образования отека. Причины появления жидкости также могут быть следующими:
- сердечная недостаточность. При этом наблюдается повышенное давление в легочной артерии (см. « Что делать при высоком давлении ?») из-за инфаркта, порока или аритмии сердца происходит застой крови в легких и, как следствие, попадание избыточной жидкости в легкие;
- травмы;
- заболевания, травмы или операция на головном мозге;
- интоксикация в результате отравления химикатами, наркотиками;
- злокачественная опухоль.
В результате наличия этих причин происходит застой крови и нарушение газообмена между организмом и окружающей средой. Легочные структурные единицы, альвеолы заполняются жидкостью вместо крови, которая просачивается через стенки кровеносных сосудов. Это происходит в результате механического повреждения стенок сосудов, либо их повреждения в результате избыточного давления.
Симптомы наличия жидкости в легких
Жидкость в легких является довольно опасным состоянием
Очень важно знать его симптомы. В первую очередь у человека появляется одышка – результат недостаточного насыщения крови кислородом
Одышка приводит к гипоксии (кислородное голодание) органов и тканей. Как правило, одышка постепенно усиливается – по мере увеличения отека легких. Дыхание при отеке затруднено, учащено.
У некоторых больных чувствуетсяили в нижней части легких. Очень часто одышка сопровождается прерывистыми покашливаниями. С развитием болезни и ее усугублением усиливается кашель и количество отхаркиваемой слизи.
При значительном количестве влаги в трахеи дышать становится практически невозможно, у больного бледнеет лицо и холодеют руки. Симптомом отека легких является и беспокойство больного, чувство страха перед смертью.
При обнаружении первых симптомов данной болезни необходимо сразу госпитализировать больного – в большинстве случаев отек легких приводит к летальному исходу. Наличие отека легко диагностируется при помощи рентгена – на снимке хорошо видна область, в которой скопилось слишком много жидкости. В лечении самое главное – устранить причину скопления воды и снизить кислородное голодание.
Способы лечения при обнаружении жидкости в легких
Любое лечение отека должно проводиться под постоянным наблюдением врача. При сердечной недостаточности снижение количества жидкости в легких достигается приемом мочегонных препаратов в комплексе с сердечными препаратами. Для снижения гипоксии проводятся кислородные ингаляции.
При интоксикации в результате инфекции или отравления назначается курс антибиотиков, назначаются препараты, выводящие из организма продукты жизнедеятельности микробов и токсины. В серьезных случаях и при тяжелом течении болезни жидкость откачивают искусственно, путем введения в полость легких катетера.
Лечение рассматриваемой болезни – процесс сложный, и очень важно не совершить ошибок, так как последствия болезни очень тяжелые. При подозрении на отек ни в коем случае нельзя самостоятельно облегчать состояние или надеяться, что «отлежусь пару дней, и все пройдет»
Такое халатное отношению к состоянию может стоить жизни.
Симптомы
Со временем в отёчной плевральной полости собирается много жидкости, и появляются характерные симптомы:
- тяжесть в грудной клетке, чувство сдавленности;
- ощущение, будто инородный предмет попал в лёгкое;
- ноющая и колющая боль в области больного лёгкого;
- одышка даже при небольшой физической нагрузке, ощущается «комок в горле»;
- кашель с надрывом не проходящий в течение долгого времени;
- субфебрильная температура тела;
- выделение густой мокроты.
Отёк лёгких чрезвычайно опасное состояние, симптомы которого образуются очень стремительно, в течение нескольких часов. Чем опасна жидкость при этой патологии? Проявления отёка лёгкого могут послужить причиной приступа удушья, который без своевременной помощи может закончиться даже смертью пациента.
Типичные признаки скопления воды зависят от количества жидкости в дыхательных органах и локализации.
Выделяют несколько типичных проявлений заболевания:
- нарастающая одышка, вначале от физической нагрузки, а потом и в состоянии покоя;
- общая слабость, снижение работоспособности;
- кашель с выделением слизи и пены из носа и рта;
- ощущение боли в нижней или боковой области грудины (боль нарастает при физической нагрузке или кашле);
- нарушения дыхания (слышны булькающие звуки и хрипы);
- головокружение, предобморочное состояние;
- синюшность или бледность кожи;
- онемение рук и ног;
- озноб, постоянно ощущается «холодок»;
- повышение потоотделения, холодный липкий пот;
- тахикардия (учащённое сердцебиение);
- повышение нервной возбудимости.
При появлении подобных симптомов требуется незамедлительно начинать лечение, по возможности вывести воду из дыхательных путей и провести процедуры для восстановления дыхания, чтобы избежать тяжёлых последствий.
Причины
Скопление жидкости в легочной ткани обусловлено неправильным воздухообменом. Отек бронхов провоцируют повреждения кровеносных сосудов и повышение их проницаемости.
Патологическое состояние может быть вызвано механическим или физиологическим воздействием. Отмечают несколько факторов, способных спровоцировать накопление жидкости в легких:
- Кардиологические проблемы:
- инфаркт миокарда левого желудочка;
- сердечная недостаточность ;
- слабый пульс;
- аритмия;
- осложнения после АКШ;
- сердечные пороки.
- Травмы грудной клетки и дыхательных путей.
- Воспалительные заболевания бронхов:
- туберкулез;
- плеврит;
- пневмония.
- Хронические заболевания легких (астма, ХОБЛ).
- Травмы головного мозга и последствия операции на нем.
- Интоксикация химическими соединениями.
- Почечная недостаточность.
- Заболевания печени (печеночная недостаточность, цирроз).
- Пневмоторакс — скопление газа в плевральной полости легких.
- Злокачественные образования.
2-миллиметровый слой жидкости в плевре считается нормальным. При превышении данной отметки диагностируют плеврит, то есть отек легких. Установить истинную причину заболевания врачи могут по форме и характеру состава жидкости.
В некоторых случаях тяжелое течение плеврита связывают с онкологическими процессами. О наличии воспалительного процесса или сильного отека можно судить по гною в жидкости.
При онкологии вода в легких скапливается постепенно и достигает больших объемов, образуя преграду для нормального сокращения бронхов. Вследствие этого у человека развивается дыхательная недостаточность.
Плеврит развивается при злокачественных опухолях по следующим причинам:
- Осложнения после лучевой терапии или вследствие радикального удаления пораженных органов.
- Метастаз, нарушивший отток лимфы и вызвавший застой жидкости, выделяющейся из мелких кровеносных сосудов при воспалении.
- Увеличение в размерах первичной опухоли, которая затрагивает ближайшие лимфатические узлы.
- Понижение онкотического давления в терминальной стадии рака. Данное состояние приводит к понижению уровня общего белка до критического значения.
- Частичная или полная блокада просвета в бронхах, приводящая к уменьшению плеврального давления и скоплению жидкости в легких.
- Повышенная проницаемость плевральных листков.
Последние стадии рака приводят к непоправимым последствиям, одно из которых — отек легких. Скопление жидкости в бронхах происходит из-за полного истощения всех ресурсов организма.
Сахарный диабет также может быть причиной застоя воды. Провоцируется плеврит повышенным уровнем сахара в крови, которое способствует распространению инфекционных микроорганизмов и развитию воспалительных процессов.
Неотложная помощь
Знание методов оказания первой помощи при отеке лёгких позволяет избежать развития необратимых осложнений и предотвратить летальный исход. В первую очередь необходимо:
вызвать скорую помощь. Следует учитывать возможность стремительного развития болезни и не ожидать возможного улучшения состояния больного;
усадить человека, придав ему вертикальное положение, ноги при этом опускаются вниз. Категорически запрещается укладывать больного горизонтально;
избавиться от стесняющей дыхание и движение одежды, снять галстук;
обеспечить доступ свежего воздуха;
для снижения нагрузки на сердечную мышцу рекомендуется наложить жгуты на верхнюю часть бедер на срок до 20 минут
При этом важно не допустить полного исчезновения пульса. Процедуру можно повторить несколько раз
Наложение венозных турникетов противопоказано при склонности к образованию тромбов;
принять таблетку нитроглицерина для облегчения оттока крови;
своевременно убирать пену, выделяемую при кашле. Снизить ее образование поможет регулярное прикладывание к носу и рту салфетки, смоченной в медицинском спирте или водке;
обеспечить внутривенное введение диуретика – мочегонного препарата («Лазикс») для ускорения процесса выведения жидкости из лёгких;
принять успокоительное средство, например, настойку валерианы или пустырника;
при возможности воспользоваться кислородной маской.
Большинством специалистов признается эффективность кровопускания для снижения давления в малом круге кровообращения, позволяющее значительно уменьшить застойные явления в легких. Объем отнимаемой крови не должен быть меньше 300 мл.
Прочие медицинские манипуляции выполняются в условиях стационара под строгим контролем реаниматологов.
Причины
Все причины скопления жидкости в легких обусловлены неправильным воздухообменом в тканях этого органа, к чему приводит нарушение целостности стенок кровеносных сосудов или их повышенная проницаемость. Такую патологию может вызвать как механическое, так и физиологическое воздействие, которое обеспечивают следующие факторы:
Несмотря на это, наиболее частыми симптомами являются.
- Боль в груди: это ухудшается при кашле или когда больной глубоко дышит.
- Трудность дыхания или одышка.
- Лихорадка.
- Гипо: вызвано непроизвольным движением диафрагмы.
Одним из симптомов плеврального выпота является кашель.
По словам Кармена Маррона Фернандеса из Службы торакальной хирургии Госпиталя Доц де Октабр в Мадриде, «лечение причины, которая его вызывает, может предотвратить ее появление». Кроме того, очень важна точная и ранняя диагностика происхождения плеврального выпота.
- кардиологические проблемы: слабый пульс, аритмия, сердечная недостаточность, сердечные пороки, инфаркт;
- воспалительные заболевания тканей легких – плеврит, пневмония, туберкулез;
- травмы грудной клетки и дыхательных органов;
- обструктивные заболевания легких – астма, хроническая обструктивная болезнь легких (ХОБЛ);
- отравление химическими соединениями;
- травмы головного мозга и оперативное вмешательство;
- заболевания печени: цирроз, печеночная недостаточность;
- почечная недостаточность;
- злокачественные образования;
- пневмоторакс – скопление газа в плевральной полости, окружающей легкие.
Нормальным считается двухмиллиметровый слой жидкости в плевре, если же он больше, то речь идет о плеврите, то есть о скоплении излишней жидкости, отеке.
Когда диагноз жидкости в легком подтверждается, последствия могут быть предсказаны путем раннего дренирования этой жидкости, говорит Браун. Эта патология делится на два типа в соответствии с этиологией или происхождением их. Трансудат: он вызван жидкостью, которая фильтруется из-за высокого давления крови. Трансудат обычно вызван главным образом сердечной недостаточностью и, в меньшей степени, циррозом печени. Эксудат: в этом происхождение может варьироваться, наиболее частыми являются: закупорка сосудов, туберкулез, пневмония, поражения легких или опухоли. В этих случаях плевры здоровы.
. Есть также ситуации злого разлива.
Ее состав может быть различным в зависимости от формы и характера заболевания.
Причина появления жидкости с кровью в легких связана с тяжелым течением плеврита, которое может быть характерно для онкологических болезней. Если в жидкости присутствует гной, то это тоже свидетельствует о сильном отеке и наличии воспалительного процесса.
Когда жидкость проявляется в плевре, главная цель врача состоит в том, чтобы слить ее, предотвратить ее повторное накопление и попытаться выяснить причину, по которой она была сохранена. Техника, наиболее используемая для удаления жидкости, — это торацентез, что приводит к прекращению давления на сундук и позволяет ему расширяться. Затем лечение, получаемое пациенту, зависит от того, является ли эффузия транссудатом или экссудатом.
Диуретики, согласно Брауну, являются основой лечения плеврального выпота, если это транссудатный тип, потому что они эффективны при лечении сердечной недостаточности
Напротив, если он истощается, важно будет лечить происхождение заболевания, например, если оно было вызвано инфекцией. Наиболее эффективными являются антибиотики
На появление жидкости в легких могут повлиять заболевания, подавляющие нормальное функционирование иммунной системы. К таковым относится сахарный диабет.
Причиной появления жидкости в легких при сахарном диабете часто является пневмония. Повышенный уровень сахара в крови способствует распространению инфекции и развитию воспалительного процесса, что зачастую сопровождается скоплением жидкости в плевральной полости.
У пациентов с раком плевральная пробирка обычно используется в течение нескольких дней для удаления жидкости, которая накапливается в легких. Лечение сочетается с самим собой, чтобы вылечить рак, например, химиотерапию или лучевую терапию, а в более сложных случаях для ее удаления используется операция.
Причины возникновения отека легких
Это заболевание может вызвать респираторную недостаточность, которая лечится, прикладывая больной кислород и дренаж для избытка жидкости. Если плевральный выпот становится инфицированным, может возникнуть паклифурит и респираторная недостаточность. Если заболевание вызвано травмой, это может привести к пневмотораксу. Воздух также может накапливаться путем торацентеза, необходимого для слива жидкости.
Почему в лёгких скапливается жидкость
Если скапливается жидкость в легких, это всегда говорит о наличии какого-либо заболевания. Такое явление может наблюдаться в следующих случаях:
- При сердечной недостаточности. Из-за этого повышается давление в лёгочной артерии, что и приводит к накоплению жидкости в пределах органа.
- Из-за нарушений структуры сосудов. От этого нарушается их проницаемость, кровь попадает в лёгкие через их стенки и остаётся там.
- При пневмонии. Происходит воспаление плевры, в области которой накапливается гнойный экссудат. Пневмония обычно бывает от сильного переохлаждения организма, поэтому для её предотвращения нужно одеваться по погоде и не находиться долго на холоде.
- Опухоли в лёгких. Из-за них нарушается кровообращение в пределах органов, наблюдаются застойные явления в них.
- Туберкулёз. В этом случае в лёгких накапливается гнойная мокрота, частицы крови и лёгочной ткани из-за начала распада органа.
- Травмы в области грудной клетки. Они приводят к различным разрывам, что влечёт за собой накопление экссудата. Жидкость образуется постепенно, также больной отмечает сильные боли в области травмы. Возможно посинение места, на которое пришёлся удар.
- Заболевания внутренних органов, ведущие за собой воспалительный процесс в области плевры. Часто это происходит при циррозе печени.
Патология может появиться после операции на сердце. Орган начинает работать с некоторыми сбоями, поэтому возможен заброс крови в лёгкие. Это довольно часто явление, возникает примерно через 1-2 недели после операции, поэтому врачи подготавливают пациента к возможным осложнениям заранее.
Вода в лёгких может оказаться также извне. Например, если человек захлебнулся. Часть жидкости может остаться в дыхательных путях, а затем она попадёт и в главный орган дыхания.
Каждая из вышеперечисленных патологий по-своему опасна. Чем быстрее начать лечение, тем больше шансов, что быстро наступит выздоровление, не спровоцировав серьёзных осложнений.
Откуда берется жидкость в легких?
Чаще всего плеврит является следствием различных заболеваний дыхательной системы. Причинами плеврита могут быть:
- инфекционные и воспалительные заболевания легких;
- воспаление легочной ткани вследствие ;
- ревматизм;
- сердечная недостаточность;
- онкологические заболевания;
- травмы грудной клетки
Тело плевры состоит из мельчайших кровеносных и лимфатических сосудов, клеток, волокон и межклеточной жидкости. Скопление жидкости в легких развивается вследствие повышения или из-за механического нарушения их целостности.
Под воздействием инфекционных или аутоиммунных процессов, а также других факторов, имеющих значение в развитии плеврита, повышается проницаемость сосудов плевры — жидкая часть плазмы крови и белки просачиваются в плевральную полость и скапливаются в виде жидкости в нижней ее части.