Причины и лечение легочного кровотечения
Содержание:
Кровотечения при туберкулёзе
Кровохаркание при кашле с давнего времени считалось явным признаком туберкулёза лёгких. В те времена это заболевание не лечилось, и если у больного появился кашель с кровью, он понимал, что обречён на мучительную смерть.
В наше время туберкулёз остаётся одной из самых частых причин кровотечения из лёгких. Оно может возникнуть при любой форме туберкулёза – инфильтративной, гематогенной или фиброзно-кавернозной. Как правило, кровотечение не обильное и само по себе не является угрозой для жизни больного. Но усиление кровотечения может возникнуть в любой момент.
Часто, больные простудными заболеваниями лёгочной системы не спешат обращаться к врачу, надеясь, что всё пройдёт само. Но при появлении крови в мокроте бегут за помощью.
Легочное кровотечение
- Выделение при кашле алой крови или ее сгустков из дыхательных путей.
- Часть выделенной крови пенистая.
- Бледность кожных покровов.
- Кожа покрывается холодным липким потом.
- Одышка.
- Учащенное сердцебиение.
- Снижение артериального (кровяного) давления.
- Чувство страха.
- Шум в ушах.
- Головокружение.
- При массивном кровотечении – обморок.
Различают кровохарканье и легочное кровотечение.
- Кровохарканье – это выделение (откашливание) из бронхов и легких крови в виде прожилок и примеси крови в мокроте, окрашенных кровью плевков. Объем выделяемой крови не превышает 50 мл в сутки.
- Легочное кровотечение – это истечение алой крови или сгустков из дыхательных путей:
- малое (50-100 мл в сутки);
- среднее (100-500 мл в сутки);
- профузное (массивное) легочное кровотечение (свыше 500 мл крови в сутки).
- Инфекционные заболевания, приводящие к разрушению легочной ткани: туберкулез (инфекционное заболевание, вызываемое микобактерией туберкулеза), гангрена легкого (состояние, характеризующееся омертвлением и гнойно-гнилостным распадом легочной ткани), абсцесс легкого, бронхоэктазы.
- Грибковые и паразитарные поражения легких (например, аспергиллез).
- Пневмосклероз.
- Опухолевые заболевания (например, рак легкого).
- Сердечно-сосудистые заболевания (например, тромбоэмболия легочной артерии).
- Травмы грудной клетки (например, перелом ребер).
- Системные (поражающие многие органы и системы) заболевания неизвестной природы (идиопатический гемосидероз легких, гранулематоз Вегенера, синдром Гудпасчера).
- Нарушение свертываемости крови при длительном и неадекватном приеме антикоагулянтов (препараты, разжижающие кровь).
- Легочное кровотечение определяется визуально: истечение алой крови или ее сгустков из дыхательных путей.
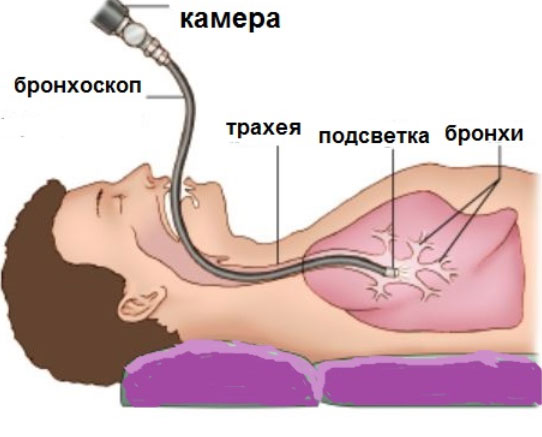
- Бронхоскопия – метод, позволяющий осмотреть дыхательные пути изнутри, определить источник кровотечения и произвести манипуляции по остановке кровотечения.
- Для выявления заболевания, послужившего причиной кровохарканья, пациенту могут быть предложены следующие методы обследования:
- общий осмотр (осмотр кожных покровов, грудной клетки, выслушивание легких с помощью фонендоскопа);
- общий анализ крови;
- коагулограмма – исследование крови на ее способность к свертыванию;
- анализ мокроты;
- рентгенография органов грудной клетки;
- компьютерная томография (КТ) органов грудной клетки;
- ангиопульмонография – исследование сосудов легких с помощью вводимого в сосуды контрастного вещества (выделяется на снимках при проведении рентгенографии и позволяет определить наличие патологических изменений в сосудах легких);
- биопсия – взятие кусочка легочной ткани для исследования на клеточный состав.
- Возможна также консультация хирурга.
- Обеспечение больному полусидячего положения с опущенными вниз ногами.
- Удаление крови из дыхательных путей (отсасывание с помощью специальных аппаратов).
- Введение кровоостанавливающих препаратов.
- Лечебная бронхоскопия – метод, позволяющий осмотреть дыхательные пути изнутри, определить источник кровотечения и произвести манипуляции по остановке кровотечения: закупорка кровоточащего сосуда с помощью специальных средств.
- Оперативное лечение – открытая операция на легких с ушиванием кровоточащего сосуда или удалением части легкого.
- При большом объеме потерянной крови – переливание крови и ее компонентов, введение препаратов, восстанавливающих объем циркулирующей крови.
- Антибиотики – для профилактики присоединения инфекции.
- Лечение основного заболевания, приведшего к легочному кровотечению.
- Дыхательная недостаточность.
- Асфиксия.
- Присоединение инфекции с развитием пневмонии.
- Анемия – дефицит эритроцитов (красные клетки крови) и гемоглобина (белок, переносящий кислород) в крови.
- При массивном легочном кровотечении возможен летальный исход.
- Своевременное выявление и лечение заболеваний дыхательной, сердечно-сосудистой систем, системных заболеваний (поражающих многие органы).
- Периодический контроль за состоянием свертывающей системы крови при приеме антикоагулянтов (препараты, разжижающие кровь).
- Избегание травм грудной клетки.
Диагностика
Клинические проявления легочного кровотечения, также как диагностическая и лечебная тактика, зависят от его интенсивности. При кровохарканье (степень I) состояние больного, как правило, не страдает. При массивном (степень II) или профузном (степень III) кровотечении кровь поступает полным ртом, пациент не успевает ее откашливать, быстро появляются признаки дыхательной недостаточности — вследствие аспирации геморрагической жидкости в бронхи здорового легкого развивается асфиксия.
При степени I легочного кровотечения (кровохарканье) возможно проведение рентгенологического обследования (прежде всего КТ), которое позволяет установить его причину и определить объем поражения легких. После этого необходимо выполнить фибробронхоскопию.
При степени II (массивное легочное кровотечение) необходимо использовать наиболее оперативные и максимально информативные методы диагностики с учетом того обстоятельства, что именно в первые часы летальность при геморрагическом синдроме наиболее высока. Именно поэтому первостепенное значение имеет эндоскопическое исследование.
Топическая диагностика источника кровотечения (сегмента, доли, легкого) возможна только при проведении неотложной трахеобронхоскопии. Сегментарную локализацию кровоточащего сосуда удается определить при легочном кровотечении степени I, долевую — при степени II, при степени III можно установить только сторону кровотечения.
Абсолютных противопоказаний для выполнения трахеобронхоскопии нет. Относительными противопоказаниями могут считаться выраженные формы кифосколиоза, деформирующие процессы челюстно-лицевой области, терминальное состояние. При массивном кровотечении из нижних дыхательных путей необходимо ограничиться осмотром трахеи и главных бронхов и сразу приступать к лечебным манипуляциям.
Точно установить источник кровотечения и его локализацию можно только с помощью бронхиальной артериографии, реже – ангиопульмонографии, при которых проводится контрастирование поврежденного сосуда.
Катетеризация бронхиальных артерий осуществляется путем пункции бедренной артерии и ретроградного проведения катетера по методике Сельдингера в грудной отдел аорты.
Поиск устьев бронхиальных артерий осуществляют на уровне IV-VI грудных позвонков, чаще в промежутке, отграниченном воздушным столбом левого главного бронха. Как правило, обнаружить устья правых бронхиальных артерий, расположенных на правой боковой стенке аорты, нетрудно. Сложнее исследовать левые бронхиальные артерии и общий бронхиальный ствол, поскольку эти сосуды обычно отходят от передней стенки аорты, и фиксация зонда в их устьях затруднена. Целесообразно иметь панель катетеров с разными углами изгиба и длиной дистального кончика. Это позволяет сократить количество неудачных исследований.
Перед инъекцией контрастного вещества обязателен новокаиновый тест (10 мл 0,5%-го раствора прокаина) для предупреждения повреждения спинного мозга и уменьшения болевого синдрома при попадании катетера в межреберную артерию.
Ангиографические признаки легочного кровотечения разделяются на прямые и косвенные. К прямым симптомам относятся экстравазация контрастированной крови на высоте кровотечения и тромбоз ветвей бронхиальной артерии в ближайшем постгеморрагическом периоде.
Среди косвенных симптомов легочного кровотечения наиболее информативна периартериальная диффузия контрастного вещества. На ангиограммах она характеризуется исчезновением контуров сосуда, локальным избыточным пропитыванием периваскулярной и перибронхиальной клетчатки контрастным веществом. В отличие от экстравазации, периартериальное пропитывание менее интенсивно и не имеет отчетливой границы с окружающими тканями.
При ангиографии возможно установление причины кровотечения, т.е. первичного заболевания. К редким причинам легочных кровотечений относятся аортолегочные свищи, обычно сопровождающиеся массивными геморрагиями.
Бронхоскопия и ангиография — ведущие методы топической диагностики легочного кровотечения, как правило, трансформирующиеся в лечебные гемостатические процедуры.
Легочное кровотечение: причины, формы, симптоматика, тактика лечения
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
Использование материалов сайта только по согласованию с администрацией.
Легочное кровотечение – тяжелое состояние, обусловленное истечением крови в просвет бронхов и требующее оказания неотложной медицинской помощи. Это опасное осложнение различных гематологических, респираторных и кардиологических заболеваний. Данная патология получила второе название – синдром диффузного альвеолярного кровотечения. Кровянистые выделения из бронхиальных и легочных сосудов образуются в результате нарушения их целостности и распада легочной тканей. Интенсивная потеря крови резко ухудшает самочувствие больных, нарушая работу сердца, сосудов, респираторного тракта и органов кроветворения.
Легочное кровотечение, вызванное травматическим повреждением или воздействием химических веществ, является самостоятельным заболеванием. Его опасность для организма больного определяется уровнем поражения и его интенсивностью. Кровохарканье не угрожает жизни пациента и считается менее опасным для здоровья. Оно возникает при повреждении трахеобронхиального дерева, заболеваниях гортани или глотки. При этом объем кровопотери составляет в среднем 50 мл в сутки. Основной причиной патологии является непосредственное повреждение основного сосудистого пучка легких.
Легочное кровотечение подразделяют на три основные формы:
- Малая — потеря крови до 100 мл/сут,
внутреннее легочное кровотечение с развитием гемоторакса
Средняя — выделение крови до 500 мл/сут,
Большая — выделение более 500 мл/сут.
Самыми опасными считаются массивные по объему кровотечения, которые возникают спонтанно за короткий промежуток времени и часто заканчиваются смертью от острой асфиксии.
Легочное кровотечение также бывает:
- Внутренним с развитием гемоторакса,
- Наружным,
- Смешанным.
Лечение легочного кровотечения
В условиях стационара больному будет оказана следующая помощь:
- Будет сделан рентген, который позволит определить, поражение какого органа вызвало легочное кровотечение.
- Проведут бронхоскопию для выявления источника кровотечения и его устранения.
- Сделают терапию медикаментами.
- Проведут хирургическую операцию, если она потребуется.
Справка!
Терапия, в первую очередь, направлена на устранение первопричины легочного кровотечения.
В больнице проводят терапию следующими препаратами:
- Гемостатиками для остановки ЛК.
- Гипотензивными веществами для снижения артериального давления.
- Болеутоляющими.
- Средствами от кашля.
- Иммунодепрессантами.
- Десенсибилизирующими веществами для ослабления аллергических реакций.
- Кардиотониками.
Более тяжелые формы заболевания нуждаются в оперативном вмешательстве. Для устранения ЛК в хирургии используют следующие методы:
- Рентген-эндоваскулярную окклюзию, направленную на хирургию кровеносных сосудов через кожные покровы.
- Удаление части органа и органа в целом.
- Коллапсотерапию.
- Торакопластику.
- Перевязку артерии.
- Пневмотомию.
Диагностика
Диагностикой и лечение такого опасного состояния, как легочное кровотечение, занимаются врачи различных специальностей.
Наиболее информативными диагностическими методами являются:
- Общий визуальный осмотр, перкуссия, аускультация,
- Рентгенологическое или ультразвуковое исследование легких,
- Магнитно-резонансная или компьютерная томография,
- Бронхиальная артериография.
- Ангиопульмонография,
- Эхокардиография – для исключения митрального стеноза,
- Общий анализ крови и коагулограмма,
- Микробиологическое исследование мокроты проводят с целью определения этиологии кровотечения,
-
ПЦР,
- Серологические тесты.
Бронхоскопия чаще всего применяется для обнаружения источника кровотечения. Во время процедуры медицинские работники берут на анализ промывные воды, выполняют биопсию из патологически измененной зоны, производят манипуляции по остановке кровотечения.
Рецидивирующие легочные кровотечения обнаруживают путем проведения контрастной рентгенодиагностики. Контрастное вещество вводят через катетер в периферическую артерию, и спустя некоторое время делают серию снимков.
Первая помощь и терапия
Важно вовремя распознать опасность и передать больного в руки специалистов. Если у пациента диагностировано легочное кровотечение, первая помощь заключается в придании ему того положения, в котором лучше всего отходит кровь – на противоположном от очага боку с опущенной головой
Затем следует вызвать бригаду скорой помощи.
Справочно. Терапия данного состояния делится на три вида: консервативная, малоинвазивная и хирургическая.
Первая используется при небольших кровотечениях, а также в качестве неотложной помощи.
Пациенту необходимо ввести следующие препараты:
Противокашлевые
Каждый приступ кашля провоцирует кровотечение, потому важно прекратить приступы. Вводят препараты кодеина или морфина.
Гемостатики
Их введение является попыткой остановить кровотечение консервативно. Вводят аминокапроновую кислоту или этамзилат.
Сосудосуживающие препараты. Чем меньше просвет сосуда, тем меньше крови через него выйдет наружу, и тем быстрее возникнет в нем тромб. С этой целью вводят адреналин.
В том случае если консервативное лечение не дало эффекта, переходят к малоинвазивным методам. К ним относятся:
- Лечение через бронхоскоп. Можно проводить одновременно с диагностикой. Кровоточащий сосуд коагулируют, местно вводят сосудосуживающие препараты. При небольшом повреждении сосуда такая терапия очень эффективна.
- Эмболизация кровоточащего сосуда. Это новая методика, которая применяется не во всех клиниках и требует специальной техники. Под контролем рентгеновского аппарата через одну из периферических артерий вводят эмбол, который проводят до кровоточащего сосуда и перекрывают его просвет.
Хирургические методы лечения используют в том случае, если предыдущие были неэффективны. Для этого в грудной клетке делают разрезы с разъединением костей и хрящей. Далее выполняют перевязку кровоточащего сосуда. В том случае, если это невозможно, часть легкого, где расположен этот сосуд удаляют.
Симптомы легочного кровотечения
Общее состояние пациента зависит от величины кровопотерь. При легкой степени поражения легочных сосудов наблюдается кровохарканье. Для этого этапа развития патологии характерны такие признаки:
- сухой мучительный кашель;
- начало отделения слизистой мокроты с кровяными прожилками;
- появление сгустков при отхаркивании;
- бледный вид;
- одышка;
- дискомфорт, боли в грудной клетке;
- лихорадка;
- учащение сердцебиения;
- заторможенность;
- гипотония;
- хрипы.
Перед легочным кровотечением пациент может почувствовать щекотание, бульканье во рту. Не исключено ощущение жжения на стороне поражения сосуда. Можно наблюдать:
- выделение крови ярко-красного цвета струйкой, с мокротой, пеной;
- появление кровяных прожилок в каловых массах;
- испуганный вид;
- ощущение страха;
- потерю равновесия;
- шум в ушах;
- холодный пот;
- тахикардию;
- нарушение зрения;
- учащенное дыхание;
- головокружение;
- влажные хрипы;
- лихорадку;
- судороги;
- слабость;
- рвоту;
- потерю сознания;
- асфиксию.
Сильное кровотечение могут спровоцировать многочисленные заболевания. Частой причиной явления бывают инфекционные патологии – стафилококковое, туберкулезное, менингококковое, паразитарное поражение легких. Легочное кровотечение могут вызвать такие болезни:
- пневмосклероз;
- инфаркт легкого;
- диффузный трахеобронхит;
- тромбоэмболия легочной артерии;
- бронхоэктатическая болезнь;
- гипертония;
- кардиосклероз;
- порок сердца;
- рак легких;
- туберкулез;
- ишемическая болезнь сердца;
- системный капиллярит;
- пневмокониоз;
- васкулит;
- ревматизм;
- гипертония.
При бронхоэктатической болезни
Как осложнение этого заболевания, может возникнуть разрыв венозного или артериального сосуда, спровоцированный разрушением ткани легкого. При такой ситуации нередко наблюдается кровохарканье – появление примесей крови в мокроте. Возможные признаки патологического состояния:
- кровь ярко-красного цвета, не свертывается;
- выделения отличает щелочная реакция;
- при смешивании с воздухом кровь имеет пенистое состояние;
- при моментальном развитии кровотечения пена не образуется;
- возможно регулярное отхождение гнойной слизи.
При туберкулезе
Появление крови в мокроте при кашле – один из важных признаков туберкулезной инфекции. На ранней стадии заболевания наблюдают кровохарканье с кровянистыми прожилками в мокроте, небольшими сгустками. При поражении крупных сосудов возникают такие признаки:
- першение в горле;
- боль за грудиной;
- ощущение сдавливания;
- кашель с клокотанием;
- алая, пенистая кровь;
- головокружение;
- тахикардия;
- бледность, мраморность кожных покровов;
- снижение артериального давления;
- удушье.
При раке легких
Злокачественные новообразования вызывают разрывы сосудов, появление легочных васкулитов, излияние крови в альвеолы. На начальных стадиях рака легких может наблюдаться кровохаркание. Кровянистые выделения бывают смешаны со слизью, похожи на «малиновое желе». По мере прогрессирования заболевания у пациентов нередко появляются такие признаки:
- сильные боли в груди;
- пенистая алая кровь без сгустков;
- нарушение дыхания;
- резкое снижение давления;
- синюшность кожных покровов;
- потеря сознания;
- асфиксия.
Симптоматика
Больные с легочным кровотечением жалуются на сильный и упорный сухой кашель. Со временем он становится влажным, появляется слизистая мокрота, смешанная с алой пенистой кровью или кровяными сгустками.
У пациентов появляется следующие симптомы:
- Кровохарканье,
- Одышка,
- Тахипноэ,
- Слабость,
- Дискомфорт и боль в груди,
- Лихорадка,
- Бледность и мраморность кожи,
- Центральный цианоз;
- Учащенное сердцебиение;
- Хрипы;
- Гипотония;
- Испуганный внешний вид;
- Головокружение.
Легочное кровотечение обычно возникает внезапно, на фоне полного благополучия. Больные сначала нечасто откашливаются. Покраснение мокроты указывает на незначительное повреждение тканей. Постепенно покашливания становятся более частыми и сильными с выделением большого количества кровавой пенистой мокроты. Кашель становится очень тяжелым, его практически невозможно остановить. Массивное кровотечение проявляется нарушением зрения, предобморочным состоянием, судорожным синдромом, диспепсией, асфиксией.
Туберкулезное поражение легочной ткани с разрушением основных структур органа проявляется интоксикационным синдромом, недомоганием, субфебрилитетом, сухим кашлем, болью в груди, притуплением перкуторного звука. Кровохарканье при этом ухудшает течение заболевания, появляется одышка, акроцианоз, лихорадка, озноб, профузный пот. Кашель становится влажным, все клинические признаки патологии становятся максимально выраженными.
Кровохарканье — один из основных симптомов бронхоэктатической болезни, свидетельствующий о выраженном деструктивном процессе. Клиническими признаками патологии являются: рецидивирующий упорный кашель, хрипы, одышка, боль в груди, лихорадка, снижение трудоспособности, истощение, отставание в развитии, одутловатость лица, пальцы Гиппократа. Ограничивается дыхательная экскурсия грудной клетки, перкуторно отмечается коробочный звук, аускультативно – обилие сухих и звучных среднепузырчатых влажных хрипов.
Абсцесс легкого проявляется кровохарканьем: больные выделяют гнойную зловонную мокроту «полным ртом», после чего наступает временное облегчение. Клинически преобладают симптомы выраженной интоксикации.
Рак легких проявляется кровохарканьем и легочным кровотечением. Разрастание опухолевой ткани и ее распад приводят к разрушению бронхов и поражению кровеносных сосудов. На первых стадиях заболевания больных беспокоит сухой, мучительный кашель, который со временем становится влажным, продуктивным. Пациенты резко худеют, у них увеличиваются регионарные лимфоузлы. Легочное кровотечение при раке легких нередко заканчивается смертью больного. Диагностика патологии основывается не только на клинической картине, но и на характерных рентгенологических признаках.
Силикоз и прочие пневмокониозы проявляются кровохарканьем, а в терминальных стадиях — легочным кровотечением. Лица, работающие в условиях запыленности частицами кварца, в наибольшей степени подвержены развитию патологии.
Легочное кровотечение при инфаркте легкого бывает обильным или скудным, кратковременным или продолжительным. Оно возникает на фоне характерной симптоматики заболевания.
Первая помощь и лечение
Оказание первой помощи при диагностировании легочного кровотечения должно быть максимально быстрым, ведь промедление может стоить человеку жизни. В то же время характер помощи весьма ограничен.
Если есть подозрение на кровотечение из легких, то больного необходимо срочно доставить в медицинское учреждение (больницу, клинику, госпиталь), где будет проведен комплекс мер по купированию этого осложнения.
До оказания квалифицированного лечения, необходимо принять ряд мер согласно протоколу по оказанию первой медицинской помощи: успокоить больного, убедить его принять правильное положение (сидя, слегка наклонившись вперед, ноги опущены). На грудь прикладывают холодный компресс, дают пить холодную воду небольшими глотками. На ноги накладывают венозные жгуты. Медсестра измеряет артериальное давление, следит за частотой пульса и дыханием больного, в случае необходимости освобождает дыхательные пути, чтобы избежать удушья.
В условиях стационара лечение включает в себя:
- Стабилизация дыхания больного, прием кровоостанавливающих, гемостатических и антибактериальных препаратов. Препараты и кислород вводятся в первую очередь путем ингаляций. Гемостатики назначают в обязательном порядке, независимо от патогенеза и факторов, вызвавших кровотечение.
- Бронхоскопия — проводится для определения источника кровотечения и выбора методики лечения, объема необходимого оперативного вмешательства. Так же при легком или среднем кровотечении этот способ используется для остановки кровотечения.
- В случае необходимости — операция (резекция легкого, пневмонэктомия).
- Мероприятия, направленные на восстановление здоровья пациента.
Эндоскопическим методом можно оказать значительную помощь больному. Такой метод применяют для закупоривания поврежденного кровоточащего бронхиального сосуда. Используются прижигание, лазерное запаивание и другие способы остановки кровопотери.
При этом ведение консервативного лечения считается временным способом остановки кровотечения, а оперативное вмешательство — окончательным.