Гепатит в
Содержание:
- Каковы источники заболевания?
- Симптомы гепатита А
- Передается ли гепатит с бытовым путем
- Вакцинация населения в странах
- Питание при гепатите А
- Как проявляется гепатит С у ребенка
- Действие вируса и развитие патологии
- Как лечить гепатит А
- Лечение
- Гепатит А – как лечат и как избежать
- Свойства вируса гепатита А
- Способы передачи болезни Боткина
- Клинические проявления болезни Боткина
Каковы источники заболевания?
Источником заболевания является больной человек. Существуют работы некоторых американских авторов, где зафиксированы случаи инфицирования от шимпанзе и других видов обезьян. Однако в широких медицинских кругах эта информация распространения не получила.
Заражение вирусом гепатита А происходит чаще всего алиментарным, или фекально-оральным путем. Для того чтобы лучше разобраться с механизмом передачи инфекции, необходимо коснуться характеристики самого возбудителя.
Среди всех патогенных энтеровирусов, вирус гепатита А является наиболее устойчивым во внешней среде.
Он неделями может сохраняться при комнатной температуре, месяцами при -20 градусах и в течение 5 минут при кипячении. Даже хлорирование воды в городских водопроводах убивает его только спустя полчаса. Такая устойчивость возбудителя обусловливает широкое распространение заболевания по всему миру.
Симптомы гепатита А
| Симптом | Механизм развития | Как внешне или при диагностике проявляется |
| Преджелтушный период продолжается 3-7 дней | ||
| Признаки общей интоксикации появляются в конце инкубационного периода | Продукты распада клеток печени отравляют организм больного, в том числе и нервную систему | Недомогание, повышенная утомляемость, вялость, потеря аппетита |
| Повышение температуры. В первые дни болезни у 50% больных | Реакция иммунной системы на присутствие вируса в крови | Озноб, лихорадка, повышение температуры до 38-39 |
| Желтушный период продолжается 2-4 недели | ||
| Желтуха появляется на 5-10-й день с начала заболевания | В крови накапливается желчный пигмент – билирубин. Это продукт распада эритроцитов в печени. В норме пигмент связывается с белками крови. Но когда функция печени нарушена, она не может его «отправить» в желчь, и билирубин возвращается в кровь | Сначала желтеет слизистая оболочка под языком и склеры глаз, потом кожа приобретает желтый, шафранный цвет. Это происходит, когда концентрация билирубина в крови превышает 200-400 мг/л С появлением желтухи температура нормализуется |
| Потемнение мочи | В излишек билирубина и уробилина из крови выводится через почки с мочой | Моча приобретает цвет темного пива, пенится |
| Обесцвечивание кала | При гепатите снижается поступление стеркобилина с желчью в кишечник. Это пигмент из разрушенных эритроцитов, который окрашивает кал | В преджелтушный период кал обесцвечивается постепенно – становится пятнистым, потом становится полностью бесцветным |
| Боль в правом подреберье | Вирусы поражают клетки печени и вызывают их гибель, развивается отек. Печень увеличивается в размере и растягивает чувствительную капсулу | Чувство растирания, боль и тяжесть в правом подреберье. Печень увеличена, при прощупывании больной ощущает болезненность |
| Увеличение селезенки | Связано с иммунным ответом на инфекцию и усиленным обезвреживанием токсинов | При прощупывании селезенка увеличена |
| Диспептические явления | Проблемы с пищеварением связаны с нарушением функции печени. Желчь застаивается в желчном пузыре не попадает в кишечник в достаточных количествах | Тошнота, рвота, тяжесть в желудке, отрыжка, вздутие живота, запоры |
| Боли в мышцах и суставах | Боли связаны с накоплением токсинов вызванных гибелью вируса и клеток печени | Ломота в теле, боли в мышцах |
| Кожный зуд | Повышение уровня желчных кислот в крови приводит к накоплению их в коже и аллергической реакции. | Сухость кожи, которая сопровождается зудом |
| Период выздоровления длится от 1 недели до полугода | ||
| Симптомы постепенно ослабевают, функции печени восстанавливаются |
Передается ли гепатит с бытовым путем
Вопрос, заразен ли гепатит С в быту, часто интересует родных и близких инфицированного человека, проживающих вместе с ним. Ежедневно происходит множество ситуаций, когда возможен контакт с кровью больного, и для предотвращения распространения заболевания, нужно предупредить их.
Заражение в бытовых условиях возможно следующим образом:
- при случайном или намеренном использовании одной с инфицированным зубной щетки;
- при применении ножниц, кусачек, пинцетов, бритв и других предметов с частицами крови больного;
- при случайных порезах кухонным ножом, другими приспособлениями для приготовления пищи и ремонта, через царапину;
- при проведении лечебных процедур больному, например, если нужно сделать укол, поставить капельницу, обработать рану и т.д.
Передача от человека в быту практически невозможна через посуду, питание, напитки, одежду (если она не испачкана кровью больного). Отвечая на вопрос, передается ли гепатит С бытовым путем, доктора оценивают такую вероятность, как низкую и минимальную при соблюдении всех правил профилактики. Члены семьи, проживающие вместе с больным, должны быть информированы, как передается HCV.
Вакцинация населения в странах
Комплексный план профилактики вирусного гепатита и борьбы с ним должен включать в себя вакцинацию против гепатита А. При планировании широкомасштабных программ вакцинации следует выполнять тщательную оценку ее экономической целесообразности и рассматривать альтернативные или дополнительные меры профилактики, такие как улучшение санитарных условий и санитарное просвещение в интересах более систематического соблюдения населением правил гигиены.
Решение вопроса о целесообразности включения вакцины против гепатита А в календарь детских прививок зависит от местной эпидемиологической ситуации. Необходимо учитывать долю восприимчивых к инфекции людей в популяции и уровень риска контактов с источниками вируса. В целом всеобщая вакцинация детей представляется наиболее целесообразной в странах со средним уровнем эндемичности по гепатиту А. Страны с низкой эндемичностью могут рассмотреть возможность вакцинации взрослых в отдельных группах высокого риска. В странах с высокой эндемичностью использование вакцины не представляет большого интереса, поскольку большинство взрослого населения обладает естественным иммунитетом.
Страны, в которых вакцинация против гепатита А включена в календарь прививок
По состоянию на май 2019 г. 34 страны включили или планировали включить в календарь прививок вакцинацию от гепатита А детей из определенных групп риска.
Во многих странах курс иммунизации инактивированной вакциной против гепатита А предполагает введение двух доз вакцины, однако в других странах может быть рассмотрена возможность включения в календарь прививок вакцинации от гепатита А одной дозой. Также в некоторых странах вакцинация рекомендуется представителям групп высокого риска, таких как:
- лица, принимающие психоактивные вещества в рекреационных целях;
- лица, совершающие поездки в страны, эндемичные по гепатиту А;
- мужчины, вступающие в половые связи с мужчинами; и
- пациенты с хроническими заболеваниями печени (ввиду повышенного риска серьезных осложнений в случае заражения гепатитом А).
В случае вспышек гепатита А рекомендации по вакцинации против гепатита А также должны делаться с учетом местной эпидемиологической обстановки. При принятии решения следует также провести оценку практической осуществимости оперативной организации массовой прививочной кампании.
Кампании по вакцинации в рамках борьбы с крупными вспышками гепатита А наиболее эффективны в небольших населенных пунктах при условии начала вакцинации на ранних стадиях вспышек и обеспечения высоких показателей охвата прививками множества возрастных групп. Работа по вакцинации должна сопровождаться санитарным просвещением в целях улучшения санитарных условий и повышения уровня соблюдения правил гигиены и безопасности пищевых продуктов.
Питание при гепатите А
Необходимо специальное питание при гепатите А. Примерное однодневное меню при воспалении печени и остром воспалении желчного пузыря.
Первый завтрак: сырок мясной; молочная протертая рисовая каша; чай с молоком.
Второй завтрак: творожная паста или печеные яблоки.
Обед: протертый овсяный суп с овощами; мясные паровые котлеты с отварной вермишелью; протертый компот из яблок.
Полдник: отвар шиповника; сухарики с сахаром.
Ужин: рыбные паровые котлеты с картофельным пюре; протертый пудинг из гречневой крупы с творогом; чай.
На ночь: кисель фруктовый.
Первый завтрак: белковый паровой омлет из двух яиц; молочная манная каша; чай с молоком.
Второй завтрак: яблочное пюре.
Обед: молочный слизистый суп из овсяной крупы; мясная паровая котлета; гречневая протертая каша; компот процеженный.
Полдник: протертый домашний творог.
Ужин: рыбные паровые котлеты; картофельное пюре; чай.
Как проявляется гепатит С у ребенка
Что делать, если есть подозрение на наличие гепатита С у младенца? После рождения сразу нельзя узнать заразился ли новорожденный. Антитела у плода передаются при беременности от матери через плаценту и сохраняются у грудничков до 18 месяцев. Только по истечении этого срока по результатам анализов и наличию антител выясняется, что заражение произошло.
Носительство hcv у новорожденных очень опасно, так как не имеет острой формы развития. К первому году жизни печень имеет патологические изменения в 50% случаев, а к 5 годам – примерно в 90%.
Были проведены исследования, о проявлениях гепатита C у малышей до года. Результат оказался очень интересен: дети рожденные от хронически больных матерей имели антитела к вирусу гепатита С, но у них отсутствовали симптомы. А уже на 6–12 месяце жизни происходило развитие, а затем переход в хроническую форму болезни. При этом не было желтушности. В дальнейшем, вовремя назначенное лечение приводило к полнейшему выздоровлению.
Как проявляется гепатит С у ребенка на ранних стадиях? Чаще всего для вируса характерны боли в области живота, различные психоэмоциональные расстройства, синдром хронической усталости. При этом наблюдается капризность, плаксивость, апатичность или чрезмерное возбуждение.
Признаки и симптомы гепатита С у детей
Гепатит С развивается очень медленно, чаще всего проявляется только спустя 6 и более месяцев. Симптоматика заболевания у детей чаще всего протекает в легкой форме, а в начале ее можно спутать с обычным кишечным расстройством
Родители должны внимательно следить за состоянием ребенка, обращать внимание на изменения в его поведении. Внешне симптомы могут быть не видны
Но если новорожденный не может рассказать о неприятных ощущениях, болях и дискомфорте, то дети постарше вполне способны насторожить родителей.
Выделяют следующие симптомы гепатита С у детей:
- острые, возможно, продолжительные боли в животе, особенно в правом подреберье;
- горечь во рту;
- иногда болезненность в крупных суставах;
- светлый кал, темная моча;
- головная боль, тошнота, рвота;
- высокая утомляемость;
- раздражительность, плаксивость.
После возникновения ряда симптомов проявляются признаки заболевания, которые видны родителям и лечащему врачу.
Основные признаки гепатита С у детей проявляются:
- желтым оттенком склер, кожи (не всегда, все зависит от формы протекания заболевания, возраста ребенка);
- учащенным срыгиванием у младенцев;
- отказом от приема пищи;
- повышением температуры до 37°–38 С в течении длительного периода;
- появление сосудистых звездочек, мелких гематом (синяков), на плечах и животе их больше (более поздние проявления);
- похудение, мышечная слабость из-за нехватки строительного материала гликогена, который образуется из глюкозы печени;
- уменьшение размеров железы, вследствие замены нормальных тканей печени соединительной (определяется при пальпации и УЗИ как плавающий орган в связи с тем, что в брюшной полости присутствует больше жидкости);
- увеличение селезенки (спленомегалия), так как она берет на себя часть функций, которые не выполняет печень;
- в крайне запущенных случаях ладони и стопы у ребенка становятся ярко-красными от анастомоза (слияния сосудов);
- атрофический глоссит (нитевидные сосочки языка отмирают от недостатка питательных веществ) язык становится красно лаковым на вид;
- изменение показателей ОАК, биохимического анализа крови, выявление антител при лабораторных исследованиях (ИФА, ПЦР).
Методы диагностики
Больные родители или носители вируса особенно внимательно должны отнестись к диагностике гепатита С у новорожденных. Чтобы поставить диагноз, когда ребенок родился от инфицированной матери, специалист обязательно назначит определенные анализы.
Главными методами диагностики являются:
| Виды исследований | Результат |
| Биохимический анализ крови | Повышение уровня ферментов АЛТ и АСТ, реже — билирубина |
| Иммуноферментный анализ (ИФА) | Выявляет наличие в крови антител, определяет стадию болезни, также определяет активность вируса |
|
Полимеразная цепная реакция (ПЦР) высокоточный метод молекулярно-генетической диагностики |
Определяет генотип и концентрацию вируса в крови: чем выше, тем хуже прогноз |
| Ультразвуковое исследование печени (УЗИ) | Изменение структуры и эхогенности органа, наличие некроза, цирроза, онкологии |
| Биохимический анализ мочи | Повышение билирубина, его производных компонентов, низкомолекулярных белков, реже эритроцитов крови |
По результатам проведенных исследований гепатолог изучит состояние печени, выявит стадию заболевания, назначит адекватное лечение.
Действие вируса и развитие патологии
Распространенность вируса, вызывающего гепатит A или болезнь Боткина, обусловлена его высокой выживаемостью во внешней среде. При комнатной температуре он может существовать до месяца, в замороженном состоянии вирус остается жизнеспособным до пяти лет.
Когда возбудитель гепатита попадает в организм, по кровеносным сосудам он транспортируется в печеночные ткани. Связываясь с белками, он поражает клетки органа, вызывая нарушение их функций:
- увеличивается выработка факторов некроза опухоли (они провоцируют воспаление);
- замедляется процесс образования жирных кислот;
- повышается количество триглицеридов.
Признаки гепатита А
Чем дольше инфекция находится в организме, тем больше в печеночных клетках вирусной РНК. Ее синтез продолжается до момента, пока поврежденные гепатоциты не погибнут сами или не будут уничтожены иммунной системой. После этого возбудитель гепатита A встраивается в здоровые клетки и так далее. Если лечение не проводится, ткани печени отмирают.
Клиническая картина заболевания может быть разной. В зависимости от выраженности признаков патологии различают типичную и бессимптомную ее формы. В первом случае в развитии болезни выделяют 4 этапа (Табл. 1).
Таблица 1 – Этапы развития гепатита А
| Период развития гепатита A | Длительность | Особенности |
|---|---|---|
| Инкубационный | Около месяца. Возможны интервалы до 2 недель. | Это период начинается со дня проникновения вируса в организм до момента проявления первых симптомов. Считается самым опасным. |
| Продромальный | От 5 до 7 дней, иногда до 3 недель. | Клиническая картина гепатита на этом этапе развития напоминает симптомы вирусного заболевания верхних дыхательных путей: повышается температура, появляется головная боль, легкая заложенность носа, отмечается снижение аппетита, возникают диспепсические расстройства (тошнота, рвота, нарушение стула). |
| Желтушный | В среднем 2-3 недели. Но продолжительность этого периода может колебаться от недели до двух месяцев. | Для него характерен разгар болезни. При легком течении гепатита желтеют видимые слизистые оболочки, при тяжелом – еще и кожный покров. Наблюдается потемнение мочи и осветление стула. |
| Реконвалесценция | до месяца, иногда 1-2 года. | Наступает после проявления желтухи. Самочувствие и работа печени улучшаются. |
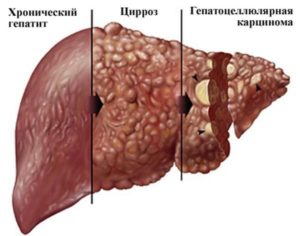
Гепатит A не переходит в хроническую форму, хорошо поддается лечению. Но при тяжелом, быстром течении заболевания возможно воспаление сердечной мышцы, появление дисфункций желчевыводящих путей, развитие почечной недостаточности. Это увеличивает риск летального исхода.
Как лечить гепатит А
Постановить точный диагноз и прописать пациенту лечение гепатита способен лишь гепатолог или инфекционист. Для этих целей человека кладут в инфекционный стационар.
В процессе проведения терапии медик могут использовать разные медикаментозные средства, которые помогут защитить печень от негативного воздействия на нее патологии.
Если патология перешла в затяжную стадию, то врачи рекомендуют применять стероидные препараты: преднизолон или триамсинолон. В этом случае механизм заражения роли не играет.
Любая форма обостренной патологии требует соблюдения постельного режима и лечебной диеты. Пациент должен выпивать не менее 4 литров воды, ведь он не должен запустить обезвоживания организма.
Медики рекомендуют контролировать уровень водно-щелочного баланса. Для этого специальные препараты вводят путем постановки капельниц с глюкозой.
Если состояние пациента стабильно улучшается и по анализам видно, что человек выздоравливает, то его можно выписывать домой.
В течение нескольких недель человек должен периодически наблюдаться у специалиста, не перенапрягаться и придерживаться специальной лечебной диеты.
Кроме того, важна моральная поддержка окружающих людей. Самое главное – знать, как передается гепатит.
Лечение
Цель терапии — купирование симптомов, восстановление нормальной работы печени и устранение интоксикационного процесса.
Классическая схема медикаментозного лечения включает следующие пункты:
- Прием витаминов. Они не только повышают сопротивляемость организма, но и способствуют уменьшению отека печени. Как правило, врачи назначают «Аскорутин», «Аевит» или «Ундевит».
- Прием или внутривенное введение гепапротекторов. Активные компоненты препаратов способствуют восстановлению гепатоцитов. Они также являются «строительным материалом» для новых клеток. Примеры препаратов: «Карсил», «Эссенциале», «Гепатофальк».
- Прием энтеросорбентов. Данные средства необходимы для скорейшего выведения из организма токсичных соединений. На фоне их приема также устраняется вздутие живота. Примеры средств: «Смекта», «Полисорб», «Полифепан».
- Прием ферментов (при тяжелой форме течения). Данные вещества способствуют более быстрому расщеплению жиров, белков и углеводов. Кроме того, ферменты ускоряют процесс переработки пищи. Примеры средств: «Креон», «Панкреатин», «Мезим Форте», «Энзистал», «Фестал», «Панзинорм».
- Введение глюкокортикоидов при стремительном ухудшении самочувствия. Активные компоненты препаратов оказывают противоаллергическое и противовоспалительное действие. Кроме того, они способствуют ослаблению атаки клеток иммунной системы на поврежденные гепатоциты. Примеры средств: «Преднизолон», «Метилпреднизолон».
- Прием или введение иммуномодуляторов. Действующие вещества способствуют укреплению защитных сил организма и стимулируют процесс выработки антител против вируса. Примеры средств: «Тимоген», «Т-активин», «Тималин».
- Введение дезинтоксикационных растворов. Активные компоненты связывают токсичные соединения и выводят их из организма. Как правило, врачи назначают «Геополиглюкин» и «Гемодез».
- Прием желчегонных средств. Данные препараты устраняют застой печеночного секрета и улучшают процесс пищеварения.
Лечение патологии проводится амбулаторно. Госпитализируют пациентов только в следующих случаях:
- Течение заболевания сопровождается осложнениями.
- При алкогольном поражении печени.
- Болезнь Боткина сопровождается развитием других форм гепатита.
- При наличии иных тяжелых патологий.
Фактором риска также является возраст пациента. Пожилых людей и младенцев госпитализируют в обязательном порядке.
Для повышения эффективности медикаментозного лечения больным назначается лечебная диета «Стол № 5». Цель корректировки рациона питания — снижение нагрузки на печень и защита гепатоцитов.
В меню обязательно нужно включить:
- Кисломолочную продукцию.
- Мясо нежирных сортов (крольчатину, курятину, говядину, индюшатину).
- Рыбу. Она также должна быть нежирных сортов. Для печени полезны: щука, хек, карп, судак, минтай.
- Овощи (кабачки, цветную капусту, картофель, свеклу, помидоры, огурцы, морковь).
- Крупы (кроме перловой и гороха).
- Вчерашний хлеб и сухари из него.
- Куриные яйца.
- Десерты (желе, зефир, пастилу, мед, сухофрукты).
- Сливочное и растительное масла. В первом случае норма до 10 г в сутки, во втором — 30 мл.
- Напитки (отвар на основе шиповника, черный чай, щелочную минеральную воду).
Из рациона необходимо исключить:
- Консервы.
- Мясо и рыбу жирных сортов.
- Выпечку из слоеного и сдобного теста, а также свежий хлеб.
- Молочную продукцию с высоким процентом жирности.
- Мясные и рыбные бульоны.
- Некоторые овощи (редьку, редис, щавель, квашеную капусту, лук, петрушку).
- Грибы.
- Мороженое.
- Конфеты.
- Шоколад.
- Крепкий кофе.
- Газированные напитки.
- Какао.
- Спиртосодержащие напитки.
Питаться необходимо от 4 до 6 раз в день. Размер одной порции при этом не должен превышать 200 г.
Важно всегда помнить о том, что существует большое количество путей передачи вирусного гепатита
Профилактике в связи с этим стоит уделять особое внимание. Необходимо регулярно мыть руки, пить только кипяченую воду и не купаться в загрязненных водоемах
Гепатит А – как лечат и как избежать
Лечение заболевания и его профилактика – это вопросы, которые наиболее важны с практической точки зрения. Как лечить, и как избежать заболевания? Лечение обычно проводится на дому, за исключением случаев, отягощенных тяжелой печеночной недостаточностью. Госпитализируют также детей до года и пожилых пациентов. Лечит заболевание обычно врач-инфекционист. Иногда практикуется самолечение, чего следует избегать, так как только опытный специалист знает все о гепатите А, что это за болезнь и как ее лечить.
Не существует специфических противовирусных препаратов, направленных против вируса гепатита А. Тем не менее, в тяжелых случаях больному могут производиться уколы интерферона. В целом в большинстве случаев организм справляется с заболеванием самостоятельно
Важно обеспечить больному постельный режим. Также ему необходимо обильное питье – для деинтоксикации организма
Медикаменты назначаются больному лишь врачом. Большое количество лекарств способно создать проблемы для больной печени пациента. В частности, согласно рекомендациям ВОЗ при гепатите А не следует использовать парацетамол для снижения температуры.
Для восстановления функций печени, нарушенных из-за гепатита, могут быть назначены витаминные комплексы, гепатопротекторы. Для удаления токсинов из кишечника применяются энтеросорбенты, для улучшения пищеварения – ферментные препараты, для ускорения вывода желчи – желчегонные средства и спазмолитики.
Диета при гепатите
Также важным элементом лечения является диета. Из рациона больного необходимо исключить жареные, соленые и острые продукты, консервы, трудноперевариваемые блюда, грибы, животные жиры (жирные сорта мяса и рыбы), свежий хлеб, сдобную выпечку, кофе и шоколад, газированные напитки.
Рекомендованы нежирные кисломолочные продукты, нежирное мясо и рыба, овощи (кроме капусты, щавеля, лука), значительный объем потребляемой воды (не менее 2 л).
Пищу необходимо принимать небольшими порциями, но часто (5-6 раз в день).
Диеты следует придерживаться не только во время заболевания гепатитом, но и в течение восстановительного периода (примерно полгода).
Профилактика
Для того, чтобы избежать заболевания, все люди должны быть хорошо осведомлены о болезни, знать, что это такое, как передается, симптомы недуга.
Снижению уровня заболеваемости гепатитом в масштабах стран и регионов способствуют меры по обеспечению населения чистой питьевой водой, а также по утилизации сточных вод и пищевых отходов, контроль за соблюдением санитарно-гигиенических норм работниками заведений общественного питания и медицинским персоналом.
Семья больного гепатитом А должна соблюдать осторожность в общении с ним, чтобы избежать заражения. Больному следует выделить отдельную комнату
Постельное белье больного должно перед стиркой проходить процедуру обеззараживания (кипячение в мыльной воде 2% в течение 15 минут). Посуду, из которой ел больной, также необходимо кипятить в 2% содовом растворе 15 минут. Полы, дверные ручки и прочие поверхности следует мыть теплым раствором мыла или соды 2%.
В целом же меры по профилактике гепатита А просты. Они включают:
- отказ от использования сырой некипяченой воды, не только для питья, но и для мытья посуды или чистки зубов;
- регулярное мытье рук, особенно после туалета;
- мытье овощей и фруктов.
Особую осторожность следует проявлять тем, кто посещает южные страны и пробует местную экзотическую пищу. В частности, вирус гепатита А может обитать в некоторых моллюсках, выловленных в зараженной воде
Поэтому следует взять за правило в таких условиях не есть никакой пищи, не прошедшей достаточной термической обработки.
Если нет доступа к чистой обеззараженной воде, то воду из небезопасных источников необходимо кипятить не менее 10 минут.
Вакцинация от гепатита А
Также в профилактических целях возможно прививание от гепатита А. Вакцина содержит обезвреженные вирусы. Существует несколько категорий граждан, которые подвергаются прививке в обязательном порядке – медики, работники предприятий пищевой промышленности и заведений общепита, военные, проводящие много времени в полевых лагерях. Рекомендуются прививки также людям, отправляющимся в жаркие страны.
Иммунитет после прививки от гепатита А формируется не сразу, а спустя 3-4 недели. Для усиления эффекта необходима повторная прививка. Она делается спустя 6 месяцев после первой. Серия из двух вакцинаций, тем не менее, не обеспечивает пожизненный иммунитет. Обычно он действует в течение 8 лет.
Свойства вируса гепатита А
Вирус гепатита А или HAV принадлежит к семейству Пикорнавирусы (с итальянского «маленький»). Он действительно отличается от других возбудителей очень маленькими размерами — 27-30 нм.Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид. HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень. С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней. Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Способы передачи болезни Боткина
Гепатит A или болезнь Боткина – это инфекционное заболевание, поражающее клетки паренхимы печени, передающееся энтеральным путем. По количеству переболевших людей заболевание занимает третье место, уступает только острым кишечным и вирусным инфекциям. По данным Всемирной организации здравоохранения, каждый год в мире регистрируется порядка 1.5 миллионов случаев заболеваемости.
Желтуха является наиболее безопасной и распространенной формой вирусного гепатита, поскольку не влечет за собой хронизации патологического процесса, тяжелых, серьезных последствий. Гепатитом A в основном болеют дети, обычно к возрасту 40 лет практически каждый человек сталкивался с заболеванием в той или иной форме.
Особенность возбудителя желтухи в том, что вирус:
- отлично адаптируется практически к любым условиям;
- легко переносит многие виды воздействия.
Именно по этой причине существует множество вариантов инфицирования.
В обычных условиях при комнатной температуре вирус способен сохранять жизнеспособность в течение нескольких недель. К примеру, в холодильнике на продуктах питания инфекция может жить долгие месяцы, если продукты заморожены, вирус живет на протяжении многих лет.
Даже при кипячении возбудитель желтухи погибает не сразу, только спустя 5 минут. Прочие вариации инактивации, применяемые на предприятиях при производстве продуктов питания, вирус гепатита также переносит без особого ущерба. Ниже даны ответы на вопрос: как можно заразиться гепатитом А, насколько часто люди сталкиваются с заболеванием.
Часто передача гепатита A происходит водным путем. Огромное количество вируса выделяется с фекалиями больного человека. Если не проводилось обеззараживание, он вместе со сточными водами проникает в природные водоемы.
Инфекция отлично себя чувствует не только в пресной воде, но также и соленой.
Способом заражения считается употребление некачественной, нехлорированной, сырой воды.
Именно по этой причине наиболее распространена болезнь Боткина в неразвитых странах, в которых отсутствуют нормальные канализации, центральный водопровод.
Если вирус проникает в водоемы, он в большом количестве скапливается в теле рыб и моллюсков. Основная масса мягкотелых обитателей водоемов:
- для питания пропускают через себя громадные объемы воды;
- фильтруют ее;
- в результате скапливают в себе возбудителей болезни в концентрированной форме.
Аналогично происходит и заражение рыб. Поэтому запрещено употреблять морепродукты, недостаточно обработанные термически. Пища может быть заражена, если овощи и фрукты плохо вымыли или обрабатывали загрязненной водой.
Еще один путь передачи гепатита A – инфицирование при тесном контакте с больным человеком, особенно при нарушении правил гигиены. Заразиться можно просто в домашних условиях, в инфекционном отделении больницы во время ухода за пациентом, в дошкольных и школьных учреждениях, саунах и бассейнах. По наследству заболевание не передается.
Теоретически заразиться гепатитом группы A можно через кровь, например, при переливании донорского материала. Это может случиться, если донор инфицирован, но болезнь еще не получила развития. Вероятность подобного сценария в разы увеличивается, когда из крови готовят различные препараты, которые в дальнейшем подвергают заморозке.
Благодаря современным технологиям, многократному и многоступенчатому контролю качества вероятность заражения парентеральным путем ничтожно мала, ее редко рассматривают всерьез. Относительно людей, употребляющих инъекционные наркотические вещества, достоверных данных о передачи вируса именно через кровь, нет.
Медики утверждают, что риск инфицирования болезнью Боткина увеличивается у пар, практикующих анальные половые контакты. Крайне высокая вероятность заболеть у мужчин нетрадиционной ориентации, заражение происходит фекально-оральным путем.
Медицинская практика знает случаи, когда вирус гепатита передавался от матери к новорожденному ребенку, но при этом внутриутробный путь передачи гепатита A не доказан. Вероятнее всего, заражение происходит уже после рождения контактным путем. Воздушно-капельным путем патология не передается.
Клинические проявления болезни Боткина
С момента проникновения патогена в организм и до появления первых симптомов может пройти от 1 до 4 недель. При этом развитие заболевания проходит несколько этапов:
- Поджелтушный период. Его длительность составляет в среднем от 3 до 7 дней. Как правило, в конце инкубационного периода появляются симптомы общей интоксикации. Они обусловлены тем, что продукты распада гепатоцитов отравляют организм зараженного человека. Сильнее всего при этом поражается нервная система. Это проявляется недомоганием, повышенной степенью утомляемости, потерей аппетита и вялостью. У половины больных отмечается повышение температуры тела. Озноб и лихорадка являются проявлением реакции защитных сил организма на присутствие патогена в жидкой соединительной ткани.
- Желтушный период. Его длительность составляет от 2 до 4 недель. Данный период характеризуется возникновением выраженных клинических проявлений. Примерно на 5-й день появляется желтуха. Сначала характерный оттенок приобретает слизистая оболочка глаз и та, что находится под языком. Затем желтеет и кожа. На данном этапе отмечается нормализация температуры тела. Моча начинает пениться, внешне она может ассоциироваться с пивом темных сортов. Кал же, напротив, обесцвечивается. Это происходит постепенно. Сначала цвет фекалий становится неоднородным, пятнистым. Затем он исчезает полностью. Пациентов нередко беспокоит боль и тяжесть в области правого подреберья. При пальпации врач с легкостью сможет диагностировать увеличение печени. Отек органа развивается на фоне гибели гепатоцитов. Прочие клинические проявления, характерные для желтушного периода: тошнота, рвота, отрыжка, чувство тяжести в желудке, запоры, вздутие живота, ломота, болезненные ощущения в мышцах, зуд и сухость кожного покрова.
Завершающим этапом является период выздоровления. Его длительность сугубо индивидуальна, она может составлять от 7 дней до 6 месяцев.