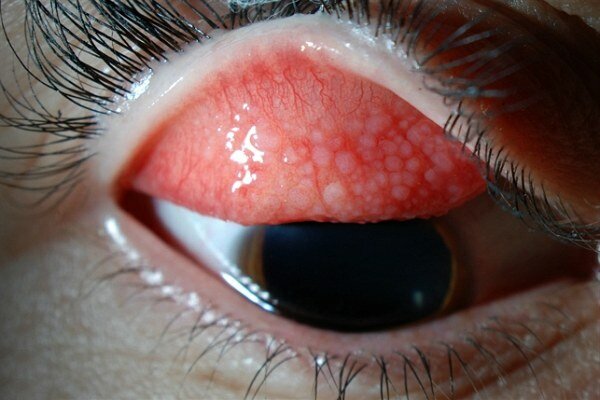
Увеит: симптомы и лечение
Содержание:
Классификация
Уникальное строение зрительного аппарата обуславливает тот факт, что воспаление может располагаться в любой области увеального тракта. В зависимости от этого патологию подразделяют на следующие формы:
- Передний увеит. К нему относят ирит, иридоциклит, циклит. Аномалия затрагивает радужную оболочку и стекловидное тело. Самая распространенная форма заболевания.
- Промежуточный (задний циклит, парс-планит). Повреждает ресничное и стекловидное тело, сетчатую оболочку и хориоидею.
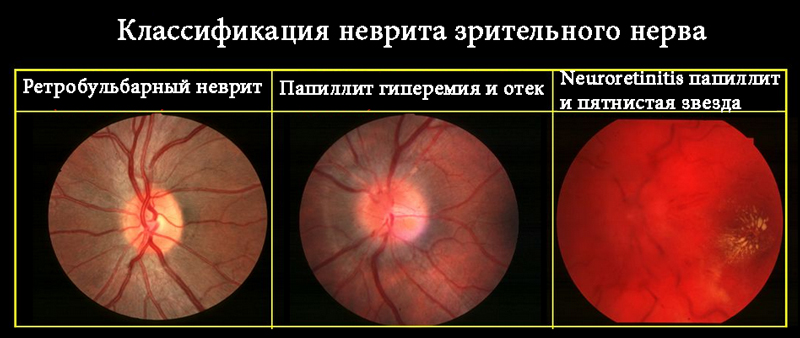
- Задний. К нему относят: ретинит, нейроувеит, хориоидит. Воспаление распространяется на сетчатку, оптический нерв и хориоидею.
- Генерализованный. Патологию диагностируют, если повреждены все участки сосудистой оболочки.
| Воспалительный процесс может быть разного характера: серозный, гнойный, геморранический, смешанный. В зависимости от длительности абсцесса увеит подразделяют на острую и хроническую форму. Вторая держится более шести недель. |
Лечение
Традиционное лечение
Лечение увеита направлено на скорейшее рассасывание воспалительных инфильтратов, особенно при вялотекущих процессах. Если пропустить первые симптомы заболевания, изменится не только цвет радужки, разовьется ее дистрофия, а закончится все распадом.
Для медикаментозного лечения переднего и заднего увеита используют:
- Антибактериальные средства широкого спектра действия из группы макролидов, цефалоспоринов, фторхинолонов. Препараты вводят субконъюнктивально, внутривенно, внутримышечно, интравитреально. Выбор препарата зависит от вида возбудителя. Для этого проводят микробиологическое исследование отделяемого глаз на микрофлору и определение чувствительности выделенного микроба к антибиотикам.
- Вирусный увеит лечат противовирусными препаратами – «Ацикловиром», «Зовираксом» в сочетании с «Циклофероном», «Вифероном». Их назначают для местного применения в виде интравитреальных инъекций, а также для приема внутрь.
- Противовоспалительные препараты из группы НПВС, глюкокортикоидов, цитостатиков. Больным назначают глазные капли с преднизолоном или дексаметазоном по 2 капли в больной глаз через каждые 4 часа – «Пренацид», «Дексофтан», «Дексапос». Внутрь принимают «Индометацин», «Ибупрофен», «Мовалис», «Бутадион».
- Иммунодепрессанты назначают при неэффективности противовоспалительной терапии. Препараты этой группы угнетают иммунные реакции – «Циклоспорин», «Метотрексат».
- Для предупреждения образования спаек применяют глазные капли «Тропикамид», «Циклопентолат»,«Ирифрин», «Атропин». Мидриатики снимают спазм цилиарной мышцы.
- Фибринолитические препараты оказывают рассасывающее действие – «Лидаза», «Гемаза», «Вобэнзим».
- Антигистаминные средства – «Клемастин», «Кларитин», «Супрастин».
- Витаминная терапия.
Хирургическое лечение увеита показано в тяжелых случаях или при наличии осложнений. Оперативным способом рассекают спайки между радужкой и хрусталиком, удаляют стекловидное тело, глаукому, катаракту, глазное яблоко, лазером припаивают сетчатку. Исходы подобных операций не всегда благоприятные. Возможно обострение воспалительного процесса.
Физиотерапию проводят после стихания острых воспалительных явлений. Наиболее эффективные физиотерапевтические методы: электрофорез, фонофорез, вакуумный импульсный массаж глаз, инфитатерапия, УФО или лазерное облучение крови, лазерная коагуляция, фототерапия, криотерапия.
Народная медицина
Наиболее эффективные и популярные методы народной медицины, которые могут дополнить основное лечение (по согласованию с врачом!):
- Отвары лекарственных трав используют для промывания глаз.
- Сок алоэ разводят остывшим кипятком в пропорции 1:10 и закапывают в глаза.
- Примочки из измельченного корня алтея помогают ускорить процесс лечения увеита.
- Ежедневно обрабатывают глаза свежеприготовленным бледно-розовым раствором перманганата калия. Это хороший антисептик, применяемый в различных медицинских отраслях.
Профилактика увеитов заключается в соблюдении гигиены глаз, предупреждении общего переохлаждения, травм, переутомления, лечении аллергии и различных патологий организма. Любое заболевание глаз следует начинать лечить как можно раньше, чтобы не спровоцировать развитие более серьезных процессов.
Диагностика и лечение
Поставить диагноз одного из видов увеита может только офтальмолог. Проводят следующее обследование:
- осмотр глазного дна методом офтальмоскопии для оценки состояния сосудов, сетчатки и ствола зрительного нерва;
- биомикроскопия передних структур глаза (осмотр через щелевую лампу) для исследования структуры органа зрения;
- УЗИ глаз;
- анализы крови и методы дополнительной диагностики (рентген, МРТ) для выявления этиологии заболевания.
Лечение увеита должен проводить специалист, опираясь на жалобы пациента и объективные симптомы. Консервативная терапия включает средства для местного и общего воздействия на организм, назначаемые в зависимости от этиологии болезни.
Используют следующие группы препаратов:
- антибактериальные лекарства (при инфекции) — применяются местно в виде капелек, мазей, локальных введений в парабульбарную зону, а также внутрь в виде капсул (таблеток) или внутримышечно;
- средства для снятия напряжения аккомодации и расширения зрачка (Тропикамид, Фенилэфрин, Атропин или другие);
- противовоспалительное лечение кортикостероидами (Преднизолон, Дексаметазон) — мази, капли или инъекции в нижнее веко (при заднем увеите);
- иммунодепрессанты (Циклоспорин) — назначают при неэффективности гормональной терапии;
- физиотерапия — эффективна в периоде стихания острых явлений;
- хирургическое лечение — проводится при развитии и прогрессировании осложнений (глаукома, катаракта или отслойка сетчатки).
Диагностика увеита
Первичная диагностика заболевания подразумевает наружный осмотр кожи век и конъюнктивы, оценку реакции зрачков и проведение визометрии. Еще одной необходимой мерой является измерение внутриглазного давления, исходя из того, что увеиты могут развиваться на фоне как гипертензии, так и гипотензии.
Обследование с применением щелевой лампы позволяет обнаружить локализацию лентовидной дистрофии, скопление различного клеточного материала/эпителия на поверхности роговицы, выявить спайки радужки с , капсулярную катаракту и пр. Выявить патологическое разрастание сосудов радужной оболочки и угла передней камеры глаза, оценить объем экссудата и выявить прилипание радужки к роговице можно при помощи гониолинз (гониоскопов).
Преимуществами методов офтальмоскопии является то, что они дают возможность установить изменения глазного дна очагового характера, подтвердить явление отслаивания либо отека сетчатки. В случаях, когда подобные методы диагностирования неприменимы (низкая прозрачность оптических сред , например), пораженную зону поможет определить УЗИ глаза.
При диагностировании задних увеитов, оценке аномального разрастания сосудов хориоидеи и сетчатки, а также отека сетчатки и диска зрительного нерва рекомендованы такие методики как ангиография сосудов, оптическая когерентная томография диска зрительного нерва и макулы, а также лазерная сканирующая томография. 
Не следует исключать и такие способы оценки состояния глаза как измерение реакции скорости кровотока под воздействием электростимуляции (реоофтальмографию) и регистрацию биопотенциалов, позволяющую диагностировать функциональность сетчатки (электроретинографию). Способы инструментальной диагностики уточняющего характера объединяют дополнительный разрез – парацентез – передней камеры, а также биопсию хориоретинальной и витреальной локализаций.
Поскольку на риск образования и динамику развития увеитов разнообразной этиологии способны влиять различные расстройства, для уточнения диагноза могут понадобиться следующие консультации либо методы диагностики:
- Рентгенограмма легких;
- Проведение туберкулиновой пробы;
- Заключение фтизиатра;
- Заключение невролога;
- Организация люмбальной пункции;
- КТ или МРТ головного мозга;
- Заключение аллерголога-иммунолога;
- Заключение ревматолога;
- Рентгенограмма суставов и позвоночного столба.
Что касается лабораторных способов постановки/уточнения диагноза, то пациентам с увеитом могут назначить антикардиолипиновый тест, анализ уровня С-реактивного протеина, анализ уровня циркулирующих иммунных комплексов, оценку ревматоидного фактора и тест на выявление антител к уреаплазме, цитомегаловирусу, микоплазме, токсоплазме, хламидиям, герпесу и т.д.
Классификация и виды заболевания
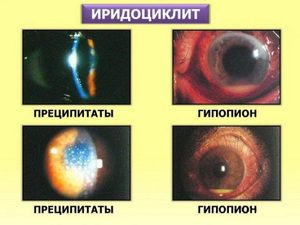 Иридоциклит глаза имеет несколько классификаций. В зависимости от факторов, вызвавших патологию, различают: эндогенный — причина заболевания внутри организма, экзогенный — причина во внешних факторах, чаще всего в травмировании глаза.
Иридоциклит глаза имеет несколько классификаций. В зависимости от факторов, вызвавших патологию, различают: эндогенный — причина заболевания внутри организма, экзогенный — причина во внешних факторах, чаще всего в травмировании глаза.
Учитывая причину заболевания, различают: токсико-аллергический, метастатический и травматический иридоциклит.
В зависимости от характера течения воспалительного процесса выделяют: острый, хронический и рецидивирующий тип болезни.
https://youtube.com/watch?v=VS0uZ07LZ7s
Заболевание также классифицируют по форме течения патологического процесса и выделяют следующие разновидности:
- Фибринозно-пластический иридоциклит является последствием травматических повреждений глазного яблока. Эта разновидность довольно часто переходит в хроническую форму заболевания. Одним из опасных последствий является появление спайки и заращению зрачка, а также переход воспаления на здоровый глаз. Характерным признаком фиброзного иридоциклита является потеря человеком предметного зрения и пониженное внутриглазное давление.
- Гнойная форма характеризуется наличием гнойного эксудата, возникающего в передней камере глазного яблока. Эта разновидность также становится следствием травмы, затянувшихся инфекционных заболеваний. Частым симптомом болезни является раздражение глаза и сильная боль.
- Серозный иридоциклит отличается наличием в передней глазной камере серозной экссудативной жидкости и появлением на задней стенке роговицы серых преципитатов. При этой форме заболевания также возможно развитие спаек. Отличительной чертой становится постоянное изменение внутриглазного давления, что приводит к развитию глаукомы вторичного типа.
- Геморрагическая форма патологии, как правило, становится следствием инфекционного заболевания. Характеризуется наличием геморрагического экссудата в передней камере глазного яблока и непосредственно в стекловидном теле. Часто вся площадь глазного яблока становится красного цвета.
- Медленным развитием и постоянным чередованием острых периодов и ремиссий отличается симпатическая форма иридоциклита. Патологическое состояние может сопровождать пациента месяцы и даже годы. Воспалительный процесс сопровождается отслойкой сетчатки.
- Смешанная форма патологии чаще всего встречается в сочетании серозного и фибринозного варианта. Заболевание характеризуется отеком радужки, помутнением стекловидного тела, гиперемией глаз.
Любая из разновидностей заболевания требует неотложного обращения к специалисту.
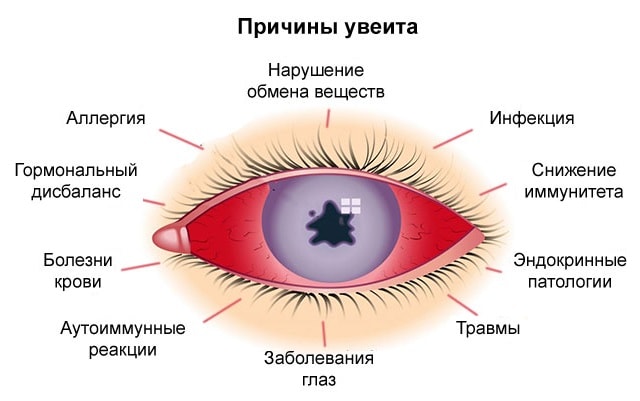
Причины увеита
Главными причинами увеитов являются:
Инфекции (до 45% всех случаев), среди которых особенно часто выявляют – бактерии (стрептококки, стафилококки, палочка Коха, бледная трепонема), вирусы (цитамегаловирусы и другие герпесвирусы), грибки, протисты (токсоплазмы). Таким образом, когда человек инфицируется этими болезнетворными микроорганизмами и заболевает на сифилис, туберкулез, различные ОРЗ (ангина, фарингит, ларингит, пневмония, синуситы и т.д.), менингит, энцефалит, герпес и другие инфекционные болезни, они становятся отправной точкой в этиологии увеитов, т.к. инфекция с током крови способна достигать и органов зрения. Фактически, это основная причина большинства болезней, ведь до конца неизвестно как инфекция себя поведет в том или ином человеке и куда она направится, вызывая воспалительные процессы, перитонит или сепсис в любой точке человеческого организма.
Аллергические реакции – местные или системные аллергии также способны вызвать отечность и нарушения, приводящие к развитию воспаления в глазах. Обычно наблюдается у аллергиков при контакте с животными, тополиным пухом, пыльцой амброзии, химическими испарениями/веществами или применении вакцин и других лекарственных препаратов, употреблении некоторых высокоаллергенных продуктов питания.
Травмирование органов зрения – это или ожоги (химические, от ультрафиолетового излучения, сварочной дуги), или механические травмы, или даже попадание в глаз инородных предметов, особенно песка.
Системные заболевания, которые из-за мультифакторности этиологии могут способствовать развитию и воспаления сосудистого слоя органов зрения. Такими болезнями обычно являются – спондилоартрит, ревматоидный артрит, саркоидоз, ревматизм, гломерулонефрит, язвенный колит, болезнь Крона, болезнь Бехчета, псориаз, рассеянный склероз, системная красная волчанка, синдром Рейтера и СПИД.
Гормональные или обменные нарушения, которые характерны для таких состояний и болезней, как — аутоиммунный тиреоидит, сахарный диабет, климакс.
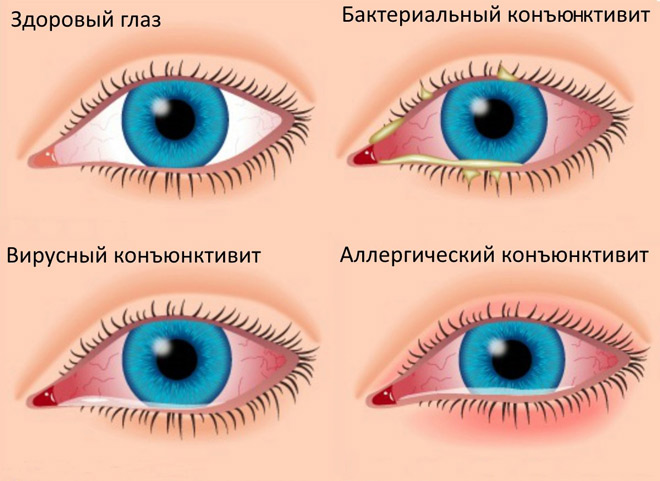
Глазные болезни – собственно, из-за большого количества расположенных друг с другом глазных элементов, воспаление и другие патологические процессы могут достаточно быстро вовлекать в себя окружающие ткани. Среди глазных болезней, виновных в увеитах нередко выделяют – конъюнктивит, кератит, блефарит, отслойка сетчатки, склерит, язва роговицы с ее прободение.
Симптомы
Симптоматика увеитов зависит от множества факторов, основными из которых являются локализация воспалительного процесса (передний, средний, задний) и его длительность (острый или хронический). В зависимости от причины могут выявляться специфические, характерные для данной формы заболевания проявления.
Передний увеит
Наиболее часто встречающаяся форма — острый передний увеит — обычно сопровождается внезапным началом, выраженной болью на стороне поражения (характерно усиление боли ночью, при изменении освещенности, нажатии на глазное яблоко в области лимба), фотофобией, затуманиванием или снижением зрения, слезотечением, характерным покраснением глаза (цилиарная или смешанная инъекция глазного яблока), сужением зрачка и ослаблением его реакции на свет из-за спазма сфинктера. Симптомы хронического переднего увеита схожи, но обычно имеют меньшую выраженность, а некоторые — даже отсутствовать.
При осмотре офтальмолог может выявить наличие клеточных элементов, гнойный и фибринозный экссудат (гипопион) во влаге передней камеры, ее опалесценцию (феномен Тиндаля); отложения (преципитаты) на задней поверхности роговицы; характерные отложения на зрачковом крае радужки (узелки Кеппе) или в ее средней зоне на передней поверхности (узелки Буссака); задние или передние сращения радужки с окружающими структурами (синехии), ее атрофические изменения; различие цвета правого и левого глаза (гетерохромия); появление патологических сосудов в радужке (рубеоз). Уровень ВГД может варьироваться от пониженного к повышенному.
Средний увеит
Воспаление сосудистой оболочки данной локализации сопровождается плавающими помутнениями в поле зрения, ухудшением зрения при отсутствии боли (клиника схожа с задним увеитом), легкой светобоязнью.
Задний увеит
При таких увеитах пациенты отмечают затуманивание, снижение остроты зрения, появление плавающих помутнений, искажение изображения, фотопсии при отсутствии болевых ощущений, покраснения и фотофобии. Появление боли при увеите задней локализации может свидетельствовать о вовлечении в воспалительный процесс передней камеры глаза, бактериальном эндофтальмите, заднем склерите.
Офтальмологический осмотр может выявить наличие клеточного экссудата в стекловидном теле, различной формы и вида экссудативные и геморрагические преретинальные и интраретинальные очаги, которые в неактивной стадии могут превращаться в атрофические участки с рубцеванием, затрагивая окружающие ткани.
Пациенты с панувеитом могут отмечать все вышеперечисленные симптомы.
Факторы риска
Хотя увеит обычно ассоциируется с системным заболеванием, примерно у 50% пациентов наблюдается идиопатический увеит, который не связан ни с каким другим клиническим синдромом. Острый нерангулематозный увеит связан с заболеваниями, связанными с антигеном лейкоцитов человека B27, включая:
- анкилозирующий спондилит;
- воспалительное заболевание кишечника;
- реактивный артрит;
- псориатический артрит;
- болезнь Бехчета.
Простой герпес, опоясывающий лишай , болезнь Лайма и травма также связаны с острым негранулематозным увеитом.
Хронический нерангулематозный увеит связан с ревматоидным артритом, хроническим иридоциклитом почки и гетерохромным иридоциклитом Фукса. Хронический гранулематозный увеит наблюдается при саркоидозе, сифилисе и туберкулезе.
Задний увеит обнаруживается наряду с токсоплазмозом, глазным гистоплазмозом, сифилисом, саркоидозом и у людей с иммунодефицитом герпетической инфекцией, кандидозом или цитомегаловирусом. Эмболический ретинит также может вызвать задний увеит.
Первая помощь
Нельзя принимать никаких мер без установления природы заболевания, так как все его виды лечатся по-разному. Исключение составляет передний увеит (ирит, иридоциклит), который может привести к сращиванию краёв радужки с хрусталиком или полному их спаиванию. Первая помощь в этом случае заключается в назначении препаратов из группы мидриатиков:
- Мидриацил;
- Мидримакс;
- Ирифрит;
- Визофрин;
- Тропикамид;
- Цикломед.
Расширяя зрачок, они не дадут зарасти ему полностью, что позволит пациенту сохранить зрительную способность. Дополнительный эффект — снижение внутриглазного давления.
Патофизиологический механизм
Этиология увеита часто идиопатическая (возникающая самостоятельно). Тем не менее, известно, что возникновению заболевания способствуют генетические, травматические или инфекционные механизмы. Заболевания, которые предрасполагают пациента к увеиту, включают:
- воспалительное заболевание кишечника;
- ревматоидный артрит;
- системную красную волчанку;
- саркоидоз;
- туберкулез;
- сифилис;
- СПИД.
Травматический механизм считается комбинацией микробной контаминации и накопления некротических продуктов в месте повреждения, стимулирующих провоспалительные процессы.
Для инфекционной этиологии при увеите предполагается, что иммунная реакция, направленная против чужеродных молекул или антигенов, может повредить сосуды и клетки увеального тракта.
Когда увеит обнаруживается наряду с аутоиммунными состояниями, механизмом может быть реакция гиперчувствительности, включающая накопление иммунных комплексов в увеальном тракте.
Классификация увеита
В зависимости от различных оснований, заболевание имеет несколько классификаций.
Специалисты разделяют увеит:
По локализации
Расположение патологического процесса позволяет выделить:
- воспаление радужки – ирит.
Симптомы: гиперемия глаз, фотосенсибилизация, сильное слезотечение, боль при рассматривании предметов с близкого расстояния, помутнение зрения.
воспаление цилиарного (ресничного) тела – циклит.
Симптомы: слезотечение, ухудшение зрения, покраснение глаза. Боль в глазах часто усиливается в ночное время. Кроме того, для циклита характерно изменение – снижение или повышение – внутриглазного давления.
одновременное воспаление радужки и цилиарного тела – иридоциклит или передний увеит.
Симптомы: боли в глазах, распространяющиеся в височную и лобную зоны. Неприятные ощущения усиливаются обычно ночью. У больного повышено слезотечение, патологически сужается зрачок, меняется цвет и рисунок радужной оболочки. Значительно снижается острота зрения. На задней стенке роговицы появляются скопления лейкоцитов, фибрина и других клеток – преципитаты. От этой формы заболевания чаще всего страдают пациенты 20-40 лет.
воспаление плоской части цилиарного тела – периферический увеит.
Симптомы: пациенты жалуются на возникновение мушек и значительное снижение остроты зрения. Эту форму увеита особенно тяжело диагностировать, так как из-за особенностей расположения воспаления многие стандартные диагностические приемы не работают.
воспаление собственно сосудистой оболочки – задний увеит или хориоидит.
Симптомы: для хориоидита характерно отсутствие боли. Пациенты отмечают общее снижение зрения, появление мушек и зон, в которых зрение особенно снижено или отсутствует полностью. Такие «слепые» зоны называются скотомами. Кроме того, нарушается восприятие предметов: искажаются их очертания.
комплексное воспаление хориоидеи и сетчатки глаза – называется хориоретинитом.
Симптомы: фотосенсибилизация, повышенное слезотечение, мерцание, темные пятна и «мушки» перед глазами.
воспаление всех частей увеального тракта – это панувеит.
Симптомы: при вовлечении всех отделов сосудистой оболочки глаза в воспалительный процесс можно наблюдать все симптомы, характерные для подвидов заболевания. Увеит всех отделов бывает и острым (например, при микробном поражении), и хроническим (при герпесе, туберкулезе и т.д.).
Симптомы увеита глаз у взрослых могут быть стерты, встречаются также бессимптомные формы заболевания.
По характеру течения заболевания
В зависимости от характера течения болезни, выделяют:
- острый увеит. Характеризуется внезапным началом, длится до 3-х месяцев.
- рецидивирующий увеит. Для этой формы характерны периоды затухания и обострения заболевания, сменяющие друг друга на протяжении более 3х месяцев.
- хронический увеит. Отличается продолжительным течением, обострения случаются в течение трех месяцев после окончания предыдущего курса лечения.
По виду воспалительного процесса
По данному критерию, в основу которого легли особенности протекания болезни, увеиты подразделяются на серозные, пластинчатые, геморрагические, фибринозные, гнойные и смешанные.
Методы лечения увеита
При отсутствии лечения увеита могут возникнуть осложнения:
-
вторичная глаукома;
-
вторичная (увеальная) катаракта;
-
стойкое помутнение стекловидного тела с образованием спаек, шварт;
-
повреждение глазного нерва;
-
неоваскуляризация сосудов радужки, сетчатой оболочки с отслойкой сетчатки впоследствии и др.
Лечение увеитов главным образом зависит от этиологии заболевания. Не всегда удается установить причину заболевания, поэтому терапия включает препараты симптоматической направленности. Специфическое лечение назначается только после выявления этиологии заболевания.
Пациенты с увеитом должны с пониманием относиться к необходимости соблюдения назначенных схем обследования и лечения. Это является важнейшим фактором, обеспечивающим благоприятность исхода заболевания. Однако некоторые формы увеитов могут рецидивировать, даже несмотря на правильное лечение.
Консервативное лечение
«Золотым» стандартом лечения воспаления сосудистой оболочки глаза являются стероидные противовоспалительные лекарственные средства (ГКС). Используют местное введение (в виде инстилляций), пара-, ретробульбарные инъекции, внутривенное введение препарата, а также возможно введение в полость глазного яблока или под оболочки глаза имплантата, который в малых дозах выделяет лекарственное вещество в течение длительного времени.
Также важно использование мидриатиков с целью профилактики формирования спаек (синехий) радужки с окружающими структурами, снижением боли, устранения дальнейшего выделения белка во внутриглазную жидкость.
Допустимо назначение нестероидных противовоспалительных лекарственных средств. Они могут быть применены для снижения болевого синдрома, воспалительной реакции, профилактики и лечения рецидивирования заболевания, профилактики возникновения (в некоторых случаях) макулярного отека.
Хирургическое лечение
Помимо консервативных методов лечения возможно использование хирургического лечения.
Этот вид терапии применяется с целью:
-
зрительной реабилитации;
-
диагностической биопсии для конкретизации диагноза;
-
удаления помутневших или измененных структур глаза;
-
введения лекарств непосредственно к воспалительному очагу и др.
В микрохирургии глаза наиболее часто применяют следующие методы: инъекции в полость стекловидного тела, удаление стекловидного тела (витрэктомию), хирургия глаукомы, удаление хрусталика (факоэмульсификацию).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Патогенез
Основа становления патологического процесса — это поражение структур глаза или сразу двух инфекционными агентами. Вариантов здесь множество. Не всегда задействованы бактерии, хотя они и составляют основную массу возбудителей. Особенно велика вероятность поражения сосудистой оболочки при наличии венерических агентов, вроде сифилитической спирохеты, гонококка, при попадании в структуры зрительного тракта.
Чуть реже встречается поражение вирусами (герпес в качестве одного из лидеров, прочие), грибков (кандиды).
Также возможно расстройство из-за попадания в ткани глаза паразитарных яиц. Гельминтозы подобного рода встречаются не так редко, как можно подумать.
Особую опасность в этой связи имеют поражения сосальщиками. Так называемые описторхозы. Чаще всего болезнь развивается у лиц, не брезгующих сырой или недостаточно термически обработанной речной рыбой.
В норме некоторые количество инфекционных агентов разных типов присутствует в глазу любого человека. Организм способен держать инородные агрессивные структуры «в узде», не позволяет им активизироваться. Но стоит дать иммунитету слабину, как проблема тут же актуализируется.
Тем самым, основу механизма увеита составляет двойственный процесс: поражение инфекционным агентом структур сосудистой оболочки, а также снижение местного иммунитета с падением скорости кровотока, ухудшением микроциркуляции и общих защитных сил, неспособность дать адекватный ответ.
Есть и другой вариант. Хотя увеит и является воспалительной патологией во всех случаях, не всегда он инфекционный. Есть несептическая разновидность такового — аутоиммунная. Как и следует из названия, процесс развивается в результате спонтанного сбоя работы защитных сил организма пациента. Нередко не становится первичным поражением. Оказывается вторичным патологическим процессом на фоне ревматоидного артрита, псориаза, системных отклонений аутоиммунного характера.
Взять такое состояние под контроль сложнее чем инфекционное, потому как возникает склонность к частым рецидивам. Требуется долгое, комплексное лечение и соблюдение рекомендаций врача по образу жизни, чтобы не провоцировать обострения.
Механизм изучается для выработки четкой стратегии помощи, сохранения зрения.