Иридоциклит — симптомы и лечение
Содержание:
Лечение
Первая помощь при И. заключается в расширении зрачка (для предотвращения сращений радужки с хрусталиком) и снятии болевого синдрома. Для этой цели применяют атропин, анальгетики.
Лечение И. проводится комплексно, с включением средств, воздействующих на источник инфекции и сенсибилизации, на иммунные механизмы организма и на воспалительный процесс в радужке и цилиарном теле.
Антибактериальные препараты применяют в основном при инфекционных и инфекционно-аллергических И. Антибиотики назначают внутрь в общепринятых дозах в среднем в течение 2—3 нед. Исключение составляют туберкулезные И., лечение которых специфической антибактериальной терапией проводят более длительно в зависимости от тяжести их течения. Эффективно местное лечение антибактериальными препаратами в виде подконъюнктивальных и ретробульбарных инъекций и методом электрофореза.
Общая неспецифическая десенсибилизирующая терапия — салицилаты, бутадион, реопирин, препараты кальция, антигистаминные средства, вещества, укрепляющие сосудистую стенку, и кортикостероиды. Наиболее эффективен бутадион, применяемый по 0,15 г 4 раза в день в течение 2—3 нед. Хлорид кальция вводят внутривенно в виде 10% р-ра по 5 —10 мл (15—20 инъекций на курс) или внутрь 10% р-р по 1 стол, л. 3 раза в день. Из антигистаминных средств назначают димедрол по 0,05 г 2 раза в день в течение 2 нед.
Аскорутин применяют по 1 таблетке 3 раза в день в течение 1 —1,5 мес.
Кортикостероиды применяют местно в виде инстилляций, инъекций под конъюнктиву глазного яблока и ретробульбарно. При этом создается наибольшая концентрация стероидов в глазу и уменьшается их общее воздействие на организм. В каплях назначают гидрокортизон 0,5—1% р-р или преднизолон, а в инъекциях под конъюнктиву — гидрокортизон или дексазон.
Внутрь кортикостероиды употребляют в основном при инфекционноаллергических и аутоиммунных И. Суточная доза преднизолона 25 — 30 мг, дексаметазона 2,5—3,0 мг, полькортолона (триамцинолона) 4— 6 мг. Препараты назначают в убывающих дозах, снижая каждые 5 дней преднизолон на 2,5 мг, дексаметазон — на 0,25 мг и полькортолон — на 0,5 мг. Лечение кортикостероидами проводят на фоне приема препаратов хлорида кальция, хлорида калия и витамина С.
При стероидорезистентных формах И. применяют иммунодепрессанты из группы цитостатиков — циклофосфан из расчета 1,5—3,0 мг на 1 кг веса больного в течение 1 — 1,5 мес. под контролем количества лейкоцитов.
В стадии стихания воспалительных явлений с целью рассасывания при И. применяют ферментную терапию — трипсин, лидазу и папаин. Трипсин вводят внутримышечно по 5—10 мг в 1—2 мл изотонического р-ра хлорида натрия. Лидазу вводят внутримышечно по 32—64 УЕ (условные единицы), 15—25 инъекций, с помощью электрофореза по 16—32 УЕ.
Для лечения И. применяют и физиотерапевтические методы: электрофорез, диатермию, УВЧ, ультразвук и фонофорез.
Рентгенотерапию используют в сочетании с другими методами лечения для снятия болевого синдрома, а также для достижения противовоспалительного и иммунодепрессивного эффекта. Облучение проводят лучами средней жесткости: при острых процессах назначают 15 р, при хрон, течении — 30 р, суммарно 180—200 р.
При туберкулезных И. на первом этапе лечения применяют препараты 1-го ряда: стрептомицин по 1 млн. ЕД в сутки (на курс в среднем 40— 50 млн. ЕД), ПАСК по 9 — 12 г в сутки и тубазид по 0,3 г 3 раза в день или фтивазид по 0,5 г 2 раза в день. Длительность курса — 6—12 и более месяцев в зависимости от тяжести процесса и эффекта лечения. Из препаратов 2-го ряда применяют этионамид по 0,25 г 3 раза в день, циклосерин по 0,25 г 2 раза в день. Рекомендуется длительное непрерывное лечение с назначением одновременно не менее 2 препаратов. Эффективным средством является туберкулинотерапии.
При герпетических И. наилучший эффект получен при комбинированном применении препаратов интерферона со средствами иммунотерапии (донорская плазма, гамма-глобулин). Лейкоцитарный человеческий интерферон с активностью 150— 500 ЕД/мл предпочтительнее вводить подконъюнктивально по 0,3 — 0,5 мл, от 3 до 20 инъекций на курс лечения. Интерферон применяют также в каплях (в конъюнктивальный мешок) 2—6 раз в сутки. При инфекционно-аллергических И., связанных с фокальной инфекцией, необходимо проведение санации полости рта, вскрытие придаточных пазух носа при наличии- в них гноя, тонзиллэктомия при хрон, тонзиллите.
При некоторых осложнениях И.— вторичной глаукоме, осложненной катаракте, отслойке сетчатки, швартообразовании в стекловидном теле — показано оперативное лечение.
Иридоциклит: лечение и профилактика
Внимание! Любые попытки самостоятельного вмешательства могут привести к серьезным осложнениям, вплоть до полной потери зрения. Все назначения и манипуляции должен выполнять квалифицированный врач-офтальмолог
Лечение проводят в условиях стационара после подробных инструментальных и лабораторных исследований. Включает набор экстренных и плановых мероприятий.
Экстренные меры:
- устранение болевого синдрома;
- противовоспалительная терапия;
- предотвращение или остановка спаечного процесса.
Основной подход – консервативное лечение медикаментозными средствами; форма препаратов – глазные капли, инъекции; действие – противовоспалительное, анальгезирующее, расширяющее зрачок (мидриатики).
При особо тяжелых состояниях, когда уровень воспаления и болезненности высок, меры усиливают. Для этого применяются:
- крыло-небно-орбитальные блокады новокаином;
- субконъюнктивальные инъекции стероидными противовоспалительными препаратами;
- инъекционные антибиотики широкого спектра действия;
- антигистаминные средства;
- плазмаферез, гемосорбция – процедура механической фильтрации крови с целью ее очищения от токсинов, антигенов, агрессивных иммунных комплексов.
Плановое лечение организуют после стабилизации состояния.
Терапия медикаментозными препаратами:
- средства иммунной коррекции – иммуностимуляторы, иммуномодуляторы или иммуносупрессоры (в зависимости от причины заболевания);
- противоаллергические, антигистаминные средства;
- протеолитические ферменты местного действия – для расщепления и удаления нежизнеспособных тканей;
- минеральные и витаминные комплексы;
- противовирусные, противогрибковые, антибактериальные средства.
Аппаратные методики лечения используют как в сочетании с медикаментами, так и самостоятельно:
- Электрофорез – воздействие постоянным электрическим током для повышения доступности лекарственных веществ и их накопления в пораженной области. При лечении глаз используют различные подходы: электроды на закрытые глаза, ванночки на открытые глаза, эндоназальные методики (при локализации воспалительного процесса в задней части глаза).
- Магнитотерапия служит для улучшения кровоснабжения и улучшения состояния сосудистой оболочки.
- Фонофорез – воздействие волнами ультравысокой частоты дает дополнительный противовоспалительный, спазмолитический, обезболивающий эффект. Методика позволяет предотвратить и частично устранить фиброзные нарушения сосудистой оболочки и помутнение светопреломляющих сред.
Хирургическое вмешательство проводят только при серьезных необратимых осложнениях – глаукоме, катаракте, отслоении сетчатки. Используют методы:
- коагуляция сетчатки – «прижигание» отслоившихся зон;
- иридэктомия – удаление цилиарной и зрачковой частей радужной оболочки;
- витрэктомия – полное или частичное удаление стекловидного тела;
- замена хрусталика;
- трабекулопластика и гониопунктура – методы лечения глаукомы.
Основной метод хирургического вмешательства – лазерное воздействие. С его помощью проводят бесконтактные операции с минимальным рубцеванием глазных тканей.
Профилактика глазных воспалений
Чтобы избежать неприятных симптомов иридоциклита, придерживайтесь следующих рекомендаций:
- своевременно лечите внутренние очаги воспаления – аутоиммунные, вирусные, бактериальные, грибковые;
- укрепляйте иммунную систему – здоровый иммунитет не даст заболеванию взять вверх над вами;
- отрегулируйте рацион питания – пища должна быть сбалансированной, богатой питательными веществами, витаминами, минералами, и лишенной потенциально опасных для вас веществ – выраженных аллергенов, токсинов;
- избегайте переохлаждения;
- грамотно организуйте свое рабочее место за компьютером; не забывайте делать пятиминутные перерывы в процессе работы;
- используйте глазные капли при наличии синдрома «сухого глаза»;
- соблюдайте правила глазной гигиены при ношении контактных линз.
И, самое главное, не забывайте проходить регулярное обследование у офтальмолога – это поможет контролировать состояние вашего зрения и позволит предотвратить его возможное ухудшение.
Поликлиника Отрадное предлагает все необходимое для проведения полного офтальмологического обследования и оперативного лечения воспаления сосудистой оболочки. К вашим услугам знающие специалисты и современное техническое оснащение клиники.
Диагностика
Анамнестические данные позволяют выявить диагностированные инфекции, травмы и другие факторы риска. При необходимости назначают лабораторные тесты и другие методы диагностики.
Лабораторные методы применяются в случае, если симптоматическая картина не уточняет наличие заболевания. Также эти методы рекомендованы для диагностики острого иридоциклита. Следующие анализы и показатели крови являются основными:
- Количество форменных элементов крови.
- Скорость седиментации эритроцитов.
- Наличие специфических антител.
- Микрореакции преципитации.
- Обнаружение венерических инфекций.
- Поиск бактериальных инфекций.
- Тест на ВИЧ.
Инструментальные методы необходимы для обнаружения первичных заболеваний, включая туберкулез и саркоидоз. Врачи назначают рентгенографию, компьютерную и магнитно-резонансную томографию.
Этиология и патогенез
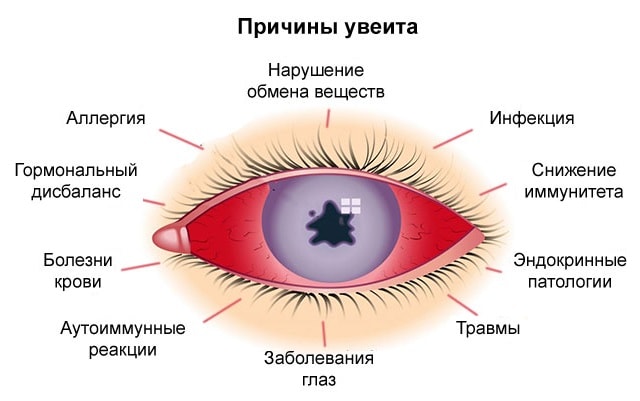
Причины иридоциклита весьма многообразны. К ним относятся:
- Травмы зрительного анализатора — проникающие ранения, ушибы, инородные тела, последствия хирургического лечения,
- Воспаление роговицы или склеры,
- Вирусная инфекция – гриппозная, коревая, герпетическая, цитомегаловирусная,
- Патогенные и условно-патогенные бактерии – стафилококки, стрептококки, палочка Коха, гонококки, бледная трепонема, хламидии, токсоплазмы,
- Патогенные грибки — кандиды, актиномицеты,
- Различные гельминтозы и паразитозы,
- ЛОР-заболевания — отиты, синуситы, тонзиллиты,
- Стоматологические заболевания — кариес, стоматит, прикорневые кисты,
- Аутоиммунные заболевания — ревматоидный артрит, склеродермия, саркоидоз, спондилоартроз,
- Аллергия на продукты питания, лекарственные препараты,
- Эндокринопатии – сахарный диабет, гиперфункция щитовидной железы.
Несмотря на такое многообразие этиологических факторов заболевания, непосредственной причиной иридоциклита является инфекция. Под воздействием внешних и внутренних этиопатогенетических факторов нарушается гематоофтальмический барьер, что способствует осаждению иммунных комплексов в увеальном тракте глаза. Клетки сосудистой оболочки обладают повышенной восприимчивостью к антигенам и ЦИК, которые проникают в глаз из инфекционных очагов. В крови образуются комплексы антиген-антитело, развивается иммунологическое воспаление сосудистой сети глаза и ее повреждение медиаторами воспаления. В тканях глаза возникают явления иммуноцитолиза, развиваются иммунопатологические реакции, васкулопатии, дисферментоз, дисциркуляторные процессы, рубцовые и дистрофические изменения. Результатом подобных явлений становится отечная и утолщенная радужка. У больного появляется клиника иридоциклита.
Провоцирующие факторы данной патологии:
- иммунодефицит,
- нервно-психическое истощение, стрессы,
- интенсивная физическая активность,
- несбалансированное питание.
Патогенетические звенья основных морфологических форм иридоциклита:
- Фибринозно-пластическая форма характеризуется наличием фибринозного экссудата в передней камере глаза с его частичной организацией и проявляется опасными симптомами. Осложнением данной формы является необратимое заращение зрачка и слепота.
- Гнойная форма развивается через пару суток после травматического повреждения глаза или является осложнением гнойной ангины, фурункулеза, абсцесса. Заболевание имеет тяжелое течение. В передней камере глаза накапливается гной. Процесс нарастает стремительно, развивается картина панувеита и эндофтальмита.
- Геморрагическая форма является следствием повреждения сосудистых стенок вирусами и отличается скоплением кровавого экссудата в передней камере глаза.
- Смешанный иридоциклит характеризуется появлением на роговице белых преципитатов и пигментации, синехиями, признаками очагового хориоретинита.
Симптомы — признаки иридоциклита
Пациенты часто спрашивают, как распознать иридоциклит. Клиническая картина иридоциклита складывается из общих признаков и специфических особенностей течения, зависящих от вида иридоциклита.
Основные симптомы:
Начальными признаками иридоциклита являются болезненные ощущения, покраснение глаза, светобоязнь, слезотечение, незначительное снижение зрения, небольшая затуманенность зрения.
Симптоматика острого и хронического иридоциклита совпадает по проявлениям, но отличается выраженностью. При остром иридоциклите пациенты жалуются на головную боль, невозможность открыть глаз, выраженную чувствительность к свету.
Объективно заметно характерное изменение радужной оболочки. Ее цвет меняется в сторону зеленоватого или ржавого оттенка, снижается четкость рисунка. В передней камере глаза появляется выпот – гнойный, серозный, фибринозный. Частым симптомом является разрыв сосудов со скоплением крови в передней камере глаза. .
При попадании экссудата на поверхность хрусталика и стекловидного тела развивается воспаление, приводящее к затуманиванию зрения и снижению его остроты.
В результате отека радужной оболочки развивается спаечный процесс и формируются спайки или синехии. Это опасный признак, ведущий к необратимому изменению формы зрачка и связанный с высоким риском слепоты.
Иридоциклит обычно бывает односторонним, может возникнуть острый иридоциклит только правого или левого глаза. В начале заболевания отмечается пониженное глазное давление. Но, при развитии патологического процесса, появлении выраженной экссудации и сращении радужки с хрусталиком глазное давление повышается.
Для хронического иридоциклита глаза характерны менее яркие симптомы, вялое течение, но этот вид иридоциклита хуже поддается лечению. Пациенты отмечают незначительную боль и покраснение, при этом при осмотре врач может заметить выраженные изменения, большое количество экссудата, грубые спайки радужной оболочки с хрусталиком. Хроническое воспаление может привести к атрофии глазного яблока, сужению зрачка, ограничению его подвижности.
Каждый вид иридоциклита глаза характеризуется специфичными симптомами.
Для гриппозного иридоциклита характерно острое течение с незначительным болевым синдромом. Появляется серозный экксудат, воспалительные отложения на задней поверхности роговицы.
Туберкулезный иридоциклит имеет протекает латентно, со слабой симптоматикой, развивается постепенно. На радужке образуются новые сосуды в окружении сальных образований с большим количеством экссудата. В стекловидном теле есть области помутнения. Могут образовываться задние спайки, возможно сращение и заращение зрачка.
Аутоиммунный рецидивирующий иридоциклит протекает очень тяжело. Рецидивы совпадают с обострениями основного заболевания – глаукомы, кератита, катаракты, атрофии глазного яблока.
При ревматическом иридоциклите процесс начинается стремительно с ярко выраженными симптомами. Часто наблюдается кровоизлияние под конъюнктиву.Поражаются, как правило, оба глаза. Заболевание совпадает с рецидивами ревматизма и возникает в период межсезонья.
Травматический иридоциклит одного глаза может вызвать воспалительный процесс в здоровом глазу (симпатическая офтальмия)
Хламидийный иридоциклит сопровождается такими заболеваниями как конъюнктивит, уретрит, воспаление суставов.
Симптомы иридоциклита у детей аналогичны клинической картине у взрослых пациентов. Это боль в глазах, светобоязнь, сужение зрачка, изменение цвета радужки.
Как следить за здоровьем глаз
Шаг 1
Чтобы глаза оставались здоровыми, важно заботиться о них ежедневно. Летом и при активном солнце в другое время года важно надевать солнцезащитные очки
Они должны иметь высокие показатели защиты от ультрафиолета и быть удобными.
Шаг 2. На работе, если того требуют условия, необходимо использовать защитную оптику, чтобы снизить риск травматизма глаз.
Шаг 3. Во время работы за компьютером требуется делать перерывы каждые 20 минут. Просто нужно в течение 20 секунд смотреть на любой предмет, расположенный на удалении не менее 5 м от глаз
И каждые 2 часа важно отвлекаться от работы и просто отдыхать
Шаг 4. Средства коррекции зрения требуется содержать в чистоте.
Шаг 5. Контактные линзы, используемые постоянно, требуется периодически заменять на свежие. То же самое касается и контейнера для их хранения.
Шаг 6
Важно знать, есть ли у кого-то из родственников предрасположенность к различным патологиям глаз, или, может быть, кто-то уже имеет проблемы с ними. Эти знания помогут организовать максимально подходящие в каждом случае профилактические мероприятия
Шаг 7. Периодически требуется записываться на прием к офтальмологу и посещать его.
Шаг 8. Рекомендуется отказаться от вредных привычек и снизить количество употребляемого алкоголя.
Шаг 9. В пищу рекомендуется использовать как можно больше овощей и фруктов, богатых витаминами. Хорошо включить в меню морковь, батат, чернику, грейпфрут и т. д.
Шаг 10
Важно пересмотреть свой рацион в пользу продуктов, богатых цинком и кислотами омега-3
Смотрите видео о том, как сохранить зрение:
https://youtube.com/watch?v=JjsE_qau63k
При первых признаках иридоциклита важно обратиться к врачу за квалифицированной помощью – самостоятельно с заболеванием справиться вряд ли получится, так как это очень серьезный недуг. При отсутствии лечения или наличии некачественной/неподходящей терапии возможно возникновение ряда осложнений, вплоть до полной потери зрения
Общие сведения
Иридоциклит глаза – это офтальмологическое заболевание, связанное с воспалением передних отделов сосудистой оболочки глаза. В патологический процесс вовлекаются ткани радужной оболочки и ресничного тела. Из-за анатомо-физиологическихъ особенностей строения глаза эти структуры постоянно взаимодействуют и имеют общую систему кровоснабжения. Поэтому воспалительный процесс может перейти с одной структуры глаза на другую, что делает заболевание опасным и трудным для лечения.
Эта особенность заболевания отражена в названии – понятие иридоциклит состоит из двух медицинских терминов ирит и циклит, соответственно – воспаление радужки и воспаление ресничного тела.
При иридоциклите под влиянием патогенной микрофлоры нарушается кровообращение и возникают изменения со стороны кровеносных сосудов. При своевременном лечении иридоциклит имеет благоприятный прогноз, но при отсутствии адекватной терапии может перейти в хроническую форму и закончиться потерей зрения.
Нелеченый иридоциклит может привести к серьезным осложнениям
- Вторичная катаракта;
- Вторичная глаукома;
- Заращение зрачка;
- Переход воспаления на другие структуры глаза;
- Отслоение сетчатки;
- Атрофия глаза.
Этиология иридоциклита многообразна, но чаще всего причиной является инфекция. Заболевание возникает в результате попадания в ткани радужки и ресничного тела возбудителей инфекций и их токсинов. Источником инфекции являются различные вирусы и бактерии, очаговые инфекции. Кроме того, иридоциклит может быть связан с серьезными системными заболеваниями, аллергией.
Можно выделить основные причины иридоциклита глаза
- Проникающие ранения и ушибы глаз, попадание инородных тел, последствия оперативного вмешательства.
- Воспалительные процессы в тканях глаза.
- Вирусная инфекция – грипп, корь, герпес, цитомегаловирус.
- Патогенные микроорганизмы – стафилококк, стрептококк, палочка Коха, гонококк, сифилис, хламидии, токсоплазма.
- Патогенные грибки.
- Гельминтозы.
- ЛОР-заболевания – отиты, синуситы, тонзиллиты.
- Стоматологические заболевания – кариес, стоматит.
- Аутоиммунные болезни– ревматоидный артрит, склеродермия, саркоидоз, спондилоартроз, болезнь Бехтерева.
- Аллергические реакции.
- Болезни внутренних органов – сахарный диабет, гипертиреоз.
Часто иридоциклит возникает на фоне гриппа или ослабления защитных сил организма. Заболеванию подвержены все группы населения, но большинство зафиксированных случаев приходится на возрастную группу от 20 лет до 40 лет. Особая настороженность должна быть у пациентов с при хроническими заболеваниями ЛОР-органов и эндокринными нарушениями.
Провоцирующим фактором иридоциклите может быть снижение защитных сил организма из-за физического и нервного истощения, несбалансированного питания, длительных стрессов.
Симптоматика
В зависимости от того, чем воспаление вызвано и с какой интенсивностью антиген воздействует на глаза, различаются степень проявления болезни и ее течение. На эти показатели также влияют иммунный статус человека, его генотип и проницаемость гематоофтальмологического барьера.
Симптоматика у иридоциклита следующая:
- качество зрения значительно ухудшается, перед глазами возникает заметная пелена;
- появляются краснота глаз, отеки;
- ощущаются достаточно сильные боли, особенно при остром иридоциклите. Сильный болевой синдром будет отмечен, если аккуратно надавить на глазное яблоко;
- усиливается слезоотделение;
- появляется гнойный или серозный экссудат;
- зрачок деформируется или сужается из-за отека радужки, развивается светобоязнь;
- радужка способна изменить свой цвет на зеленоватый или красновато-ржавый.
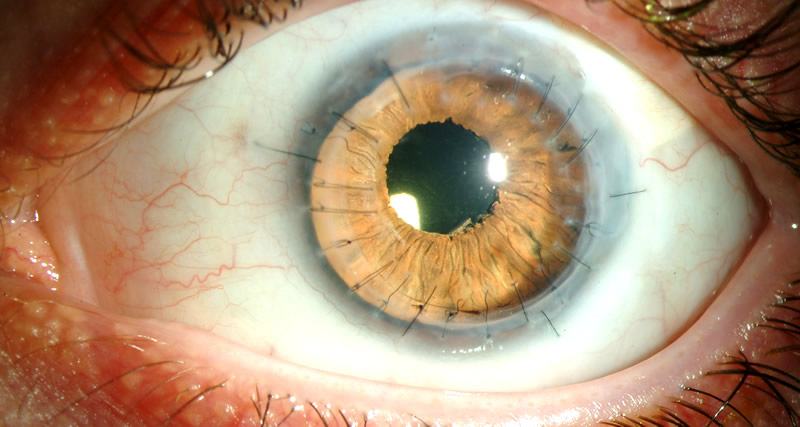
Экссудат в передней камере
Если на начальном этапе не предпринята терапия, то с прогрессированием иридоциклита окраска радужки начинает меняться, становясь ржано-красным или зеленоватого оттенка. Четкость этой оболочки снижается. Иногда офтальмологи фиксируют роговичный синдром, а также наличие экссудата серозного, гнойного или фибринозного типа. Когда он оседает, на его месте начинается образование гипопиона, который имеет форму полосы сероватого или желтовато-зеленого цвета. Происходит накопление крови внутри сосуда, локализованного в передней камере.
По мере того как экссудат оседает на хрусталике, воспаление переходит на ресничное тело, и это ведет к замутнению волокон стекловидного тела и делает зрение пациента еще хуже. Возникают так называемые «пигментные глыбки» на роговице. Радужка подвергается отеку, появляются спайки, или синехии, которые ведут к миозу, когда зрачок становится очень узким. Он деформируется и начинает хуже реагировать на перемены в освещении. Когда радужка сращивается с хрусталиком, появляется круговая спайка.
Также отмечается снижение глазного давления из-за угнетения функции выработки внутриглазных жидкостей. Иногда, напротив, оно может и возрасти – обычно это происходит при сращении передней капсулой хрусталика с краем радужки, так как в этом случае отток жидкости нарушается. Как правило, иридоциклит имеет рецидивирующее хроническое протекание – это более 70% всех зафиксированных случаев возникновения заболевания. Также к осложнениям можно отнести синехию или сращение зрачка, из-за чего риск потерять зрение окончательно значительно возрастает.
То, как будет протекать заболевание, во многом определяется уровнем иммунитета человека и общего состояния организма, а также причиной возникновения иридоциклита. Обычно поражается только один глаз. Как правило, хронический иридоциклит проходит в течение нескольких месяцев, тогда как острый можно вылечить за 4-5 недель.
Таблица. Проявления болезни при ее разных видах.
| Вид | Проявления болезни |
|---|---|
|
Вирусный |
Сопровождается образованием жидкости серозно-фиброзного или просто серозного типа, а также высоким давлением в пораженном органе зрения. |
|
Туберкулезный |
Симптомы выражены плохо, наблюдаются крупные «сальные преципитаты», а также туберкулы (бугорки) желтоватого цвета в области радужной оболочки. Затуманенность зрения. |
|
Аутоиммунный |
Частые рецидивы болезни при обострениях основного аутоиммунного или системного недуга. Появление осложнений на фоне иридоциклита – таких, как катаракта, вторичная глаукома, кератит и даже атрофия глазного яблока. |
|
Травматический |
Возможно воспаление второго, не пораженного болезнью глаза. Параллельно может развиться конъюнктивит. |
Для того чтобы понять, к какому именно виду воспаления относится случай пациента, врач-офтальмолог должен провести комплексное обследование.
Народные средства для лечения
Лечение в домашних условиях разрешается только после одобрения офтальмолога. Некоторые народные рецепты помогают облегчить симптомы иридоциклита:
- Смесь из 400 г измельченного чеснока и литра лимонного ока необходимо принимать внутрь. Разовая дозировка составляет 1 чайную ложку, разведенную в стакане теплой воды. Хранить средство необходимо в темном месте. Продолжительность употребления составляет 14 дней.
- Общеукрепляющим и противовоспалительным действием обладает отвар из коры осины. Для его приготовления необходимо 40 г сырья залить 500 мл воды, проварить 15 минут, настоять 1 час и употреблять по стакану через день.
- Для приготовления следующего рецепта необходимо взять 500 г измельченных листьев алоэ, залить 0,5 л воды. Отдельно 500 мл воды заливают 30 г сухого зверобоя, кипятят 30 минут и настаивают час, процеживают. После этого все ингредиенты смешивают с 500 г натурального меда и 500 мл белого вина. После этого необходимо оставить состав в темном месте на 7 дней. Принимать средство трижды в сутки по чайной ложке, постепенно увеличивая дозировку каждые пять дней. Продолжительность терапевтического курса составляет 4 недели.
Рецепты народной медицины не справятся с воспалением, но значительно улучшат общее состояние больного и укрепят иммунную систему.
Иридоциклит является опасным офтальмологическим заболеванием, которое требует правильного и неотложного лечения. Игнорирование симптомов патологии приводит к полной потере зрения, катаракте и развитию вторичной глаукомы. Самолечение в этом случае наносит непоправимый вред здоровью.
Originally posted 2018-02-27 06:58:11.
Иридоциклит – симптомы
Выраженность и особенности клинической картины воспаления зависят от его причины, состояния местного и общего иммунитета. Признаки иридоциклита соответствуют и форме патологии. Классифицируют следующие виды болезни:
- серозный;
- фибринозный;
- гнойный;
- вирусный.
Серозный иридоциклит
Рассматриваемый тип патологии протекает легче остальных, имеет самые благоприятные прогнозы. Болезнь иридоциклит серозной формы характеризуется скоплением в передней камере глаза сывороточного экссудата (мутной жидкости). Это сопровождается такими симптомами:
- помутнение зрачка;
- слезотечение;
- боязнь яркого света;
- режущая боль в глазу;
- отек и покраснение радужки;
- незначительное расширение кровеносных сосудов;
- колебания внутриглазного давления;
- ухудшение остроты зрения («пелена»);
- сужение зрачка.
Если своевременно диагностировать серозный иридоциклит, лечение будет быстрым и простым. Указанный вид заболевания хорошо поддается терапии на ранних стадиях и очень редко провоцирует осложнения. При прогрессировании патологии часто присоединяется фибринозный передний увеит. В таких случаях высок риск повреждения сетчатки глаза и развития вторичной глаукомы.
Фибринозный иридоциклит
Данному типу болезни тоже свойственно скопление экссудата в передней камере глаза, но вместо сыворотки он содержит белок, образующийся при свертывании крови. Фибринозно-пластический иридоциклит всегда начинается остро и сопровождается всеми выраженными симптомами. Дополнительно отмечаются следующие признаки:
- помутнение стекловидного тела;
- чувство распирания в глазу;
- срастание некоторых участков зрачка;
- изменение формы и оттенка радужки;
- блефароспазмы;
- пониженное внутриглазное давление.
Эта форма заболевания иногда провоцирует тяжелые и необратимые последствия. Синехии могут быстро покрыть всю поверхность зрачка, что приведет к его полному заращению (окклюзии)
Важно не допустить такой иридоциклит – лечение осложненного типа болезни затруднительно и часто неэффективно. Восстановить зрение после заращения зрачка почти невозможно
Гнойный иридоциклит
Описываемый вариант переднего увеита развивается на фоне заражения бактериальной инфекцией. Что гнойный иридоциклит глаза возникает как последствие длительной ангины, пиореи, фурункулеза и других микробных поражений. Эта форма патологии протекает тяжело, прогрессирует быстро. В течение нескольких часов в передней камере глазного яблока скапливается большое количество гнойного экссудата, и появляются специфические симптомы иридоциклита:
- существенное ухудшение остроты зрения;
- отечность и покраснение конъюнктивы;
- нестерпимая боль в поврежденном глазу и голове с соответствующей стороны;
- помутнение зрачка;
- изменение цвета радужной оболочки на ржавый или зеленоватый (зависит от цвета глаз);
- гиперемия белков;
- образование синехий по краю зрачка;
- пониженное внутриглазное давление.
Вирусный иридоциклит
Представленный тип болезни дебютирует бурно, но сопровождается менее болезненными ощущениями, чем остальные формы патологии. Почти в 90% случаев развивается герпетический иридоциклит, он возникает вследствие рецидива вирусной инфекции в близлежащих областях (на лице, в носу, горле). Специфические симптомы этого вида переднего увеита:
- покраснение склер;
- скопление серозного или фибринозного экссудата в передней камере глаза;
- помутнение зрения;
- слезотечение;
- единичные сращения краев зрачка с капсулой хрусталика;
- повышенное внутриглазное давление.