Кератит глаза: симптомы и лечение, фото
Содержание:
Причины
Причин развития много, самая распространенная – попадание вирусов и бактерий в орган зрения, которые вызывают воспалительный процесс роговицы. Другие причины следующие:
- Травмы глаза либо наличие в нем инородных тел.
- Нарушение правил ухода за контактными линзами.
- Ожоги различного генеза.
- Наличие иммунодефицитных состояний.
- Болезнь глаз кератит развивается при гиповитаминозе витамина А.
- Повышенная сухость глаза.
- Проблемы с нервной проводимостью в данной области. Например, при неврите лицевого нерва развивается лагофтальм, в результате чего веки полностью не смыкаются, что облегчает проникновение патогенов в эту область.
- Кератит нередко является следствием аллергии.
- Сопутствующие эндокринологические и аутоиммунных заболевания.
- Также патология способна развиться в результате длительного использования гормональных и психотропных препаратов.
При хронических заболеваниях органа зрения имеется риск распространения воспалительного процесса на роговицу. В некоторых случаях причиной патологии являются паразитарные инвазии.
Симптомы
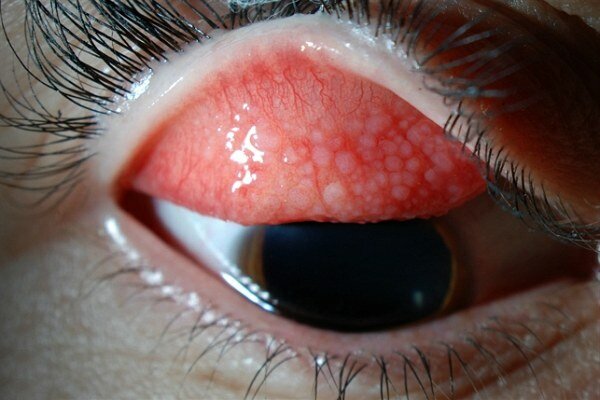
Чаще всего нитчатый кератит поражает оба глаза. Проявляется он покраснением и опуханием сосудов. Образуется вязкая слизь, которая очень похожа на тонкие нити. Сопровождается заболевание следующими симптомами:
- Сухость и резь в глазах.
- Покраснение.
- Ощущение постороннего предмета.
- Сокращение мышц глаз.
- Усталость.
- Боль при моргании.
- Зуд.
- Отсутствие или уменьшение слез.
Если болезнь запустить в дальнейшем начинает шелушиться эпителий. На поверхности слизистой оболочки появляются ороговевшие участки. В некоторых случаях могут возникать язвочки.
Важно! При запускании заболевания роговица разрушается и тогда появляется бельмо, которое может срастись с радужной оболочкой и привести к развитию вторичной глаукомы. А также нитчатый кератит сопровождается дефектами работ секреторных желёз
Появляется сухость носоглотки и кожных покровов, затрудняется глотание слюны и пищи, нарушается пищеварение и стул, а также расшатываются зубы
А также нитчатый кератит сопровождается дефектами работ секреторных желёз. Появляется сухость носоглотки и кожных покровов, затрудняется глотание слюны и пищи, нарушается пищеварение и стул, а также расшатываются зубы.
Самые эффективные капли
Существует огромный выбор препаратов различной ценовой категории, отличающихся по составу и принципу действия. Подобрать точную схему лечения в каждом конкретном случае может врач-офтальмолог, принимая в расчет диагноз и состояние больного.
Противомикробные средства
Побороть аденовирусный и герпетический кератит помогут противовирусные капли: Офтальмоферон, Полудан, Актипол, Офтан ИДУ. Они на основе интерферона. Обладают широким спектром противовирусной активности, противовоспалительным, противомикробным и иммуномодулирующим действием.
Лечение по 1-2 капли 6-8 раз в сутки. По мере достижения положительного эффекта закапывание проводят до 2-3 раз в сутки.
Антибактериальные капли: Тобрекс, Ципромед, Вигамокс, Флоксал, Нормакс, Левомицетин, Макситрол, Альбуцид. Все антибиотики имеют широкие возможности лечения кератита. Современный антибиотик универсального действия Тобрекс не вызывает аллергии, безопасен даже для новорожденных. Побеждает таких грозных возбудителей, как стафилококки, стрептококки, дифтерийные микробы и кишечная палочка. Закапывают 1-2 капли в конъюнктиву каждые 4 ч.
Противогрибковые капли готовят из лиофилизата путем разведения. Лекарство обладает противовоспалительным и обезболивающим действием. Активно в лечении дрожжевых грибков, грибов кандидозного происхождения. He эффективно в отношении бактерий, риккетсий, вирусов. Капать по 1 капле 4-6 раз в день по исчезновения заболевания. Используют растворы и капли Амфотерицин В, Флуконазол, Кетоконазол, Миконазол и Индоколлир.
Глазные капли с антисептиками, предназначенными для лечения инфекций, вызванных микроорганизмами (вирусами, грибками, бактериями) – Офтальмо-септонекс, Мирамистин, Окомистин, Витабакт, Авитар, 2% раствор борной кислоты. Применяют по 2–3 капли 5–6 раз в сутки.
Антигистаминные
К ним относятся Гистимет, Аллергодил, Опатанол, Азеластин, Антазолин, Декса-гентамицин. Противоаллергические капли применяются для лечения и профилактики развития аллергических реакций. Отличаются по составу активно действующего вещества. Назначают по капле в каждый глаз утром и вечером.
Противовоспалительные
Капли, которые снимают острые симптомы воспаления при кератите глаз, имеют в составе нестероидные противовоспалительные средства — Наклоф, Вольтарен Офта, Индоколлир, Декса-Гентамицин. Капли, содержащие глюкокортикоидные гормоны: Бетаметазон, Дексаметазон, Преднизолон. Закапывать по капельке 4-5 раз в сутки в пораженный глаз.
Комбинированные препараты
Содержат в составе сразу несколько действенных компонентов: антибиотики, гормоны, противовирусные компоненты или другие вещества: Тобрадекс, Софрадекс, Гаразон, Макситрол, Декса-гентамицин.
Что такое кератит?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции.
Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Развитие кератита
Роговица глаза представляет собой переднюю часть глазного яблока, выполняющая защитную, оптическую и опорную для глаза и зрения функции. По виду, роговица напоминает выпуклую наружу линзу, однако это только на вид, т.к. это относительно сложная часть глаза, состоящая из 5 слоев, крепкая на прочность, обладающая некоторым отзеркаливанием.
Иннервация (управление) роговицей осуществляется вегетативными, трофическими и чувствительными нервами. Кровеносных же сосудов в роговице нет, поэтому функцию ее питания выполняют внутриглазная и слезная жидкость, а также сосуды, размещенные вокруг роговицы. Благодаря этой особенности, современная медицина с успехом осуществляет пересадку роговицы.
Развитие кератита обычно обусловлено двумя основными причинами:
1. Травмирование глаза — когда из-за патологического воздействия на глаз нарушается питание или иннервация роговицы.
2. Инфицирование роговицы – когда иммунитет направляет к инфекции на глазе защитные клетки, образующие инфильтрат (состоит преимущественно из лимфоидных и плазматических клеток, измененных клеток стромы и полинуклеарных лейкоцитов) и отечность. Один из слоев роговицы – эпителий, из-за воздействия на него большого количества инфильтратов может отслоится и слущиться. Роговица становится шероховатой, изъязвляется, теряет свой блеск и зеркальность. Малые инфильтраты обычно рассасываются и бесследно исчезают, глубокие, помимо отслаивания, могут также оставлять помутнения пораженного глаза различной степени выраженности.
В случае воздействия на глаз бактериальной гноеродной инфекции, появление инфильтратов может сопровождаться наличием на роговице гнойного содержимого, некротическим процессам в ее тканях, образованием язв. Далее, язвы обычно заполняются рубцовой тканью и образовывают лейкому.
Нейротрофический (нейрогенный) кератит
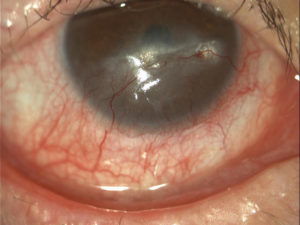
Нейротрофический кератит затрагивает тройничный нерв, поэтому роговица при данном поражении не только мутнеет, но и теряет чувствительность. На фоне этого нередко обостряются хронические заболевания глаза, которые протекают длительно из-за сниженной способности к регенерации. Причиной такой ситуации может стать как травма, так и различные инфекции.
Помимо присущих заболеванию симптомов, нарушаются процессы увлажнения и трофики в роговице, моргание становится не таким частым. Долгое время никаких других признаков не возникает, поэтому протекает нейротрофическая форма кератита незаметно. Уже после появляются признаки, которые обычно присущи любому типу патологии, дополняясь сильными болями, которые характерны для невралгии тройничного нерва.
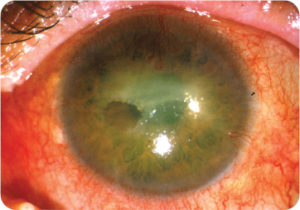
Лечебные мероприятия включают применение медикаментов, улучшающих регенерацию, трофику и обменные процессы. За веко закладывают декспантенол и другие мази с восстанавливающим действием. Противовирусные, противовоспалительные препараты дополняют электрофорезом, лазеротерапией, магнитотерапией. Болевой синдром купируется новокаиновой блокадой.
При этом типе болезни рекомендовано изолировать глаз повязкой или полугерметическими очками. В качестве профилактик повторного появления нейротрофического кератита используют противомикробные растворы и антибактериальные капли.
Причины герпетического и вирусного кератита у детей
Причины кератита чаще всего имеют вирусную природу. В подавляющем большинстве случаев это вирусы простого или опоясывающего герпеса, вызывающие так называемый герпетический кератит. Кроме того, провоцировать появление данной болезни, и особенно кератита у детей, могут аденовирусы, а также такие инфекционные болезни как «ветрянка» или корь.
Другую большую группу причин составляет бактериальная флора, вызывающая гнойные поражения роговицы. Это могут быть неспецифические (например, пневмо-, стрепто- или стафилококки) либо специфические микроорганизмы (возбудители туберкулеза, сифилиса, или скажем, дифтерии и т. д.).
Достаточно тяжелая форма болезни вызывается амебной инфекцией. Такой вид недуга часто возникает при ношении контактных линз, и вполне может завершиться полной утратой функции органа зрения.
Заболевание глаз кератит может выступать в качестве проявления аллергической реакции местного типа. Происходить такое может при так называемых поллинозах или при приеме некоторых лекарств, а также при гельминтозах или повышенной чувствительности к тем или иным веществам, например, пыльце.
Поражение роговицы иммунно-воспалительного характера может происходить при ревматоидном артрите, узелковом периартрите и др. заболеваниях. А в случае интенсивного воздействии на органы зрения ультрафиолетового излучения может развиться фотокератит.
Во многих случаях предшественником возникновения болезни глаз кератит является травма роговицы, в том числе повреждение ее во время операции. Иногда данный недуг выступает осложнением лагофтальма или воспалительных заболеваний орган зрения.
Заболевание кератит характеризуется развитием отека и инфильтрации тканей роговицы. Инфильтраты могут быть разной величины, формы, цвета, а также имеют нечеткие границы.
В завершающей стадии болезни происходит неоваскуляризация роговицы, т.е. в нее прорастают новообразованные сосудов. Этот факт с одной стороны способствует улучшению питания и ускорению процессов восстановления. Однако с другой стороны эти сосуды затем запустевают, а это приводит к снижению прозрачности роговицы.
В тяжелых случаях развивается некроз, формируются микроабсцессы или происходит изъязвление роговицы с последующим образованием рубцов и формированием бельма.
Особенности герпетического кератита
Герпетический кератит провоцируется вирусами герпеса, всего их существует восемь. В результате роговица воспаляется. Для этой формы заболевания характерно то, что она проявляется «волнами», часто рецидивирует даже после излечения.
Существует 3 самых распространенных формы болезни:
- Древовидный.
- Везикулезный герпетический кератит. На поверхности формируются пузырьки, которые после вскрываются и образовывают полости эрозии.
- Географический имеет подобное название из-за того, что очаги язв имеют характерный вид.
Как только заболевание проникает во внутренние слои (строму) роговицы, герпетический кератит перетекает в стромальный кератит (глубокую форму), который тоже имеет несколько подвидов:
- дисковидный;
- метагерпетический;
- интерстициальный;
- язвенный;
- очаговый.
Для каждого вида характерно ухудшение зрения, боль, краснота, постоянное ощущение инородного тела в слизистой. При герпетической форме кератита симптомы способны постепенно усугубиться тем, что они перетекут в кератоувеит и в передней глазной камере начнется накопление гноя.
Даже обычное выраженное воспаление осложняется тем, что соединительная ткань приходит на место прозрачному эпителию рогового слоя. Герпетический кератит глаз приведет в подобном случае к полной утере зрения из-за быстро формирующегося бельма. Более того, при глубоком поражении часто возникают язвы, а ее прорыв серьезно угрожает человеку не только высокой вероятностью ослепнуть, но и потерять глаз.
Лечение следует начинать немедленно. Герпетический хронический кератит глаз лечится при помощи местной обработки аналогов нуклеотидов, дополнительно назначается Интерферон. Полную терапию назначают в соответствии с индивидуальными симптомами. Перечень препаратов может включать стероиды, анальгетики, кератопротекторы, противовоспалительные средства, антисептики и антибиотики.
Причины возникновения
Наибольшее число случаев развития кератита связано с вирусной этиологией. В 70% наблюдений возбудителями выступают вирусы простого герпеса и герпеса Зостера (опоясывающего герпеса). Провоцировать развитие кератита, особенно у детей, также может аденовирусная инфекция, корь, ветряная оспа.
Следующую большую группу кератитов составляют гнойные поражения роговицы, вызванные бактериальной неспецифической флорой (пневмококком, стрептококком, стафилококком, диплококком, синегнойной палочкой, кишечной палочкой, клебсиеллой, протеем) и специфическими возбудителями туберкулеза, сальмонеллеза, сифилиса, малярии, бруцеллеза, хламидиоза, гонореи, дифтерии и т. д.
Тяжелая форма кератита вызывается амебной инфекцией — бактерией Acanthamoeba; амебный кератит часто возникает у людей, носящих контактные линзы, и в долгосрочной перспективе может закончиться слепотой. Возбудителями микозного кератита (кератомикоза) являются грибки фузариум, аспергиллы, кандиды.
Кератит может служить проявлением местной аллергической реакции при поллинозах, использовании некоторых лекарственных препаратов, глистной инвазии, повышенной чувствительности к пищевым продуктам или пыльце растений. Иммунно-воспалительное поражение роговицы может наблюдаться при ревматоидном артрите, узелковом полиартрите, синдроме Шегрена и др. заболеваниях. При интенсивном воздействии на глаза ультрафиолетового излучения может развиваться фотокератит.
В большинстве случаев возникновению кератита предшествует механическая, химическая, термическая травма роговицы, в том числе интраоперационное повреждение роговицы при проведении глазных операций. Иногда кератит развивается как осложнение лагофтальма, воспалительных заболеваний век (блефарита), слизистой глаз (конъюнктивита), слезного мешка (дакриоцистита) и слезных канальцев (каналикулита), сальных желез века (мейбомита). Одной из распространенных причин кератита служит несоблюдение правил хранения, дезинфекции и использования контактных линз.
Среди эндогенных факторов, благоприятствующих развитию кератита, выделяют истощение, недостаток витаминов (А, В1, В2, С и др.), снижение общей и местной иммунной реактивности, расстройства обмена (сахарный диабет, подагра в анамнезе).
Патоморфологические изменения при кератитах характеризуются отеком и инфильтрацией роговичной ткани. Инфильтраты, образованные полинуклеарными лейкоцитами, гистиоцитами, лимфоидными и плазматическими клетками, имеют различную величину, форму, цвет, нечеткие границы. В стадии разрешения кератита происходит неоваскуляризация роговицы — прорастание в оболочку новообразованных сосудов из конъюнктивы, краевой петлистой сети или обоих источников. С одной стороны, васкуляризация способствует улучшению трофики роговичной ткани и ускорению восстановительных процессов, с другой – новообразованные сосуды в дальнейшем запустевают и снижают прозрачность роговицы.
При тяжелом течении кератита развиваются некроз, микроабсцессы, изъязвления роговицы. Язвенные дефекты в роговице в дальнейшем рубцуются, образуя бельмо (лейкому).
Сквозная кератопластика
В предоперационный период пациенту организуют терапию заболеваний, которые способны повлиять на результаты вмешательства. Перед операцией лечащий врач назначает капли с антибиотиками. Непосредственно перед манипуляцией следует отказаться от приема пищи. Само вмешательство может производиться как с применением местной анестезии глаз, так и под общим наркозом. В обоих случаях операция не сопровождается болезненными ощущениями. Выбор же в пользу первого или второго способа анестезии, в основном, зависит от возраста пациента и индивидуальной переносимости тех или иных препаратов. На время операции в вену пациента вводится катетер для сопутствующей инфузии лекарств.
Сквозная кератопластика производится с применением микроскопа. Предназначенную к удалению зону роговицы хирург отделяет радиально специальным инструментарием. Затем на место отделенной ткани накладывают роговицу донора, которую тончайшими нитями пришивают к роговице реципиента. На финальной стадии проводится оценка полученной поверхности, и делается укол для профилактики заражения.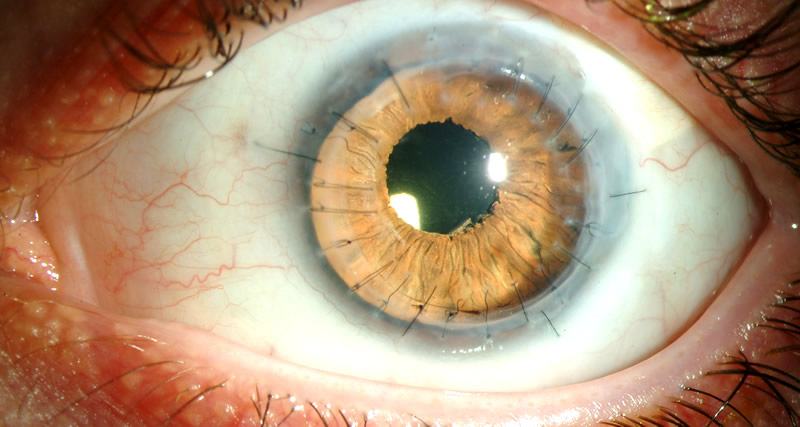
В период реабилитации важно контролировать давление внутри глазного яблока. Как правило, сроком до одного месяца необходимо будет носить марлевую повязку
Кроме того, пациенту следует категорически избегать оказания внешнего надавливания на прооперированную область и даже прикасаться к глазу. Процесс восстановления можно ускорить применением специальных мазей и капель.
Среди возможных расстройств, которые могут развиться после операции, следует отметить вероятность кровотечения, расхождение шва, инфицирование, а также индивидуальные особенности восстановления пациента после наркоза. Также существует вероятность развития катаракты либо отслоения донорского участка роговицы. Последнее расстройство – наиболее распространенное осложнение. Даже если это произошло, особых поводов для опасений нет: современные методы восстановительной терапии позволяют устранить такие последствия. В целом, около 90% операций по кератопластики проходят без каких-либо осложнений.
Виды и причины кератита
- Инфекционный кератит роговицы глаза. Возбудителями являются вирусы, аденовирусы, грибки, амебы, хламидии.
- Аллергический кератит. Возникает как реакция на попадание в организм аллергенов.
- Аутоиммунный кератит. Часто он сопровождает такие заболевания, как сахарный диабет, подагра, ревматоидный артрит, псориаз.
- Бактериальный кератит. Чаще всего причиной недуга становится синегнойная палочка или стафилококк.
- Паренхиматозный. Хроническое воспаление роговицы, характеризуется клеточной инфильтрацией ее слоев.Также называется интерстициальный кератит.
- Герпетический. Основной причиной заболевания является вирус простого герпеса. Может привести к хроническому воспалению роговицы, повреждению крошечных кровеносных сосудов в глазу, рубцам, потере зрения, глаукоме. Эта инфекция обычно начинается с воспаления мембраны, выстилающей веко (конъюнктивы) и часть глазного яблока, который вступает в контакт. Это обычно происходит в одном глазу. Рецидивы могут быть вызваны стрессом, усталостью, или воздействием ультрафиолетового облучения. Повторные эпизоды могут вызвать язвы, постоянное рубцевание, и онемение роговицы.
- Вирусный. причины — возбудители аденовирусы, корь, паротит, оспа. Чаще наблюдается у детей.
- Грибковый. Развивается, как правило, вследствие травмы роговицы в условиях, где присутствует патогенная микрофлора. Грибковый кератит часто развивается медленно. Поражает людей с ослабленной иммунной системой, часто приводит к инфекции внутри глазного яблока. Часто возникает после приема антибиотиков.
- Краевой. Возникают краевые инфильтраты на фоне хронического блефароконъюнктивита.
- Нитчатый кератит (сухой, филаментозный). возникает на фоне синдрома сухого глаза.
- Акантамебный. Это гноеродный и очень болезненный вид заболевания. Возникает у людей, которые носят мягкие или жесткие контактные линзы. источник заражения можно найти в водопроводной воде, почве, и плавательных бассейнах.
- Поверхностный и глубокий. При поверхностном поражается только верхний слой роговицы, а при глубоком нарушается строма роговицы.
- Точечный — дефекты эпителия роговицы в виде мелких точек.
И это еще далеко не все виды кератита. Мы остановились только на самый распространенных.
Симптомы кератита
- Сильный зуд в глазах.
- Воспаление, которое сопровождается покраснением глаз.
- Светобоязнь.
- Сухость роговицы.
- Появление в конъюнктивном мешке нитчатого отделяемого.
- Глазная боль.
- Обильное слезотечение или другие выделения из глаз.
- Трудность открытия век из-за боли или раздражения.
- Помутнение зрения.
- Ослабленное зрения.
- Ощущение инородного тела в глазу.
Когда обратиться к врачу?
Если вы заметили какие-либо из признаков или симптомов кератита, запишитесь на прием к врачу сразу.Задержки в диагностике и лечении кератита могут привести к серьезным осложнениям, в том числе потере зрения. Для лечения используют лекарственные препараты, а также методы народной медицины.
На приеме доктор рассмотрит вашу историю болезни и изучит симптомы, проведет необходимое обследование глаз, а также выполнит тесты, чтобы диагностировать вид кератита. Диагностирование, как правило, включает в себя следующие моменты:
- Общее обследование глаз, чтобы определить, насколько хорошо вы видите (острота зрения), с использованием стандартных диаграмм.
- Доктор может исследовать ваш глаз с помощью фонарика, чтобы проверить реакции, параметры и другие факторы, щелевую лампу для освещения роговицы, радужной оболочки, и пространство между радужной оболочкой и роговицей.Свет позволяет врачу просматривать эти структуры с большим увеличением для определения характера и степени кератита, а также какое влияние он может оказывать на другие структуры глаза.
- Лабораторный анализ образцов слезы, гнойного отделяемого или нескольких клеток роговицы, чтобы определить причину кератита и разработать план лечения.
Лекарства
Фото: vesti-ukr.com
Продуктивность лекарственных препаратов при кератите, их особенности
Лечение кератита лекарствами зависит от степени поражения роговицы глаза, причины, по которой возникло заболевание, а также тяжести течения недуга. Лечить кератит следует с помощью:
-
мазей;
-
глазных капель;
-
инъекций (внутримышечных и внутривенных);
-
таблетированных препаратов.
Статистика, по словам врачей-окулистов, гласит о том, что на первом месте по распространенности заболевания находится герпетический кератит.
При появлении первых симптомов заболевания необходимо к врачу, который проведет диагностику, поставит диагноз, назначит эффективное лечение. Для того чтобы понять какие препараты при кератите принимать, необходимо знать, какой вид кератита прогрессирует в вашем случае
При возникновении кератита важно комплексное и структурированное лечение с использованием всех поддерживающих организм препаратов. Каждый случай индивидуален, назначение лекарственных средств зависит от причины заболевания, тяжести течения недуга
Применение медикаментов самостоятельно, не проконсультировавшись со специалистом, грозит негативными последствиями и осложнениями, возникающими при неправильном использовании медикаментов.
Прием лекарств при кератите в зависимости от вида заболевания
Существует несколько видов кератита, в соответствии с которыми определяется действие препаратов, воздействующих на первоначальную причину возникновения заболевания:
Герпетический кератит
Препараты при герпетическом кератите чаще всего используются противовоспалительные лекарственные средства (лечение кератита каплями «Гаразон», мазь от кератита «Дексагентамицин»), иммуномодулирующие препараты (таблетки «Лавомакс»), а также препараты на основе ацикловира – «Зовиракс», «Ацикловир-акри». Такие препараты корректируют деятельность иммунной системы, снимают воспаление роговицы глаза. Противогерпесные средства воздействуют на вирусные клетки, убивая их.
Вирусный кератит
Большое влияние на воспалительный процесс оказывают антибактериальные средства (мазь «Базирон», «Алпизарин»), «Интерферон» (в глазных каплях при кератите), они оказывают поддержку организму, восстанавливают иммунитет, снабжают витаминами.
Грибковый кератит
препараты для лечения кератита грибковой этиологии могут быть следующие: противогрибковые средства- «Натамицин», «Амфотерицин Б» в таблетках, они оказывают разрушающее влияние на грибок, способствуют успешному восстановлению функций роговицы глаза.
Аллергический кератит
Основными лекарствами для лечения являются антигистаминные препараты — «Супрастин», мази, имеющие в своей основе кортикостероиды – «Синафлан». Данные средства снимают отек, подавляют аллерген, провоцирующий развитие кератита.
При тяжелом течении или возникновении осложнений в организме применяются уколы при кератите, которые вводятся внутримышечно («Трифосаденин», «Ретинол»). Лечебное действие при кератите направлено на уничтожение инфекции, остановку воспалительного процесса роговицы глаза. А в случае образовании язв в области роговицы врачами-специалистами могут быть назначены антибиотики при кератите – «Эритромицин», «Тетрациклин». В случае каких-либо повреждений роговицы применяются капли при кератите, такие как «Тобрекс», «Корнерегель», они способствуют скорейшему заживлению области воспаления.
Кроме медикаментозных способов лечения многими людьми используется лечение народными средствами.
Диагностика
Роговичный синдром — первый признак, который поможет офтальмологу диагностировать у пациента воспаление роговицы глаза.
Для проведения дальнейшего исследования специалист закапывает больному анестезирующие капли. Это поможет снять спазм и разомкнуть веки.
Следующим этапом станет сбор анамнеза, общий осмотр и проверка остроты зрения.
Для уточнения диагноза офтальмологи прибегают к таким дополнительным методам исследования как:
- биомикроскопия (исследование структур зрительного анализатора посредством щелевой лампы);
- офтальмоскопия (позволяет оценить изменения, возникшие вследствие воспалительного процесса);
- окрашивание тканей роговицы флуоресцеином для лучшей визуализации структурных изменений;
- УЗИ.
После постановки диагноза, чтобы назначить индивидуальную терапию, доктор назначает дополнительные анализы. Цель – выяснить причины болезни. Пациент сдает:
- аллергопробы;
- ревмопробы;
- кровь на ПЦР (для выявления вируса герпеса) и на антитела к возбудителям сифилиса;
- мазок на бактериологический анализ.
На основании результатов исследований врач назначает лечение. Часто кератиты лечат специалисты нескольких направлений. Например, в тех случаях, когда у пациента диагностирован паренхиматозный кератит, к терапии подключается венеролог, если источник недуга возбудитель туберкулеза — фтизиатр.
Народные средства
Фото: dzhmao.ru
Появлению кератита способствуют различные инфекционные заболевания, травмы глаза, негативные воздействия окружающей среды. У больного наблюдается воспалительный процесс роговицы глаза. Кератит может развиваться продолжительное время – от нескольких дней до нескольких месяцев. Запущенная стадия болезни может привести к полной слепоте. Поэтому при первых симптомах кератита нужно немедленно обратиться к врачу. Лечение недуга начинают с выявления причины его возникновения. Для этого больному следует пройти обследование у специалиста, который назначит оперативное лечение. Вместе с медикаментозными препаратами помогут действенные методы лечения народными средствами.
Кератит: лечение в домашних условиях
Перечень отваров трав, настоек, примочек, приготовленных по рецептам народной медицины, довольно широк. Облепиховое масло помогает справиться со светобоязнью и снимает приступы боли. Средство эффективно даже в запущенной стадии болезни. При нагноении глаза используют сок травы чистотела с экстрактом прополиса. Для промывания органов зрения подойдёт медовая вода, также эффективны примочки из мёда. Улучшить состояние глаз поможет очанка прямостоячая. При кератите из травы делают отвары, примочки, принимают внутрь. Не менее полезными свойствами обладают лекарства из трав: ромашки, календулы, алоэ.
Болезненные процессы при кератите успешно предотвращает использование глины. Из неё делают компрессы, курс лечения продолжают до полного выздоровления.
Антимикробным эффектом обладает известное в народе растение – каланхоэ. Из сока этого растения делают примочки. Курс лечения таким средством можно продолжать до полного выздоровления.
Ржаной хлеб является не только продуктом питания, но и обладает лечебными свойствами. Вылечить кератит способны хлебные капли, которые добывают из свежевыпеченной булки.
Вирусный кератит можно вылечить при помощи чеснока
Но процедуры с его применением необходимо делать с особой осторожностью, чтобы не попасть им в глаза
Герпетический кератит сопровождается болями и слезоточивостью. Уменьшить симптомы поможет водный экстракт прополиса.
Быстрый путь к выздоровлению происходит при взаимодействии совместных методов лечения
Перед процедурами важно ознакомиться с индивидуальной непереносимостью компонентов. Любые способы лечения должны проходить под наблюдением врача
Симптомы кератита
Независимости от формы или причины развития, кератит (см. фото) имеет стандартные симптомы, которые проявляются у всех пациентов. К ним относятся:
- повышение чувствительности роговой оболочки глаза (именно тех участков, которые не были повреждены);
- язвенные образования на роговице;
- снижение остроты зрения или другие проблемы с глазами;
- из конъюнктивального мешка начинает выделяться гной или слизь;
- покраснение оболочки глаза (гиперемия);
- помутнение роговицы (может быть поверхностным или грубым);
- развитие роговичного синдрома, который сопровождается болевыми ощущениями в пораженном глазу, спазматическими сжатиями век, а также
- повышенным слезотечением.
Существует несколько видов кератита глаза, которые отличаются друг от друга по причинам возникновения и характерным признакам. Виды кератита:
- поверхностный;
- грибковый;
- вирусный герпетический;
- бактериальный;
- вирусный (общий).
Все эти виды патологии могут носить глубокий или поверхностный характер. Теперь рассмотрим каждый из них отдельно.
| Поверхностный | В основном развивается на фоне воспаления слизистой оболочки глаз или век пациента и выступает в качестве осложнения данных заболеваний. В редких случаях поверхностный кератит возникает при развитии мейбомита – это острое офтальмологическое заболевание, сопровождающееся воспалением мейбомиевых желез, которые находятся в толще века. Обычно эта форма достаточно сложно поддается терапии. |
| Вирусный | Данный вид кератита в народе еще называется древовидным. Главной причиной его развития является вирус герпеса, которым заражены все люди на планете, но лишь после активации вируса у больного проявляются симптомы. Патология поражает большинство слоев роговицы больного, что требует длительного и сложного лечения. Согласно статистическим данным, среди всех поражений глаз герпетического характера герпетический кератит диагностируется почти у 80% пациентов. Как правило, недуг поражает органы зрения людей возрастом от 5 лет. |
| Бактериальный | На развитие бактериальной формы кератита влияют болезнетворные микроорганизмы, в частности, бактерии бледной спирохеты, синегнойной палочки и стафилококка золотистого. Но кроме бактерий, привести к возникновению патологии может банальное несоблюдение правил личной гигиены. В первую очередь, это касается людей, которые носят контактные линзы. |
| Грибковый | Чаще всего данная форма кератита возникает в результате длительного приема сильнодействующих медицинских препаратов, которые относятся к группе пенициллиновых. О развитии патологии может свидетельствовать покраснение оболочки глаза пациента, появление резкой боли и т. д. Игнорирование этих признаков может привести к снижению остроты зрения или появлению бельма на глазу. |
| Общий | Еще один вид воспаления роговой оболочки глаза, известный как вирусный кератит. Существует много различных факторов, способствующих его развитию. К наиболее распространенным относятся снижение иммунной системы пациента и заражение аденовирусами, что чаще всего происходит при заболевании ОРВ, корью или ветрянкой. |
Кератит – это серьезное заболевание, игнорировать или запускать которое ни в коем случае нельзя, так как это может привести к серьезным осложнениям. Если вы заметили у себя или у своих близких появление перечисленных выше симптомов, тогда нужно сразу же обратиться за помощью к врачу. Только квалифицированный офтальмолог, проведя диагностическое обследование, сможет поставить точный диагноз и назначить соответствующее лечение.