Реберный хондрит (синдром титце)
Содержание:
- Online-консультации врачей
- Симптомы Синдрома Титце:
- Что это такое
- Что это такое
- Симтомы синдрома Титце
- К каким докторам следует обращаться если у Вас Синдром Титце:
- Причина синдрома Титце
- Этиология
- Диагностика и дифференциальная диагностика
- Эффективные методы лечения
- Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
- Причины возникновения
- Лечение
Online-консультации врачей
| Консультация неонатолога |
| Консультация эндоскописта |
| Консультация вертебролога |
| Консультация нефролога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация онколога |
| Консультация детского невролога |
| Консультация специалиста банка пуповинной крови |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация оториноларинголога |
| Консультация психиатра |
| Консультация андролога-уролога |
| Консультация общих вопросов |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация маммолога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Симптомы Синдрома Титце:
Морфологические изменения локализуются в хряще ребра, который бывает гипертрофирован или необычно искривлен. Гистохимически патологических изменений в нем не отмечается, но иногда наблюдается небольшой отек или неспецифическое хроническое воспаление в окружающих хрящ тканях. Синдром развивается как у мужчин, так и у женщин, чаще в возрасте 30- 40 лет.
Характерно появление острой или постепенно нарастающей боли в верхней части грудной клетки, обычно с одной стороны. Иногда этому предшествует небольшая травма. Боль может быть весьма интенсивной, иррадиировать в плечо или руку, усиливаться при движении.
При осмотре в области пораженного реберного хряща определяется выраженная болезненность и четкая плотная веретенообразная припухлость размером 3-4 см, что подтверждает диагноз. Ни при одном другом заболевании (РА, спондилоартри ты, фиброзит и пр.), при котором могут поражаться костно хондральные сочленения, не обнаруживается подобной плотной припухлости реберного хряща.
Что это такое
Синдром Титце (или реберный хондрит) – это воспалительное поражение одного или нескольких реберных хрящей. Данная патология впервые была описана в 1921 году немецким врачом А. Титце.
Все передние концы ребер заканчиваются реберными хрящами, посредством которых они соединяются с грудиной и друг с другом. Основная функция этих хрящевых образований – это крепление ребер к грудине и обеспечение эластичности стенок грудной клетки. Первые 7 пар хрящей прикрепляются непосредственно к грудине, следующие 3 пары сочленяются с хрящом ребра, расположенного выше, а 2 последние пары заканчиваются слепо в стенке брюшной полости.
Схематическое строение грудной клетки
Согласно международной классификации болезней 10 пересмотра (МКБ-10) реберный хондрит имеет шифр М94.0 (синдром хрящевых реберных соединений – Титце).
Недуг встречается довольно редко, обычно поражает детей старшего возраста и подростков, также взрослых до 40 лет. Мужчины и женщины болеют одинаково часто.
Что это такое
Перихондрит (синдром Титце, реберный хондрит) – патология, характерный признак которой – это воспаление хрящей в области ребер. При заболевании врачи выявляют поражение верхней части грудной клетки. Воспаление носит доброкачественный характер, в патологический процесс вовлечено разное количество ребер.
Основной признак – болевой синдром в верхней части грудины. Дискомфорт распространяется на близлежащие области, усиливается при нагрузках различного рода. Поражение хрящей развивается на фоне патологий, нарушающих метаболизм. Немецкий хирург А. Титце впервые описал перихондрит в 1921 году.
Симтомы синдрома Титце
Синдром Титце обычно диагностируют, исключая другие состояния, которые вызывают боль в груди.
Задача состоит в том, чтобы отличить его от других причин боли в груди, например:
- Острый коронарный синдром — боль в руке (ах) или челюсти, тошнота, потливость, одышка.
- Перикардит — плевритовая боль, изменения ЭКГ.
- Сердечная недостаточность — одышка, базальная крепитация, повышенное яремное венозное давление (JVP).
- Пневмония — кашель, лихорадка, рентген признаки.
- Тромбоэмболия легочной артерии (ПЭ) — плевритная боль, одышка, тахипноэ, снижение насыщения кислородом при пульсоксиметрии.
- Расслоение аневризмы грудной аорты — внезапная разрывная боль, разница артериального давления между руками.
- Перелом ребра — в анамнезе травма или кашель, болезненность при пальпации, могут быть синяки.
- Желудочно-кишечные причины боли в груди — например, эзофагит, рефлюкс, язвенная болезнь желудка.
Чем синдром Титце отличается от костохондрита?
Костохондрит иногда называют синдромом Титце, который на самом деле не является синонимом костохондрита, поскольку отличается от него наличием отека над пораженными суставами. Синдром Титце более локализован, тогда как костохондрит имеет тенденцию быть более диффузным.
Причина возникновения костохондрита и синдрома Титце неизвестна; однако у некоторых пациентов были описаны предшествующие инфекции верхних дыхательных путей и сильный кашель.
Оба состояния встречаются у мужчин и женщин, а также у взрослых и детей. У 70% пациентов с синдромом Титце он односторонний, поражен только один сустав. Костохондрит может поражать более одного ребра.
Синдром Титце обычно поражает верхние ребра, особенно второе или третье ребра. Костохондрит может поражать любой из костохондральных суставов, но чаще всего поражаются ребра со второго по пятое.
Костохондрит: течение варьируется, но симптомы обычно проходят в течение недель или месяцев, в большинстве случаев симптомы проходят в течение года.
Синдром Титце: боль, как правило, проходит в течение нескольких недель, а некоторые остаточные отеки сохраняются в течение более длительных периодов времени. Тем не менее, течение заболевания варьирует от спонтанной ремиссии до стойких симптомов в течение многих лет.
Также стоит почитать:
К каким докторам следует обращаться если у Вас Синдром Титце:
Ревматолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома Титце, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Причина синдрома Титце
Причина синдрома Титце не до конца понятна, хотя она может быть связана с:
- инфекцией верхних дыхательных путей, такие как синусит и ларингит;
- сильным кашлем, который напрягает область груди;
- травмой груди;
- физическим напряжением из-за напряженных упражнений.
Как уже говорилось, точная причина не известна (т.е. идиопатическая). Некоторые исследователи предполагают, что множественная микротравма передней стенки грудной клетки может вызвать развитие синдрома. Иногда развитию заболевания может предшествовать хронический, чрезмерный кашель, рвота, травма или прочь. негативное воздействие на грудную клетку, вирусные или бактериальные инфекции или операция на грудную область.
Этиология
В настоящее время этиопатогенетические факторы синдрома Титце остаются неизвестными. Разработано несколько теорий возникновения и развития болезни. Основные из них:
Травматическая или механическая теория объясняет возникновение недуга у спортсменов, лиц, занимающихся тяжелым физическим трудом или перенесших в прошлом травматическое повреждение ребер. Прямая травма плеча приводит к повреждению реберного хряща. Это раздражает надхрящницу и нарушает дальнейшую дифференцировку хрящевых клеток. В результате подобных изменений формируется патологическая хрящевая ткань, которая сдавливает нервные волокна, что проявляется болью. Травматическая теория считается самой популярной.
Согласно инфекционной теории, синдром Титце развивается после перенесенного ОРЗ, спровоцировавшего снижение общей резистентности организма.
Дистрофическая теория — развитие патологии происходит в результате нарушения обмена кальция и дефицита витаминов С и В. Это одна из самых ранних теорий, разработанных самим Титце. Она не подтверждена объективными данными и считается сомнительной.
Факторы, способствующие развитию патологии:
- Выраженные и регулярные нагрузки на плечи и грудь,
- Хронические травмы груди у спортсменов,
- Острые инфекции,
- Артрозо-артриты,
- Бронхо-легочная патология,
- Профессиональный сколиоз,
- Метаболические нарушения,
- Эндокринопатии,
- Аллергические реакции,
- Постменопаузальный остеопороз,
- Коллагенозы.
В группу риска входят:
- Спортсмены,
- Лица, занятые тяжелым физическим трудом,
- Наркоманы,
- Лица после торакотомии.
В месте сочленения хрящей ребер и грудины нарушаются метаболические процессы. Длительное асептическое воспаление приводит к дистрофии, появлению участков секвестрации в хряще, метаплазии хрящевой ткани, ее кальцификации и склерозированию. Доброкачественный обратимый отек реберных хрящей вызывает болезненные ощущения. Дегенеративные изменения приводят к деформации хряща, уменьшению его в размере, слабой неподатливости. В результате окостенения хряща изменяется конфигурация грудной клетки, ее подвижность и эластичность уменьшаются, она становится ригидной.
Диагностика и дифференциальная диагностика
В основе диагностики заболевания опираются преимущественно на полученные клинические данные. Довольно часто врачи не правильно ставят диагноз, опираясь на другие симптомы. Для точной постановки диагноза необходимо провести дифференциальную диагностику с другими заболеваниями, которые дают схожую симптоматику. Основной маркер в этом случае – наличие характерной припухлости, чего не бывает при других болезнях. Болезни для дифференциальной диагностики следующие: злокачественные новообразования, травмы, заболевания сердечнососудистой системы, инфекционные болезни, гастрит, язвенная болезнь, холецистит. Если есть необходимость в уточнении диагноза, пациенту можно сделать компьютерную томографию, магнитно-резонансную томографию, ультразвуковое исследование грудной полости.
В большинстве случаев уже рентгеновское исследование помогает обнаружить патологические изменения в структуре хряща, хотя в начальной стадии заболевания увидеть их не удается. Лишь через некоторое время после развития заболевания становится заметно утолщение хряща и его обезыствление. Обычно это около двух-трех месяцев. Еще через некоторое время можно заметить на передних концах пораженных ребер небольшие отложения, из-за чего само ребро утолщается, а пространство с соседним ребром уменьшается. На самом позднем этапе картина выглядит как слияние хрящевых и костных частей ребра, остеоартроз данного участка и костная дисплазия. Делая рентгенограмму, врач уже как правило знает диагноз пациента, однако это исследование позволяет исключить злокачественные новообразования, как причину болей в груди.
Для более раннего выявления синдрома Титце показана компьютерная томография, также можно сделать биопсию и определить изменения в хряще и отсутствие признаков злокачественности опухоли.
Говоря о дифференциальной диагностике с сердечно сосудистыми заболеваниями, стоит обратить внимание, что длительность болей различна. При ишемической болезни сердца, которая дает похожие симптомы, боли наступаю внезапно и имеют характер десятиминутных приступов
При синдроме Титце боль, как правило, сохраняется длительное время, что не дает возможности подозревать проблемы с сердцем. Также, болевой синдром не снимается таблетками нитроглицерина, как это можно сделать при ишемии. Для того, чтобы установить окончательный диагноз, делать электрокардиограмму.
Также по ряду специфических исследований синдром Титце дифференцируют с фиброзитом, спондилоартритом, ревматоидным артритом, местными поражениями грудины и хрящей
Говоря о межреберной невралгии, необходимо также обратить внимание на наличие уплотнения, которое для невралгии не характерно
Эффективные методы лечения
Полное излечение синдрома Титце возможно только при удалении пораженных участков во время операции: так считают многие медики, но операцию назначают редко, только при тяжелых случаях. При слабой и умеренной выраженности признаков воспаления в большинстве случаев достаточно консервативных мер.
На заметку! Если болевой синдром при реберном хондрите не доставляет пациенту мучительных ощущений, то врачи избегают операции, чтобы не подвергать больного лишнему риску
Важно знать: нередко именно после оперативного вмешательства в позвоночные структуры проникает инфекция. По этой причине хирургическое лечение реберного хондрита врачи назначают в крайнем случае.
Лекарственные препараты
Основные группы лекарственных средств при терапии перихондрита:
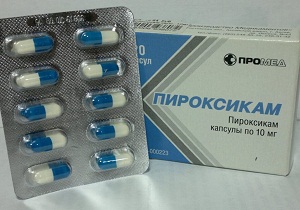
- НПВС. Пироксикам, Ибупрофен, Мелоксикам, Мовалис, Нимесулид, Кетопрофен, Диклофенак.
- Анальгетики. Баралгин, Темпалгин.
- Мази, гели и кремы. Апизартрон, Вольтарен-эмульгель, Кетонал, Финалгон, Долобене, мазь Окопник, Хондроксид, Фастум-гель, Нурофен, бальзам Дикуля, натуральный крем-бальзам Софья.
- Компрессы с Димексидом с противовоспалительным, противомикробным и местноанестезирующим действием.
- Кортикостероиды (инъекции в сочетании с анестетиками) при сильной боли. Гидрокортизон с Лидокаином, Флостерон, Дипроспан, Бетаметазон.
Физиотерапевтические процедуры
При синдроме Титце виды процедур подбирает лечащий врач в индивидуальном порядке:
- лазеротерапия;
- дарсонвализация;
- прогревание УВЧ;
- электрофорез.
Народные средства и рецепты
Травяные отвары, компрессы, ванны при синдроме Титце разрешены как дополнительные виды воздействия на проблемный участок. Всегда нужно советоваться с врачом, прежде чем начать домашнее лечение.
При активном воспалительном процессе нельзя прогревать проблемную зону. Нарушение правила ухудшает состояние пациента, усиливает воспаление, боль, отечность.
Пациентам на заметку:
- полезны травяные отвары для нормализации кровообращения, укрепления иммунитета. Фитотерапевты рекомендуют растения: зверобой, ромашку, можжевельник, крапиву, шалфей, березу (листья). Хороший эффект дает употребление настоя из цветов бузины, чая из листьев брусники;
- согревающие компрессы для облегчения боли при реберном хондрите. Процедуры проводят только при стихании воспалительного процесса. Растения: хрен (натереть), шалфей (отвар), листья мелиссы и лопуха (распарить в кипятке). После нанесения компресса нужно укутать проблемный участок шарфом. Зону сердца обрабатывать нельзя;
- лечебные ванны. Для процедур подходит отвар из еловых веток и иголок, цветки ромашки и шалфей. Не стоит прогревать зону сердца;
- хороший согревающий и анальгезирующий эффект при синдроме Титце дает втирание спиртовой настойки. Из природных компонентов для приготовления домашнего средства фитотерапевты советуют целебный эвкалиптовый эфир и березовые листья;
- топленый медвежий и свиной жир помогает при сильной боли. После нанесения состава нужно утеплить проблемный участок. Так же, как и при проведении компрессов, нужно избегать перегрева в области сердца.
Хирургическое вмешательство
При реберном хондрите поднадкостничную резекцию врачи проводят, если безоперационные методы терапии не показали заметных результатов. Оперируют пациентов с синдромом Титце крайне редко. В зависимости от тяжести случая, степени поражения ребер, распространения воспалительного процесса и состояния больного, хирургическое лечение проходит под местной либо общей анестезией.
Другие заболевания из группы Болезни костно-мышечной системы и соединительной ткани:
| Cиндром Шарпа |
| Алкаптонурия и охронотическая артропатия |
| Аллергический (эозинофильный) гранулематозный ангиит (синдром Черджа-Штрауса) |
| Артриты при хронических заболеваниях кишечника (неспецифическом язвенном колите и болезни Крона) |
| Артропатия при гемохроматозе |
| Болезнь Бехтерева (анкилозирующии спондилоартрит) |
| Болезнь Кавасаки (слизистокожножелезистыи синдром) |
| Болезнь Кашина-Бека |
| Болезнь Такаясу |
| Болезнь Уипла |
| Бруцеллезный артрит |
| Внесуставный ревматизм |
| Геморрагический васкулит |
| Геморрагический васкулит (болезнь Шенлейна — Геноха) |
| Гигантоклеточный артериит |
| Гидроксиапатитная артропатия |
| Гипертрофическая легочная остеоартропатия (болезнь Мари — Бамбергера) |
| Гонококковый артрит |
| Гранулематоз Вегенера |
| Дерматомиозит (ПМ) |
| Дерматомиозит (полимиозит) |
| Дисплазия тазобедренного сустава |
| Дисплазия тазобедренных суставов |
| Диффузный (эозинофильный) фасциит |
| Зоб |
| Иерсиниозный артрит |
| Интермиттирующий гидрартроз (перемежающаяся водянка сустава) |
| Инфекционный (пиогенный) артрит |
| Иценко — Кушинга болезнь |
| Лаймовская болезнь |
| Локтевой стилоидит |
| Межпозвонковый остеохондроз и спондилез |
| Миотендинит |
| Множественные дизостозы |
| Множественный ретикулогистиоцитоз |
| Мраморная болезнь |
| Невралгия позвоночного нерва |
| Нейроэндокринная акромегалия |
| Облитерирующий тромбангиит (болезнь Бюргера) |
| Опухоль верхушки легкого |
| Остеоартроз |
| Остеопойкилия |
| Острый инфекционный артрит |
| Палиндромный ревматизм |
| Периартрит |
| Периодическая болезнь |
| Пигментный виллезанодулярный синовит (синовит геморрагический) |
| Пирофосфатная артропатия |
| Плексит плечевого сустава |
| Пневмокониоз |
| Подагра |
| Пояснично-крестцовый плексит |
| Псориатический артрит |
| Реактивный артрит (артропатия) |
| Ревматизм |
| Ревматическая полимиалгия |
| Ревматоидный артрит |
| Рецидивирующий полихондрит |
| Саркоидоз |
| Синдром (болезнь) Рейтера |
| Синдром Барре — Льеу |
| Синдром Бехчета |
| Синдром Гудпасчера |
| Синдром запястного канала |
| Синдром Марфана |
| Синдром тарзального канала |
| Синдром Фелти |
| Синдром Шегрена |
| Синдром Элерса — Данло |
| Синовиома |
| Сирингомиелия |
| Системная красная волчанка |
| Системная красная волчанка (СКВ) |
| Системная склеродермия |
| Сифилитический артрит |
| Смешанная криоглобулинемия (криоглобулинемическая пурпура) |
| Смешанное заболевание соединительной ткани |
| Сывороточная и лекарственная болезнь |
| Тендовагинит |
| Туберкулез позвоночника |
| Туберкулезный полиартрит |
| Узелковый полиартериит |
| Фиброзит (фасцииты и апоневрозиты) |
| Хондродисплазия |
| Хондроматоз суставов |
| Шейный плексит |
Причины возникновения
Патология развивается намного реже, чем остеохондроз или спондилоартроз, медики не могут со 100 % уверенностью сказать, что дает толчок к активизации патологического процесса в хрящах. Большинство врачей считают, что перихондрит – следствие нарушение обменных процессов, что приводит к нарушению структуры и функций соединительной ткани.
Риск развития реберного хондрита возрастает при наличии следующих факторов:
- хронические патологии инфекционной природы;
- каждый день человек выполняет работу, в процессе которой, нагрузка ложится на плечевой пояс, руки и грудную клетку;
- микротравмы на фоне частых ушибов грудной клетки, например, у спортсменов;
- артриты и артрозы различной этиологии;
- высокая сенсибилизация организма, тяжелая реакция на аллергены;
- острые и хронические патологии дыхательных путей, сопровождающиеся сильным кашлем;
- аутоиммунные патологии;
- проведена операция в зоне грудины;
- коллагеноз;
- любые патологии, нарушающие жировой, минеральный, липидный, солевой обмен;
- заболевания, на фоне которых резко снижается иммунитет.
Синдром Титце код по МКБ – 10 – М94.0.
Лечение
Несмотря на то, что в коммерческих клиниках вам смогут предложить множество способов терапии, большинство ортодоксальных медиков сходятся на том, что единственный метод, гарантированно избавляющий от синдрома, — это поднадкостничная резекция (ломать — не строить?). Но с учетом того, что большинство пациентов уже научились жить со своей болезнью, на хирургическую операцию они чаще всего не решаются. Более того, многие даже не подозревают о самом факте наличия патологии, а редкие болевые приступы традиционно «списываются» на сезонные изменения климата, неудачную позу во время сна или тяжелую (в прямом смысле этого слова) рабочую неделю. Само же консервативное лечение может быть следующим:
- местная противовоспалительная терапия (мази, кремы);
- рефлексотерапия и акупунктура;
- физиотерапевтические процедуры;
- для купирования болевого синдрома могут использоваться анальгетики и нестероидные противовоспалительные препараты (при необходимости — в виде прямых инъекций в точку локализации боли);
- новокаиновая блокада;
- компрессы с димексидом.
Народные рецепты
Настой листьев березы. 3 ст. л. исходного сырья залить 600 мл крутого кипятка, выдержать 6-8 часов и процедить. Схема приема: по 100-120 мл 2-3 раза в день.
Отвар почек березы. 5 г сырья засыпать в емкость с кипятком (400 мл), подержать 10-15 минут на медленом огне, настоять около часа и процедить. Схема приема: по 1/4 стакана 4 раза в день.
Настой листьев брусники. 1 ст. л. исходного сырья залить 200-220 мл холодной воды, поставить на огонь, довести до кипения и подождать 5-10 минут. Далее настой охладить и процедить. Схема приема: по 1 ст. л. 3-4 раза в день. Особые указания: хранить в прохладном (но не холодном) месте не более 24 ч.
Напар их цветков бузины. 20 г растительного сырья поместите в глиняную или фарфоровую посуду, залейте 1 л кипятка и оставьте на ночь. Схема приема: получившийся объем разделить на 3 равновеликих порции, которые следует выпить в течение дня.
Настой зверобоя продырявленного. 3 ст. л. травы залить 800-850 мл кипятка (примерно 4 стакана), дать настояться 2-2,5 ч., после чего процедить. Схема приема: по 1/3 стакана 3 раза в день (желательно до еды), курс лечения — 1-2 месяца.
Настой кизила. 1 ч. л. корней соединить с 200 мл воды комнатной температуры и кипятить 10-15 мин., после чего дать остыть. Схема приема: по 2 ст. л. 3 раза в день.
Настой клевера. В емкость с 20 г высушенных цветков добавить 200 мл горячей воды, дать настояться 2-3 часа и процедить. Схема приема: 2-3 ст. л. 3 раза в день (при недостаточном эффекте единоразовую дозу можно довести до 100-110 мл).
Лечебная ванна. 300 г аптечной ромашки (можно при необходимости заменить шалфеем или свежими еловыми ветками) высыпать в большое ведро, залить 5 л кипятка, дать 1-2 часа настояться и процедить
После этого добавить целебную жидкость в ванну с теплой (важно) водой. Схема лечения: рекомендуемая длительность одной процедуры — 20-30 минут, принимать через день.
Физиотерапевтические процедуры
1. Лазерная терапия (воздействие лучом лазера на область поражения).
Схема лечения: курс из 10 сеансов продолжительностью не более 10 мин.
2. Лекарственный электрофорез (введение обезболивающих препаратов через кожу при помощи слабого электрического тока)
Схема лечения: курс из 10 сеансов продолжительностью 5 мин.
3. УВЧ-терапия (местное воздействие на зону поражения электрическим полем, имеющим очень высокую частоту)
Схема лечения: курс из 10-15 сеансов продолжительностью 5-10 мин.
4. Дарсонваль (использование токов небольшой силы, но высокой частоты и напряжения)
Схема лечения: курс из 10 сеансов продолжительностью 5-10 мин.
Синдром Титце – болезнь соединительной ткани, причисляемая к хондропатиям и проявляющаяся асептическим воспалением, утолщением и болезненностью хрящей верхних ребер в месте их крепления к грудине. В медицинской литературе это заболевание также называют реберным хондритом, перихондритом, реберно-хрящевым синдромом, псевдоопухолью реберных хрящей и т.д. Синдром с одинаковой частотой фиксируется у женщин и у мужчин в возрасте 20-40 лет, а также у подростков 12-14 лет. Синдром Титце, названый именем немецкого хирурга впервые описавшего его в 1921 году, наиболее часто бывает односторонним и формируется в зоне реберно-ключичного сочленения 1-2 ребра, реже в области 3-4 ребер.