Болезнь кавасаки: описание, диагностика, лечение и прогноз
Содержание:
Симптомы болезни
Различают 3 периода генерализованного васкулита:
- Острый. Длиться первые 7–10 дней.
- Подострый с продолжительностью 2–3 недели.
- Период реконвалесценции (выздоровления). Занимает от нескольких месяцев до 2 лет.
Синдром Кавасаки у детей начинается резко и бурно. Температура поднимается до 39,0–40,0 градусов, носит перемежающийся характер, сохраняется на протяжении первых 5–7 дней, а без лечения – до 2 недель. Увеличение продолжительности лихорадочного периода – плохой признак для дальнейшего прогноза. На фоне фебрильной температуры увеличиваются региональные (чаще шейные) лимфоузлы, присоединяются симптомы выраженной интоксикации – сильная слабость, учащение пульса, боли в животе, тошнота, диарея. Ребенок тяжело переносит болезнь, становясь раздражительным, беспокойным. Он часто плачет, отказывается от пищи, плохо спит.
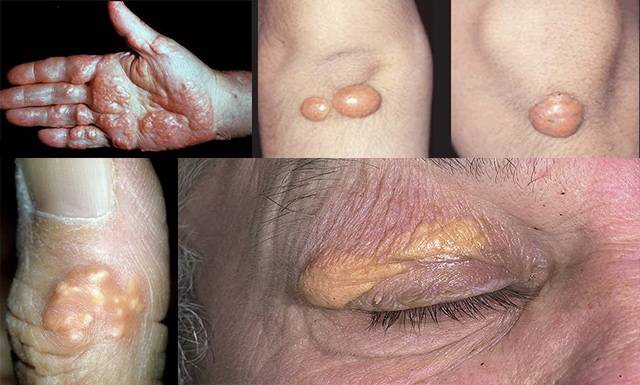
Кожные проявления развиваются на протяжении первых 5 недель болезни. На теле появляются мелкие волдыри, скарлатино- или кореподобная сыпь. Ее элементы располагаются на конечностях, теле, в паху. Постепенно на стопах и ладонях появляются покрасневшие участки, кожа уплотняется, начинает болеть, из-за чего ограничиваются движения пальцами. Стопы отекают. Высыпания проходят через 7 дней после появления, а эритема сохраняется до 3 недель, после чего кожа начинает шелушиться.
Поражение слизистых в остром периоде проявляется в виде конъюнктивита обоих глаз. У некоторых к нему присоединяется передний увеит – воспаление одновременно нескольких элементов сосудистой оболочки глаз. Слизистая рта краснеет, становится сухой, губы покрываются болезненными кровоточащими трещинками, миндалины увеличиваются, цвет языка меняется на малиновый.
Симптомы синдрома Кавасаки: покарснение глаз, покарснение и уплотнение кожи стоп, малиновый цвет языка, увеличенные шейный лимфоузлы
Изменения со стороны сосудов и сердца при болезни Кавасаки у детей приводят к развитию миокардита с болями, тахикардией или аритмией, одышкой, осложняющегося часто острой недостаточностью сердца. Реже воспаляется околосердечная сумка – перикард – и формируется митральная либо аортальная недостаточность. У 25% больных на 5–7 неделе возникают расширения отдельных участков стенок коронарных сосудов. Не исключено появление аневризм подключичных, локтевых или бедерных артерий.
Поражение суставов выявляют примерно у 35% больных, у которых воспаляются как мелкие, так и крупные суставы с соответствующей симптоматикой.
Воспаление коронарных артерий при синдроме Кавасаки у взрослых приводит к потере их эластичности и множественным аневризмам (расширениям), вследствие чего у них резко возрастает риск развития дистрофии или инфаркта миокарда, тромбозов, кальциноза и раннего атеросклероза. Пациентов беспокоят боли в сердце и суставах, нарушение сердечного ритма и работы пищеварения. В отдельных случаях возможно развитие менингита, уретрита, поражения органов пищеварительного тракта.
У больного возникают проблемы с выполнением привычной физической нагрузки. Некоторые повседневные действия, такие как подъем в гору, быстрая ходьба или бег, поднятие тяжестей, становятся затруднительны.
После лечения патологические расширения стенок сосудов у взрослых остаются, но со временем уменьшаются и могут исчезнуть полностью.
Симптомы синдрома Кавасаки
Синдром Кавасаки характеризуется цикличностью проявлений, выраженностью лихорадки, на фоне которой развиваются симптомы поражения слизистых оболочек, кожи, лимфатических узлов и различных систем, прежде всего сердечно-сосудистой.
Общие проявления
Синдром Кавасаки начинается остро с повышения температуры тела, как правило, до высоких цифр (39 °С и выше). Характерна возбудимость больного, выраженная в большей степени, чем при других лихорадочных состояниях у детей. Больные страдают от высокой температуры, нередко им причиняет мучение боль в мелких суставах, животе. В отсутствие лечения лихорадка продолжается 7-14 дней (иногда до 36).
Поражение слизистых оболочек. На фоне высокой лихорадки в течение нескольких дней появляется гиперемия конъюнктив без выраженных экссудативных проявлений. Двусторонний конъюнктивит сохраняется в течение 1-2 нед и исчезает. С первых дней болезни наблюдают сухость, гиперемию и трещины губ, гиперемию слизистой оболочки ротовой полости, отёк сосочков языка, который на второй неделе становится «малиновым».
Поражение кожи. Вскоре после дебюта или с началом лихорадки на туловище, конечностях и паховых областях возникает сыпь в различных вариантах: неправильной формы эритематозные бляшки, скарлатиноподобная сыпь, мультиформная эритема. Возможна эритема промежности, которая в течение 48 ч переходит в десквамацию. Через несколько дней от начала болезни появляется эритема и/или уплотнение кожи ладоней и подошв, сопровождающееся резкой болезненностью и ограничением подвижности пальцев кистей и стоп. Одновременно возникают гиперемия ладоней и подошв, интенсивная эритема и плотный отёк кистей и стоп. На второй неделе сыпь отцветает. Спустя 2-3 нед появляется периногтевое пластинчатое шелушение с распространением на пальцы, а иногда – на всю кисть или стопу.
Поражение лимфатических узлов. Характерно значительное увеличение (не менее 1,5 см в диаметре) одного или нескольких шейных лимфатических узлов.
Поражение сердечно-сосудистой системы. Патологические изменения сердечно-сосудистой системы встречаются почти у половины больных. Кардиальные изменения клинически проявляются тахикардией, аритмией, ритмом галопа, появлением сердечных шумов; может развиться застойная сердечная недостаточность. Характер и локализацию патологии определяют с помощью инструментальных методов. Чаще это перикардиальный выпот, изменения миокарда и митральная регургитация. Изменения оболочек сердца сопровождают острую фазу болезни и обычно имеют положительную динамику по мере улучшения состояния больного и выздоровления. В то же время отличительная особенность данного васкулита – риск быстрого развития аневризм коронарных артерий. Аневризмы коронарных артерий обычно возникают в сроки от 1 до 4 нед от начала лихорадки, новые поражения редко удаётся зафиксировать спустя 6 нед. Одно- или двустороннее поражение коронарных артерий представлено расширением сосуда, поражаются преимущественно проксимальные отделы сосудов.
Помимо коронарных артерий, могут быть вовлечены другие сосуды, включая брюшную аорту, верхнюю брыжеечную, подмышечные, подключичные, плечевые, подвздошные и почечные артерии с дистальной ишемией и некрозом в результате активного васкулита.
[], [], [], [], [], [], [], [], []
Другие проявления
У половины пациентов возникает боль в суставах, в 40-45% – поражение ЖКТ, печени, реже развиваются признаки поражения почек, ЦНС. Артралгии или полиартрит мелких суставов кистей и стоп, с последующим поражением коленных и голеностопных суставов появляются на первой неделе болезни. Проявления со стороны ЖКТ включают гепатомегалию, водянку жёлчного пузыря, диарею и панкреатит. Редко встречаются такие проявления как асептический менингит, лёгочные инфильтраты и плевральный выпот. Указанные синдромы и симптомы проходят бесследно через 2-3 нед.
Течение
Синдром Кавасаки отличается циклическим течением с чередованием трёх стадий: острая лихорадочная стадия продолжительностью 1-2 нед, подострая стадия – 3-5 нед, выздоровление – через 6-10 нед с момента начала болезни. В отдельных случаях (3%) возможны рецидивы, которые обычно развиваются в течение 12 мес, чаще у детей до 3 лет и у тех, кто имел кардиальные проявления в дебюте синдрома Кавасаки.
Лечение
Поскольку этиология заболевания не определена, этиотропное лечение не проводится.
Второй этап — лечение аневризм коронарных сосудов, которое заключается в назначении дополнительного курса аспирина с периодическими осмотрами больных у кардиолога. Больным также назначают антикоагулянты, кортикостероиды. При выраженном стенозе венечных сосудов проводят их катетеризацию и шунтирование.
Запрещено заниматься самолечением. При появлении первых симптомов патологии необходимо вызвать врача.
Прогноз обычно благоприятный. Заболевание чаще всего заканчивается выздоровлением. При отсутствии лечения самый высокий риск развития аневризмы артерий отмечается у детей до года. Причинами смерти становятся: разрыв аневризмы или инфаркт миокарда.
Причины
Смертность при этой болезни составляет всего 1%. Основной причиной летального исхода является разрыв коронарных артерий и инфаркт миокарда. Перед началом лечения необходимо провести полный анализ тела, в том числе электрокардиологическое исследование. Все лечение должно быть направлено на предотвращение развития аневризм. Для этого назначают:
- «Ацетилсалициловую кислоту»;
- кортикостероидные гормоны;
- гамма-глобулин.
При лечении этой болезни очень важно постоянно наблюдать пациента методиками таких исследований как: УЗИ сердца, ЭКГ и ангиография коронарных артерий. Иммуноглобулин успешно купирует воспалительные процессы в сосудах
Если изменений не наблюдается (высокая температура и воспаление еще присутствуют), то назначают повторное внутривенное введение препарата
Иммуноглобулин успешно купирует воспалительные процессы в сосудах. Если изменений не наблюдается (высокая температура и воспаление еще присутствуют), то назначают повторное внутривенное введение препарата.
Ацетилсалициловая кислота при лечении этой болезни
В условиях использования иммуноглобулина еще не доказана польза салицилатов, так как «Аспирин» не влияет на длительность лихорадки.
В настоящее время медицина не знает причин возникновения болезни Кавасаки. Однако есть доводы в пользу того, что Кавасаки – болезнь, которая развивается благодаря инфекционному агенту у генетически предрасположенных пациентов.
Этот недугом в 10 раз чаще болеют в Японии, чем в Америке, и почти в 30 раз чаще, чем в Британии и Австралии. Было отмечено, что зимой и весной заболевают чаще.
Пациенту ставится диагноз на основании клинических признаков и, конечно же, обязательными являются диагностические обследования.
• анализ крови – выявляется тромбоцитоз, анемия, трансаминаз, повышенный уровень С-реактивного белка, СОЭ, антитрипсина;
• анализ мочи – наблюдается наличие гноя и белка в моче;
• электрокардиография – применяется для постановки раннего диагноза инфаркта миокарда;
• рентген органов грудной клетки – позволяет обнаружить изменение границ сердца;
• магнитно-резонансная и компьютерная ангиография – необходимы для того, чтобы оценить проходимость коронарных артерий;
• эхокардиография – дает возможность определить, имеются ли нарушения в работе сердца.
1. Острая фебрильная. Продолжается первые две недели, основными признаками являются лихорадка и симптомы острого воспаления.
2. Подострая. Длится со 2 по 3 неделю, характеризуется повышением уровня тромбоцитов, возможны появления аневризмов.
3. Выздоровление. Обычно на 6-8 неделе после начала заболевания, при этом исчезают все симптомы заболевания, стадия продолжается до нормальных показателей СОЭ и уменьшаются или разрешаются поражения кровеносных сосудов.
Болезнь Кавасаки, как и все лихорадочные заболевания, начинается остро с резкого повышения температуры тела до 40°С. Также характерным является сильная возбудимость больных. Пациенты страдают от повышенной температуры, часто мучаются от боли в животе и мелких суставах. Если не принимать никаких мер, то лихорадка длится от 1 до 2 недель, но иногда и до 36 дней.
Симптомы
Первым признаком болезни Кавасаки становится резкое повышение температуры до 38-40 °C. Лихорадку невозможно устранить при помощи обычных жаропонижающих средств, и она длится около 5 дней. При отсутствии лечения повышение температуры сохраняется на протяжении 14 дней, а увеличение длительности лихорадочного периода считается неблагоприятным прогностическим симптомом.
Через несколько дней у ребенка появляются другие признаки болезни Кавасаки.
Кожа и слизистые оболочки
Глаза
У большинства детей в первые 7 дней появляется конъюнктивит. Обычно он не сопровождается характерными для этого заболевания выделениями из глаз, и в некоторых случаях сопровождается передним увеитом.
Дыхательные пути
У ребенка появляется сухость слизистой рта и возникают кровоточащие трещины на губах. Язык становится отечным и малиновым, зев краснеет, а миндалины увеличиваются. Кроме этого, происходит отек слизистой носа, проявляющийся его заложенностью.
Кожа
Один из характерных признаков данной патологии — сыпь, локализующаяся на туловище, нижних отделах конечностей и в паху.
В первые 5 недель после начала болезни возникают различные полиморфные и диффузные поражения кожных покровов:
- сыпь в виде красных пятен разного размера;
- волдыри;
- кореподобная или скарлатиноподобная сыпь.
Локализация сыпи обычно типичная, ее элементы обнаруживаются на:
- туловище;
- нижних частях рук и ног;
- паховой зоне.
Через какой-то промежуток времени у ребенка появляются эритематозные изменения и уплотненные участки на подошвах и ладонях. Они мешают нормальному движению пальцев и спустя некоторое время начинают шелушиться.
При болезни Кавасаки обратное развитие высыпаний начинается через 7 дней после их появления, а эритематозные пятна сохраняются на протяжении 2-3 недель.
Лимфатические узлы
Примерно у половины детей болезнь Кавасаки сопровождается увеличением лимфоузлов на шее. Как правило, оно является односторонним.
Пищеварительная система
Нарушения стула (в виде водянистого поноса), боли в животе и рвота могут появляться в начальном периоде болезни. У некоторых детей в острой стадии может развиваться кишечная непроходимость или инвагинация.
На протяжении 2 недель у ребенка с болезнью Кавасаки могут присутствовать симптомы особой формы холецистита, который сопровождается рвотой, поносом, болями в животе (вплоть до печеночной колики). В некоторых случаях заболевание провоцирует развитие панкреатита.
Нервная система
Признаки поражения нервной системы при этом заболевании обычно наблюдаются у детей до года. Они могут проявляться симптомами серозного менингита или синдрома Гийена-Барре. Как правило, они возникают в остром периоде на фоне лихорадки и могут проявляться изолированными параличами, нарушениями слуха и обмороками.
При высокой активности заболевания у детей могут развиваться нервно-мышечные заболевания – миопатии, миозиты, поражение мышц диафрагмы.
Суставы
Примерно в 35 % случаев болезнь Кавасаки сопровождается поражениями суставов – артралгиями и артритами. Суставный синдром чаще длится не более месяца. Обычно происходит поражение коленных, голеностопных и мелких суставов стоп и кистей.
Сердце и сосуды
Поражения сердечно-сосудистой системы при болезни Кавасаки проявляются в виде миокардитов, провоцирующих появление болей в сердце, учащение пульса и аритмии. Нередко патологические процессы вызывают развитие острой сердечной недостаточности.
Примерно через 1,5-2 месяца после начала заболевания у больного могут формироваться аневризмы коронарных сосудов, провоцирующие инфаркт миокарда. Иногда аневризматические расширения формируются на стенках других артерий: подключичных, локтевых, бедренных.
Эти проявления болезни Кавасаки являются наиболее опасными для жизни и здоровья. Как правило, обратное развитие аневризм происходит через месяц, но высокий риск летального исхода от тромбозов и инфаркта миокарда сохраняется на протяжении 3 месяцев.
В более редких случаях болезнь Кавасаки провоцирует развитие других сердечно-сосудистых патологий:
- кардиомегалия;
- гемоперикард;
- вальвулит;
- митральная или аортальная недостаточность;
- перикардит.
На фоне всех вышеописанных симптомов дети с болезнью Кавасаки становятся беспокойными, чрезмерно раздражительными или вялыми.
Прогноз и профилактика
Длительность болезни чаще всего не превышает 2,5 месяцев. Большинство больных выздоравливает, хотя возможен летальный исход. Смертность при этом синдроме не превышает 0,5% заболевших детей. Чаще всего умирают дети до 1 года.
- ишемическая болезнь сердечной мышцы;
- инфаркт миокарда;
- воспаление сердечной мышцы или оболочки сердца;
- воспаление клапанов сердца;
- повреждение коронарных сосудов и нарушение питания сердца;
- аневризма коронарных сосудов и кровоизлияние в сердечную сумку.
Другие системные нарушения:
- артрит;
- неинфекционное воспаление оболочек мозга;
- неинфекционный отит;
- нарушение проходимости желчных протоков;
- периферический некроз тканей (гангрена).
Существует небольшая вероятность рецидива синдрома в течение одного года после перенесенного заболевания. Чаще всего рецидивы развиваются у детей младше 3 лет.
К сожалению, нет эффективных мер профилактики синдрома Кавасаки, поскольку точно не выяснены механизмы, которые запускают этот процесс
Для предотвращения развития заболевания важно беречь детей от инфекционных болезней, укреплять иммунитет ребенка
Для этой цели нужно вводить в рацион ребенка свежие овощи и фрукты, сухофрукты, орехи, натуральные фруктовые и овощные соки, мед. Также для укрепления иммунитета чрезвычайно полезно закаливание. Для начала ребенка с определенного возраста можно начинать обливать холодной водой. Полезны для укрепления организма прогулки на свежем воздухе, активные игры, спорт.
Укрепление иммунитета позволит предотвратить развитие инфекционных заболеваний и снизить вероятность аутоиммунного процесса. Считается, однако, что синдром имеет генетическую природу, и нет эффективных средств, которые позволят предотвратить его наверняка.
Важно соблюдать ряд рекомендаций и после перенесенной болезни. Детям, перенесшим этот синдром, необходимо укреплять сердечную мышцу и сосуды, вести здоровый образ жизни, избегать инфекций и системных заболеваний
Здоровое богатое витаминами питание и занятия спортом помогут снизить вероятность развития вторичных нарушений сердечнососудистой системы.
Симптомы
Первым признаком болезни Кавасаки становится резкое повышение температуры до 38-40 °C. Лихорадку невозможно устранить при помощи обычных жаропонижающих средств, и она длится около 5 дней. При отсутствии лечения повышение температуры сохраняется на протяжении 14 дней, а увеличение длительности лихорадочного периода считается неблагоприятным прогностическим симптомом.
Через несколько дней у ребенка появляются другие признаки болезни Кавасаки.
Кожа и слизистые оболочки
Глаза
У большинства детей в первые 7 дней появляется конъюнктивит. Обычно он не сопровождается характерными для этого заболевания выделениями из глаз, и в некоторых случаях сопровождается передним увеитом.
Дыхательные пути
У ребенка появляется сухость слизистой рта и возникают кровоточащие трещины на губах. Язык становится отечным и малиновым, зев краснеет, а миндалины увеличиваются. Кроме этого, происходит отек слизистой носа, проявляющийся его заложенностью.
Кожа
Один из характерных признаков данной патологии — сыпь, локализующаяся на туловище, нижних отделах конечностей и в паху.
В первые 5 недель после начала болезни возникают различные полиморфные и диффузные поражения кожных покровов:
- сыпь в виде красных пятен разного размера;
- волдыри;
- кореподобная или скарлатиноподобная сыпь.
Локализация сыпи обычно типичная, ее элементы обнаруживаются на:
- туловище;
- нижних частях рук и ног;
- паховой зоне.
Через какой-то промежуток времени у ребенка появляются эритематозные изменения и уплотненные участки на подошвах и ладонях. Они мешают нормальному движению пальцев и спустя некоторое время начинают шелушиться.
При болезни Кавасаки обратное развитие высыпаний начинается через 7 дней после их появления, а эритематозные пятна сохраняются на протяжении 2-3 недель.
Лимфатические узлы
Примерно у половины детей болезнь Кавасаки сопровождается увеличением лимфоузлов на шее. Как правило, оно является односторонним.
Пищеварительная система
Нарушения стула (в виде водянистого поноса), боли в животе и рвота могут появляться в начальном периоде болезни. У некоторых детей в острой стадии может развиваться кишечная непроходимость или инвагинация.
На протяжении 2 недель у ребенка с болезнью Кавасаки могут присутствовать симптомы особой формы холецистита, который сопровождается рвотой, поносом, болями в животе (вплоть до печеночной колики). В некоторых случаях заболевание провоцирует развитие панкреатита.
Нервная система
Признаки поражения нервной системы при этом заболевании обычно наблюдаются у детей до года. Они могут проявляться симптомами серозного менингита или синдрома Гийена-Барре. Как правило, они возникают в остром периоде на фоне лихорадки и могут проявляться изолированными параличами, нарушениями слуха и обмороками.
При высокой активности заболевания у детей могут развиваться нервно-мышечные заболевания – миопатии, миозиты, поражение мышц диафрагмы.
Суставы
Примерно в 35 % случаев болезнь Кавасаки сопровождается поражениями суставов – артралгиями и артритами. Суставный синдром чаще длится не более месяца. Обычно происходит поражение коленных, голеностопных и мелких суставов стоп и кистей.
Сердце и сосуды
Поражения сердечно-сосудистой системы при болезни Кавасаки проявляются в виде миокардитов, провоцирующих появление болей в сердце, учащение пульса и аритмии. Нередко патологические процессы вызывают развитие острой сердечной недостаточности.
Примерно через 1,5-2 месяца после начала заболевания у больного могут формироваться аневризмы коронарных сосудов, провоцирующие инфаркт миокарда. Иногда аневризматические расширения формируются на стенках других артерий: подключичных, локтевых, бедренных.
Эти проявления болезни Кавасаки являются наиболее опасными для жизни и здоровья. Как правило, обратное развитие аневризм происходит через месяц, но высокий риск летального исхода от тромбозов и инфаркта миокарда сохраняется на протяжении 3 месяцев.
В более редких случаях болезнь Кавасаки провоцирует развитие других сердечно-сосудистых патологий:
- кардиомегалия;
- гемоперикард;
- вальвулит;
- митральная или аортальная недостаточность;
- перикардит.
На фоне всех вышеописанных симптомов дети с болезнью Кавасаки становятся беспокойными, чрезмерно раздражительными или вялыми.
Этиопатогенез
Этиология и патогенез синдрома в настоящее время до конца не изучены. Существует несколько теорий происхождения патологии — наследственная, аутоиммунная, инфекционная.
- В пользу наследственной природы болезни говорит тот факт, что люди, имеющие предков с синдромом Кавасаки, в 10% случаев тоже заболевают им. Доказано, что патология поражает близких родственников.
- Цикличность и сезонность — признаки, подтверждающие инфекционную этиологию недуга. Количество заболевших достигает максимума весной и зимой.
- Аутоиммунная теория: на воздействие токсинов организм реагирует выработкой антител к собственным клеткам эндотелия сосудов.
Патогенетические звенья синдрома:
- Воздействие на организм инфекционных биологических агентов,
- Активация Т-лимфоцитов,
- Выработка антител к микробам и эндотелиоцитам,
- Развитие иммунологических реакций против клеток эндотелия,
- Воспаление мышечного слоя артерий,
- Некроз гладкомышечных клеток,
- Разрушение эндотелия,
- Расщепление и расслоение эластических мембран сосудов,
- Патологическое расширение артерий и образование аневризмы,
- Фиброз стенок сосудов,
- Пролиферация и утолщение интимы,
- Появление общих симптомов заболевания,
- Сужение просвета сосуда,
- Тромбоз и окклюзия пораженной артерии.