Спастический центральный паралич: симптомы и признаки, лечение и прогноз
Содержание:
Лекарства
Фото: polsha24.com
В лечении паралича используются так называемые нейропротекторы. Данные лекарственные средства улучшают обмен веществ нервной ткани, замедляют процесс разрушения миелина, а также оказывают влияние на регенерацию оболочки нервного волокна. Как известно, витамины группы В также обладают перечисленными свойствами, именно поэтому можно встретить изолированное назначение какого-либо витамина (например, В1 (тиамин), В6 (пиридоксин) или В12 (цианокобаламин)) или их комбинацию. Примером такого комбинированного препарата является Мильгамма, которая в своем составе содержит пиридоксин, тиамин, цианокобаламин и лидокаин. Назначение препарата осуществляется в два этапа. На первом этапе используется инъекционная форма препарата, на втором этапе назначается поддерживающая доза препарата в таблетированной форме.
Также зачастую назначается Ипигрикс, который относится к группе антихолинэстеразных средств. Данный препарат стимулирует проведение импульсов в ЦНС и нервно-мышечных синапсах. При доклинических исследованиях было выяснено, что препарат не оказывает тератогенное, мутагенное, канцерогенное и эмбриотоксическое действие, однако применение средства у детей не имеет обоснованности, так как отсутствуют достаточные данные о безопасном влияние на детский организм.
Для улучшения мозгового кровообращения используются сосудистые препараты. Их действие заключается в расширении церебральных сосудов. Помимо этого, большинство представителей данной группы оказывают антиагрегантное и антигипоксическое действия.
При нейроинфекции бактериальной этиологии используются антибактериальные средства, выбор которых осуществляется на основании полученных данных о чувствительности микроорганизма, явившегося причиной развития инфекции. Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия, эффективность которых распространяется на грамположительную и грамотрицательную микрофлору
Кроме того, при борьбе с нейроинфекцией важно использовать антибактериальные средства, способные проникать через гематоэнцефалический барьер
Периферический парез
Периферический парез развивается при непосредственном повреждении нерва. При этом нарушения развиваются в одной группе мышц, которые иннервирует данный нерв. Мышечная слабость может отмечаться только в одной ноге или руке. Чем более крупный нерв поврежден, тем большую часть тела охватывает парез или плегия (паралич).
Периферические парезы развиваются вследствие следующих причин:
- дегенеративных заболеваний позвоночника, радикулита;
- демиелинизирующие заболевания;
- поражений нервов при заболеваниях соединительной ткани и васкулитах;
- сдавления нервов («туннельные синдромы»);
- травм нервов;
- отравления алкоголем и другими токсическими веществами.
При наличии периферического пареза возникает мышечная слабость, ослабление рефлексов, снижение тонуса. Отмечаются непроизвольные подёргивания мышц. Со временем развивается мышечная атрофия (мышцы уменьшаются в объёме), возникают контрактуры.
Парез лица развивается при повреждении лицевого нерва. Он характеризуется нарушением функционирования мимических мышц. У большинства пациентов наблюдается одностороннее поражение, но бывает и тотальный парез. Основным симптомом, указывающим на прогрессирование пареза лицевого нерва, является асимметрия лица или полное отсутствие двигательной активности мышечных структур со стороны локализации поражения.
Описание
Данное состояние является следствием различных заболеваний и не зависит от принадлежности к определенному полу, поэтому можно сказать, что с одинаковой частотой встречается как среди женщин, так и среди мужчин. Возрастные рамки также различны и зависят от причины возникновения пареза. Снижение мышечной силы приводит к снижению трудоспособности, невозможности самостоятельно обходиться в быту, поэтому развитие пареза является серьезной социальной проблемой и требует своевременного оказания медицинской помощи.
Исходя из того, в какой области тела проявляется парез, принято выделять следующие виды:
- монопарез – симптомы проявляются только на одной руке или ноге;
- парапарез – признаки пареза присутствуют на обеих частях тела, которые располагаются симметрично по отношению друг к другу. При парезе рук его называют верхним, при парезе ног – нижним;
- гемипарез – парез поражает одну половину тела;
- тетрапарез – поражаются все конечности.

В зависимости от уровня повреждения нервной системы выделяют два вида пареза:
- Центральный (повреждение локализуется на уровне головного и спинного мозга);
- Периферический (повреждению подвергаются периферические нервы).
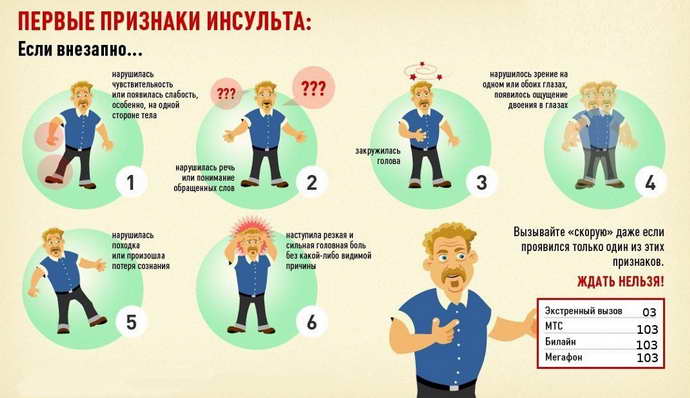
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы;
- травмы спинного мозга;
- опухоли головного и спинного мозга;
- межпозвоночные грыжи;
- рассеянный склероз;
- боковой амиотрофический склероз (БАС);
- детский церебральный паралич.
Среди причин периферического пареза выделяют следующие:
- радикулит;
- демиелинизирующие заболевания нервной системы;
- травмы периферических нервов;
- сдавления нервов, так называемые «туннельные синдромы»;
- поражения нервов при заболеваниях соединительной ткани и васкулитах;
- различные отравления, в том числе и алкоголем.
Способы лечения парапареза
Способ терапии для лечения патологии подбирается в зависимости от причины, которая спровоцировала возникновение заболевания.
Медикаментозное лечение
При медикаментозном лечении врачи назначают пациентам приём:
Нейропротекторов, способствующих защите нервных волокон. Наиболее эффективным нейропротектором считается препарат Мильгамма, восстанавливающий внутриклеточный обмен веществ, замедляющий разрушительный процесс оболочек нервных волокон и способствующий их регенерации. На первом этапе терапии больному назначают инъекции Мильгамма, спустя некоторое время совершается переход на таблетированную форму медикамента.
Винпоцетина, направленного на улучшение мозгового кровообращения благодаря расширению церебральных сосудов. Медикамент наделен антиагрегатным и антигипоксическим воздействием. Несмотря на то, что молодые специалисты в области медицины считают, что данное средство устарело, оно является высокоэффективным.
Антибиотиков, в случаях, когда во время диагностики была обнаружена нейроинфекция
При выборе медикаментозного средства, стоит принимать во внимание чувствительность микроорганизма, который провоцирует развитие инфекции к определенным группам препаратов-антибиотиков. В некоторых случаях целесообразно применение цефалоспоринов.
Очень важно, чтобы лечением парапареза занимался высококвалифицированный специалист, который сможет подобрать эффективный метод терапии с учетом индивидуальных особенностей организма
Физиотерапия
Прохождение физиотерапевтических процедур способствует повышению проводимости нервных импульсов. Это позволит повысить эффективность медикаментозной терапии и укрепить мышцы.
Пациентом, страдающим парапарезом, выписывают направление на прохождение:
- импульсных токов;
- криотерапии;
- прогревания теплом;
- микроволновой терапии;
- электромиостимуляции;
- электрофореза (новокаин и кальций);
- облучений ультрафиолетовыми лучами.
Лечебная гимнастика
Упражнения лечебной гимнастики помогут усилить эффективность терапии и справиться с серьезной патологией:
- Расположившись на спине, поднимаем правую ногу и глубоко вдохнув, опускаем её. Повторяем движение с другой ногой. Совершаем не менее 10 повторов.
- Положение лежа на спине. Сгибаем ногу в колене. Тянем её к груди. На пару секунд остаемся в таком положении и вытягиваем нижнюю конечность. Упражнение повторяется для второй ноги.
- Чертим воображаемые круги в воздухе то одной нижней конечностью, то второй.
- Положение лежа на спине. Одновременный подъем обеих ног и опускание. Дыхание должно сохраняться ровным.
- Имитация плавания. Движение ногами должно быть идентично движениям, которые совершаются при плавании брассом.
Массаж
При патологии нижних конечностей важно пройти курс массажа, который улучшает кровообращение, расслабляет спазмы мускулатуры. Благодаря массажу предотвращаются дегенеративные изменения в области мускульной ткани
Сеанс должен проводиться двумя профессиональными массажистами. Для снижения спастики и синкинезии специалисты в течении 20-30 минут массируют одновременно обе стопы, голени и два бедра.
Хирургическое вмешательство
В сложных ситуациях, когда медикаментозное лечение малоэффективно для восстановления чувствительности ног, лечащий врач выписывает направление больному на хирургическое вмешательство.
Как правило, специалист назначает проведение:
- сухожильно-мышечной пластики;
- корригирующей остеотомии, артродеза;
- капсульной пластики, тенодеза.
В наиболее тяжелом случае возможно проведение нескольких операций.
Методы диагностики
В первую очередь для постановки диагноза врач собирает сведения, опрашивая предполагаемого больного о точном месте локализации слабости, возможных провоцирующих факторах, а именно, о травмах головы и мозга в анамнезе, перенесенном инсульте, др. Также исследуют наследственный анамнез, выясняя, были ли случаи развития патологии у ближайших родственников. Выясняют, какой образ жизни ведет человек, какую должность занимает, курит ли, злоупотребляет ли алкоголем.
Далее проводится неврологический осмотр, который позволяет определить мышечную силу и, как следствие, степень тяжести патологических изменений. Существует специальная шкала, которая имеет 5 баллов:
- 5 баллов указывают на отсутствие пареза, сохранение мышечной силы;
- 4 балла указывают на развитие пареза в легкой форме;
- 3 балла говорят об умеренном парезе;
- 2 балла свидетельствуют о выраженном парезе;
- 1 балл указывает на резко выраженную патологию;
- 0 баллов – паралич.
Проведение неврологического осмотра необходимо для дифференциальной диагностики между периферическим и центральным парезом. Исследуют активные и пассивные движения, рефлексы, проверяют мышечный тонус, выявляют атрофию, фасцикулярные и фибриллярные подергивания.
Требуется проведение инструментальных и лабораторных исследований. Чтобы обнаружить признаки отравления, проводится токсикологическое исследование кровяной жидкости. С помощью общего анализа крови выявляют признаки воспалительного процесса, а это – повышенный уровень содержания лейкоцитарных клеток и скорости оседания эритроцитов.
Точные диагностические результаты дает электронейромиография, которая проводится для оценки электрической активности мышечных структур, скорости проведения нервных импульсов по периферическим нервам.
Проведение электроэнцефалографии назначают для оценки электрической активности определенных зон в головном мозге. Изменение данного показателя характерно для различных заболеваний центральной нервной системы, которые могут протекать с левосторонним гемипарезом.
Компьютерная и магнитно-резонансная томография мозга (спинного и головного) – эффективные методы диагностики причины гемипареза, которые помогают выявить кровоизлияния, опухолевидные новообразования, иные патологические процессы.
В комплексе проводят магниторезонансную ангиографию – исследование сосудов, расположенных в головном мозге, изучение анатомических особенностей, выявление функциональных дефектов даже на начальном этапе.
Причины парализации
В основе патологии лежит нарушение связи между центральной нервной системой (мозг) и периферической. Эта ситуация связана с 3 факторами:
- несостоятельность центральной нервной системы (ЦНС);
- патологии органа-исполнителя;
- проблемы в системе связи – нейронно-проводниковых каналах.
К парализации приводят такие причины:
- дистрофически-дегенеративные заболевания ЦНС;
- травмы – черепно-мозговые или позвоночника с повреждением нервных окончаний, разрывом мышечно-связочных структур;
- токсические факторы – отравление свинцом, ртутью, ботулотоксином, алкоголем, лекарственными препаратами;
- нарушения мозгового кровообращения;
- онкология;
- расстройства метаболизма;
- воспалительные процессы;
- инфекции;
- расстройства психики (вызывают функциональные парезы).
Болезни, для которых характерен паралич
Двигательная функция выпадает при таких патологиях и заболеваниях:
- инсульт (часто приводит к гемиплегии);
- эпилепсия;
- миопатия;
- миастения;
- ботулизм;
- синдром Гийена-Барре (аутоиммунное поражение периферических нервов);
- рассеянный склероз;
- полиомиелит;
- туберкулез;
- вирусный энцефалит;
- рак;
- опухоли возле спинного мозга;
- амиотрофический склероз;
- воспаление ствола головного мозга;
- паротит;
- энцефаломиелит
Лечение
Лечение направлено на основное заболевание. Проводят ортопедическое или оперативное лечение спондилита, травматических повреждений позвоночника, оперативное лечение экстрамедуллярных опухолей спинного мозга, противовоспалительную терапию менингомиелитов и т. д. Назначают антихолинэстеразные средства (оксазил, галантамин, прозерин), средства, улучшающие метаболизм в нервной ткани (аминокислоты, витамины группы В и др.), при необходимости Миорелаксанты (мидокалм, скутамил-Ц и др.). Применяются также массаж, лечебная физкультура, электролечение. В нек-рых случаях, при специфических менингомие литах, остаточных явлениях после травматических повреждений спинного мозга, хороший эффект достигается от применения грязевых процедур и сульфидных ванн. Грязелечение абсолютно противопоказано при П., вызванной рассеянным склерозом, боковым амиотрофическим склерозом, туберкулезным спондилитом, а также при П. с глубокими расстройствами болевой и температурной чувствительности. В процессе лечения осуществляется профилактика пролежней.
Прогноз определяется основным заболеванием; он более благоприятен при Параплегии с разгибательными контрактурами, чем со сгибательными.
См. также Параличи, парезы.
Библиография: Бехтерев В.М. Общая диагностика болезней нервной системы, ч. 1, Спб., 1911; Боголепов Н. К. и др. Нервные болезни, с. 454, М., 1956; Кроль М. Б. и Федорова Е. А. Основные невропатологические синдромы, М., 1966; Barraquer-Воrdas H. De la peychopathologie et de la pathogenie de la paraplegie en flexion d’origine cerebrale, Acta neurol. belg., t. 52, p. 705, 1952; Hamilton D. Some experience with paraplegia in a small hospital in Nepal, Paraplegia,v. 15, p. 293, 1978; Van Gijn J. The Babinski sign and the pyramidal syndrome, J. Neurol. Neurosurg. Psychiat., v. 41, p. 865, 1978.
Лечение
Симптомы спастического нижнего пареза лечатся только комплексно. В терапии следует использовать тепловые процедуры наравне с массажем. Это помогает нормализовать проведение активных импульсов к мышцам, а также улучшает их трофику. Когда пациент сможет активно двигать ногой, массаж следует сочетать с ЛФК и с применением нагрузки, которую постепенно следует увеличить. При этом все упражнения должны быть строго дозированными, а массаж должен проводиться только профессионалом.
Кроме того, лечение включает в себя такие мероприятия, как:
- Приём медицинских препаратов.
- Использование ортезов.
- Медикаментозные блокады.
- Хирургическое вмешательство.
Выбор метода лечения строго индивидуален и зависит от локализации и степени спастического паралича.
Стандартный
Обычно такой массаж выполняется специалистом и длится он недолго – до 20 минут. Однако классический массаж при неврите лицевого нерва достаточно болезненный, поэтому в период восстановления придется потерпеть.
Воздействия направлены на улучшение кровотока лицевых мышц. Также он восстанавливает сниженные или утраченные, вследствие заболевания, двигательные функции. Помогает устранить дефекты речи и снимает спазмы мимической мускулатуры.
Несмотря на то, что зачастую данная процедура выполняется специалистом, её можно делать и самостоятельно. Однако перед этим стоит учесть несколько важных аспектов.
Правила выполнения
Предварительно необходимо обязательно изучить подробную технику (если проводится самомассаж).
Наилучший выход – совершить несколько процедур в присутствии специалиста, который не только научит выполнению, но и проконтролирует правильность действий.
Изначально требуется размять мышцы шеи и лица, после чего приступать непосредственно к выполнению определенных техник.
ЛФК для шеи перед массированием лица
Для того чтоб улучшить кровообращение в области головы и шеи, непосредственно перед массажем, необходимо проводить определенную гимнастику (так называемый ЛФК).
Выполнение этих упражнений лучше проводить перед зеркалом, чтоб движения были симметричны. После выполнения каждого движения следует расслаблять мышцы.
Изначально каждое движение стоит делать медленно, чтоб выполнить его правильно. После чего можно переходить к более активным.
Такой курс упражнений направлен на весь плечевой пояс. Проводят его сидя на стуле.
- Отводим руку в сторону и поворачиваем голову в её направлении, смотрим на ладонь; повторяем аналогичное действие с другой рукой.
- Прикладываем кисти к плечам и вращаем руками 5 раз по часовой стрелке, после чего – 5 раз в обратную сторону.
- Поднимаем и опускаем плечи (одновременно).
- Поворачиваем шею влево, вправо.
- Выполняем круговые движения головой (по/против часовой стрелки).
- Наклоняем голову вправо/влево.
Порядок и техника
Начинают массаж с лобной зоны:
- Горизонтальные поглаживания от центра к вискам.
- Вертикальное растирание от надбровных дуг до линии роста волос.
- Надавливание подушечками пальцем от центра к вискам; на лбу надавливания всей длиной пальцев.
- Попеременное сжимание большим и указательным пальцами кожи (пощипывания).
- Простукивание подушечками пальцев по лбу.
Далее переходят к массажу глазниц:
- При закрытых глазах ведем средним пальцем от наружного угла глаза к внутреннему (по нижней орбите).
- Указательным пальцем совершаем точечные круговые движения к внутреннему углу глаза по нижнему краю.
- Повторяем те же движения над бровью.
- Пощипываем брови.
- Поглаживаем глазницы.
- Горизонтальными движениями растираем от середины подбородка к носу, по спинке носа.
- Совершаем точечные надавливания по подбородку и носогубному треугольнику.
- Поглаживаем ладонью от середины подбородка к носу, по носу, от кончиков губ в стороны.
- Совершаем пощипывания в носогубном треугольнике.
Завершающий этап – массаж щек:
- Поглаживаем щёки ладонью.
- Растираем от носа к краям щёк.
- Круговые точечные массирования пальцами.
- Проводим кончиками пальцев по щекам.
- Пощипываем щёки, захватывая шею.
- Надавливаем точечно подушечками пальцев.
- Постукиваем кончиками пальцев.
- Указательным и средним пальцев постукиваем по щекам.
- Носогубные складки поглаживаем большими пальцами.
Каждый пункт необходимо повторять 2-3 раза, при этом осуществлять повторения первого пункта после каждого упражнения.
Продолжительность воздействия
Продолжительность каждого сеанса не превышает 20 минут. В среднем – 5 минут приготовлений и 10 минут самого массажа.
Курс проведения довольно долгий и делится на три этапа:
- первые 10 дней – базовый (не затрагивающий больную сторону лица);
- последующие 3 месяца – основной (восстановление подвижности пораженной части);
- ещё 2-3 месяца — остаточный (до полного устранения симптомов).
Массаж при неврите лицевого нерва:
Классификация
- центральные
- периферические
- смешанные
- психогенные
По степени выраженности:
- Лёгкий
- Умеренный
- Глубокий
- Паралич
- По распространенности в пределах одной конечности: Слабость одной мышцы
- Слабость группы мышц (сгибатели, разгибатели)
- Части конечности (дистальный или проксимальный)
По количеству вовлечённых конечностей
- Одной конечности (монопарез)
Двух конечностей (бипарез): Гемипарез, когда поражены рука и нога с одной стороны;
Парапарез, когда поражены либо обе руки, либо обе ноги
Трёх конечностей (трипарез)
Тетрапарез (четырёх конечностей)
Помимо парезов скелетной мускулатуры, термин применим и к мышечным оболочкам внутренних органов: парез кишечника, мочевого пузыря.
Существуют две шкалы оценки выраженности пареза — по степени снижения силы мышц и по степени выраженности пареза, являющиеся обратными друг другу:
- 0 баллов «силы мышц» — нет произвольных движений. Паралич.
- 1 балл — едва заметные сокращения мышц, без движений в суставах
- 2 балла — объём движений в суставе значительно снижен, движения возможны без преодоления силы тяжести по плоскости
- 3 балла — значительное сокращение объёма движений в суставе, мышцы способны преодолеть силу тяжести, трения (возможность отрыва конечности от поверхности)
- 4 балла — лёгкое снижение силы мышц, при полном объёме движения
- 5 баллов — нормальная сила мышц, полный объём движений
По локализации поражения различают две группы параличей, существенно отличающихся клиническими проявлениями:
- вялые (периферические) парезы и параличи
- спастические (центральные) парезы и параличи
- Смешанные, имеющие признаки как вялого, так и спастического пареза.
Наиболее значимыми особенностями периферических парезов и параличей является:
- Гипотония вплоть до атонии (снижение тонуса) мышц;
- Гипотрофия вплоть до атрофии мышц вследствие прекращения вегетативной иннервации;
- Гипорефлексия вплоть до арефлексии — снижение выраженности рефлексов с пораженной конечности;
- Отсутствие патологических знаков;
- Гораздо реже, при некоторых заболеваниях, встречаются фасцикуляции — непроизвольные сокращения отдельных волокон мышцы, которые являются одним из симптомов поражения больших альфа-мотонейронов передних рогов спинного мозга.
Для центральных парезов характерно:
- Гипертонус (повышение тонуса мышц) по спастическому (или пирамидному) типу, феномен «складного ножа»;
- Отсутствие гипотрофии;
- Гиперрефлексия (повышение интенсивности глубоких рефлексов), вплоть до появления клонусов, а также снижение поверхностных рефлексов;
- Патологические рефлексы (разгибательные: Бабинского, Оппенгейма, Шеффера, Гордона, Чаддока, Пусссепа; сгибательные: Россолимо, Жуковского, Бехтерева, Менделя и др.);
- Появление патологических синкинезий (содружественных движений), например, когда больной, произвольно сжимая здоровую кисть в кулак, непроизвольно повторяет это движение больной рукой, но с меньшей силой;
Медикаментозная терапия
Лечение вялых параличей требует комплексного подхода. Главной задачей терапии является восстановление нормальной работы двигательных нейронов. Пациентам назначают ноотропные и антиоксидантные препараты в высоких дозах:
- «Пирацетам».
- «Актовегин».
- «Мексидол».
- «Трентал».
- «Церебролизин».

Эти лекарства помогают нормализовать обмен веществ в поврежденных нервах и защитить нейроны от вредного воздействия.
Показан курс инъекций препарата «Прозерин». Это средство улучшает передачу сигнала от нейронов к мышцам и способствует повышению тонуса мускулатуры.
Обязательно назначают курс витаминотерапии. Необходим прием высоких доз препаратов, чаще всего лекарства вводят внутримышечно. Для лечения используют витамины В1 и В12, которые положительно влияют на состояние нервной ткани.

Терапия
Лечение разделяют на два этапа – сначала устраняют причины парализации, а затем проводят реабилитационные мероприятия, улучшающие качество жизни больного. Цель лечения – восстановить или компенсировать утраченные функции.
Виды лечения
Терапия зависит от поставленного диагноза и причин поражения, нанесенных нервной системе. Различают три направления:
- Хирургическое. Если обнаружена доброкачественная или злокачественная опухоль проводят удаление с последующей установкой имплантатов. При наличии тромба восстанавливают проходимость сосудов.
- Медикаментозное. При наличии туберкулеза, миелита или гнойных воспалений, назначают инъекции антибактериальных средств. Индивидуально могут прописывать витамины группы В.
- Симптоматическое. Направлено на устранение последствий поражения ЦНС.
Лечение после инсульта
Паралич – одно из самых негативных последствий инсульта. Успех лечения зависит от своевременности оказанной помощи. После инсульта образуется некротический очаг. Не все из выживших нейронов способны функционировать.
Как только спадет воспаление, окружающее очаг некроза, становится возможным восстановление. Если лечение пойдет успешно, можно не только уменьшить выраженность патологии, но и полностью устранить ее, вернув человеку способность активно двигаться.
Постинсультное лечение парализованных больных проводят в санаториях, специальных центрах или на дому. Если не начать реабилитацию, суставы и мышцы могут навсегда потерять способность к движению.
Для каждого больного разрабатывают отдельный курс, который учитывает:
- возраст;
- особенности и сложность случая;
- хронические заболевания.
Стандартные реабилитационные процедуры:
Массаж. Процедура разогревает мышцы и разгоняет кровь по организму, насыщает ее кислородом, предотвращает атрофию суставов и формирование тромбов. Сначала делают 1-2 массажа в день, через 1-2 недели достаточного одного сеанса в сутки. Массажи полезно сочетать с растиранием и компрессами. Рекомендуется массировать больного перед ЛФК.
ЛФК. Направлена на разработку суставов, выполнение движений, расслабляющих и напрягающих мышцы. Минимальная длительность и частота занятий – 1 раз в день.
Диета. Питание корректируется с учетом состояния больного и сопутствующих заболеваний. Обычно назначают диету № 10. Она ограничивает прием соли, а также запрещает жирное, жареное, острое, копченое, сладкое.
Медикаментозное лечение. В первые 30 дней препараты, направленные на восстановление, вводят через капельницы. Это ускоряет выздоровление пострадавшей части мозга и помогает побыстрее разработать поврежденные мышцы. Затем пациенты принимают лекарства в таблетированной форме. Больным могут понадобиться прием коагулянтов, кровоостанавливающих препаратов, ноотропов, нейростимуляторов и нейропротекторов. Часто в состав медикаментозного курса включают витамины, микроэлементы, антибиотики, антидепрессанты.
Психологическая помощь
Больному крайне важно для выздоровления пребывать в хорошем психоэмоциональном состоянии. Чтобы человек чувствовал себя комфортнее, его переводят из больницы домой, а если позволяют средства – в специализированные санатории
Находясь среди красивой природы. На морском побережье, человек заряжается позитивом, что ускоряет восстановление. Врачи утверждают, что компьютер, телефон и телевизор не должны занимать слишком много места в жизни пострадавшего. Ему больше необходимо живое общение.
Физиотерапия и плавание. Помогают восстановить нервные связи и разработать поврежденную мускулатуру.
Внимание! Курс по восстановлению двигательной активности после инсульта необходимо начать не позднее, чем через неделю после приступа
Народные средства
Народные средства – хорошее дополнение к медикаментозному и восстановительному лечению. В одиночку они неэффективны, а вот в сочетании с интенсивным курсом восстановления могут принести пользу.
Как лечить паралич с помощью народных рецептов:
- Корни пиона. 1 ч. л. корней залейте тремя стаканами кипятка. Настояв один час, процедите и пейте 3 раза в сутки по столовой ложке – за 15 минут перед едой. Если залить пионовые корни спиртом, получится настойка. Ее принимайте по чайной ложке по аналогичной схеме.
- Шиповник. Используйте корни и плоды. 3 ст. л корней залейте литром воды и варите на медленном огне 30 минут. Отвар используйте для ножных ванн при «слабости ног». Плоды настаивайте в кипятке и добавляйте в ванну.
- Шалфей. 100 г сухого шалфея залейте стаканом кипятка. Укутайте банку и настаивайте отвар 8 часов. Пейте по чайной ложке после еды. Запивайте отвар молоком.
Профилактика
Как предотвратить гибель двигательных нейронов и возникновение параличей? Чаще всего к подобным осложнениям приводят энтеровирусные заболевания. Чтобы избежать инфицирования, необходимо соблюдать следующие рекомендации:
- вовремя делать прививку от полиомиелита;
- избегать контакта с больными энтеровирусными инфекциями;
- укреплять иммунную систему;
- своевременно и до конца излечивать инфекционные болезни;
- после перенесенного полиомиелита в течение 6-12 месяцев регулярно посещать невролога.
Эти меры помогут избежать опасных осложнений инфекционных патологий и сохранить двигательную функцию.
Прогноз и профилактика
Шансы на выздоровление зависят от формы патологии:
- Центральная. При легком течении излечима, при тяжелом – парализованный человек учится жить с патологией и постоянно принимает лекарства, чтобы улучшить состояние.
- Периферическая. При грамотном и своевременном лечении движение восстанавливается полностью.
- Бульбарный синдром. Полное выздоровление происходит в единичных случаях.
- Паралич лицевого нерва. У 95% больных иннервация восстанавливается в течение полугода, у 10% – случается рецидив.
На прогноз выздоровления влияют и причины пареза:
- Инфекционное повреждение ядер мозга, нейронов – хорошо поддается лечению.
- Острое нарушение мозгового кровообращения – в 50% случаев прогноз неблагоприятный.
- Хронические болезни центральной нервной системы – лекарства и процедуры замедляют развитие патологии.
Снизить риск парализации помогают предупреждение сердечно-сосудистых патологий, особенно у лиц старше 50 лет, и соблюдение таких рекомендаций:
- откажитесь от вредных привычек;
- принимайте витамины группы B (Магне-В6);
- следите за артериальным давлением;
- проводите полное и своевременное лечение инфекций и воспалительных процессов;
- избегайте стрессов;
- ведите активный образ жизни.