Что такое желудочное кровотечение: первая помощь и лечение
Содержание:
Как выявить источник?
Если этого не произошло, то выполняется исследование прямой кишки пальцем. На перчатке остаются следы черной крови. Скрытое кровотечение при хронических заболеваниях устанавливают с помощью анализа кала на реакцию Грегерсена. Для этого необходимо готовить пациента: запрещено даже чистить зубы.
Наиболее точным методом диагностики считается эзофагогастродуоденоскопия эндоскопом
Ухудшение состояния больного, снижение давления, повторный жидкий стул и рвота указывают на продолжающееся кровотечение. В качестве объективного признака используют введение желудочного зонда и промывание желудка до чистой воды. Через час-полтора из зонда вновь поступает кровь. В стационарах хирургического профиля специалисты по эндоскопии дежурят круглосуточно. Обследование внесено в стандарт оказания помощи.
Кроме источника, врач-эндоскопист дает заключение: «кровотечение остановилось» — значит источник закрыт плотным сгустком фибрина, маловероятно повторение на фоне лечебных процедур, «гемостаз нестабилен» — дефект закрывается рыхлым черным сгустком, реже просматривается пульсирующий сосуд, остается угроза повторного кровотечения.
Повторные массивные кровотечения характерны для глубокой язвы по малой кривизне желудка в проекции левой желудочной артерии.
Симптомы
Клинически следует различать две формы кровотечений из кишечника, смотря по тому, выделяется ли кровь с кишечными испражнениями, или она остается в кишечнике; в первом случае говорят о явном кровотечении, во втором – о скрытом или внутреннем кишечном кровотечении. При той и другой форме симптомы зависят главным образом от количества излившейся крови, а также от источника ее происхождения.
Незначительные потери крови через кишечник переносятся хорошо. Только в том случае, если они часто повторяются, они могут в итоге вызвать такой же эффект, как однократное обильное кровотечение. Так, известно, что при наличии анкилостом в кишечнике часто развивается сильнейшая степень анемии, которая клинически вполне сходна с картиной прогрессивной злокачественной анемии.
Если имеется дело с внезапным обильным кровотечением из кишечника, то уже при осмотре больного находят признаки внезапной потери крови, на основании которых и при скрытом кишечном кровотечении нетрудно поставить диагноз. Больной становится бледным и имеет часто осунувшийся вид. Пульс оказывается малым, мягким и частым; кожа на ощупь холодна и нередко покрыта холодным, липким потом; температура тела падает, часто ниже нормы. Глаза мутные, впалые, голос слабый, кроме того существует сильная общая слабость. Вследствие сильного малокровия мозга у многих больных появляется шум в ушах, потемнение в глазах, чувство ползания мурашек в конечностях, тошнота и обморок. Если вследствие большой потери крови наступает смерть, то нередко незадолго до этого наблюдаются общие клонические судороги.
Если кровотечение произошло в верхней части двенадцатиперстной кишки, то может быть и кровавая рвота, чего при кровотечениях в более низких отделах кишечника почти никогда не наблюдается. Обильные кровотечения из кишечника иногда вызывают смерть при явлениях острой потери крови настолько быстро, что кровь не успевает выделиться наружу через задний проход.
Если при жизни наблюдаются кровянистые испражнения, то общий вид их зависит от количества крови и от места кровотечения. Смотря по количеству примеси крови, каловые массы имеют светло-красный, темно-красный или дегтеобразный цвет. Чем выше расположен отдел кишечника, в котором произошло кровотечение, тем теснее кровь бывает смешана с калом; но вместе с тем, вследствие изменения красящего вещества крови, кровянистые испражнения имеют и более черный вид. При обильных кровотечениях часто выделяется почти одна жидкая или свернувшаяся кровь. Если кровь оставалась некоторое время в кишечнике, то она часто имеет гнилостный, почти трупный запах. При кровотечениях из более низких частей толстых кишок, в особенности из варикозно расширенных геморроидальных вен, кровь выделяется почти в чистом виде. И при микроскопическом исследовании кровь оказывается в таких случаях почти измененной, тогда как в других случаях она подвергается изменениям. Именно, находят то сморщенные, то выщелоченные эритроциты, то комки и глыбки желтого или буроватого цвета, состоящие из гемоглобина. При более старых кровотечениях находили также кристаллы гематоидина.
При исследовании живота в области пораженных отделов кишечника иногда находят легкое вздутие, во всяком случае, перкуторный звук на этом месте оказывается при обильном кровотечении притупленным. Кроме того в этих местах определяется обычно урчанье в кишках.
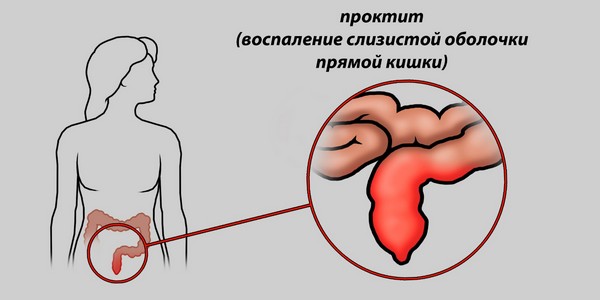
Если кровь некоторое время остается в кишечнике, то она разлагается и, вероятно, вследствие всасывания разложившихся масс, может вызвать лихорадку. Кроме того больные в таких случаях нередко жалуются на тенезмы в заднем проходе и обнаруживают признаки проктита.
Субъективно некоторые больные жалуются на ощущение, будто теплая жидкость излилась в брюшной полости; иногда они жалуются также на боли и колики в животе, в особенности в области пупка.
Обильные кровотечения из кишечника нередко влекут за собой тяжелую анемию, от которой больные медленно поправляются. Часто в течение нескольких дней развиваются гидремические отеки кожных покровов, и если еще присоединяется легкая альбуминурия, то может возникнуть подозрение, что имеется также нефрит.
Диагностика желудочного кровотечения
К какому врачу необходимо обращаться при желудочном кровотечении?
- при болях и дискомфорте в верхней части живота, тошноте, нарушении пищеварения – к терапевту, гастроэнтерологу;
- при повышенной кровоточивости, появлении на теле большого количества синяков – к терапевту, гематологу.
В каких случаях нужно вызывать «Скорую помощь»?
- Резкая слабость, бледность, заторможенность, быстрое ухудшение состояния.
- Потеря сознания.
- Рвота «кофейной гущей».
Какие вопросы может задать врач?
Вопросы, которые вам могут задать на приеме
- Какие жалобы беспокоят на данный момент? Когда они возникли? Как изменялось ваше состояние с того момента?
- Бывали ли у вас желудочно-кишечные кровотечения в прошлом? Обращались ли вы к врачам с похожими проблемами?
- Есть ли у вас язва желудка или двенадцатиперстной кишки? Если есть – как долго? Какое лечение получали?
- Есть ли у вас следующие симптомы: боли в верхней части живота, тошнота, рвота, отрыжка, изжога, нарушения пищеварения, вздутие живота?
- Были ли у вас операции по поводу заболеваний желудка и вен живота? Если были – по какому поводу, когда?
- Страдаете ли вы каким-либо заболеванием печени, нарушением свертываемости крови?
- Как часто и в каком количестве вы употребляете алкоголь?
- Бывают ли у вас кровотечения из носа?
Какое обследование может быть назначено?
| Название исследования | Описание | Как проводится? |
| Фиброгастродуоденоскопия | Эндоскопическое исследование, во время которого врач осматривает слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. Чаще всего при этом можно установить место и источник кровотечения. | Исследование проводят натощак.
Обычно смотр не занимает много времени. |
| Рентгенография желудка | Для выявления причины желудочного кровотечения проводится рентгенография с контрастом. Врач может оценить состояние стенок органа, выявить язвы, опухоли, диафрагмальную грыжу и другие патологические состояния. | Исследование проводится натощак. Желудок должен быть пустым, иначе контраст не сможет его равномерно заполнить.
|
| Ангиография | Рентгенконтрастное исследование сосудов. Выполняется, когда есть подозрение, что желудочное кровотечение является следствием атеросклероза или других сосудистых нарушений. | Через специальный катетер в нужный сосуд вводят контрастный раствор. Затем делают рентгеновские снимки. Прокрашенный сосуд на них хорошо виден. |
| Радиоизотопное сканирование | Проводится по показаниям, когда не удается обнаружить другими способами место кровотечения. В кровь пациента вводятся эритроциты, меченые специальным веществом. Они скапливаются в месте кровотечения, после чего их можно выявить, сделав снимки при помощи специального аппарата. | В вену пациента вводят раствор с мечеными эритроцитами, после чего делают снимки. |
| Магнитно-резонансная томография | Проводится по показаниям, когда для постановки правильного диагноза врачу нужна дополнительная информация. При помощи МРТ можно получить снимки с послойными срезами или трехмерным изображением определенной области тела. | Исследование выполняется в специализированном отделении при помощи специальной установки. |
| Общий анализ крови | Отклонения, которые можно выявить в общем анализе крови при желудочном кровотечении:
|
Кровь берут обычным способом из пальца или из вены. |
| Исследование свертываемости крови – коагулограмма | Исследование применяется в случаях, когда имеется подозрение, что желудочное кровотечение связано с нарушением свертываемости крови. | Кровь исследуют при помощи специального аппарата. Оценивают ряд показателей, на основании чего делают выводы о состоянии свертывающей системы. |
Типы
Желудок отлично кровоснабжается, все его структуры пронизаны капиллярной сетью. Развита и венозная система органа, которая, например, в месте перехода пищевода в желудок формирует выраженное венозное сплетение. И капилляры, и вены, и даже мелкие артерии могут быть травмированы или разрушены различными патологическими процессами, в результате чего начинается истечение крови в полость желудка.
Оно может происходить быстро или медленно, с потерей небольшого или значительного количества крови. Также кровотечение в желудке может сопровождаться другими выраженными признаками патологии или протекать практически незаметно.
На основании различных характеристик этого процесса создана следующая классификация желудочных кровотечений:
- острые (требуют экстренной медицинской помощи) или хронические (происходящие на протяжении длительного времени);
- явные (имеющие характерную клиническую картину) или скрытые, то есть протекающие практически без изменения состояния пациента;
- легкие, средней тяжести, тяжелые (каждая степень тяжести характеризуется определенными клиническими и лабораторными показателями);
- язвенные (осложняющие язвенную болезнь желудка) или неязвенные, которые формируются на фоне других заболеваний.
Определение типа кровоизлияния происходит при обращении больного за медицинской помощью и находит отражение в формулировке диагноза
Это чрезвычайно важно для разработки терапевтической тактики, а также для дальнейшего прогноза
https://youtube.com/watch?v=Z36kym8JgP0
Лечение при остром и скрытом кишечном кровотечении
Алгоритм неотложной помощи при остром кровотечении из верхних отделов ЖКТ предполагает положить больного на спину, голову повернуть набок и на живот положить холод. Дальнейшие действия, такие как контроль гемодинамики, температуры и частоты дыхательных движений, кислородотерапия, внутривенные вливания физрастора, гидроксиэтилкрахмала и других лекарств возможны только медицинскими работниками.
Укладка для оказания первой помощи должна включать стерильные перчатки, лед, кровоостанавливающие препараты. Перевозить пациентов с острой геморрогией можно только в лежачем положении. Как только диагностирована патология, необходимо начинать инфузию кровезаменителей. В хирургическом отделении одновременно с диагностическими мероприятиями проводится коррекция волемических нарушений и гемостаза.
При поступлении проводится сбор анамнеза, что может помочь в определении причины кишечного кровотечения. Также определяются гемодинамические и гемотологические показатели, такие как пульс, АД, ЭКГ, уровень гемоглобина, креатинина, мочевины, электролитов, определяется группа крови и резус-фактор, кислотно-щелочное состояние.
Больного с острым гастродуоденальным кровотечением должны лечить в хирургии
При выраженном гастродуоденальном кровотечении немедленно должны проводиться следующие мероприятия:
- катетеризация подключичной вены, восстановление объема циркулирующей крови;
- зондирование желудка, промывание желудка холодной водой, чтобы определить локализацию эрозий и остановить кровопотерю;
- экстренная эзофагогастродуоденоскопия;
- определение выраженности кровопотери;
- кислородотерапия;
- катетеризация мочевого пузыря.
Кишечные кровотечения менее опасны по сравнению с кровотечениями из верхних отделов ЖКТ и в большинстве случаев они останавливаются самопроизвольно. Только если геморрагия обильна и не прекращается самостоятельно, то назначается хирургическое вмешательство.
При дивертикулярном или ангиодиспластическом кровотечении назначается внутриартериальное введение вазопрессина, чрезкатетерная эмболизация кишечных артерий, эндоскопические методы коагуляции, склеротерапия. При геморрое рекомендуется сосудосуживающая терапия, пероральный прием 10% раствора хлорида кальция, а если кровопотеря значительна, то применяется тампонада прямой кишки.
Низкоинтенсивные кишечные геморрагии не требуют госпитализации больного, в отделение интенсивной терапии направляются только пациенты с симптомами геморрагического шока. Лечение кровотечения, возникшего на фоне ишемии, предполагает восстановление кровотока. Если развился инфаркт кишечника, перитонит, то необходимо удаление пораженного участка. Геморроидальное кровотечение останавливается склерозированием или перевязкой.
Больному обязательно назначается щадящая диета, которая исключает термическое, химическое и механическое травмирование пищеварительного тракта. Из рациона нужно исключить любые острые, жареные, маринованные, жирные блюда. Температура пищи должна быть 15-60 оС. Рекомендации по питанию будут учитывать диагноз и сопутствующую симтоматику.
Если не начать вовремя терапию заболевания, вызвавшего кишечное кровотечение, то, как осложнение, могут возникнуть перфорация кишки и перитонит, которые требуют срочного хирургического вмешательства. При развитии таких серьезных осложнений резко снижается шанс на благоприятный исход заболевания, поэтому, как только были замечены симптомы кишечного кровотечения, нужно обращаться за медицинской помощью.
Признаки, симптомы и первая помощь при кишечном кровотечении
Заболевание имеет ряд характерных признаков, они зависят от вида состояния и от заболевания, которое привело к потере биологической жидкости.
Какие симптомы внутреннего кровотечения в кишечнике:
- Боль в животе.
- Общая слабость.
- Бледность кожных покровов.
- Привкус железа во рту.
- Изменение цвета каловых масс.
- Рвота или диарея с кровью.
На фоне инфекционного заболевания, помимо крови в кале у человека поднимается температура, возникают признаки интоксикации организма.
Слабость, бледность кожных покровов, снижение уровня АД – это признаки железодефицитной анемии, которая развивается при умеренном и незначительном кровотечении.
Но если же потери биологической жидкости носят острый характер, наблюдается резкая боль в животе, потеря сознания, частые позывы к дефекации с выходом сгустков крови и слизи.
Признаки кровотечения в кишечнике могут нарастать, носить скрытый характер, проявляться периодически. При сборе анамнеза, пациент припоминает 2–3 случая, когда он заметил появление прожилок красного оттенка в кале, изменение его цвета.
О чем расскажет оттенок
О том, какой характер носит кровотечение рассказать может цвет каловых масс:
- если стул изменил оттенок, стал темным, жидким и человек жалуется на частые позывы, то потери крови обильные;
- если в кале есть сгустки крови и слизи, стул имеет яркий красный или алый оттенок, то кровотечение носит либо умеренный, либо обильный характер;
- если каловые массы не изменили цвет и лишь иногда на их поверхности появляются прожилки, напоминающие кровь, то потери биологической жидкости незначительны.
По оттенку фекалий доктор может определить, в какой части кишечника расположен очаг кровотечения:
- Если стул темный, то обследовать стоит толстый кишечник.
- Если каловые массы имеют более яркий оттенок – тонкий кишечник.
- Если же кровь появляется после опорожнения и напоминает алую струйку, находящуюся на поверхности, то причиной такого явления считается геморрой.
Как признак заболевания:
- туберкулез кишечника: длительная диарея с примесью крови, значительная потеря веса, общая интоксикация организма;
- неспецифическое воспалительное заболевание: поражение глаз, кожных порывов и суставов;
- инфекции: повышение температуры тела, длительного течения диарея с примесью слизи и крови;
- геморрой и анальная трещина: боль в области промежности, затрудненное опорожнение кишечника, кровь на туалетной бумаге;
- онкологические опухоли: боль в области живота, обильная рвота с кровью, снижение аппетита, ухудшение общего самочувствия.
Если кал изменил цвет, а акт дефекации не доставляет человеку дискомфорта, нет боли и самочувствие нормальное, то причиной всему могут быть употребляемые накануне продукты. Окрасить каловые массы могут фрукты, ягоды и овощи (черника, гранат, свекла и т. д.).
Как остановить кишечное кровотечение
Если потери крови носят обильный характер, то в домашних условиях необходимо оказать человеку первую помощь:
- Уложить его на ровную поверхность.
- Положить на область живота лед или бутылку с холодной водой.
- Вызвать Скорую помощь.
Чего делать не рекомендуется:
- пить горячие напитки;
- принимать пищу;
- купаться в горячей ванной.
Запрещается выполнять любые физические нагрузки, которые могут стать причиной повышения уровня АД и усиления интенсивности кровотечения.
Когда прибудет бригада врачей, она окажет пациенту следующую помощь:
- измерит уровень артериального давления;
- внутривенно введет препараты, кровоостанавливающего действия.
Установить причину патологического состояния без специального оборудования у медиков не получиться. По этой причине человеку сделают инъекцию препарата, который поможет уменьшить интенсивность потери крови. После укола больного уложат на носилки и отвезут в больницу.
Лечение желудочного кровотечения
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
Лечение без операции
| Мероприятие | Описание | Как проводится? |
| Строгий постельный режим | Покой способствует стиханию кровотечения, а во время движений оно может усилиться. | |
| Холод в подложечную область | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Чаще всего используется пузырь со льдом, обернутый тканью. |
| Промывание желудка ледяной водой | Под действием холода происходит сужение сосудов, это способствует остановке кровотечения. | Промывание желудка осуществляется при помощи зонда – трубки, которая вводится в желудок через рот или через нос. |
| Введение в желудок через зонд адреналина или норадреналина | Адреналин и норадреналин – «гормоны стресса». Они вызывают спазм сосудов и остановку кровотечения. | В желудок пациента вводят зонд, через который можно ввести лекарства. |
| Внутривенное введение кровоостанавливающих растворов | Специальные кровоостанавливающие растворы содержат вещества, повышающие свертываемость крови. | Лекарства вводятся внутривенно при помощи капельницы. |
|
Переливание крови и кровезаменителей проводится в тех случаях, когда больной потерял в результате желудочного кровотечения много крови. | |
| Другие препараты, предназначенные для борьбы с имеющимися нарушениями в организме |
Эндоскопическое лечение
Способы эндоскопического лечения
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
Операция при желудочном кровотечении
Хирургическое лечение желудочного кровотечения необходимо в следующих случаях
- попытки остановить кровотечение без операции не дают результата;
- сильное кровотечение и значительное снижение артериального давления;
- тяжелые нарушения в организме больного, которые могут привести к ухудшению состояния: ишемическая болезнь сердца, нарушение кровотока в головном мозге;
- повторные кровотечения после того, как они уже были остановлены.
Наиболее распространенные виды операций при желудочном кровотечении
- Ушивание кровоточащего участка.
- Удаление части желудка (или всего органа полностью, в зависимости от причины кровотечения).
- Пластика места перехода желудка в двенадцатиперстную кишку.
- Операция на блуждающем нерве, который стимулирует выделение желудочного сока. В итоге улучшается состояние пациента с язвенной болезнью, снижается риск рецидива.
- Эндоваскулярные операции. Врач делает прокол в паховой области, заводит через бедренную артерию зонд, достигает кровоточащего ссуда и перекрывает его просвет.
Реабилитация после операции на желудке
В большинстве случаев реабилитационные мероприятия проводятся по схеме
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.
Диета в послеоперационном периоде (если операция не была очень тяжелой, и нет осложнений)
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.
Симптоматические проявления
Желудочное кровотечение признаки имеет следующие:
- тошнота, рвота, в массе наблюдается кровь;
- головокружение;
- кожа становится бледной, синеют губы, кончики пальцев;
- меняется стул;
- холодное потоотделение;
- слабое, учащенное сердцебиение;
- слабость.
Выраженность этой симптоматики может варьироваться, т.е. у одного пациента наблюдается недомогание и лёгкое головокружение, а у другого может произойти обморок и кома. На это влияет скорость, объём потери крови. Медленное кровотечение характеризуется незначительным проявлением симптомов, здесь происходит небольшая тахикардия, в то время как давление остаётся в норме. Это объясняется частичной компенсацией кровопотери.
Врачи неустанно напоминают, что данная патология сопровождается симптомами основной болезни, при этом имеются боли, признаки интоксикации.
Если у больного произошел кратковременный обморок, речь может идти о кровотечении острого типа. Такое явление происходит по причине резкого падения давления. Острое желудочное кровотечение симптомы имеет такие:
- постоянно хочется спать;
- сильные головные боли;
- одышка;
- повышается потоотделение;
- холодеют конечности;
- пульс становится слабым, а давление низким;
- в глазах темнеет.
Хроническая потеря крови имеет сходство по симптоматике с анемией, распознать её можно по следующим признакам:
- утомляемость;
- снижается работоспособность;
- бледнеет кожа, слизистые;
- головокружение;
- ухудшается общее состояние;
- появляется стоматит, глоссит и прочее.
Врачи утверждают, что одним из характерных признаков такого кровотечения считается наличие крови в кале, рвотных массах. Так, кровяная жидкость при рвоте может не меняться, если источником патологии является пищевод, или меняться, что указывает на язву желудка, синдром Мэллори-Вейсса. Последний недуг характеризуется кровью, которая похожа на цвет «кофейной гущи», что происходит из-за того, что кровь смешивается и вступает во взаимодействие с соляной кислотой, которая содержится в желудочном соке.
Если кровь в рвотной массе имеет яркий-красный оттенок, возможна проблема кроется в профузной кровопотери. Данное состояние может повторяться через пару часов, тогда считается, что потеря крови продолжается, а по прошествии пяти часов – повторно открылось кровотечение.
Больной обнаруживает кровяную жидкость в кале в неизменном виде, когда явление было разовым и не превышало объём в 100 мл. Такое наблюдается при язве желудка, проблемах с нижним отделом ЖКТ. При измененной крови, речь идёт о длительной кровопотери. Тогда через 5-9 часов у больного появляется дегтеобразный стул, цвет которого обычно чёрный. Изменения будут незаметны лишь тогда, когда в ЖКТ попадает немного крови.
Медиками принято считать, что если кровь равномерно смешана с калом, значит, проблема кроется в тонком кишечнике, желудке, а алая указывает на геморрой, анальную трещину.
Необходимо напомнить, что некоторые пищевые продукты окрашивают кал в тёмный цвет. Поэтому если дегтеобразный стул появилась после употребления черники, свёклы, гречки, рябины, а также активированного угля, не нужно паниковать. Такое может наблюдаться и по причине попадания в желудок крови во время кровотечения из носа.
При образовании данной патологии из-за язвы желудка, 12-персткой кишки боли прекращаются, стул приобретает чёрный цвет. При раке желудка характерно также образование слабого, рецидивирующего кровотечения, дегтеобразного стула. Типичным проявление для синдрома Меллори-Вейсса является обильная рвота, в массе которой имеется алая кровь. Заболевания Крона, язвенный колит во время кровопотери сопровождается ложными позывами на дефекацию, калом со слизью, кровью, гноем. Что касается рака прямой, ободочной кишки потеря кровяной жидкости здесь длительная, неинтенсивная, она смешивается с каловыми массами, в них также может иметься слизь.
Профузное кровотечение ЖКТ характеризуется степенями тяжести:
- Относительно удовлетворительное состояние – у пациента АД, гемоглобин и эритроциты в норме, незначительно повышен пульс, он находится в сознании.
- Среднетяжёлое состояние – у пациента бледнеет кожа, ускоряется сердечный ритм, снижается свёртываемость крови, появляется холодный пот, АД и гемоглобин снижается до отметки 80 мм. рт. ст. и на 50% соответственно.
- Тяжелое состояние – у пациента заторможенное восприятие окружающего, отекает лицо, АД менее 90 мм. рт. ст., пульс более 100 ударов в минуту, значительно снижен уровень гемоглобина.
- Кома – здесь не обойтись без экстренной реанимации.
Диагностические мероприятия
Предположить причину кишечного кровотечения можно по сопутствующей симптоматике. Дивертикулярное кровотечение возникает обычно остро, оно безболезненное и проявляется в виде выделения ярко-красной крови со стулом, хотя, может возникнуть и мелена, если дивертикул находится в тонкой кишке.
При внутреннем геморрое часто болевой синдром отсутствует, а кровь больной замечает на туалетной бумаге, вокруг кала. При анальных трещинах кровь также не смешивается со стулом, но присутствует болевой синдром. Такая же клиника возникает при ректальных полипах и карциноме прямой кишки. При опухолевых процессах на ранней стадии редко возникает острая геморрагия, чаще они вызывают хронические скрытые кровотечения и железодефицит.
Скрытая кровопотеря, как правило, сопутствует и язвенному колиту, болезни Крона, поскольку при этих болезнях крупные сосуды не повреждаются
Эзофагогастродуоденоскопия – наиболее информативный метод диагностики. С помощью обследования удается не только диагностировать болезнь, но и дать прогноз на успешность лечения консервативными методами. В заключении эндоскопист указывает, продолжается ли кровотечение или уже завершилось, если продолжается, то оно струйное или капельное, а если состоялось, то образовался ли тромб или тромбированные сосуды только на дне язвы (классификация кровотечения по Forrest).
Последний показатель важен для оценки риска рецидива, поскольку если тромб не сформировался, то высока вероятность повторного открытия язвы.
Во время проведения эндоскопии могут осуществляться лечебные мероприятия, которые остановят кровотечение (диатермокоагуляция, лазерная коагуляция, обработка гемостатическими или сосудосуживающими лекарствами, использование пленкообразующих аэрозольных средств или биологического клея).
Чтобы определить степень кровопотери необходимо расспросить, сколько крови потерял больной, оценить цвет кожи и слизистой, частоту дыхания, пульс, АД. Лабораторные анализы покажут отклонения от нормы в количестве эритроцитов, уровне гемоглобина, величине цветного показателя, размере удельного веса крови и плазмы.
Если кровотечение неязвенной этиологии, то может потребоваться проведение следующих обследований:
- фиброгастродуоденоскопия;
- рентгеноскопия;
- ангиография;
- радиоизотопное сканирование;
- колоноскопия;
- ректороманоскопия;
- аноскопия;
- компьютерная томография.
Если хроническое или неинтенсивное кишечное кровотечение, то важную роль в диагностике играют лабораторные методы исследования. Клинический анализ крови позволяет определить уровень гемоглобина, форменных элементов крови, СОЭ (скорость оседания эритроцитов), объем циркулирующей крови. При выраженном кровотечении эти показатели в первые часы изменяются несущественно, поэтому они не могут дать объективную оценку кровопотери.
Коагулограмма при острых геморрагиях показывает повышение активности свертываемости крови. Всегда при ЖКК повышается уровень мочевины, а концентрация креатинина остается в пределах нормы. Выявить это можно сдав кровь на биохимию.
Бензидиновая проба (реакция Грегерсена) позволяет выявить даже наличие скрытой крови в кале, однако, положительный результат может быть получен при кровоточивости десен, заражении власоглавом, после употребления яблок, орехов, слив, бананов, ананасов, жареного мяса, колбас, ветчины, помидоров, некоторых лекарств, в составе которых железо или висмут.
Дифференциальная диагностика проводится между желудочно-кишечным, носоглоточным и легочным кровотечением. Диагноз подтверждается после изучения анамнеза, перкуссии и аускультации (простукивания и прослушивания) легких, показателей температуры, результатов рентгеноскопии грудной клетки.