Болезнь лайелла
Содержание:
Прогноз [ править | править код ]
Прогноз во многом зависит от степени поражения, наличия инфекционных осложнений, своевременности и объёма оказанной медицинской помощи. Средний уровень летальности 25-30 %, в тяжелых случаях может достигать 65-70 %.
Синдром Лайелла — воспалительно-аллергическая патология, отличающаяся тяжелым течением и относящаяся к буллезным дерматитам. Это лекарственно-индуцированное токсическое поражение организма, проявляющееся общими и местными признаками. К системным нарушениям относятся – дегидратация, дисфункция внутренних органов, присоединение бактериальной инфекции. Местное повреждение — появление на коже и слизистых оболочках характерных морфологических элементов: пузырей, эрозий, рубцов. Синдром Лайелла по МКБ-10 имеет код L51.2 и название «Токсический эпидермальный некролиз».
Впервые патология была описана в 1956 году дерматологом из Шотландии Аланом Лайеллом, в честь которого синдром и получила свое название. В своих научных работах он писал, что тяжелая форма токсикодермии является особой реакцией на лекарственные препараты – антибиотики, сульфаниламиды, НПВС. В настоящее время доказано, что данный синдром относится к медикаментозным аллергическим реакциям и считается таким же тяжелым патологическим состоянием, как и анафилактический шок.
Синдром Лайелла имеет несколько равнозначных наименований – токсический эпидермальный некролиз, буллезная лекарственная болезнь, ожоговый кожный синдром, злокачественная пузырчатка. Эти термины по сути обозначают одно и тоже заболевание, проявляющееся образованием пузырей на коже, как при ожоговой болезни. Синдром Лайелла обычно развивается у детей со слабой иммунной защитой и пожилых людей, имеющих целый ряд хронических заболеваний. Чаще всего он отмечается у мужской половины населения. Клинические признаки болезни появляются спустя пару часов после введения определенного медикамента.
Диагностика синдрома Лайелла заключается в:
- проведении тщательного осмотра больного,
- наблюдении за данными коагулограммы,
- изучении результатов лабораторного исследования крови и мочи.
Характерные изменения в состоянии кожи позволяют вовремя поставить правильный, зачастую смертельный, диагноз. Лечение патологии сложное и многокомпонентное. Больным проводят экстракорпоральное очищение крови, инфузионную, противовоспалительную, антибактериальную и дегидратационную терапию. Чтобы сохранить жизнь больным и предупредить серьезные последствия болезни, требуется быстрое врачебное вмешательство.
Что делать?
Если Вы считаете, что у вас Синдром Лайелла
и характерные для этого заболевания симптомы, то вам могут помочь врачи: дерматолог, терапевт, педиатр.
Заболевания со схожими симптомами
Пиодермия (совпадающих симптомов: 5 из 20)
Пиодермия – это общее название ряда гнойничковых кожных заболеваний, провоцируемых стафилококками и стрептококками (что происходит несколько реже). Пиодермия, симптомы которой проявляются в гнойном поражении кожи, является одной из самых распространенных болезней кожи.
Эндокардит (совпадающих симптомов: 5 из 20)
Эндокардит представляет собой воспалительный процесс, происходящий во внутренней оболочке сердца (эндокарде). Основной причиной его развития является инфекция, но не стоит исключать другие патологии. Заболевание в равной степени может поражать как мужское, так и женское население. Очень часто недуг настигает организм людей, принимающих различные наркотические препараты
Склонность к развитию патологического процесса имеется и у маленьких пациентов, поэтому важно знать причины и симптомы патологии, чтобы предотвратить развитие тяжелых осложнений
Брюшной тиф (совпадающих симптомов: 5 из 20)
Острое кишечное инфицирование, обуславливаемое бактериальной средой и характеризующееся продолжительностью протекания лихорадки и общей интоксикации организма, именуется брюшным тифом. Это заболевание относится к тяжелым недомоганиям, в результате чего основной средой поражения является желудочно-кишечный тракт, а при усугублении поражается селезенка, печень и кровеносные сосуды.
Микоз кожи (совпадающих симптомов: 5 из 20)
Микозы кожи – это грибковые заболевания, которые вызывают инфекционные микроорганизмы. Они поражают кожные покровы и подкожную клетчатку, проникая через царапины и микротравмы. Затем споры грибков попадают через слизистую оболочку в дыхательные пути и накапливаются в легких. Стадия болезни зависит от очага заражения и конкретного грибка. Развитие данного недуга может спровоцировать любое заболевание, ослабляющее иммунную систему организма.
Нефротический синдром (совпадающих симптомов: 5 из 20)
Нефротический синдром – расстройство функционирования работы почек, характеризующиеся сильной потерей белка, который выводится из организма вместе с мочой, снижением альбумина в крови и нарушенным обменом белков и жиров. Сопровождается заболевание отеками с локализацией по всему телу и повышенной способностью крови к свертыванию. Диагностика производится на основе данных об изменениях в анализах крови и мочи. Лечение комплексное и состоит из диеты и медикаментозной терапии.
Источник
Лечение
Синдром Лаелла в саоей красе
Синдром Лайелла протекает в прогрессирующей форме, поэтому лечение нужно начинать незамедлительно, сразу после определения заболевания.
Первая помощь при возникновении симптомов:
- срочно вызвать скорую помощь. Лечение нужно проводить в отделении реанимации;
- во избежание обезвоживание организма необходимо обеспечить больному обильное питье;
- обеспечить стерильность кожных покровов, для этого необходимо следить, чтобы не было повреждений ран, и в них не проникала инфекция.
Лечение проходит в реанимационном отделении. Первоочередной задачей является выявление аллергена, который спровоцировал синдром Лайелла. Это делается с помощью проб и анализов. В критических случаях необходимо моментальное очищение организма больного от аллергена. Отменяют все лекарственные препараты, которые употреблялись пациентом до появления признаков заболевания. Для очистки используют мочегонные и слабительные средства, а также клизму.
Гемосорбция обладает очень хорошим эффектом при лечении острого эпидермального некролиза. Метод основан на применении специального аппарата с искусственным фильтром, через который пропускают кровь больного. Токсины впитываются и осаждаются на синтетические материалы из которых сделан фильтр. Способ актуален при недавней интоксикации (несколько дней). В зависимости от тяжести заболевания назначают от двух до пяти процедур.
При плазмоферезе происходит забор крови, ее очищение и возврат в кровеносную систему. Лечение способствует не только очищению организма от токсинов, но и укреплению иммунной системы. Рекомендуется 2-3 процедуры.
Антибиотики
В комплексную терапию входит применение:
- антибиотиков, которые служат профилактическим средством от инфекций;
- мочегонных средств, помощью которых уменьшается нагрузка на почки;
- препаратов, снижающих свертываемость крови;
- лекарственных средств, поддерживающих печень и почки;
- препаратов, содержащих магний, кальций и калий;
- анальгетиков перед перевязкой.
Пузыри вскрывать нельзя, для восстановления кожного покрова применяются средства дерматологического воздействия. Это препараты внешнего воздействия, которые бывают в виде мазей, кремов, гелей, аэрозолей и так далее.
Гормональная терапия применяется для восстановления внутренних органов и уменьшения аллергии.
Водный баланс восстанавливается путем вливания в организм растворов, содержащих соли, минералы и витамины. За сутки пациент получает два литра такой жидкости.
Слизистая оболочка лечится с помощью вяжущих и дезинфицирующих растворов: ромашка, борная кислота, бура, марганцовка.
Пораженные болезнью глаза восстанавливаются с помощью цинковых и гидрокортизоновых капель.
Лечение с помощью народных средств недопустимо и неэффективно. Исключение составляют полоскания полости рта шалфеем или ромашкой. Кроме того, можно использовать яичный белок (если у пациента нет на него аллергии) или витамин А для обработки пораженной кожи.
При лечении должна соблюдаться строгая гигиена. Смена одежды больного и постельное белье меняются каждый день, помещение постоянно кварцуется. Таким способом предотвращается проникновение инфекции в многочисленные открытые повреждения.
Пациенту необходимо употреблять жидкую пищу и большое количество жидкости внутрь.
Синдром Лайелла требует незамедлительного лечения. Пропущенное время приводит к:
- септическим осложнениям;
- обезвоживанию;
- кровотечениям внутренних органах;
- отеку легких;
- отмиранию тканей внутренних органов;
- инфекционным осложнениям;
- потере кожных покровов.
Такой набор, как правило, неизменно ведет к летальному исходу.
Лицам, перенесшим острый эпидермальный некролиз ,на протяжении двух лет, не рекомендуются профилактические прививки (особенно детям), долгое нахождение под прямыми солнечными лучами и закаливающие процедуры.
Необходимо также отказаться от аллергенов, пытаться избегать воздействия возможных раздражителей (табачный дым, химические вещества и т. д.) и отказаться от самолечения.
Системная терапия
К сожалению, единых клинических рекомендаций при диагностированном синдроме Лайелла не существует. Это связано прежде всего с полиорганностью поражений, что предполагает в первую очередь разнонаправленную посимптомную терапию.Для лечения синдрома Лайелла правило «отмены последнего» назначенного медикамента чаще всего неэффективно, так как время проявления заболевания варьирует от нескольких часов до нескольких суток. Поэтому рекомендуется отмена всех ранее назначенных медикаментов и экстренная симптоматическая терапия. Подтверждено, что быстрая и тотальная отмена всех медикаментов при невозможности четкого выявления определенного аллергена — улучшает прогноз заболевания на 30 %. В рамках специфического лечения аллергического синдрома Лайелла большинством исследователей однозначно рекомендованы:
- экстренная, желательно в первые же часы заболевания, каскадная плазмофильтрация (плазмаферез), позволяющая удалить до 80 % плазмы пациента. При технической невозможности плазмафереза рекомендована гемосорбция;
- массивная системная кортикостероидная терапия. Рекомендуемые схемы кортикостероидов варьируют от 3–4 мг/кг массы тела в первые сутки заболевания до полного запрета при ухудшении состояния пациента;
- внутривенные иммуноглобулины. Ежесуточная доза начиная с первого дня заболевания варьируется от 0,2 до 0,75 г/кг массы тела пациента. Длительность цикла — от 4 до 12 дней. Эффективность иммуноглобулинов обусловлена содержанием в них естественных анти-Fas-антител, регулирующих апоптоз и пролиферацию в интактных и трансформированных лимфоидных клетках. Они снижают частоту бактериальных осложнений и предотвращают прогрессирование синдрома;
- гипербарическая оксигенация при отсутствии в легких пациента абсцессов, каверн и свободной проходимости дыхательных путей.
Лечение поражений кожного покрова и слизистых проводят по принципам терапии ожогов. Соблюдается режим парентерального питания. Коррекция инфузий осуществляется в зависимости от состояния пациента.
В период нахождения в стационаре обязательны регулярные — не реже одного раза каждые 72 часа — осмотры урологом, окулистом, стоматологом, отоларингологом, чтобы вовремя выявить и назначить соответствующую терапию при поражении слизистых оболочек.
Диагностика синдрома Лайелла
При синдроме Лайелла клинический анализ крови обычно будет свидетельствовать о воспалительном процессе. Также наблюдается повышенное СОЭ, а еще лейкоцитоз с возникновением незрелых форм. Пониженный уровень эозинофилов (или же полностью их отсутствие) при анализе крови считается признаком, который помогает отличить синдром Лайелла от любых других аллергических состояний. Данные проведенной коагулограммы могут указывать на повышенный уровень свертываемости крови. Взятый анализ мочи и биохимический анализ крови помогут обнаружить нарушения, происходящие в тканях почек, а также провести мониторинг самочувствия организма при лечении.
Перед назначением лечения врачи предлагают для начала определить медикамент, который мог привести к возникновению синдрома Лайелла, так как его повторное использование в ходе терапии может быть опасно для самого пациента. Определить вещество, которое стало провокатором, поможет проведение многих иммунологических текстов. На выявление провоцирующего препарата может указать ускоренное размножение иммунных клеток, которое возникает как реакция на ее введение в образец взятой крови пациента.
Биопсия или гистологическое изучение образца кожи пациента с синдромом Лайелла может обнаружить полную гибель клеток поверхности эпидермиса. В глубоких слоях могут наблюдаться образования крупных пузырей, отеки и скопления иммунных клеток с наибольшей концентрацией в районе кожных сосудов.
Синдром Лайелла обычно дифференцируют с острыми формами дерматитов, которые сопровождаются возникновением пузырей:
- пузырчатка;
- синдром Стивена-Джонсона;
- актинический дерматит;
- контактный дерматит;
- буллезный эпидермолиз;
- простой герпес;
- герпетиформный дерматит Дюринга.
Нарушения в организме
В организме при этом нарушен процесс цепочек белковых веществ и регуляция их распада. Это проявляется в бесконтрольном и очень быстром их расщеплении, в результате чего в организме (в его жидкостях) происходит их накопление, в свою очередь токсично воздействующее на внутренние органы.
Все это ведет к тому, что и функции самих органов, которые отвечают за обезвреживание продуктов распада и их вывод, также сильно страдают. В результате нарушается водно-солевой баланс в организме, а также баланс минеральных веществ. Состояние больного резко и быстро ухудшается, и если вовремя не оказать ему экстренную медицинскую помощь, то высока вероятность фатального исхода. Смертность при синдроме Лайелла очень высока.
Лечение синдрома Лайелла
У больных с синдромом Лайелла лечение проводится в реанимационных отделениях, в виде комплекса экстренных мероприятий. При назначении терапии, прежде всего, отменяется препарат, вызвавший аллергическое поражение, и прописываются инъекции кортикостероидов в больших дозировках, также применяют плазмаферез для выведения токсических веществ и нормализации функции иммунной системы. Для компенсации значительных потерь жидкости и восстановления водно-солевого баланса проводится постоянное инфузионное введение солевых растворов, питательных смесей (при контроле объема мочи). В состав комплексной терапии включают обезболивающие препараты, средства для поддержки функционирования печени и почек, диуретики, антибиотики широкого спектра, антикоагулянты. Для местного лечения синдрома Лайелла используются аэрозоли с кортикостероидами, мазевые повязки, примочки с антибиотиками, стерильное белье и перевязочные материалы.
Чтобы предупредить появление такого грозного заболевания, как синдром Лайелла, недопустимо бесконтрольно применять медицинские препараты, особенно лицам, склонным к аллергическим заболеваниям.
Симптомы синдрома Лайелла
Болеют преимущественно дети и взрослые молодого и среднего возраста. Заболевание развивается обычно остро, быстро приводя больного (в течение нескольких часов или 1–3 дней) в тяжелое и крайне тяжелое состояние.
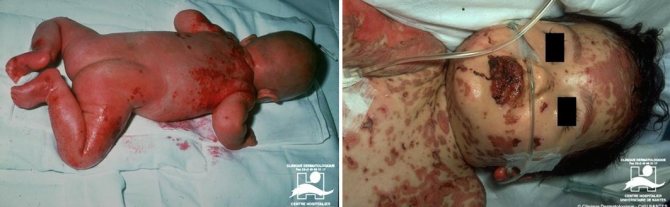
Температура тела внезапно поднимается до 39–40°С, на коже туловища, конечностей, лице возникает обильная диссеминированная сыпь в виде насыщенно‑красного цвета отечных пятен, которые, «растекаясь», образуют сливные очаги поражения.
Через несколько часов (до 48 ч) на воспаленной коже образуются множественные пузыри различных размеров (до ладони величиной) с тонкой, дряблой, легко разрывающейся покрышкой, обнажающей обширные болезненные, легко кровоточащие эрозии.
Вскоре вся кожа приобретает вид ошпаренной (напоминая ожог 2 степени). Она диффузно гиперемирована, болезненна; эпидермис легко сдвигается при прикосновении, возникают симптомы «смоченного белья» (эпидермис под пальцем сдвигается, скользит и сморщивается), симптомы «перчатки», «носков» (эпидермис отслаивается, сохраняя форму пальцев, ступни).
На слизистых оболочках полости рта, губах возникают обширные множественные эрозивные участки, болезненные, легко кровоточащие, на губах они покрываются геморрагическими корками и трещинами, затрудняющими прием пищи. В процесс могут вовлекаться слизистые оболочки глотки, гортани, трахеи, бронхов, пищеварительного тракта, уретры, мочевого пузыря. Часто поражается слизистая оболочка гениталий, а также глаз с развитием эрозивного блефароконъюнктивита, иридоциклита.
Гистологически процесс на коже и слизистых оболочках характеризуется некрозом эпидермиса с образованием субэпидермальных и внутриэпидермальных пузырей и полной потерей структуры всех слоев эпидермиса. Содержимое пузырей стерильно. Дерма отечна, инфильтрат вокруг сосудов и желез небольшой и состоит из лимфоцитов с примесью нейтрофилов и плазматических клеток. Эпителий капилляров набухший.
Общее состояние больного быстро ухудшается до степени крайней тяжести, проявляющейся высокой температурой, головными болями, прострацией, сонливостью, симптомами обезвоживания организма:
- мучительная жажда;
- понижение секреции желез пищеварительного тракта;
- сгущение крови, приводящее к расстройствам кровообращения и функции почек.
Появляются клинические симптомы интоксикации в виде выпадения волос, ногтевых пластин. Возможно возникновение мультисистемного поражения (печени, легких по типу пневмонии, отмечаемой в 30% случаев, почек вплоть до острых тубулярных некрозов).
Тяжелое состояние больного, помимо выраженной дегидратации (обезвоживания) и нарушения водно-электролитного баланса, проявляется главным образом синдромом эндогенной интоксикации, который обусловлен нарушением метаболизма белков и дискоординацией протеолиза.
В связи с этим в жидкостных средах организма идет накопление среднемолекулярных олигопептидов (СМ), в 2–4 раза превышающее норму. Их составляют так называемые уремические фракции белков с молекулярной массой 500–5000 Д, а также с еще большей молекулярной массой – 10 000–30 000 Д. В крови наблюдается резкое нарастание лейкоцитарного индекса интоксикации (ЛИИ). Эти показатели в совокупности отражают тяжесть эндогенной интоксикации, и по ним можно контролировать эффективность проводимой терапии.
Симптомы, диагностика и лечение синдрома Лайелла
Иначе эту болезнь называют «эпидермальный некролиз». Это очень тяжелое и смертельно опасное заболевание, которое носит аллергический характер.
Проявляется оно болезненным поражением всего кожного покрова и слизистой оболочки больного.
Моментально начинают проявляться признаки обезвоживания организма, отказывают почки и другие внутренние органы по причине их поражения токсинами и попадания инфекции в организм.
Причины возникновения некролиза
Данное заболевание носит имя доктора Лайелла, который в 1956 году впервые ее описал. Но в то время называли ее «токсический эпидермальный некролиз». Современные ученые утверждают, что основной причиной является применение лекарственных препаратов, таких как:
- сульфаниламиды,
- антибиотики,
- противосудорожные,
- антивоспалительные,
- противотуберкулезные,
- барбитураты.
Некролиз возникает неожиданно, интервал может быть от нескольких часов до одной недели, после приема лекарственного препарата или употребления пищи, спровоцировавшей аллергическую реакцию. Первые признаки синдрома Лайелла:
- очень высокая температура тела;
- невыносимая боль в височной части головы;
- плохое самочувствие;
- эпидермальные высыпания на теле.
Отметим и наследственную предрасположенность к аллергии, которая встречается почти у 10% населения планеты.
Симтоматика синдрома Лайелла
- чрезвычайно высокая температура, которая может доходить до 40°С;
- появление пятен и отеков с обильными высыпаниями по всему телу;
- отслойка внешне здорового эпидермиса через 12 часов после начала заболевания;
- появление волдырей различного диаметра, которые могут доходить до 15 см;
- эрозийное поражение кожи, которое окружено гиперемией, выделяющей в слизистую кровь. Это основная причина быстрого ухода воды из организма больного;
- высокий порог болезненности при касании к воспаленным зонам;
- сморщивание и сдвиг участка верхнего слоя эпидермиса от незначительного прикосновения;
- появление крапивницы;
- кровотечение слизистых;
- обезвоживание и, как следствие, снижение потообразования и слюнообразования;
- головокружение;
- сонливость;
- облысение и выпадение ногтей.
Даже здоровые на вид участки кожи начинают отпадать от малейшего соприкосновения. Если поврежденная часть эпидермиса подвергалась сдавливанию или трению, моментально появляется эрозия, без этапа формирования волдырей.
Внешний вид пациента напоминает послеожоговое состояние тяжелой степени. Выявить недуг у маленьких детей особенно сложно, так как начинается заболевание так же, как конъюнктивит. Но отличием является появление инфекции стафилококка.
Рот, губы, глаза и другие внутренние слизистые органы начинают кровоточить при малейшей травме. Невыносимая головная боль приводит к тому, что пациент не может двигаться. Кровь сгущается, организму не хватает воды.
Внутренние органы, например печень, сердце, почки перестают справляться со своими функциями. Осложняется заболевание острой почечной недостаточностью и анурией. Нередко прибавляется инфекция. По статистическим данным, 25% заболевших погибает.
Недуг в основном встречается у женщин или детей.
Данные лабораторных исследований выявляют следующие отклонения от нормы:
- высокая активность плазмы;
- низкий уровень белка;
- превышение нормы глобулина;
- высокий уровень билирубина и азота;
- повышение уровня мочевины;
- снижение лимфоцитов.
С точки зрения строения тканей организма протекание заболевания определяется некрозом эпидермиса с образованием подкожных и накожных волдырей, а также глобальным разрушением структуры всех слоев поврежденного участка кожного покрова.
Тщательная диагностика позволяет отделить данное заболевание от болезней с похожими симптомами.
Чтобы излечить это тяжелое заболевание, применяют кортикостероиды, антибиотики, а также подкрепляют организм витаминами. Нередко требуется переливание крови и плазмы. Пациент обязан лежать только в стерильной постели и одежде, в хорошо проветриваемых комнатах. Чаще всего требуется реанимация.
Особенности развития синдрома
Особенностью синдрома Лайелла, выделяющей его среди других аллергических заболеваний, является не обычная характерная реакция организма при болезнях подобного генезиса на аллерген, а соединение последнего с белками клеток эпидермиса. Это приводит к восприятию организмом верхнего слоя кожного покрова как враждебного элемента и может быть сравнимо с реакцией, появляющейся при внедренном в организм чужеродном трансплантате. При протекании заболевания происходит хаотичное и стремительное нарушение процесса распада белковых веществ, продукты метаболизма которого начинают скапливаться и оказывать токсическое воздействие. Также наблюдаются выраженные нарушения водно-солевого обмена и быстрое обезвоживание организма, грозящее гибелью пациенту без оказания экстренной медицинской помощи.
Лечение синдрома Лайелла
Это полиэтиологическое заболевание сложно поддается консервативной терапии, а в отдельных клинических картин без участия профессиональных хирургов просто не обойтись. Характерная иммунологическая реакция протекает в тяжелой форме, поэтому пациент при диагнозе синдром Лайелла нуждается в предварительной госпитализации. Задача врачей – остановить токсическое поражение дермы и обеспечить регуляцию распада клеток с дальнейшим формированием очагов некроза.
Так что продуктивное лечение синдрома Лайелла у взрослого и ребенка может сочетать консервативные и оперативные методы, требует длительного реабилитационного периода. Основные медицинские направления при нарастающих симптомах, которыми врачи определяют синдром Лайелла, подробно изложены ниже:
- прием кортикостероидов: Преднизолон, Метилпреднизолон;
- применение ингибиторов протеолиза: Гордокс, Контрикал;
- использование гормональных мазей с антибактериальным эффектом для местного лечения сформированных на теле пузырьков;
- плазмаферез – выполнение забора крови, где плазму заменяют лекарственными растворами, а эритроциты возвращают на прежнее место;
- экстракорпоральная гемокоррекция – взятие крови для замены ее клеточного, электролитного, ферментного состава с целью дальнейшего очищения при диагнозе синдром Лайелла;
- гемосорбция – очищение крови, а для этого ее пропускают через специальные фильтры и дальше вводят в системный кровоток уже в очищенном виде.
- методы альтернативной медицины лучше не задействовать, поскольку эффективность народных рецептов на практике, скорее, посредственная, может только усугубить преобладающую проблему со здоровьем, вызвать острые аллергические реакции у пациента на лице и теле.
Симптомы
Симптомы синдрома Лайелла:
- Для детей первый признак – появление конъюнктивита (воспаление слизистой глаза, покраснение);
- Отслоение эпидермиса, пузыри на коже и слизистых тела: глаз, губ, языка, носа, половых органов. Множественные воспаления проявляются в насморке (слизистая носа) и кашле (слизистая гортани). Общее состояние кожи сравнимо с ожогом II–III степени;
- Феномен “смоченного белья”, когда кожа при каждом касании сморщивается, болит;
- Потеря кератина, то есть ослабление и выпадение волос, ногтей;
- Лихорадка, температура 39–41 С°;
- Обезвоживание: мало слюны, пота, мочи; хочется пить. Как следствие, движение крови замедляется – боли в голове, сонливость, апатия, анурия (остановка поступления мочи в мочевой пузырь);
- Так как синдром появляется из-за аллергии на лекарства, поэтому может проходить на фоне заболеваний, которые ими лечат. В этом случае их симптомы сопровождают синдром Лайелла. Например, из-за сепсиса (заражения крови) он может появиться на фоне отека легких, кровоизлияний, анемии.
Периоды протекание болезни
- В первый продромальный период течения болезни (от нескольких часов до трёх дней после приёма лекарства) больной чувствует недомогание, озноб, слабость, мигрень, снижение аппетита, жажду, слизистые носа, рта, гениталий воспаляются, начинаются насморк и кашель. Часто на этой стадии данный синдром диагностируют как острую респираторно вирусную инфекцию (ОРВИ).
- Второй период – критический. Нарушается метаболизм, появляется эритематозная сыпь, наросты, прыщи, пузыри. В течение двух дней стенки пузырей становятся коричневыми, тонкими и дряблыми. Кожа зудит, жжёт, боль причиняет даже контакт с простыней. Потом пузыри разрываются и кровоточат после любого контакта. Во время критического периода риск летального исхода повышается до 60%
- Третий период – выздоровление. Кожа перестаёт отслаиваться, приходит в нормальное состояние.
Заболевание протекает очень быстро. Если пациент проходит первые две стадии за пару дней – ситуация катастрофична, скорее всего получится летальный исход. При плавном течении болезни (около семи дней) и отсутствии осложнений ребёнок с высокой вероятностью выздоровеет.