Пансинусит: причины, симптомы и лечение
Содержание:
Пансинусит и его образование
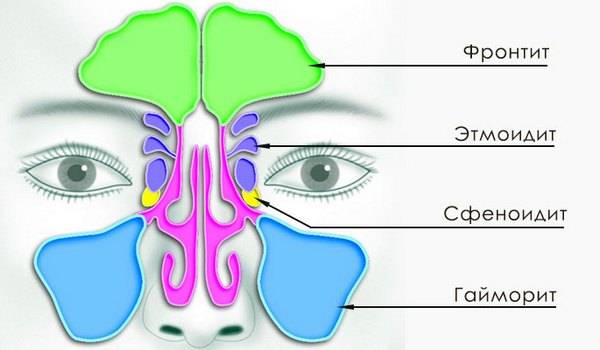
Пансинусит является самой тревожной и больше всего сложной степенью синусита. При этой болезни происходит воспаление всех придаточных пазух носа. В принципе, это объединение многих болезней носовой полости: этмоидита, фронтита, сфеноидита и гайморита.
Типы болезни
Кроме, острого и хронического пансинусита, существует еще несколько типов заболевания это:
Самая легкая степень считается катаральное воспаление. Оно способствует отекам слизистой, но без гнойных масс. В основном при такой форме воспаление довольно-таки легко купируется. Но, если вовремя не начать лечение и запустить заболевание, то это может дать осложнение на области надкостницы и кость.
Пансинусит полипозный проявляется наличием разных видов:
- полипы (незначительные наросты);
- развитие грануляции на слизистой носа.
В процессе хронического отека образуются грануляции и небольшие наплывы. Только сперва происходит подушковидное утолщение слизистой, а уже после начинают развиваться и формироваться новые наросты.
Основные симптомы острого пансинусита
Некоторые признаки болезни очень схожи с симптомами гайморита, а также такого заболевания, как риносинусит. Поэтому в домашних условиях, поставить точный диагноз невозможно, не имея медицинского образования.
Основные симптомы пансинусита:
- Повышение температуры до высоких значений, держится она достаточно продолжительное время;
- Сильная головная боль, которая не проходит даже после приема обезболивающих препаратов;
- Недомогание, слабость, апатия, потеря аппетита;
- Заложенность носа, от которой трудно избавиться даже после приема лекарственных препаратов;
- Самочувствие ухудшается в ночное время, больной практически не может нормально спать и во время сна довольно часто просыпается;
- Нарушение обоняния, запахи практически не чувствуются;
- Голос становится сиплым и хриплым;
- Нарушение восприятия звуков. Человек может постоянно слышать звон или шум в ушах;
- Лицо начинает опухать, при наклонах головы может ощущаться болезненность;
- Боль в глазах. Из-за отечности пазух, чувство сдавленности может отмечаться и в глазах.
Такие симптомы характерны не только для синусита, поэтому, чтобы точно определить диагноз, врач может назначить КТ. КТ – это компьютерная томография.
У взрослых и детей симптомы могут немного отличаться по интенсивности проявления.
Симптомы появления пансинусита
Зачастую такой диагноз, как пансинусит, ставят, основываясь на симптоматику заболевания. Основные признаки проявляются в следующем виде.
- Повышение температуры до 39-40 градусов. Держатся может, не спадая, в течение трех-четырех дней. Сбивается довольно плохо.
- Сильное болевое чувство в голове. Боль не проходит даже после приема обезболивающих лекарств.
- Заложенность носовых ходов.
- Наличие выделений гнойного характера.
- Нарушение обонятельной функции. При этом больной постоянно чувствует неприятный запах.
- Изменение голоса в виде гнусавости и осиплости.
- Нарушение слуховой функции и чувство заложенности в ушах.
- Опухание лица.
- Усиление болевых ощущений при наклоне головы вперед.
Общее состояние пациента сильно ухудшается, работоспособность значительно падает. Больной становится вялым, апатичным и сонливым. Он с трудом переносит яркий свет, а также возникает тяжесть при ходьбе. Если у пациента возник пансинусит, симптомы необходимо определять как можно быстрее.
Лечение
Медикаментозный курс разрабатывается с учетом тяжести и диагностированной формы заболевания. При легком течении возможно домашнее лечение, при средней или тяжелой степени обязательна госпитализация. Основа курса – преимущественно постельный режим, диета с подбором белковых продуктов и витаминных комплексов. Консервативное лечение подразумевает прием:
- препаратов этиотропной группы антибиотического действия. Срок лечения антибиотиками – не более 14 дней;
- противовоспалительных и антигистаминных препаратов для устранения симптомов воспаления и отечности тканей;
- пребиотиков для восстановления полезной микрофлоры после длительного приема антибиотиков.
Возможно проведение дренирования носовых и лобной пазухи для удаления содержимого и снятия воспалительного процесса. Усилить лечебный эффект позволяет комплекс физиотерапевтических процедур: УВЧ, микроволны, лечебная гимнастика, УФ облучение. Они способствуют повышению иммунитета и помогают организму справиться с последствиями патогенной инвазии.
Если восстановить проходимость пазух с помощью консервативного курса не удается, принимается решение о хирургическом вмешательстве. С помощью эндоскопического оборудования содержимое пазух извлекается, а их соустье аккуратно расширяется. Одновременно удаляются полипы на стенках и извлекается часть поврежденной носовой перегородки, мешающей полноценному дыханию.
Хирургическое вмешательство
Устанавливать диагноз и подбирать лечение должен только врач. Например, распознать симптомы хронического пансинусита достаточно трудно, как и подобрать адекватное лечение. Самостоятельно определиться с выбором медикаментов не получится, ведь нужно учесть не только возможную реакцию организма не препарат, его взаимодействие с другими средствами, но и степень развития патологии. К тому же в некоторых случаях требуется хирургическое вмешательство.
Решение о необходимости операции принимает лечащий специалист в том случае, если медикаментозная терапия не помогает, гнойные скопления откачать естественным путем не получается, они уже продвигаются в сторону мозга. Также в том случае, если наросли полипы.
Современная медицина позволяет произвести удаление полипов из носа безболезненно
Причины и признаки
Причины, вызывающие пансинусит:
- запущенная вирусная либо бактериальная инфекция дыхательных путей;
- грибковые заболевания;
- пониженный общий иммунитет;
- проблемы с зубами, в частности, сильный кариес;
- травма носа с деформацией носовой перегородки;
- купание в загрязненной воде.
Признаки, по которым можно заподозрить пансинусит:
- очень густая слизь из носа – жёлтые или зеленоватые, часто с гнойными выделениями;
- сильно заложенный нос, когда сделать вдох практически невозможно;
- головная боль, которую трудно унять даже обезболивающими таблетками;
- высокая температура;
- отёкшее лицо;
- сиплый голос;
- слабость и усталость.
Как видите, это те же симптомы, что и при обычном синусите, только более тяжёлые и ярко выраженные.
Возможные осложнения
При неправильно подобранном лечении у больного развиваются осложнения и последствия, профилактика синусита позволяет укрепить иммунитет: организм старается самостоятельно бороться с инфекцией. К возможным осложнениям относят:
- хемоз — отек конъюнктивы и век;
- пучеглазие (экзофтальм);
- периостит (воспаление надкостницы) — сопровождается сильной болью в уголках глаза и переносице;
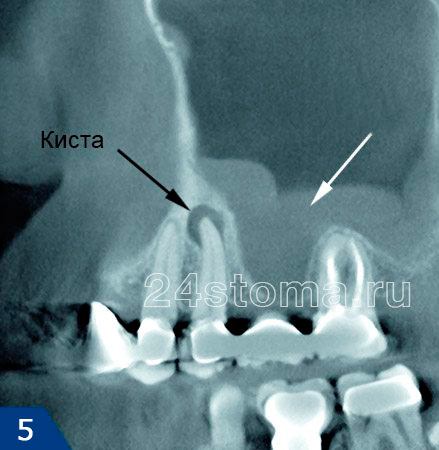
- мукоцеле — в околоносовых пазухах растет киста на фоне обтурации носовых протоков;
- холестеатома — сопровождается образованием полости, заполненной мертвыми клетками;
- сепсис;
- тромбоз каверзного синуса — характеризуется скоплением крови в твердой оболочке мозга;
- воспаление мозговых оболочек, абсцесс;
- патологии органов зрения и слуха (отит, конъюнктивит, воспаление глазниц гнойного характера).
Осложнения со стороны органов зрения могут привести к полной потере зрения. При наличии адекватной терапия риск развития негативных последствий снижается. . Незалеченный ранее патологии. Незалеченные инфекционные этиологии (фарингит, тонзиллит, ларингит), сопровождающиеся отеком носоглотки и гортани, могут спровоцировать дефицит кислорода на фоне заложенности. Кислородное голодание сказывается на концентрации внимания и памяти. Остановка дыхания во сне (апноэ) развивается из-за систематической закупорки носовых проходов.
Разновидности заболевания
На классификацию патологии оказывают влияние разные параметры. При разделении на группы учитывают происхождение риносинусита, тяжесть протекания заболевания
К тому же врачи обращают внимание на расположение воспалительного процесса. Он может поражать слизистую только с одной стороны, но часто затрагивает сразу обе
На классификацию также влияет тип пораженной носовой пазухи. Чаще всего диагностируются следующие патологии: хронический риносинусит, полипозный, аллергический и гнойный, также выделяют катаральный и вазомоторный. Каждый вид заболевания имеет свои отличительные характеристики.
Хроническая форма заболевания
Если острый риносинусит своевременно не вылечить, то патогенная микрофлора продолжит свое активное размножение и начнет поражать соседние пазухи. Постепенно развивается хронический риносинусит, требующий более длительного лечения.
Такая форма приводит к сильному отеку и сужению пространства, наблюдается нехватка кислорода, которая только усиливает воспалительный процесс. Врачи уверены, что основным виновником хронической формы заболевания является недолеченность ринита.
К тому же усугубляют ситуацию вредные привычки, особенно курение, постоянное нахождение в задымленном и запыленном помещении, аллергические реакции. Патология может протекать неявно, тогда симптоматика выражена слабо. Есть некоторая отечность, дыхание затруднено, появляется вялость и повышенная раздражительность.
Риносинусит полипозный
У пациентов с ослабленным иммунитетом слизистая носа остро реагирует на воздействие многих раздражителей. Если совместить хроническую форму патологии с влиянием химических веществ, аллергенов, то длительный отек и воспаление приводят к уплотнению, утолщению слизистой и появлению разрастаний в виде полипов.
В развитии полипозного риносинусита не последнюю роль играет наследственная предрасположенность. Терапия возможна только хирургическим путем. По-другому не получится устранить скопление гнойного содержимого, которое может привести к развитию менингита.
Аллергический риносинусит
Если имеет место постоянная аллергия на некоторые раздражители, то со временем развивается аллергический риносинусит в результате длительного воспалительного процесса. Из носа появляются бесцветные выделения, присутствует чувство жжения, частое чихание и слезотечение.
Если патология развивается в сезон обострений аллергических реакций, то присоединяются и другие симптомы: головная боль, слабость и недомогание
Для избавления от болезни важно выявить источник раздражения и пропить курс антигистаминных лекарственных препаратов
Вазомоторная форма
Данный вид патологии развивается на фоне частых простудных заболеваний. Риносинусит в этом случае может быть двухсторонним или развиваться только с одной стороны. Пациентов беспокоят следующие проявления:
- упадок сил;
- температура тела может подниматься до критических показателей;
- нарушается сон;
- прозрачные выделения постепенно сменяются зелеными и густыми.
При отсутствии терапии вазомоторный риносинусит чреват развитием хронической формы патологии.
Гнойный риносинусит
Причину данного типа заболевания врачи видят в чрезмерной активности бактериальных микроорганизмов. Терапия без приема антибиотиков невозможна, но для назначения препарата надо провести посев из полости носа, чтобы распознать разновидность возбудителей.
Острый гнойный риносинусит протекает с выраженной симптоматикой. Пациенты жалуются на потерю аппетита, повышение температуры тела, появление зубной боли, гнойные выделения из носа.
Катаральный риносинусит
Заболевание чаще всего появляется на фоне вирусной инфекции воздухоносных путей. Наблюдается воспаление эпителиальной ткани полости носа и пазух, но выделения практически отсутствуют.
Острый катаральный риносинусит проявляется притуплением обоняния, отеком носовых пазух, появляется чувство жжения и сухости. Если не воспринимать симптомы всерьез, то повышается риск развития осложнений, инфекция может затронуть ткани мозга.
Причины появления заболевания
Прежде чем приступать к лечению пансинусита, необходимо выяснить причину появления заболевания. Сделать это может только лечащий врач. Какие же могут быть причины для появления острого пансинусита?
- Ослабление иммунной системы;
- Аллергия;
- Вирусы, инфекции и бактерии;
- Полипы в носовой полости;
- Наличие сахарного диабета;
- Гипертиреоз;
- Зубы в очень запущенном состоянии (хронический кариес, пародонтоз, пульпит);
- Употребление медицинских препаратов, которые угнетают иммунную систему;
- Серьезные травмы головы, переломы носа, искривление перегородки в носовой полости;
- Злокачественные и доброкачественные опухоли;
- Частое употребление слабых и сильных алкогольных напитков;
- Наркотическая зависимость.
Но, какой бы не была причина, для того, чтобы поставить точный диагноз, необходимо сделать КТ.
Причины возникновения заболевания
Среди причин большое значение имеет состояние иммунной системы и наличие хронических очагов инфекции в организме. Обычно патогенные вирусы и бактерии попадают в синусы воздушно-капельным путем через естественные соустья.
То есть сначала микробы проникают на слизистую носа, а оттуда через каналы соединяющие нос и пазухи попадают и в сам синус. У детей нередко встречается гематогенный путь передачи инфекции (через кровь). Это бывает при тяжелом течении инфекционных болезней, таких как корь, скарлатина, коклюш и др.
Воспаление верхнечелюстной пазухи может быть связано с проблемными зубами, которые прилежат к ее нижней стенке.
В этих случаях патология отличается упорным рецидивирующим течением, а излечение заболевания невозможно без хирургической санации зуба.
Способствуют развитию проблемы:
- аденоиды в детском и взрослом возрасте;
- искривление перегородки, хронические риниты;
- наличие полипов;
- профессиональный вредности и суровый климат;
- снижение местной иммунной реактивности.
На самом деле пансинусит развивается не так часто, как считают многие пациенты. Для того чтобы у человека воспалились сразу все пазухи нужен целый ряд серьезных способствующих факторов, например, тяжелые болезни (сахарный диабет, гипотиреоз, сепсис) или резкое снижение иммунитета (ВИЧ, прием цитостатиков, химиотерапия).
Развитие патологии у относительно здорового человека может наблюдаться при длительном отсутствии лечения острой формы.
Лечение
Методика, определяющая как лечить двухсторонний гайморит острой или хронической формы, включает несколько направлений терапии:
- устранение причины болезни – общая антибиотикотерапия, улучшение вентиляции гайморовой полости и ее санация;
- симптоматическая терапия;
- физиотерапевтические процедуры, ускоряющие выздоровление.
Медикаментозная терапия
Если речь идет об аллергическом гайморите, основа лечения – прием антигистаминных препаратов (например, Лоратадин, Дезлоратадин, Кларитин, Цетиризин) и использование назальных форм глюкокортикоидных гормонов (Назонекс, Дезринит). Если это возможно, нужно устранить аллергены или снизить их количество: уехать в другую местность, носить маску во время цветения растений, убрать из квартиры ковры, мягкую мебель с тканевой обивкой, минимизировать количество домашней пыли.
При вирусном гайморите показаны препараты, обладающие противовирусной активностью, – Циклоферон, Виферон, Гропринозин. В качестве симптоматической терапии назначаются жаропонижающие средства, а также назальные капли, уменьшающие отечность и снимающие воспаление слизистых оболочек.
В лечении гнойного гайморита используются антибиотики группы макролидов, пенициллинов и цефалоспоринов.
| Группа антибиотиков | Примеры препаратов |
|---|---|
| Макролиды | Азитромицин, Кларитромицин |
| Защищенные пенициллины | Амоксициллин+клавулановая кислота (Амоксиклав, Аугментин) |
| Цефалоспорины | Цефуроксим, Цефиксим, Цефподоксим |
| Фторхинолоны | Левофлоксацин, Моксифлоксацин (у детей и подростков не используются) |
Как лечить двухсторонний гнойный гайморит, если нет данных о чувствительности бактерий к тому или иному антибиотику? Конечно, лучше всего назначать именно тот препарат, к которому окажется чувствителен возбудитель, вызвавший болезнь. Но для этого нужно провести диагностическую пункцию гайморовой пазухи и дождаться результатов посева (3 и более дня). Поэтому в большинстве случаев первичное назначение антибиотика происходит опытным путем, когда ЛОР-врач использует препараты первой, второй и третьей линии.
Первая линия – это те антибиотики, которые назначаются наиболее часто при отсутствии тяжелого течения: Азитромицин, Кларитромицин, Амоксиклав (Аугментин). В более серьезных ситуациях показаны цефалоспорины второго и третьего поколения, фторхинолоны.
Симптоматическое лечение подразумевает назначение жаропонижающих и противовоспалительных средств (Парацетамол, Ибупрофен, Нимесулид, Мефенаминовая кислота). Также рекомендованы препараты, укрепляющие иммунитет, витамины, минеральные комплексы и т. п.
Местная терапия
Регулярно проводят закапывания растворами Фурацилина, Мирамистина, Протаргола, промывания солевыми средствами – Аквамарис, Аквалор и др.
Часто прибегают к промыванию пазух методом «кукушка». Пациент ложится под наклоном 45°. Ему в нос вводят эластичные катетеры, через один из них подается лекарственный раствор в носовую полость, а через второй с помощью насоса жидкость выводится обратно. Благодаря созданию отрицательного давления удается промыть гайморовые пазухи. Обычно курс лечения составляет 5-7 процедур.
Лечебная пункция — довольно неприятный способ лечения гайморита. После местного обезболивания специально изогнутой иглой осуществляют прокол верхнечелюстной пазухи, далее ее подсоединяют к шприцу и начинают промывание. Таким путем очищают полость от гнойного содержимого, а затем вводят антисептические и противовоспалительные средства. Как правило, уже после первой пункции значительно улучшается самочувствие. В случае тяжелых форм гайморита делают несколько таких процедур.
Физиотерапия
В случае двустороннего гайморита показаны следующие физиотерапевтические методы:
- ультразвук;
- тубус-кварц;
- УВЧ;
- магнитотерапия;
- электрофорез.
Назначаемые физиотерапевтические процедуры улучшают кровоснабжение, нормализуют обменные процессы, способствуют скорейшему снятию воспаления и выздоровлению.
Характеристика заболевания
Что такое пансинусит? Острым пансинуситом называют распространенное заболевание, которое характеризуется тем, что воспалительный процесс затрагивает носовые пазухи с обеих сторон носовой полости. Воспаление затрагивает все области — верхнечелюстную, лобную долю, клиновидную, а также решетчатый лабиринт. Протекает патология гораздо тяжелее, чем любое другое заболевание носоглотки и может привести к развитию серьезных осложнений, если вовремя не приступить к лечению.
Когда воспалительный процесс затрагивает только одну часть лица, то это частный случай пансинусита и данная болезнь носит название гемисинусит.
В зависимости от того, как протекает заболевание, различают несколько видов пансинусита:
Причиной появления всегда являются вирусы. Гной в носовых пазухах не накапливается, но происходит сильное разрастание слизистой оболочки носа, а также отмечается отечность.
Острый гнойный пансинусит.
Такая форма недуга является самой опасной. Опасность заключается в том, что нагноение в носовых пазухах происходит в течение очень короткого периода времени и гной выделяется в больших объемах.
Причиной появления практически всегда являются образование полипов в носовых пазухах. Полипы препятствуют поступлению кислорода в носовую полость, отчего возникает трудность в дыхании.
Если вовремя не заняться лечением, то заболевание перейдет в хронический пансинусит. В этом случае может даже потребоваться операция. Но предварительно придется сделать КТ.
Консервативное лечение пансинусита
Изначально болезнь стараются вылечить без хирургического вмешательства. В обязательном порядке назначают:
Антибиотики. Препараты рекомендуют широкого спектра действия, при очень тяжёлой форме болезни их вводят внутривенно, внутримышечно.
Сосудосуживающие
Их нужно применять с осторожностью, так как из-за длительного вливания препаратов нарушается тонус сосудов, насморк усиливается.
Анальгетики. Их используют при сильных головных болях.
Физиотерапия
Процедуры можно проводить не ранее, чем на 10–12 день от начала болезни. Рекомендуют тепловые процедуры (облучение синим светом), УВЧ-терапию, но только если экссудат свободно вытекает, при закупоренных пазухах эти манипуляции вызовут усиление головной боли, обострение процесса.
При несвободном оттоке выделяемого рекомендуют закапывать в нос или орошать слизистую анемизирующими средствами.
Для эффективного лечения антибиотики необходимо принимать точно по времени, не злоупотреблять сосудосуживающими. Даже нос надо закапывать правильно, существует специальная методика вливания капель:

- Очистить нос от гноя и слизи. Можно его промыть морской водой или каплями на её основе, физраствором.
- Лечь на спину, запрокинуть голову и влить 10 капель лекарства в одну половину носа.
- Через 2–3 минуты заткнуть пальцем другую ноздрю сделать несколько сильных вдохов и выдохов.
- Вставать следует через 5 минут после окончания процедуры.
Вместо капель рекомендуют использовать аэрозоли, они лучше орошают слизистую, действуют эффективнее. Даже антибиотики рекомендуют в таком виде. Вводят их таким образом. Сначала анемизируют слизистую раствором новокаина и эфедрина. Затем проводят сеанс аэрозолем антибиотиков.
Если экссудат не выделяется свободно, проводят пункцию. Метод проведения зависит от того, какая именно из пазух оказалась наиболее заложенной. Например, при осложнённом гайморите содержимое могут отсасывать через верхнюю челюсть, при закупорке фронтальной пазухи требуется трепанопункция.
Такие манипуляции проводятся под местной анестезией, специальным инструментом. Гной сначала отсасывается, а затем пазуха промывается раствором фурацилина.
Консервативному лечению поддаются катаральный и гнойный пансинусит. Если же возникли осложнения, на слизистой образовались полипы, появились кисты, тогда их необходимо изначально удалить хирургическим методом. И только потом приступать к консервативному лечению пансинусита.
Также операция необходима, если болезнь дала орбитальные и внутричерепные осложнения.
Не пытайтесь лечиться самостоятельно, особенно старыми, проверенными способами. Помните, что даже 30–40 лет назад пансинусит определял не ЛОР или участковый терапевт. Болезнь чаще всего обнаруживал патологоанатом при вскрытии, проводимом для установления причины смерти.
Как записаться к специалистам АО «Медицина» (клиника академика Ройтберга)
Записаться на прием к специалистам АО «Медицина» (клиника академика Ройтберга) можно на сайте – интерактивная форма позволяет выбрать врача по специализации или осуществить поиск сотрудника любого отделения по имени и фамилии. Расписание каждого доктора содержит информацию о приемных днях и доступных для визитов пациентов часах.
Администраторы клиники готовы принять заявку на прием или вызов врача на дом по телефону +7(495)995-00-33.
Удобное расположение на территории центрального административного округа Москвы (ЦАО) – 2-й Тверской-Ямской переулок, дом 10 – позволяет быстро добраться до клиники от станций метро «Маяковская», «Новослободская», «Тверская», «Чеховская» и «Белорусская».
Основные симптомы пансинусита
Клинически заболевание характеризуется наличием общего интоксикационного синдром, синдромом катаральных изменений и, конечно, болевым синдромом.
Одним из основных симптомов считается повышение температуры тела до фебрильных значений.
Помимо этого у больного появляется озноб.
Дополнительными симптомами, указывающими на развитие недуга являются:
- Боль в области придаточных пазух.
- Заложенность носа.
- Обильные выделения из носа.
- Отеки лица.
- Слабость, общее недомогание. У детей – отсутствие аппетита и вялое сосание.
Острая форма пансинусита характеризируется появлением субъективной симптоматики на фоне полного здоровья. Больных беспокоит жар, озноб, недомогание. Головные боли беспокоят постоянно. Наблюдается бледность кожи, вплоть до цианоза, отсутствие аппетита, бессонница.
Выраженный интоксикационный синдром проявляется высокой лихорадкой, потливостью и недомоганием.
Хроническая форма пансинусита характеризуется стертостью симптоматики. Основными симптомами являются головная боль, особенно у взрослых пациентов, субфебрильная температура, отставание в физическом развитии и плохая успеваемость в школе (для детей)
Оперативное вмешательство
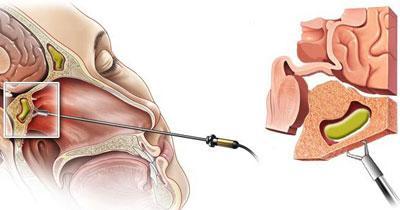 Когда развивается гнойный пансинусит или полипозный, а также при отсутствии эффекта от терапевтического лечения, показано хирургическое вмешательство. В том случае если начались внутричерепные осложнения, операцию проводят в сжатые сроки, так как от этого зависит не только здоровье, но и жизнь человека.
Когда развивается гнойный пансинусит или полипозный, а также при отсутствии эффекта от терапевтического лечения, показано хирургическое вмешательство. В том случае если начались внутричерепные осложнения, операцию проводят в сжатые сроки, так как от этого зависит не только здоровье, но и жизнь человека.
Операция при пансинусите обычно осложнена тем, что воспалительный процесс наблюдается абсолютно во всех носовых пазухах. Поэтому проводится не одна операция, а целый ряд мероприятий, направленных на устранение очага инфекции. Необходимость каждой манипуляции определяет лечащий врач, предварительно изучив черепные структуры и определив, есть ли экссудат в носовых пазухах.
Виды
- Катаральный — это наиболее лёгкая форма, которую вызывает вирус определённого типа. При катаральном пансинусите слизистая носа отекает, но гноя нет.
- Полипозный – отёк очень сильный, слизистая постепенно разрастается. Со временем на ней образуются небольшие наросты, которые ещё называют полипами. Часто пансинусит полипозного вида приобретает хроническую форму. Симптомы ослабевают, но до конца не проходят и болезнь то и дело возвращается. В запущенных случаях необходима операция.
- Гнойный – в носовых пазухах скапливается большое количество гноя. Каналы, которые соединяют пазухи и носовые ходы, заблокированы. Таким образом, гною некуда выходить, он скапливается в организме. Это является причиной осложнений разного рода.
- Острый гнойный пансинусит. Пожалуй, самый сложный вид этого заболевания, поскольку гнойные массы скапливаются поблизости от головного мозга. Скорее всего, чтобы откачать застоявшуюся слизь, понадобится хирургическое вмешательство в виде прокола. В наиболее тяжёлых случаях возможен даже летальный исход.
Виды пансинусита
Пансинусит может быть острым или хроническим. При остром синусите симптоматика нарастает быстро, за несколько часов. В случае хронической формы заболевание имеет волнообразное течение в виде ремиссий и обострений; симптоматика менее выражена в отличие от острой формы.
По морфологическим признакам выделяют:
- Гипертрофический пансинусит. Утолщение слизистой оболочки пазух, без изменений морфологического строения клеток.
- Катаральный. Выделения слизистого характера, лицо отечное, слизистые оболочки гиперемированы (имеют выраженный красный цвет).
- Гнойный. Слизистая оболочка отекает, в связи с чем блокируется эвакуация содержимого пазухи, присоединяется вторичная флора и развивается гнойный процесс.
- Экссудативный. Наблюдается в синусах секрет слизистого характера.
- Полипозный. Развивается при хроническом пансинусите, характеризуется наличием полипов в пазухах.
- Гиперпластический пансинусит. Происходит разрастание фиброзной ткани с появлением атипичных клеток, дисфункция слезных желез.
Определить морфологию патологического процесса может только врач после проведенного обследования. В зависимости от этого будут отличаться принципы лечения.
Диагностика
 Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatula
Doctor — Young female consultant or ENT specialist — with a patient in her practice, examining the throat with a spatula
При осмотре можно увидеть бледность кожи, одутловатость лица, отечность носовой перегородки, выделения из носа. При надавливании в проекции пазух отмечается болезненность
Врач обращает внимание на перегородку носа, наличие шипов, полипов, аденоидов, осматривает зубы. В ОАК наблюдается увеличение числа лейкоцитов, нарастание СОЭ
Проводится эндоскопическое исследование с целью осмотра пазух — при воспалении присутствует отек, гиперемия, гнойное отделяемое в носовых ходах. КТ или МРТ позволяет оценить состояние синусов, отметить уровень заполнения их отделяемым, наличие образований. Проводится исследование выделений. Берется мазок со слизистой носа или биоптат, полученный при эндоскопии, делают посев. Это поможет определить вид возбудителя и назначить правильное лечение.
Пункция пазухи является лечебно-диагностической манипуляцией. С ее помощью эвакуируют содержимое пазух с последующим посевом и облегчают состояние больного. Вместе с удалением жидкости в полость синуса можно ввести антибиотики.
Подводим итог
- Обычный насморк, если вовремя не заняться его лечением, может привести к разного рода осложнениям, таким, как пансинусит.
- При появлении симптомов, перечисленных в этой статье, нужно срочно бежать к ЛОР-врачу.
- Если врач поставил диагноз «пансинусит», без антибиотиков не обойтись.
- В зависимости от вида и формы болезни доктор назначает курс лечения, который необходимо пройти от начала и до конца.
- Методы народной медицины отлично дополняют медикаментозное лечение, но перед их использованием обязательно советоваться с врачом.
- Лечение полипозного пансинусита чаще всего предполагает операцию. Но бояться хирургического вмешательства не стоит. Операция помогает восстановить нормальный отток слизи из придаточных пазух.