Мастит — воспаление молочной железы
Содержание:
Профилактика гнойного мастита.
Профилактика гнойного мастита включает в себя ряд мероприятий.
• Повышение сопротивляемости организма путем полноценного питания богатого белками, углеводами и витаминами.• Соблюдение правил личной гигиены. Необходимо дважды в день принимать теплый душ, менять нижнее белье. После кормления молочные железы необходимо обмывать теплой водой без мыла, вытирать махровым полотенцем и оставлять открытыми 15 минут. Между лифчиком и соском прокладывают стерильную марлевую салфетку, которую меняют при пропитывании молоком. Лифчик должен быть из хлопчатобумажной ткани, его нужно ежедневно стирать, одевать после проглаживания горячим утюгом. Он не должен сдавливать грудь.• Следует своевременно лечить трещины сосков, при появлении которых необходимо прекратить грудное вскармливание с больной стороны, молоко сцеживать в бутылочку и кормить через соску. Отверстие в соске следует делать швейной иглой, раскаленной на огне. Получившееся отверстие должно быть небольшим, в противном случае ребенок может отказаться брать грудь. Для лечения трещин сосков применяют различные ранозаживляющие мази и кремы (например, солкосериловая мазь, крем бепантен).• Следует отдавать предпочтение ручному сцеживанию молока, особенно из наружных квадрантов молочной железы, где чаще возникает застой молока.
При развитии указанных симптомов необходимо обратиться к врачу. Это будет лучшей профилактикой осложнений гнойного мастита, поскольку своевременно назначенное лечение позволит избежать операции или выполнить ее как можно раньше с наименее выраженным косметическим дефектом в будущем.
Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.
Профилактика
Меры предупреждения лактационного мастита у женщин:
- Предотвращайте застой грудного молока. Проконсультируйтесь насчет грудного вскармливания и, при необходимости, сцеживания с использованием специальных молокоотсосов.
- Правильно прикладывайте ребенка к груди. Следите, чтобы он полностью охватывал сосок с ареолой. Не позволяйте сосать грудь «впустую», без высасывания молока.
- Соблюдайте гигиену молочных желез. Тщательно подготавливайте соски к кормлению – это предотвратит появление микротрещин и их последующее инфицирование.
- Старайтесь регулярно посещать маммолога – опытный врач сможет определить наступление заболевания прежде чем появятся первые неприятные симптомы. Это значительно упростит лечение.
Для предупреждения нелактационного мастита следует внимательно следить за общим состоянием организма. Спусковым крючком для запуска патологии могут стать постоянные стрессы, переохлаждения, плохая экология, слишком низкая физическая активность
Важной частью профилактики воспаления молочных желез (в том числе для мужчин и детей) является своевременная диагностика и своевременное устранение дисбаланса гормонов
Факторы риска развития мастита
Специалисты выделяют основную причину развития заболевания в период лактации – это возникновение лактостаза вследствие различных факторов:
- чрезмерной продукции грудного молока;
- неправильной техники или нарушения режима кормления;
- аномалий сосков;
- вялого сосания ребенка;
- других факторов.
При этом не всегда при развитии лактостаза формируется инфекционно-воспалительный очаг для этого необходимо наличие предрасполагающих и провоцирующих факторов.
Предрасполагающие факторы условно подразделяются на местные (анатомические и системные (функциональные):
Местные:
- мастопатия;
- врожденные пороки развития молочной железы (долек, протоков, сосков);
- рубцовые изменения в тканях после ранее перенесенных воспалительных процессов, травм, оперативных вмешательств;
- наличие доброкачественных или злокачественных новообразований;
- другие анатомические изменения в грудной железе.
Системные:
- патологическая беременность (поздние токсикозы, внутриутробные инфекции);
- сложные роды (травмы родовых путей, ручное отделение плаценты, кровопотери);
- обострение хронических соматических заболеваний;
- послеродовая депрессия или психоз;
- бессонница.
К провоцирующим лактационный мастит факторам относятся:
- Изменение гормонального фона.
- Снижение иммунитета.
- Травмы груди и сосков;
- Стресс.
- Гнойничковые заболевания кожи (в том числе и у ребенка (пиодермии, стафилококковый омфалит).
- Скрытое бактерионосительство золотистого стафилококка (кормящей матери, медперсонала роддома, родственников).
- Несоблюдение санитарно-гигиенических норм при кормлении и уходе за молочной железой.
К группе риска развития лактационного мастита относятся первородящие женщины.
Это связано:
- со слабым развитием железистой ткани, продуцирующей молоко;
- несовершенством протоков и сосков;
- отсутствием опыта кормления (нарушение режима, техники, изменения позы);
- нет навыков правильного сцеживания грудного молока.
Нелактационный мастит в большинстве случаев развивается на фоне:
- Стойкого снижения общей сопротивляемости организма:
- перенесенные тяжелые инфекционные процессы или вирусные инфекции;
- тяжелых острых соматических болезней или обострения хронических заболеваний;
- резкое общее или местное переохлаждение;
- синдром хронической усталости;
- стресс;
- бессонница;
- депрессия;
- нервное или физическое истощение.
- Выраженного нарушения гормонального фона.
- Травм груди, микротравм сосков.
- Злокачественных новообразований, в том числе и молочной железы.
Воспалительный процесс при мастите вызывает преимущественно золотистый стафилококк или его ассоциации с различными патогенными и условно-патогенными бактериями (чаще всего сочетание с грамотрицательной флорой).
Инфицирование происходит:
- контактным (через поврежденную кожу молочной железы или сосков):
- микротравмы;
- пиодермии, фурункулы груди;
- кожные заболевания (дерматит, нейродермит или экзема);
- трещины или язвы.
- гематогенным или лимфогенным путем (с током крови или лимфы из других очагов инфекции).
Стадии и симптомы заболевания
По степени тяжести воспаление молочных желез бывает лёгким, средним и тяжёлым. При начальной стадии развития патологического процесса рассматривается возможность амбулаторного лечения. При средней и тяжёлой стадии воспаления требуется госпитализация в отделение гинекологии.
Формы мастита:
- Серозная стадия. Проявляется тяжестью и напряжением внутри молочной железы. Острый серозный мастит не всегда характеризуется повышением температуры тела до невысоких цифр. Сцеживание молока сопровождается болезненностью, не приносит облегчения самочувствия. Выздоровление может происходить самостоятельно. Но если боль в груди сохраняется на протяжении 2 дней – состояние требует медикаментозного вмешательства.
- Инфильтративная. Острый мастит этой формы характеризуется повышением температуры тела и формированием уплотнений без чётких границ. Молочная железа деформирована, значительно увеличена в размерах.
- Деструктивная. Является продолжением инфильтративной формы, не устранённой своевременно. На этой стадии происходит разрушение железистой ткани. Острый гнойный мастит характеризуется повышением температуры тела, в 90% клинических случаев предполагает хирургическое вмешательство.
Гнойный мастит делится на абсцедирующий, инфильтративно-абсцедирующий, флегмонозный и гангренозный тип.
Абсцедирующий
Внутри груди формируются полости («карманы»), наполненные большим количеством гнойного содержимого. Их локализация может отличаться. Скопление патологических масс формируется возле соска, позади железистой ткани, под кожей, за пределами груди. Инфильтрат размягчён, что легко определяется пальпаторно (путём прощупывания). Состояние пациентки при остром мастите этой формы характеризуется:
- слабостью и снижением уровня артериального давления;
- болью в поражённой молочной железе с переходом на лопатку;
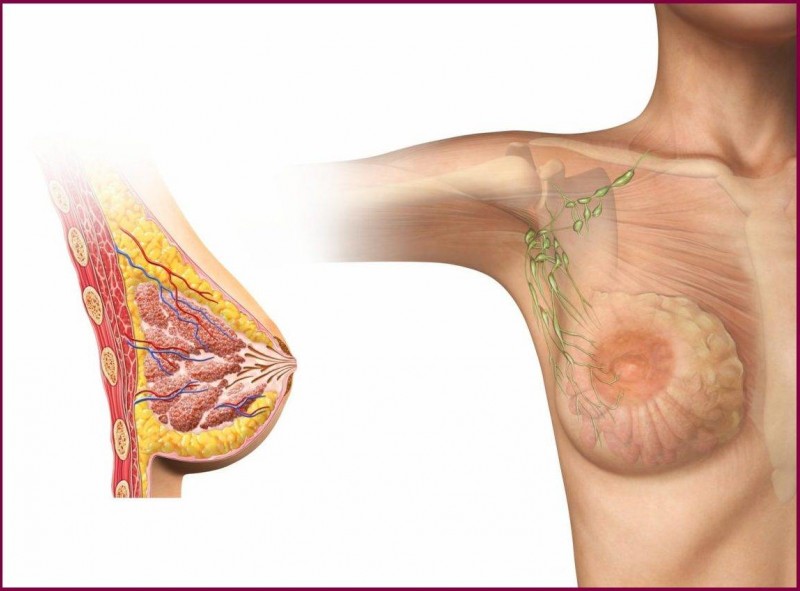
- увеличением подмышечных лимфатических узлов
- повышением температуры тела.
Лечение воспаления этой формы – исключительно хирургическое. Если длительное время не устранять гнойные массы, их скопление приводит к развитию сепсиса. Это состояние характеризуется заражением крови и опасно летальным исходом.
Инфильтративно-абсцедирующий
Протекает намного тяжелее, чем абсцедирующий. Главные признаки состояния пациентки:
- Выраженная боль и пульсация внутри области воспаления.
- Увеличение лимфатических узлов (подмышечных, подчелюстных).
- Повышение температуры тела до высоких цифр.
- Общая интоксикация, которая проявляется слабостью, вялостью, снижением работоспособности.
Эта форма острого мастита характеризуется формированием уплотнения внутри грудной железы. Инфильтрат состоит из нескольких более мелких гнойников, отличающихся по форме и размеру. Множественные воспалительные элементы внутри уплотнения не разрастаются до больших объёмов. Это создаёт ошибочное ощущение однородности инфильтрата. Примерно у 50% пациенток он локализован внутри грудной железы, его размер составляет 2 кв. см.
Флегмонозный острый мастит
Характеризуется обширным гнойным поражением грудной железы. Она отёчная, напряжённая, болезненная. Имеет синюшный оттенок, сосок втянут, общая температура тела повышена до высоких цифр. Из-за нарушения сна и общей интоксикации у пациентки наблюдается спутанность сознания.
Внимание! Флегмонозный острый мастит может развиваться вследствие самостоятельного выдавливания гнойника молочной железы. Лечение патологии этой формы – преимущественно хирургическое (очаг нагноения обязательно дренируют)
Лечение патологии этой формы – преимущественно хирургическое (очаг нагноения обязательно дренируют).
Гангренозный острый мастит
Изначально протекает в виде воспалительного процесса, затем к нему присоединяется анаэробная инфекция и состояние отягощается. Развивается вследствие вовлечения в инфекционно-воспалительный процесс кровеносных сосудов молочной железы. Из-за этого кровоснабжение тканей нарушается, и они принимают сначала багрово-синюшный, а затем чёрный цвет. Клинические проявления патологии – сильная боль в груди, снижение уровня артериального давления, спутанность сознания.
Общие симптомы воспаления молочных желез – боль, повышение температуры тела, наличие прощупываемых комков, интоксикация, снижение работоспособности.
Симптомы
Мастит на каждой стадии развития проявляется различными симптомами. Серозная стадия характеризуется острым и бурным началом:
- повышение температуры тела до 38-39 град.;
- ухудшение общего состояния: головные боли, слабость;
- появление озноба и других признаков интоксикации;
- болезненность и чувство тяжести в молочной железе, особенно во время кормления или сцеживания;
- увеличение пораженной груди в размере;
- покраснение кожи груди в области поражения (при локализации очага близко к поверхности или развитии гнойника);
- возможно обнаружение при пальпации болезненных округлых образований плотно-эластической консистенции (может быть одиночным, множественным или охватывать всю железу).
Серозно-инфильтративная форма мастита
Через 2-3 суток с переходом в серозно-инфильтративную стадию наблюдается нарастание признаков интоксикации. В молочной железе точно нащупывается плотное болезненное образование с четкими границами и бугристой поверхностью.
Инфильтративно-гнойная форма
Клиническая картина при переходе из серозно-инфильтративной в инфильтративно-гнойную форму практически не меняется. Именно поэтому возникает проблема дифференциальной диагностики между этими формами. Все так же наблюдается повышенная температура до 38-39 град., озноб и другие признаки интоксикации, увеличенный объем молочной железы, наличие плотного болезненного инфильтрата.
Как правило, в области поражения кожа груди покрасневшая, но иногда, даже при развитии гнойного процесса, она может сохранять обычный цвет. На этом этапе инфильтрат состоит из множества мелких абсцессов различной величины по типу «пчелиных сот».
Пока не произойдет их слияния, признаки размягчения уплотнения и наличия гнойной жидкости (флюктуация) отсутствуют. Возможно увеличение и болезненность подмышечных лимфатических узлов.
Абсцедирующая форма
Затем заболевание переходит в абсцедирующую форму. Симптоматика предыдущей стадии сохраняется. Боли могут принять пульсирующий характер. В этом случае уплотнение в молочной железе увеличивается и имеет зону размягчения, или флюктуирующий гнойник. Зона гиперемии также увеличивается. Обнаруживаются расширенные вены, пальпируются болезненные подмышечные лимфатические узлы. В случае ретромаммарного расположения гнойного очага железа увеличивается, приподнимается и приобретает полушаровидную форму. В случае интрамаммарного и субареолярного железа деформируется, набухание наблюдается преимущественно в области гнойника.
Флегмонозная и гангренозная форма мастита
Флегмонозная и гангренозная являются осложненными формами мастита. Флегмонозная форма характеризуется усилением признаков интоксикации, значительным ухудшением самочувствия и общего состояния: головные боли и боли в молочной железе становятся все сильнее, нарастает слабость, снижается аппетит, кожные покровы приобретают бледность, а температура может превышать даже 39 град.
Наблюдается резкое увеличение объема молочной железы, интенсивное покраснение кожи груди и напряжение, местами с синюшным оттенком, при этом она становится блестящей. Сосок пораженной железы часто втянут. При пальпации груди ощущается резкая болезненность и отечность тканей. Четкие границы инфильтрированной ткани не определяются. Гнойник часто занимает 3-4 квадранта молочной железы.
Гангренозная форма
Для гангренозной формы мастита характерно очень тяжелое состояние пациентки. Указанная выше общая и местная симптоматика имеет резко выраженный характер. Кожа пораженной железы становится синюшно-багровой, отслаивается эпидермис и образовываются пузыри, заполненных геморрагической мутной жидкостью. Возникают темные участки – очаги некроза. В воспалительно-гнойный процесс вовлечены все квадранты железы. Молоко отсутствует, причем часто даже в здоровой железе.
Методы лечения заболевания
Итак, как лечат гнойный мастит? На сегодняшний день терапия болезни осуществляется как консервативными, так радикальными методами. Однако медикаментозное лечение целесообразно только на начальной стадии гнойного процесса, поэтому в большинстве случаев применяется хирургия.
Щадящая схема лечения
Лечить мастит с гноем лекарственными препаратами целесообразно только при его лактационной форме, спровоцированной лактостазом. В этой ситуации применяют:
- Антибиотики: Флемоксин, Оспамокс, Амотид, Хиконцил.
- Антигистаминные препараты: Супрастин.
- Ультразвуковая терапия — как дополнительный лечебный метод.
Основные этапы щадящего лечения:
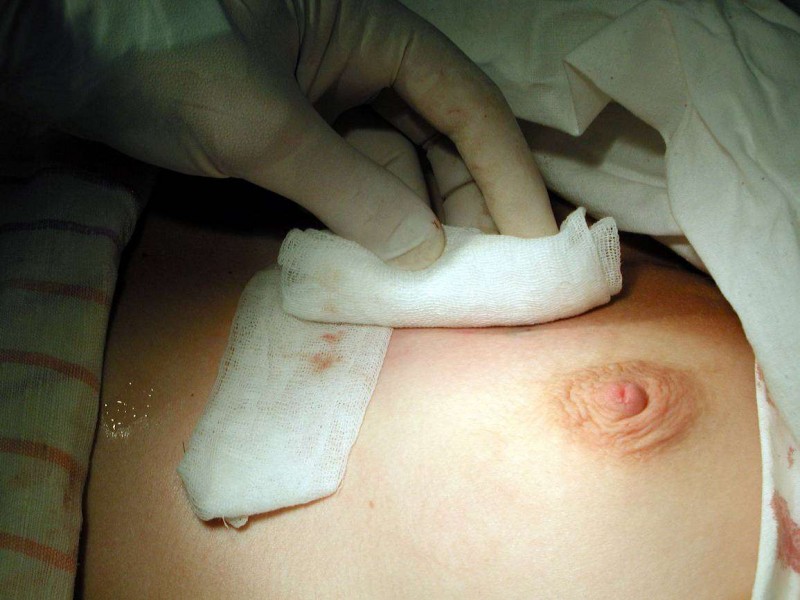
- Перед процедурой проводится местное обезболивание Новокаином и лишь только потом хирург начинает вскрывать гнойник и удалять его содержимое.
- Далее вводится Новокаин с Пенициллином. Применение этих средств показано ежедневно и до тех пор, пока воспалительные проявления не начнут проходить.
- В качестве дополнения к медикаментам назначается переливание крови.
Применение этой лечебной схемы имеет свои плюсы:
- Малая травматизация груди.
- Сохраняется грудное вскармливание.
- Отсутствует деформация МЖ.
Однако подобный лечебный вариант не практикуется при флегмонозном и гангренозном гнойном воспалении.
Кардинальное хирургическое вмешательство
Если воспаление тканей груди переросло в тяжелую гнойную фазу, то без операции никак не обойтись. Насколько объемным будет хирургическое вмешательство, зависит от обширности распространения гноя и формы болезни.
В данной ситуации применяется:
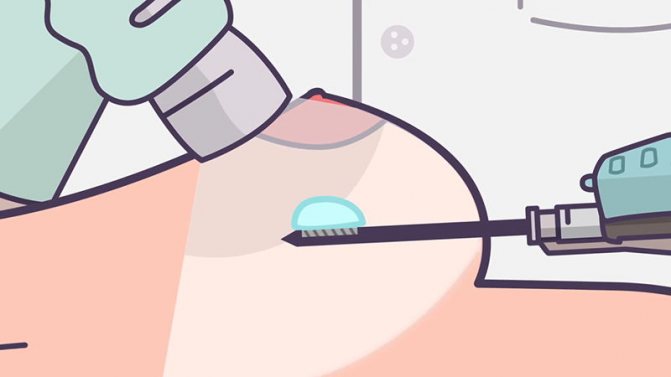
- Пункция. Тонкая игла вводится в пораженную полость, откачивая содержащийся в груди гной. После завершения операции устанавливается дренажное устройство и назначается прием антибиотиков. Основной недостаток пункции в том, что при ней недоступно устранение омертвевших тканей, а само опорожнение гнойного абсцесса затруднено.
- Полноценное вскрытие гнойной опухоли и изъятие некротических участков с последующей промывкой оперируемой полости антисептическим раствором и дренированием.
- Секторальная резекция. Практикуется при нелактационном гнойном мастите, который развился как осложнение фиброзно-кистозной мастопатии либо фиброаденомы. В ходе операции удаляется часть МЖ.
- Радикальное (полное) удаление МЖ. Применяется при гнойном мастите флегмонозной и гангренозной стадии или произошло нагноение злокачественной опухоли. После такого вмешательства требуется выполнение пластической коррекции железы либо использование специальных протезов и корректирующего белья.
После всех видов хирургических операций пациентка лежит в стационаре 7-14 дней. В течение этого времени выполняется капельная промывка полости антисептическими средствами. Обработка завершается после того, как анализы покажут полное отсутствие гнойных частиц, некротизированных и фибриновых тканей.
После оперативного вмешательства назначается:
| Лечебный метод | Особенности | Применяемые средства |
| Терапия антибиотиками | Применение антибиотиков посредством внутривенных либо внутримышечных инъекций разрешает снизить риск повторного развития паталогической полости и улучшить качество санации гнойного участка. | Как правило, прописываются такие антибактериальные средства: — Карбапенемы. — Цефалоспорины. — Ингибиторы дегидропептидазы. |
| Инфузионное лечение | Лечение гнойного мастита при помощи инфузионного метода направлено на ускорение нормализации общего самочувствия пациентки. | Назначаются дезинтоксикационные медикаменты, подавляющие активность токсинов и бактерий с дальнейшим их выведением с организма. |
Применение народных рецептов
Лечиться растительными средствами при гнойном мастите в домашних обстоятельствах не только трудно, но и опасно. Народные рецепты можно использовать исключительно в качестве «скорой помощи» для облегчения состояния женщины, при условии, что она в ближайшие часы обратится к специалисту.
Лечебную эффективность проявляют следующие рецепты:
- Компресс из капусты. Взять капустный лист, промыть, слегка побить и приложить на болезненную грудь, меняя компресс 3-4 раза в день. Целебные аппликации нужно делать на протяжении 7 дней.
- Лопух. Листок репейника применяется, как и капустный компресс или из него можно выдавить сок и пить по 1 ст.л. 3 раза в сутки в течение 7 дней.
- Свекольно-медовая мазь. Потребуется 1 часть меда и 2 части свеклы. Овощ натереть на мелкой терке и смешать с пчелиным продуктом, готовую кашицу прикладывать к больному месту на ночь на протяжении двух недель.
Пациентка должна помнить, что фитосредства снижают яркость болезненных симптомов, но не излечивают от гнойного процесса.
Профилактика мастита
Профилактические мероприятия по предотвращению развития мастита сводятся к предупреждению ссадин и трещин на сосках, своевременному их лечению, предупреждению лактостаза.
Женщина, которая кормит ребенка грудью, должна соблюдать правила гигиены. Ежедневно следует проводить обмывания молочных желез теплой водой с мылом. Сосок с прилегающей областью обмывают раствором соды (на 200 мл кипяченой воды одна чайная ложка соды) либо чистой кипяченой водой.
Перед кормлением первые капли молока лучше сцеживать, чтобы очистить выводящие протоки молочных желез от микробов.
По завершении кормления сосок молочной железы необходимо обмыть и смазать смесью яичного белка и водки (1:1). Подождать пока образуется пленка.
Непосредственно перед кормлением грудь промывают с детским мылом.
Если на сосках появляются трещинки и раны, то их рекомендуется смазывать облепиховым маслом, соком моркови, присыпать стрептоцидом.
Для предотвращения развития мастита, следует также придерживать определенных правил кормления ребенка:
- при кормлении менять положение малыша у груди, чтобы во время сосания давлению подвергались различные области соска;
- после завершения кормления необходимо аккуратно извлекать сосок изо рта ребенка, сцеживать оставшееся молоко; затем следует высушить сосок на воздухе в течение 5 минут;
- в случае нагрубания молочных желез необходимо пользоваться молокоотсосом;
- каждый день следует менять нижнее белье, кипятить и проглаживать бюстгальтеры.
Профилактика мастита
Основа профилактики мастита — своевременная борьба с застоем молока, правильная техника кормления, сцеживания и ухода за молочными железами.
Физиологические механизмы образования молока, его накопления в груди и отдачи во время кормления очень сложны. Для их правильного формирования очень важна тесная связь между мамой и ребенком. Поэтому начальными мерами профилактики мастита являются:
- раннее прикладывание к груди (в первые 30 минут после родов);
- совместное пребывание мамы и малыша в родильном доме.
Техника грудного вскармливания
Каждая женщина после родов должна научиться правильно кормить грудью. При неправильном кормлении повышается риск трещин сосков, застоя молока (лактостаза) и в дальнейшем — мастита.
Технике правильного кормления женщину должен обучить лечащий врач-акушер-гинеколог или акушерка. По всем вопросам грудного вскармливания вы можете обращаться к персоналу родильного дома.
Основные правила грудного вскармливания:
1. Перед кормлением нужно принять душ или обмыться до пояса теплой водой с детским мылом, грудь можно обмыть только водой, чтобы не сушить кожу сосков.
2. Вы должны принять удобную позу: сидя или лежа, чтобы не возникало чувства усталость в мышцах и не требовалось менять положение тела, прерывая кормление.
3. Ребенка необходимо надежно удерживать рукой около себя, предварительно удостоверившись, что даже если уснете во время кормления, малыш не упадет. Для этого можно подложить под руку подушку или отгородить край кровати валиком из одеяла.
4. Во время кормления все тело ребенка должно быть развернуто к маме, головка и спинка — находиться на одной линии, рот малыша — напротив соска. Ребенок должен иметь возможность свободно двигать головой, чтобы устроится поудобнее.
5. Самый важный момент — правильное захватывание груди во время кормления. Ребенок должен взять грудь широко открытым ртом, не только сосок, но и большую часть околососкового кружка — ареолы. Нижняя губа у малыша во время сосания должна быть вывернута наружу.
6. Если малыш ритмично и глубоко сосет, не беспокоится, не надувает щёки и не попёрхивается, а вы не чувствуете боли во время сосания, — значит все правильно.
7. Если необходимо прервать кормление, нельзя вытягивать грудь изо рта ребенка, это может травмировать сосок. Чтобы безболезненно извлечть грудь, аккуратно надавить пальцем на грудь около губ малыша, тогда сосок можно будет легко освободить.
8. После кормления остатки молока необходимо сцедить. Если есть явления лактостаза, то малыша в первую очередь прикладывают к больной груди.
Как правильно сцеживать молоко
При явлениях лактостаза эффективнее ручное сцеживание, хотя это очень трудоемкий и иногда болезненный процесс.
- Чтобы облегчить отхождение молока перед сцеживанием можно сделать мягкий массаж молочной железы.
- Во время сцеживания располагайте пальцы на периферии ареолы (на границе кожи и околососкового кружка), не тяните грудь непосредственно за сосок.
- Сцеживание чередуйте с поглаживающими движениями от периферии молочной железы к ареоле соска.
Уход за молочными железами
Кожа молочных желез, особенно оклососкового кружка очень ранима, через повреждения на коже внутрь молочной железы может проникать инфекция. Поэтому необходимо придерживаться следующих правил:
Профилактика
Чтобы избежать развития острого воспаления груди, следует придерживаться таких рекомендаций:
- После кормления, всегда сцеживать остатки молока.
- Контролировать чистоту бюстгальтера, используемых накладок, молокоотсоса.
- После каждого вскармливания, обмывать грудь тёплой водой с применением нейтрального мыла.
- Носить удобный бюстгальтер – подбирать его в соответствии с индивидуальными пропорциями тела. Он не должен сжимать, натирать, недопустимо ношение экземпляра, у которого самостоятельно периодически высовываются «косточки». Отказаться от идеи использования бюстгальтера, который по размеру меньше объёма груди.
- Правильно прикладывать ребёнка во время вскармливания. При неопытности, нужно пройти инструктаж у специалиста (гинеколога, маммолога, неонатолога, педиатра).
Если более 2 раз подряд возникали случаи застоя молока, нужно проводить контрастный душ. Но в отличие от стандартной процедуры, чередовать тёплую и холодную воду. Воздействие высокими температурами – противопоказано. Также необходимо своевременно лечить мелкие повреждения кожи области декольте, не допуская их нагноения.
Лечение мастита
Грудное вскармливание – это особый опыт близости матери и ребенка, способствующий возникновению тонкой связи между ними. Ученые университета Warwick University, исследующие психологическое воздействие грудного вскармливания подтвердили, что сосание сосков матери грудным ребенком способствует выработке большого количества окситоцина, гормона, отвечающего за чувство любви в головном мозге женщины.
Это химическое вещество усиливает психологическую и духовную близость матери и ребенка. Если не учитывать научных обоснований, большинство кормящих женщин с удовольствием предложат свои собственные свидетельства того, какую радость грудное вскармливание привнесло в их жизни.
Но, как и везде, есть также и неприятная сторона грудного вскармливания. К неприятностям можно отнести трудности с фиксацией, недостаточную выработку грудного молока, застой и пугающий женщин мастит. Мастит является худшим кошмаром кормящей женщины. Это воспаление молочной железы, при котором происходит увеличение, отек и покраснение на пораженной груди. Женщины, пострадавшие от мастита жалуются на мучительную боль в груди. Она сильно увеличивается в размерах, становится красной и твердой.
Если не лечить мастит, это может привести в худшем случае к мучительному абсцессу, при котором может потребоваться хирургическое вмешательство и полное прекращение грудного вскармливания. Помимо основных симптомов мастита, часто наблюдается повышенная температура (лихорадка) и недомогание.
Традиционным способом лечения мастита является курс антибиотикотерапии. В то время как лечение антибиотиками, безусловно, эффективно в лечении мастита, такая терапия во время кормления грудью весьма спорна. Препарат может передаться ребенку через грудное молоко, вызвать различного рода нарушения в развитии и поражения внутренних органов малыша.
1. Кормление ребенка
Мастит обычно указывает на то, что возникла закупорка молочного канала в молочной железе. Нет лучшего способа для устранения этой проблемы, чем частое кормление ребенка пораженной грудью. Хотя процесс кормления может быть достаточно болезненным во время воспаления, он по-прежнему является лучшим средством от мастита. Даже при традиционном лечении мастита антибиотиками, врачи обычно рекомендуют пациентам продолжать кормление больной грудью чтобы ускорить процесс выздоровления.
2. Массаж груди
Во время кормления ребенка больной грудью, массаж пораженной груди необходимо делать крайне осторожно кончиками пальцев. Это поможет очистить закупоренный молочный проток и улучшить отток молока
Массаж необходимо проделывать, начиная с отдаленных от соска районов груди (в месте воспаления), постепенно приближаясь к самому соску. Очень аккуратно и нежно, без грубых надавливаний.
3. Наполните свой бюстгальтер капустными листьями
Необычный способ, как это может показаться с первого взгляда, но сырые капустные листья, помещенные в бюстгальтер, соприкасаясь с местом воспаления на груди творят чудеса. Прохладный лист капусты действует как холодный компресс, тем самым уменьшая воспаление. Лечение мастита капустными листьями не только устраняет болезненные ощущения в груди, но и помогает раскупорить молочный канал и избавиться от инфекции.
4. Ешьте сырой чеснок
Съедание пары сырых зубчиков чеснока в день является натуральной альтернативой антибиотикам. Чеснок – является природным антибактериальным средством, не оказывающим побочных эффектов в отличии от синтетических препаратов. Его употребление во время кормления грудью безопасно.
5. Примите горячий душ
Принимая душ, дайте горячей воде под напором массировать пораженную грудь. Это поможет ослабить закупорку молочного протока, уменьшить воспаление и облегчить боль.
6. Побольше отдыхайте
Как и при любой инфекции, организм находится в изнуренном, переутомленном состоянии
Поэтому при лечении мастита необходимо уделить повышенное внимание полноценному отдыху. Это имеет решающее значение в поддержке вашей иммунной системы для того, чтобы справиться с инфекцией настолько быстро, насколько это возможно
7. Принимайте эхинацею
Растение под названием эхинацея является иммуностимулятором и помогает организму в борьбе с инфекциями. При первых признаках воспаления использование эхинацеи может быть столь же эффективным, как прием антибиотиков.
Важно! Если при попытках лечения мастита в домашних условиях улучшение не наступает, безотлагательно обратитесь к врачу, прежде чем воспаление не переросло в абсцесс