Высокий уровень холестерина у женщины
Содержание:
Таблица: содержание ТГ / TRIG (триглицеридов)
Триглицериды – представляют собой органические вещества (производные глицерина), исполняющие в организме человека, самые важные структурные и энергетические функции (по сути, являясь основным компонентом клеточной мембраны, а также эффективным накопителем энергии в жировых клетках). Синтезируются в печени и поступают через пищу. Анализ на ТГ необходим для диагностики: атеросклероза (с учетом соотношения холестериновых фракций ЛПНП и ЛПВП), сахарного диабета (II Типа), острого панкреатита, «ожирения» печени, гипертиреоза, синдрома мальабсорбции и др. заболеваний. В зависимости от их пониженных или избыточных значений.
Что такое холестерин и его значение в организме
Холестерин (липопротеин) является жироподобным веществом, которое не растворяется в водной среде. Оно может вырабатываться как самим организмом, так и поступать в него из внешней среды.
Выделяют 2 основных вида холестерина:
- Липопротеин высокой плотности (ЛПВП), еще его называют «хороший холестерин». Это вещество необходимо для поддержания процессов жизнедеятельности организма. Его количество необходимо поддерживать в норме;
- Липопротеин низкой плотности (ЛПНП), или «плохой холестерин». Этот вид жироподобного вещества необходимо выводить из организма и препятствовать повышению его значений. При увеличении его количества нарушается самочувствие пациентов.
В организме женщины холестерин играет огромную роль и выполняет ряд жизненно важных функций:
Он оказывает влияние на образование гормонов половых желез (прогестерон, эстроген). Под воздействием липопротеинов надпочечники синтезируют гормон кортизол
Данное вещество способно поддерживать гормональный баланс, при условии нормальных его показателей;
Холестерин является важной составной частью клеточных оболочек (мембран). Он участвует в образовании эритроцитов, структур головного мозга (белого и серого вещества), а также является составной частью оболочки печеночной клетки (гапетоцита);
ЛПВП помогает образовываться ценному витамину Д в кожных покровах
Этот витамин человек не получает с пищей, основной его источник – солнечный свет. При изменении уровня холестерина нарушаются процессы выработки витамина Д, что приводит к неблагоприятным последствиям;
Данное вещество способствует нормализации пищеварительных процессов. Под его воздействием клетки печени вырабатывают ферменты и соки, которые участвуют в расщеплении и усвоении питательных веществ.
Нормы хорошего и плохого холестерина в анализе крови
Кровь поддерживает постоянство своего состава и уровень отдельных компонентов. Нормы холестерина определяются для каждого возраста отдельно, они отличаются и по половому признаку. Женщинам его нужно больше, холестерин – это основа для синтеза эстрогенов.
После 40 показатель «плохих» липопротеидов падает, так как замедляется обмен веществ. «Хороший» холестерин растет, чтобы своевременно транспортировать остатки жира в печень для повторной переработки.
У мужчин
Таблица 1. Содержание различных фракций холестерина у мужчин разного возраста.
| Возраст мужчины | Концентрация ЛПНП, моль/л | Концентрация ЛПВП, моль/л |
| До 14 | 1,63–3,34 | 0,79-1,68 |
| 15-19 | 1,61-3,37 | 0,78-1,68 |
| 20-29 | 1,71-4,27 | 0,78-1,81 |
| 30-39 | 2,02-4,45 | 0,78-1,81 |
| 40 и более | 2,25-5,34 | 0,78-1,81 |
У женщин
Таблица 2. Содержание различных фракций холестерина у женщин по возрастам.
| Возраст женщины | Концентрация ЛПНП, моль/л | Концентрация ЛПВП, моль/л |
| До 14 | 1,77-3,54 | 0,79-1,68 |
| 15-19 | 1,56-3,59 | 0,79-1,81 |
| 20-29 | 1,49-4,27 | 0,79-1,94 |
| 30-39 | 1,82-4,46 | 0,78-2,07 |
| 40 и более | 1,93-5,35 | 0,78-2,20 |
Диета при повышенном холестерине у женщин после 40 лет
Диета, соблюдение которой направлено на снижение содержания холестерина, должна основываться на сбалансированном и разнообразном меню, позволяющем избегать срывов и употребления запрещенных продуктов. Рекомендуется самостоятельное приготовление пищи — так удастся контролировать объем порций и отслеживать состав блюд.
Важным пунктом диеты, понижающей холестерин, является отказ от фаст-фуда, который насыщен консервантами и вкусовыми усилителями. Подобная пища провоцирует неконтролируемый аппетит и приводит к набору веса.
Готовить пищу следует на пару, в тушеном или запеченном виде. Данные методы обработки позволяют сохранить максимальное количество полезных элементов. При повышенном холестерине жареной продукции лучше избегать.
Рацион диеты при высоком холестерине должен включать в себя продукты, содержащие клетчатку, легкоусвояемые белки и сложные углеводы. Рекомендуется употребление следующих видов продуктов:
Овощи — капуста различных сортов, тыква, помидоры, огурцы, баклажаны и кабачки
Если превышение уровня холестерина значительно, то необходимо с осторожностью употреблять картофель и свеклу. Ягоды и фрукты (клюква, черника, малина, яблоки, цитрусовые, арбузы и др.) очищают сосуды, разжижают кровь и улучшают пищеварительные процессы
Из ягод и фруктов можно приготовить вкусные десерты, морсы и соусы. В случае отсутствия аллергии можно также разнообразить рацион ананасами и маракуйей.
Нежирное мясо (птица, говядина) необходимы в качестве источника белка.
Рыба и морепродукты. Оптимальным вариантом является чередование постных сортов рыбы с жирными с добавкой в меню таких морепродуктов, как креветки, мидии и кальмары. Для обогащения рациона йодом и цинком полезны водоросли.
Молочные продукты (без добавок и низким содержанием жира) — домашние йогурты, творог, ряженка и кефир. Данный вид продуктов содержит кальций, который особенно необходим женщинам после 40 лет.
Жиры. Для нормального функционирования женского организма, а также хорошего состояния кожи, после 40 лет требуется определенное количество жиров. При повышенном холестерине необходимо заменить сливочное масло на продукцию растительного происхождения — оливковое или льняное масло. Растительные масла добавляются в готовые блюда (не рекомендуется использоваться жиры при готовке)
Важно отметить, что при избытке холестерина в организме следует полностью отказаться от пищи, содержащей транс-жиры.
При гиперхолестеринемии запрещаются копченые блюда, разносолы, сало, жирные виды мяса, субпродукты, сметана, сливки, маргарин, сладости (изготовленные промышленным путем), майонез, кетчуп и жирные соусы, а также блюда в панировке.
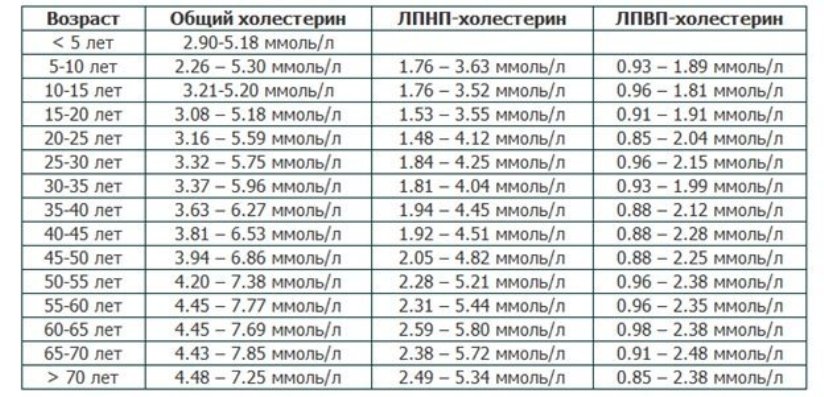
Норма холестерина у женщин
Общий холестерин, норму которого некоторые считают 5,5 ммоль/л, подходит не для каждого состояния, возраста, ведь по мере старения человека его обмен веществ постоянно меняется. Это касается и жирового метаболизма. Удобнее всего представить холестерин в норме у женщин по возрасту в таблице.
Этим объясняется резкое увеличение количества инфарктов, инсультов среди женщин после 50 лет. Уровень ЛПВП на протяжении жизни остается практически неизменным.
| Общий холестерол, ммоль/л | ЛПНП, ммоль/л | ЛПВП, ммоль/л |
|---|---|---|
| Возраст 20-30 лет | ||
| 3,2-5,7 | 1,5-4,3 | 0,9-2,2 |
| Возраст 30-40 лет | ||
| 3,4-6,3 | 1,8-4,5 | 0,9-2,1 |
| Возраст 40-50 лет | ||
| 3,9-6,9 | 1,9-4,8 | 0,9-2,3 |
| Возраст 50-60 лет | ||
| 4,1-7,8 | 2,3-5,4 | 1,0-2,4 |
| Возраст 60-70 лет | ||
| 4,5-7,9 | 2,6-5,7 | 1,0-2,5 |
| Старше 70 лет | ||
| 4,5-7,3 | 2,5-5,3 | 0,85-2,38 |
Высокий уровень холестерина может быть обусловлен:
- алкоголизмом;
- лишним весом;
- нездоровым питанием;
- наследственными нарушениями липидного обмена;
- сахарным диабетом;
- недостаточностью щитовидной железы;
- закупоркой желчных протоков;
- нарушениями работы печени;
- подагрой (у людей пожилого возраста);
- оральными контрацептивами (молодые девушки);
- мочегонными средствами;
- приемом циклоспорина, амиодарона.
Изолированная высокая концентрация ЛПОНП, ЛПНП может быть вызвана заболеваниями почек, синдромом Кушинга, использованием бета-блокаторов, глюкокортикоидов, а также всеми вышеперечисленными факторами.
Возраст 20-30 лет
Организм девушки совсем недавно закончил гормональную перестройку, связанную с взрослением, началом половой жизни. Нормальные показатели холестерина для женщин 20-30 лет: ОХ – 3,2-5,7 ммоль/л, ЛПНП 1,5-4,3 ммоль/л, ЛПВП – 0,9-2,2 ммоль/л. Гиперхолестеринемия, дислипидемия развиваются очень редко. Обычно их причина – эндокринные/генетические нарушения, прием оральных контрацептивов.
Возраст 30-40 лет
Тело женщины еще достаточно молодо, хорошо справляется с регуляцией липидного обмена. Его нормальные показатели мало отличаются от предыдущей возрастной группы: ОХ – 3,4-6,3 ммоль/л, ЛПНП – 1,8-4,5 ммоль/л, ЛПВП – 0,9-2,1 ммоль/л. Основная причина превышения норм – эндокринные заболевания, нарушения работы внутренних органов, погрешности образа жизни.
Возраст 40-50 лет
Все виды метаболизма начинают постепенно замедляться. Ближе к 50 годам организм некоторых женщин начинает готовиться к менопаузе. До наступления климакса это мало сказывается на уровне жиров. Норма общего холестерина для женщин 40-50 лет составляет 3,6-6,9 ммоль/л, ЛПНП 1,9-4,8 ммоль/л, ЛПВП – 0,9-2,3 ммоль/л.
Наблюдается резкое увеличение количества пациенток с дислипидемией различного происхождения. Ведь зрелому организму уже гораздо сложнее амортизировать действие повреждающих факторов. Поэтому последствия нездоровых привычек, запущенных заболеваний начинают давать о себе знать.
Возраст 50-60 лет
Возраст кардинальных перемен. Яичники перестают образовывать новые яйцеклетки, синтезировать женские половые гормоны – наступает климакс. Он сопровождается глобальной перестройкой всех видов обмена веществ, включая жировой. Показатели липопротеинов крови начинают резко расти: ОХ – 4,1-7,8 ммоль/л, ЛПНП – 2,5-5,4 ммоль/л, ЛПВП 1,0-2,4 ммоль/л.
Старше 60 лет
Большинство женщин этого возраста имеют хронические заболевания. Многие из них, прежде всего нарушения работы щитовидной железы, артериальная гипертония способствуют повышению уровня липидов. По сравнению с предыдущей возрастной группой, уровень показателей меняется мало, норма: ОХ – 4,5-7,8 ммоль/л, ЛПНП 2,6-5,7 ммоль/л, ЛПВП 1,0-2,5 ммоль/л.
О чем свидетельствует повышенный уровень жиров и как уменьшить количество вредного жира?
Если холестерин не в норме, следует сдать дополнительные анализы на выявление патологий:
- сердца;
- печени и почек;
- щитовидной железы.
Это лишь общий список заболеваний, которые провоцирует повышенный уровень жиров у женщин.
У женщин в крови норма жиров зависит не только от возраста. Когда интерпретируются результаты лабораторных исследований, учитывается дополнительные факторы, провоцирующие снижение или повышение липидов, например:
- Сезонность. В разное время года уровень органического соединения у женщин снижается или повышается. Зимой концентрация возрастает примерно на 2-5%. Данное отклонение не считается у женщин патологией. Это физиологически нормальный показатель.
- Менструальный цикл. Женский организм в первой половине цикла продуцирует большое количество гормонов. Отклонение от нормальных показателей в этот период может достигать 9 %. Это норма холестерина у женщин после 40, 50 лет.
- Патологии. При стенокардии, артериальной гипертензии (во время приступов), ОРЗ существенно понижается липидный уровень в крови. Данное состояние может сохраняться сутки, месяц. Снижаются показатели у женщин на 13-15%.
- Онкологические заболевания. При наличии злокачественных образований существенно снижается концентрация уровня липидов. Это объясняется активным ростом аномальных клеток. Для их роста требуется много жира.
- Наследственность. У некоторых людей на генетическом уровне количество холестерина может быть немного понижено или повышено. Это не считается патологией.
- Неправильное питание. Употребление вредных продуктов питания – жареной, слишком жирной пищи приводит к повышению уровня липидов. Зажаренная корочка на картошке, шашлыках – не что иное, как вредный холестерин, откладывающийся в кровеносных сосудах. То же самое происходит при отсутствии в рационе клетчатки.
- Прием лекарственных препаратов. Употребление специфических стероидных и прогестиновых медикаментов; антибактериальных средств; специальных препаратов (употребляемых, к примеру, спортсменами для увеличения мышц) приводит к отклонению от нормы показателей жиров. Кроме этого многие лекарства нарушают функции печени, тем самым снижая выработку полезного жира.
- Сидячий образ жизни. Сегодняшний темп жизни у женщин приводит к застоям крови, что обеспечивает рост уровня вредных липидов.
Какая норма холестерина у женщины лучше спросить у специалиста, который изучит общее состояние организма, наличие второстепенных патологий.
Как повлиять на уровень холестерина в крови
Первоначально следует сократить потребление жира, пересмотреть рацион питания. Употреблять в пищу меньше жирного мяса, жареной пищи, например:
- Альтернатива жирным мясным блюдам – мясо курицы, кролика, телятины, перепелов.
- Жареные продукты лучше заменить отварными и приготовленными на пару. Обязательное условие – ввести в рацион питания большое количество овощей и фруктов, зелени.
- Растительному маслу предпочесть оливковое.
- Яичные желтки содержат вредный холестерин. Употреблять их можно не более 1 раза в неделю.
- Включить бобовые. Содержат пектиновые молекулы, которые связывают холестерин в крови и выводят его из организма.
- Овсяная каша снижает уровень жира.
- Морковь. Содержит пектин, который убирает вредный холестерин.
- Физические упражнения. Никому еще не навредил спорт. Не нужно переусердствовать. Достаточно два раза в день выполнять гимнастику или два раза в неделю посещать бассейн, тренажерный зал, бегать по утрам и вечерам. Гимнастика уменьшает накопившиеся в кровесосудах жировые отложения – холестерин. Норма у женщин по возрасту восстановится спустя месяц занятий спортом.
- Чеснок. Польза его обусловлена наличием большого количества витаминов, микроэлементов и макровеществ, которые связывают не только жиры, но и свободные радикалы.
Женщины, которые считают себя здоровыми, и не чувствуют никаких недомоганий, очень редко задаются вопросом, о состоянии сосудов, уровне холестерина.
Анализ крови на холестерин сдается практически в каждой больнице. Для этого берется забор крови из локтевой вены – около 6 мл. Перед сдачей анализа не нужно принимать пищу за 12 часов, ограничить физические нагрузки. Существуют и домашние приборы для измерения уровня холестерина. Их следует приобрести женщинам, находящимся в группе риска. Только таким образом можно будет предупредить негативные последствия для организма.
ВЫ ВСЕ ЕЩЕ ДУМАЕТЕ ЧТО ПОЛНОСТЬЮ ВЫЛЕЧИТЬСЯ НЕВОЗМОЖНО?
Почему нужно следить за уровнем холестерина
В норме, холестерол – это не просто составная часть метаболизма, а жизненно необходимое вещество. По своей структуре, он является сложным жироподобным спиртом. Порядка 20% общего количества холестерина – экзогенного происхождения, то есть поступающего в организм с пищей. Остальной, эндогенный, синтезируется внутренними органами, в первую очередь – печенью и кишечником.
Холестерин принимает участие почти во всех процессах биосинтеза стероидных и половых гормонов, поскольку является для них субстратом. Кроме того, он является строительным материалом для клеточных стенок и мембран, участвует в трансформации витамина Д.
Сам по себе, холестерин – неподвижное соединение, поэтому для того, чтобы транспортироваться в органы и клетки-мишени, он связывается с «белками-переносчиками». Полученный молекулярный конгломерат называется липопротеидом. Они бывают трех видов – ЛПВП, ЛПНП и ЛПОНП (высокой, низкой и очень низкой плотности соответственно). У здорового взрослого человека должны быть все эти фракции, но в пределах конкретных норм и определенной пропорцией между друг другом.
Липопротеиды низкой плотности, условно принято именовать «плохим» холестеролом, а ЛПВП – «хорошим». Связано это с особенностью их свойств. Жиры низкой плотности легче, мельче и обладают способностью прилипать друг к другу и к стенкам артерий. Таким образом, когда возрастает их содержание в крови, они начинают оседать между волокнами эндотелия, вызываю в нем воспалительные процессы. Впоследствии, в таких очагах формируются атеросклеротические бляшки. Свою роль ЛПНП играют и в процессе тромбообразования, ведь они склеиваются не только друг с другом, но и с другими крупными клетками крови.
Избыточный холестерин может откладываться в сосудах
Этот механизм лежит в основе такого заболевания, как атеросклероз сосудов. Процесс повышения концентрации вредного холестерина не отображается внешне, то есть на первых этапах болезнь протекает без симптомов или каких-либо клинических признаков. На начальной стадии, распознать нарушение липидного баланса можно только в биохимическом анализе крови из вены.
Чем раньше будет диагностировано изменение нормальных значений холестерина, тем легче и быстрее получится вылечиться. Зачастую если сдвиги липидограммы выявлены вовремя и еще не проявили себя жалобами, то проблему можно решить простой корректировкой питания. В противном случае, если ситуация запущенная и выявлена очень поздно, то прогноз на выздоровление не такой радужный – назначается медикаментозная терапия, а в некоторых случаях и хирургическое лечение.
Разделение липидов на: полезные и вредные
Молекулы холестерина нерастворимы в жидкости и не имеют свойств к передвижению по руслу кровотока.
Чтобы холестерол попал в каждую клеточную мембрану, ему нужен транспортный перевозчик. Таким перевозчиком являются белковые соединения аполипопротеиды.
В составе молекулы высокоплотных липопротеинов участвует в транспортировке аполипопротеиды А, а в составе молекул низкоплотных липидов — апопротеин В:
- Высокоплотные молекулы — содержание в них белка более 60,0%. Это хороший полезный холестерин. Данные молекулы выполняют чистку кровотока от свободного холестерола, а также от липидного оседания низкомолекулярных фракций. Молекулы ЛПВП доставляют холестерин из системы кровеносных магистралей в клетки печени, для дальнейшей его утилизации;
- Низкоплотные молекулы — содержание белка не более 20,0% — 21,0%. Это плохой вредный холестерин. ЛПНП — это перевозчики холестерола от клеток печени по кровотоку, до периферии организма человека. Молекулы имеют свойства распадаться и оседать на артериальном эндотелии, формируя атеросклеротическое новообразование, которое перекрывает артериальный просвет магистральных сосудов, и вызывает нарушение в кровоснабжении, провоцируя серьезные системные патологии и сердечного органа. Происходит развитие системного атеросклероза.
Каждому организму необходима определенная норма холестерина, для выполнения транспортных обязанностей в клетки организма и для очистки системы кровотока.
Норма холестерина в крови у женщин после 40 лет
Циркуляция холестерина в крови осуществляется в форме липопротеидов. Существуют две разновидности данного вещества:
- Бета-липопротеиды, характеризующиеся низким и особо низким показателями плотности (соответственно – ЛПНП и ЛПОНП).
- Альфа-липопротеиды, обладающие высокой плотностью.
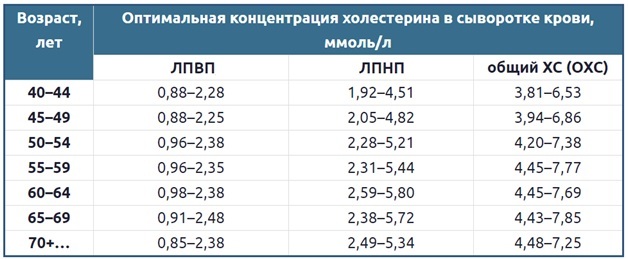
Особое внимание следует уделять значениям уровня ЛПНП и ЛПОНП, поскольку увеличение их содержания в крови повышает вероятность повреждения сосудов. Норма холестерина у женщин старше 40 лет определяется изменениями в деятельности репродуктивной системы, при которых снижается выработка половых гормонов, а уровень холестерина растет
Нормальный показатель холестерина в крови у женщин 40-44 лет составляет 3,81 – 6,53 ммоль/л. Более подробная информация о норме содержания данного вещества представлена в таблице
Норма холестерина у женщин старше 40 лет определяется изменениями в деятельности репродуктивной системы, при которых снижается выработка половых гормонов, а уровень холестерина растет. Нормальный показатель холестерина в крови у женщин 40-44 лет составляет 3,81 – 6,53 ммоль/л. Более подробная информация о норме содержания данного вещества представлена в таблице.
Причины отклонений от средних показателей
Повышение концентрации может наблюдаться в результате некоторых причин. Среди них выделяют:
- прием противозачаточных или гормональных препаратов в течение длительного времени;
- менопауза;
- гипотиреоз;
- сахарный диабет.
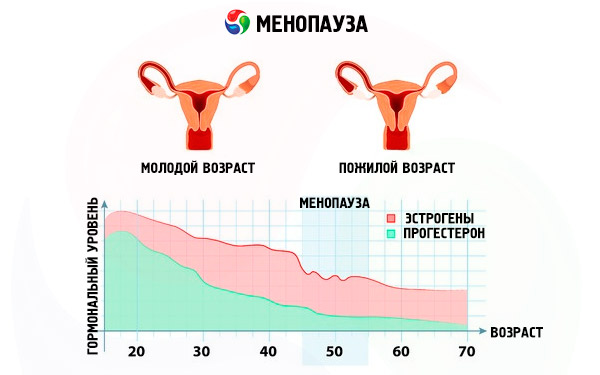
Менопауза
Стоит учитывать, что любая патология в обостренной форме может спровоцировать увеличение количества холестерина. Это значит, что анализы нужно сдавать после исчезновения всех симптомов.
В некоторых случаях уровень липидов опускается ниже нормы. Причины могут скрываться в:
- патологиях печени. Дело в том, что именно этот орган отвечает за выработку холестерина. В результате неправильной работы возникает дисбаланс уровня холестерола;
- частых стрессовых ситуациях. Представительницы прекрасной половины человечества более впечатлительны и менее стрессоустойчивы. Частые переживания приводят к нарушению гормонального фона, а на это тратится много полезного холестерина;
- воспалительных процессах (сепсис), отравлении химическими веществами.
При беременности
В период вынашивания ребенка в женском организме происходит много изменений. В первую очередь им подвергается гормональный фон. Снижается количество гормонов, которые отвечают за менструальный цикл. А гормоны, способствующие выработке грудного молока, активизируются. В результате такого процесса показатели холестерина в организме будущей мамы может повыситься в несколько раз, независимо от возрастной нормы.
Избыточный вес, неправильное питание или гиподинамия могут стать причиной повышения количества холестерина. Чтобы показатели оставались в норме, будущей маме следует наполнить свой рацион овощами, натуральными соками, мясом и рыбой.
Питание, сбалансированное ненасыщенными жирами, возвращает показатели в норму.
В период менопаузы
Менопауза часто возникает у женщин после 40 лет и считается абсолютно нормальным событием. Ей характерно снижение уровня эстрогена. Из-за ряда нарушений уровень холестерола повышается.
Чтобы избежать осложнений и предотвратить развитие различных патологий, необходимо урегулировать рацион питания и систематически проверять уровень липидов.
Симптомы повышенных показателей
Следует отметить, что на начальном этапе развития данного патологического процесса какие-либо симптомы и признаки повышенного холестерина в крови у женщин отсутствуют. Бессимптомный период может длиться несколько лет. В этом случае обнаружить гиперхолестеринемию можно, только сдав кровь на биохимический анализ.
Чем дольше данное состояние остается незамеченным, тем ярче становится клиническая картина.
Со временем образуются отложения холестерина на стенках кровеносных сосудов, что приводит к развитию гипоксии и ишемии различных органов.
На первый план выходят симптомы вторичного заболевания (то есть патологии, которые возникли из-за повышенного содержания липопротеинов в организме):
- Если на фоне гиперхолестеринемии поражается сердечная мышца, то наблюдаются следующие признаки:
- Боль за грудиной или в левой части груди, под лопаткой. Она может отдавать в левую руку;
- Инспираторная одышка, то есть у человека затруднен вдох;
- Аритмии – нарушение ритма работы сердца.
- При развитии гипертонической болезни симптомы такие:
- Интенсивные боли в голове;
- Тошнота, редко отмечается рвота;
- Ощущение жара;
- Головокружение;
- Хроническая усталость;
- Частое и стойкое повышение уровня артериального давления.
- Могут страдать сосуды головного мозга, легких, почек и так далее. В этом случае будут наблюдаться соответствующие симптоматические комплексы (нарушения со стороны дыхания, мочеиспускания, нервной регуляции и мышления).
Последствия изменения уровня холестерина
Повышенные показатели холестерола в крови женщин влечет за собой ряд негативных последствий. Среди них выделяют:
- Повреждение артерий. В результате может развиваться ишемическая болезнь.
- Сужение сосудов. Из-за того, что на их стенках скапливается холестерин, проход становится уже и происходит закупорка.
- Образование тромбов, которые мешают крови насыщать кислородом сердечную мышцу.
- Стенокардия и атеросклероз.
- Инсульт может случиться в связи с тем, что кровь плохо поступает в головной мозг.
Атеросклероз
Недостаток липидов также негативно отражается на женском организме и может спровоцировать различные патологии:
- дисфункция системы пищеварения;
- сахарный диабет;
- сбои психоэмоционального фона;
- бесплодие.
Если человек становится вялым, быстро устает, замечает за собой резкие перепады настроения, ему следует обратиться к врачу и сдать необходимые анализы. После осмотра и получения результатов специалист сможет озвучить причину и назначить наиболее эффективное лечение.
Как снизить холестерин в крови
Нормализация повышенного холестерола осуществляется с помощью комплексной терапии. Для улучшения жирового обмена женщинам необходимо придерживаться следующих рекомендаций:
- правильное питание с ограничением жиров и быстрых углеводов;
- борьба с гиподинамией – малоподвижным образом жизни;
- отказ от вредных привычек (курение, алкоголь);
- медикаментозная профилактика болезней сердечно-сосудистой системы;
- лечение заболеваний, увеличивающих уровень холестерина (сахарный диабет, почечная недостаточность, болезни печени).
Комплексный подход к снижению холестерина позволит нормализовать липидограмму даже без использования медикаментозных средств.
Медикаментозное лечение
Медикаментозное лечение повышенного уровня холестерина направлено на улучшение работы сосудистой системы и предотвращение образования бляшек и тромбов в сосудах и капиллярах. Основные препараты, применяющиеся с этой целью:
- Фибраты – медикаменты, снижающие уровень триглицеридов (жира) и увеличивающие концентрацию «хорошего холестерина» (гемфиброзил, клобифрат, фенобират). Фибраты назначаются для предотвращения инфаркта и панкреатита.
- Никотиновая кислота – витамин группы В, способствующий снижению количества «плохого холестерола» (ниацин).
- Статины – препараты, снижающие количество липопротеидов низкой плотности. Действие статинов направлено на печень, в результате чего образование холестерина значительно снижается (флуватстатин натрия, симвастатин, атровастатин кальция и т.д.).
- Ингибиторы всасывания – средства, способствующее всасыванию холестерола в кишечнике, а не в печени, в результате чего снижается уровень ЛПНП в крови (эзетимиб).
Медикаментозные средства назначаются при значительном превышении уровня холестерина, а также при высокой угрозе развития атеросклероза и заболеваний сердца. В более легких случаях для нормализации жирового обмена женщинам достаточно придерживаться диеты, снизить вес и заниматься спортом.
Какие лекарства опасны
Существует множество факторов,
повышающих уровень «плохого» холестерина. В их числе злоупотребление жирной,
жареной, высококалорийной пищей, вредные привычки, хронические заболевания.
Отдельно стоит упомянуть о лекарственных препаратах. Оказывается, некоторые
группы медикаментов могут существенно повысить уровень ЛПНП.
Гормональные средства
Медикаменты на основе
преднизолона отлично справляются с воспалительными процессами, но повышают
концентрацию липидов низкой плотности. Таким же эффектом обладают средства
заместительной гормональной терапии, применяемые у женщин в период менопаузы.
Не менее опасны анаболические стероиды, которые мужчины принимают для
наращивания мышечной массы.
Диуретики и бета-блокаторы
Их включают в схему лечения
артериальной гипертензии. Прием лекарств этой группы часто становится причиной
избыточного накопления опасных липидов низкой плотности.
Ингибиторы протеаз
Ингибиторы значительно повышают
уровень «плохого» холестерина, одновременно снижая концентрацию «хороших» липопротеинов.
Циклоспорин
Лекарство назначают при лечении
аутоиммунных патологий или с целью подавления иммунитета после трансплантации
органов. Одним из побочных эффектов от его применения становится избыточная
выработка ЛПНП.
Нормой холестерина считается показатель до 5,2
ммоль/л. Если этот уровень превышен, в процессе терапии перечисленными
лекарствами необходимо периодически проверять состояние липидного профиля,
чтобы предотвратить его увеличение до критических значений.
Виды липидов и их роль в организме
Человек ежедневно потребляет с пищей три вида питательных веществ — белки, углеводы, жиры (липиды). Первые успешно используются в качестве строительного материала для скелетных мышц. Вторые служат источником энергии для всех видов клеток и тканей. Жиры в этом перечне являются, пожалуй, самыми специфичными соединениями. При их расщеплении образуется громадное количество энергии. Однако организм не привык тратить такую ценность при наличии углеводов. Жиры всегда были стратегическим запасом, предусмотренным умной природой для того, чтобы человек мог пережить различные стрессы и катаклизмы.
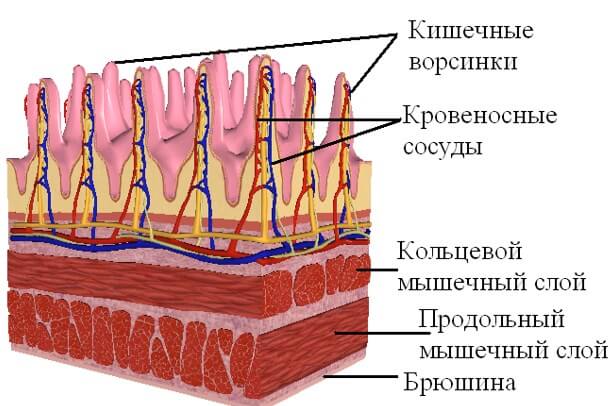 Все питательные вещества из пищеварительного тракта попадают в сосуды ворсинок тонкого кишечника
Все питательные вещества из пищеварительного тракта попадают в сосуды ворсинок тонкого кишечника
Все жиры поступают в организм с пищей. Они перерабатываются пищеварительными соками в более простые химические соединения. Последние успешно всасываются в кровь через ворсинки, в большом количестве расположенные в тонком кишечнике. Отсюда путь жиров лежит в печень. Именно здесь происходит перераспределение различных видов липидов в ту форму, в которой они могут путешествовать дальше по просторам организма. Такая необходимость возникает В печени образуется четыре разных вида липидов:
- хиломикроны (ХМ) являются, пожалуй, самыми громоздкими химическими соединениями. В этой форме липиды снаружи окружены тонкой плёнкой из белка;
- липопротеины низкой (ЛНП) и очень низкой плотности (ЛОНП). В этих веществах изменяется пропорция липидов и белка в сторону последнего;
- липопротеины высокой плотности (ЛВП) содержат самый большой процент белка;
-
холестерин, имеющий сложное химическое строение и активно использующийся клетками и тканями организма.
Липиды играют в организме важную роль. Они входят в состав оболочек клеток — фосфолипидов. Особенно много жиров обнаруживается в головном мозге и периферических нервах. Специфическое жироподобное вещество миелин успешно играет роль электрической изоляции в нервных волокнах. Избыток жира активно запасает организмом в подкожно-жировой клетчатке.
Холестерин выполняет в организме много полезных функций. Из него специфические органы — железы внутренней секреции — вырабатывают стероидные гормоны, в том числе половые и глюкокортикоидные. Кроме того, на основе холестерина образуется витамин Д, участвующий в росте и формировании костей и зубов. Холестерин также входит в состав оболочек клеток.
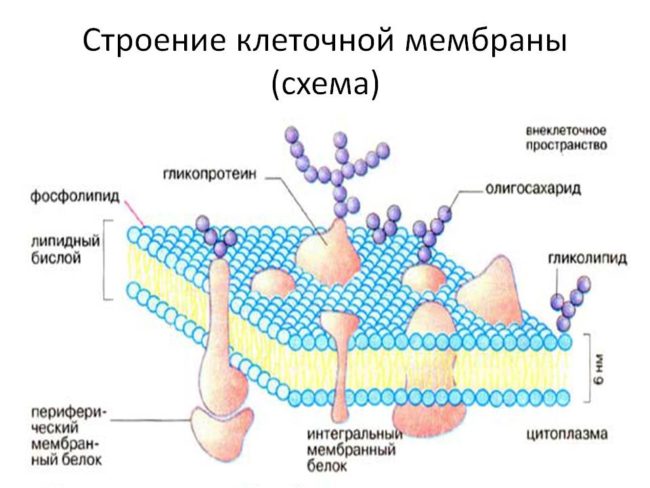 Липиды участвуют в построении оболочки клеток
Липиды участвуют в построении оболочки клеток
Количество вырабатываемых разновидностей липидов является, по сути, реализацией генетической программы, заложенной в будущий организм в момент зачатия. Однако в циркуляции жиров в крови есть и оборотная сторона. ЛОНП и ЛНП способны проникать во внутреннюю стенку оболочки сосудов — интиму. Со временем липиды группируются, образуя атеросклеротическую бляшку, после чего в эти области откладывается холестерин и кальций. Мягкая бляшка превращается в твёрдую, через которую с трудом просачивается кровь. Кроме того, с течением времени многочисленные отложения холестерина и кальция приводят к тому, что на поверхности бляшки образуется язва, которую организм стремится закрыть кровяным сгустком.
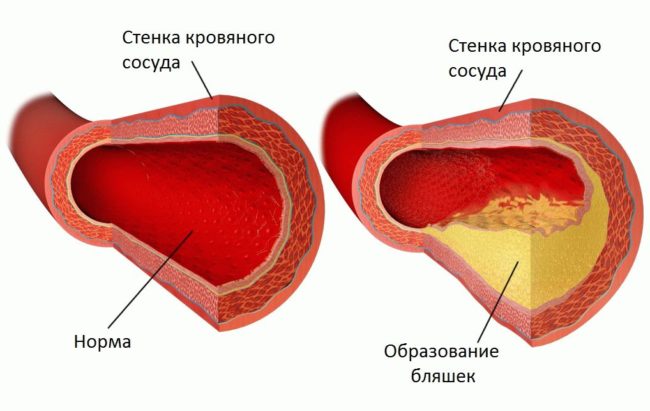 Атеросклеротическая бляшка — причина инфаркта миокарда
Атеросклеротическая бляшка — причина инфаркта миокарда
Таков механизм инфаркта миокарда — отмирания участка сердечной мышцы из-за отсутствия кровотока. Аналогичная ситуация наблюдается при инсульте. Только здесь в роли жертвы нехватки крови выступает группа нервных клеток. Атеросклероз — универсальный процесс, который поражает все артериальные сосуды — верхних, нижних конечностей, шеи, внутренних органов. Липопротеины высокой плотности играют в процессе образования бляшек положительную роль, вытягивая липиды низкой плотности и холестерин из стенок сосудов.
Причины высокого холестерина
Количество вещества в организме зависит от разных причин. К ним относят:
- вредные привычки;
- отсутствие физической активности;
- неправильную пищу;
- плохой обмен веществ;
- хронические заболевания.
Раз в год любая женщина должна проверять состояние своего здоровья. Постоянная активность и правильное питание способны предотвратить множество болезней. Повышенные нормы вещества необходимо своевременно устранять. Всего несколько месяцев здорового и правильного образа жизни смогут дать первые результаты.
Природный инулиновый концентрат
Женский уровень холестерина зависит от множества факторов. Он меняется в зависимости от физиологических особенностей и возрастных изменений. Должный образ жизни позволит продлить молодость и предотвратит страшные болезни в зрелом возрасте
Важно вовремя проходить медицинское обследование и получать профессиональную консультацию врача.