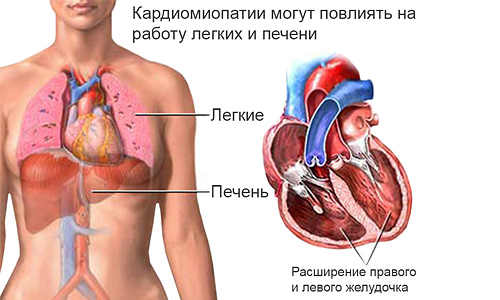
Дилатационная кардиомиопатия
Содержание:
Этиология
На сегодняшний день остаются неизвестными причины происхождения первичной дилатационной кардиомиопатии. Однако существуют предположения, что она может развиваться на фоне генетической предрасположенности и наследуется несколькими способами:
- аутосомно-доминантным;
- аутосомно-рецессивным;
- Х-сцепленным типом.
Стоит отметить, что семейные формы недуга обладают наиболее неблагоприятным прогнозом.
Причины дилатационной кардиомиопатии вторичного характера представлены:
- широким спектром электролитных нарушений – сюда стоит отнести гипокалиемию, гипофосфатемию и уремию;
- сахарным диабетом, дисфункцией щитовидной железы и иными эндокринными патологиями;
- хронической гипертонической болезнью;
- ишемической болезнью сердца;
- инфекционными недугами вирусной, бактериальной, грибковой и паразитарной природы;
- инфильтративными болезнями, в частности амилоидозом и саркоидозом;
- нейромышечными нарушениями;
- нерациональным питанием, при котором человеческий организм не получает достаточного количества таких веществ, как селен, карнитин и тиамин;
- патологиями ревматического характера, а именно системной красной волчанкой или склеродермией;
- гиповитаминозом;
- вирусным миокардитом;
- отравлениями токсическими веществами;
- бесконтрольным приёмом медикаментов – амфетаминов или противовирусных средств, а также химиотерапевтических веществ;
- длительным облучением организма;
- пристрастием к вредным привычкам, в особенности к наркотикам;
- врождёнными или приобретёнными пороками сердца.
При помощи ПЦР методик клиницистам удалось доказать, что не последнее место в формировании болезни имеют вирусы, а именно:
- энтеровирус;
- аденовирус;
- возбудитель герпеса;
- цитомегаловирус.
Нередко вторичная дилатационная кардиомиопатия развивается у представительниц женского пола на последнем триместре вынашивания ребёнка или через короткий промежуток времени после родовой деятельности, которые ранее не имели проблем с сердцем. В таких случаях предрасполагающими факторами выступают:
- возрастная категория старше 30 лет;
- многоплодная беременность;
- наличие в жизненном анамнезе больше трёх родов;
- поздний токсикоз;
- осложнённое протекание периода внутриутробного развития плода.
У малышей подобное заболевание нередко формируется на фоне:
- удушья во время родов;
- родовых травм ЦНС, в частности спинного или головного мозга;
- острых вирусных и бактериальных инфекций.
Необходимо учитывать, что в некоторых ситуациях выяснить причину возникновения дилатационной кардиомиопатии у детей и взрослых не представляется возможным.
Основную группу риска составляют представители мужского пола, а также лица в возрасте от 20 до 50 лет. Однако в последнее время учащаются ситуации, при которых пациентами выступают подростки и пожилые люди.
лечение
Если у вас есть расширенная кардиомиопатия, ваш врач может порекомендовать лечение по основной причине, если известно. Лечение также может быть предложено для улучшения кровотока и предотвращения дальнейшего повреждения вашего сердца.
лекарственные препараты
Врачи обычно лечат расширенную кардиомиопатию с помощью комбинации лекарств. В зависимости от ваших симптомов вам может понадобиться два или более из этих препаратов.
Препараты, которые оказались полезными при лечении сердечной недостаточности и расширенной кардиомиопатии, включают:
- Ингибиторы ангиотензинпревращающего фермента (АСЕ). Ингибиторы АПФ являются типом лекарственного средства, которое расширяет или расширяет кровеносные сосуды (сосудорасширяющее средство) для снижения артериального давления, улучшения кровотока и снижения нагрузки на сердце. Ингибиторы АПФ могут улучшить функцию сердца.Побочные эффекты включают низкое кровяное давление, низкий уровень лейкоцитов и проблемы с почками или печенью.
- Блокаторы рецепторов ангиотензина II. Эти препараты обладают многими положительными эффектами ингибиторов АПФ и могут быть альтернативой людям, которые не переносят ингибиторы АПФ. Побочные эффекты включают диарею, мышечные судороги и головокружение.
- Бета-блокаторы. Бета-блокатор замедляет сердечный ритм, снижает артериальное давление и может предотвратить некоторые вредные эффекты гормонов стресса, которые являются веществами, производимыми вашим телом, которые могут ухудшить сердечную недостаточность и вызвать аномальные сердечные ритмы.Бета-блокаторы могут уменьшить признаки и симптомы сердечной недостаточности и улучшить функцию сердца. Побочные эффекты включают головокружение и низкое кровяное давление.
- Диуретики. Часто называемые водяными пилюлями, диуретики удаляют излишки жидкости и соли из вашего тела. Препараты также уменьшают количество жидкости в легких, поэтому вы можете дышать легче.
- Дигоксин. Этот препарат, также известный как наперстянки, усиливает сокращения сердечной мышцы. Он также замедляет сердцебиение. Дигоксин может уменьшать симптомы сердечной недостаточности и улучшать вашу способность быть активными.
- Прорезывающие кровь лекарства. Ваш врач может назначать лекарства, в том числе аспирин или варфарин, чтобы предотвратить образование тромбов. Побочные эффекты включают чрезмерное кровоподтеки или кровотечение.
приборы
Имплантируемые устройства, используемые для лечения расширенной кардиомиопатии, включают:
- Бивентрикулярные кардиостимуляторы, которые используют электрические импульсы для координации действий левого и правого желудочков.
- Имплантируемые кардиовертер-дефибрилляторы (ICD), которые контролируют сердечный ритм и приносят электрический шок, когда это необходимо для контроля аномальных, быстрых сердечных сокращений, в том числе тех, которые вызывают остановку сердца. Они также могут функционировать как кардиостимуляторы.
- Вспомогательные устройства для левого желудочка (LVAD), которые являются механическими устройствами, имплантированными в брюшную полость или сундук, и прикреплены к ослабленному сердцу, чтобы помочь ему прокачать. Они обычно рассматриваются после того, как менее инвазивные подходы не увенчались успехом.
Почему развивается?
В большинстве случаев этиология неизвестна, однако в развитии первичной ДКМП большое внимание уделяется:
- семейным и генетическим факторам;
- перенесенному вирусному миокардиту;
- иммунологическим нарушениям.
В настоящее время существует несколько теорий, объясняющих развитие дилатационной кардиомиопатии: наследственная, токсическая, метаболическая, аутоиммунная, вирусная. В 20–30 % случаев дилатационная кардиомиопатия является семейным заболеванием, чаще с аутосомно-доминантным, реже – с аутосомно-рецессивным или Х-сцепленным (синдром Барта) типом наследования. Синдром Барта, кроме дилатационной кардиомиопатии, характеризуется множественными миопатиями, сердечной недостаточностью, фиброэластозом эндокарда, нейтропенией, задержкой роста, пиодермиями. Семейные формы дилатационной кардиомиопатии и имеют наиболее неблагоприятное течение.
В анамнезе у 30% пациентов с дилатационной кардиомиопатией отмечается злоупотребление алкоголем. Токсическое воздействие этанола и его метаболитов на миокард выражается в повреждении митохондрий, уменьшении синтеза сократительных белков, образовании свободных радикалов и нарушении метаболизма в кардиомиоцитах. Среди других токсических факторов выделяют профессиональный контакт со смазочными материалами, аэрозолями, промышленной пылью, металлами и пр.
В этиологии дилатационной кардиомиопатии прослеживается влияние алиментарных факторов: недостаточного питания, дефицита белка, гиповитаминоза В1, нехватки селена, дефицита карнитина. На базе этих наблюдений основывается метаболическая теория развития дилатационной кардиомиопатии. Аутоиммунные нарушения при дилатационной кардиомиопатии проявляются наличием органоспецифических кардиальных аутоантител: антиактина, антиламинина, антимиозина тяжелых цепей, антител к митохондриальной мембране кардиомиоцитов и др. Однако аутоиммунные механизмы являются лишь следствием фактора, который пока не установлен.
С помощью молекулярно-биологических технологий (в т. ч. ПЦР) в этиопатогенезе дилатационной кардиомиопатии доказана роль вирусов (энтеровируса, аденовируса, вируса герпеса, цитомегаловируса). Часто дилатационная кардиомиопатия служит исходом вирусного миокардита.
В некоторых случаях этиология дилатационной кардиомиопатии остается неизвестной (идиопатическая дилатационная кардиомиопатия). Вероятно, дилатация миокарда возникает при воздействии ряда эндогенных и экзогенных факторов, преимущественно у лиц с генетической предрасположенностью.
К каким докторам следует обращаться если у Вас Ишемическая дилатационная кардиомиопатия:
Кардиолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Ишемической дилатационной кардиомиопатии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Лечение
Специфического лечения заболевания не существует.
Вторичная дилатационная кардиомиопатия требует:
- отмены алкоголя при наличии алкогольной зависимости;
- лечения системных заболеваний соединительной ткани и эндокринной системы.
Поскольку эффективное воздействие на причины развития дилатационной кардиомиопатии требует установленной этиологии заболевания, лечение в основном сосредоточено на устранении хронической сердечной недостаточности, которая развивается при ДКМП. Консервативное лечение включает:
- Диету, ограничивающую употребление соли и жидкости.
- Физические нагрузки, которые подбираются индивидуально.
- Употребление ингибиторов АПФ (ангиотензин-превращающего фермента), которые поддерживают в норме АД, уменьшают повреждение мышцы сердца, снижают скорость образования в сердце рубцовой ткани. Дозировка подбирается в индивидуальном порядке.
- Употребление антагонистов рецепторов к ангиотензину. Эта группа препаратов обеспечивает более полную блокировку фермента, превращающего ангиотензин. Обычно назначается при непереносимости ингибиторов АПФ, но возможно и комбинированное лечение этими препаратами.
- Применение бета-адреноблокаторов, которые контролируют ритм сердца и АД. Назначаются обычно совместно с ингибиторами АПФ при наличии у пациента учащенного сердцебиения.
- Употребление антагонистов рецепторов к альдостерону. Эти препараты обладают слабым мочегонным действием и задерживают в организме калий. Назначаются обычно при выраженной сердечной недостаточности.
- Применение диуретиков. Эти мочегонные препараты, удаляющие избыток солей и жидкости из организма, назначаются пациентам, которые страдают задержкой жидкости в организме.
При мерцательной аритмии, которая сочетается с пониженной сократительной способностью сердца, назначаются сердечные гликозиды.
Для лечения и профилактики отрыва кровяных сгустков от места их образования и последующего закрытия этими сгустками сосуда (тромбоэмболия) используются:
- Дезагреганты, которые нарушают склеивание тромбоцитов и замедляют свертываемость крови. Назначаются всем больным с дилатационной кардиомиопатией, если нет противопоказаний.
- Антикоагулянты, которые предотвращают образование новых кровяных сгустков (тромбов). Назначаются при мерцательной аритмии или наличии тромбов в полости сердца.
- Тромболитические средства, которые растворяют имеющиеся тромбы.
При желудочковых аритмиях назначаются антиаритмические средства.
Для лечения дилатационной кардиомиопатии используются также хирургические методы, которые включают:
- Ресинхронизирующую терапию, направленную на восстановление нарушенной внутрисердечной проводимости путем имплантации трехкамерного электростимулятора. Размещенные в желудочках и правом предсердии электроды образуют электрические импульсы, которые передаются сердцу. Данный метод улучшает сердечный кровоток и предупреждают развитие тяжелых осложнений у больных, страдающих неодновременным сокращением желудочков или их мышечных пучков.
- Динамическую кардиомиопластику, которая заключается в оборачивании сердца частью широчайшей мышцы спины. Улучшает способность переносить физическую нагрузку и снижает потребность в приеме лекарств, но на срок жизни влияет не существенно.
- Имплантацию внесердечного (экстракардиального) каркаса, который является сетью, состоящей из скрученных и расположенных слоями нитей. Каркас располагается на границе желудочков и предсердий. Форма и размер имплантата подбираются в индивидуальном порядке при помощи специально изготовленного пластикового макета. Объем максимально растянутого каркаса должен соответствовать максимальному объему сердца в его расслабленном состоянии. Благодаря эластичности сетки обеспечивается постепенное уменьшение объема желудочков. Процедура безопасна, но в настоящее время достаточное количество данных о ее отдаленных последствиях отсутствует.
- Трансплантацию (пересадку) сердца. Эта операция значительно удлиняет срок жизни, но используется относительно редко из-за нехватки донорских сердец и высокой стоимости операции.
- Имплантацию насосов, которые вживляются в области верхушки левого желудочка сердца. Эти устройства механической поддержки, перекачивая кровь в аорту, удлиняют срок жизни и увеличивают переносимость нагрузок. При этой операции существует риск развития инфекционных осложнений, тромбозов и тромбоэмболии.
Тяжелая недостаточность клапанов устраняется путем их протезирования.
Классификации кардиомиопатий
Классификация кардиомиопатий по происхождению
По происхождению различают первичную (заболевания миокарда неясного генеза) и вторичную кардиомиопатию (причина поражения миокарда известна или связана с заболеваниями других органов).
Причины первичной кардиомиопатии:
- Генетические нарушения;
- вирусные инфекции (Коксаки и др.);
- замещение сердечной мышцы соединительной или жировой тканью.
Причины вторичной кардиомиопатии:
- эндокринные нарушения (тиреотоксикоз, сахарный диабет);
- интоксикации (токсическая, алкогольная и др.);
- стресс (кардиомиопатия такоцубо).
Классификация кардиомиопатии по клиническим признакам (основные формы):
Дилатационная кардиомиопатия — наиболее тяжелая и распространенная. При этом заболевании имеет место кардиомегалия — значительное увеличение полостей миокарда. В результате сердце теряет способность полноценно перекачивать кровь. Дилатационная КМП неизбежно приводит к развитию сердечной недостаточности.
Перипартальная (послеродовая) кардиомиопатия — одна из разновидностей дилатационной кардиомиопатии. Как ни парадоксально, развитие у женщины сердечной недостаточности и характерных для нее симптомов — практически основной признак перипартальной формы. Среди других распространенных вариантов — алкогольная.
Гипертрофическая кардиомиопатия (ГКМП) — одна из главных причин внезапной смерти у молодых, физически активных людей (спортсменов, военнослужащих). Эта кардиомиопатия связана с утолщением миокарда (гипертрофия сердечной мышцы). Рост толщины стенки опережает развитие сосудов и как следствие-нарушается кровоснабжение мышцы сердца, также страдает наполнение желудочков кровью.
ГКМП чаще встречается у мужчин.
Обструктивная кардиомиопатия (субаортальный подклапанный стеноз) -разновидность гипертрофической кардиомиопатии, при которой ограничен кровоток, проходящий в аорту из левого желудочка, локально утолщенной межжелудочковой перегородкой.
Рестриктивная кардимиопатия — редкая патология, при которой ухудшаются эластичные свойства сердечных стенок. Миокард теряет способность к растяжению и расслаблению, что нарушает его способность наполняться кровью. Итогом становится застой крови в венах и нехватка ее в артериях. Вероятная причина этого — аномальное разрастание соединительной ткани.
Аритмогенная правожелудочковая кардиомиопатия (болезнь Фонтана) — сопровождающаяся жизнеугрожающими аритмиями.
Аритмогенная КМП может стать причиной желудочковой аритмии у детей и молодых людей с внешне неизмененным сердцем, а также у более взрослых пациентов. Исходом этого заболевания часто является внезапная смерть, особенно в молодом возрасте.
Кардиомиопатия такоцубо (синдром разбитого сердца) — весьма редкое заболевание, при котором развивается внезапное преходящее снижение сократимости миокарда. Форма левого желудочка из-за патологического расширения внешне уподобляется такоцубо — ловушке для осьминогов в Японии (именно в этой стране данный синдром был обнаружен и описан).
КМП такоцубо является причиной острой сердечной недостаточности. Чаще выявляется у женщин в постменопаузе, развивается на фоне тяжелого психоэмоционального потрясения. На ЭКГ может маскироваться под инфаркт миокарда.
1
Анализы при кардиомиопатиях
2
Диагностика кардиомиопатии
3
ЭКГ при кардиомиопатиях
Профилактика и прогнозы
Пациентам, входящим в группу риска развития ДКМП, рекомендуется выбирать профессии, не связанные с чрезмерной нагрузкой. Также противопоказан большой спорт. Если дилатационная кардиомиопатия все же выявлена, основной задачей становится не допустить развитие сердечной недостаточности. Для профилактики тромбоэмболических осложнений необходим постоянный прием антиагрегантов (Трентал, Курантил) и антикоагулянтов (Гепарин подкожно).
При отсутствии лечения и естественном течении патологии прогноз неблагоприятный. Постепенно сердце полностью прекращает выполнять насосную функцию, что ведет к истощению, дистрофии всех органов и смерти. При медикаментозной терапии ДКМП прогноз для жизни благоприятный – пятилетняя выживаемость составляет 60–80%. Если была произведена трансплантация сердца, десятилетняя выживаемость после операции составляет 70–80%.
Трудовой прогноз зависит от стадии нарушения кровообращения. На первой стадии ХСН больной может работать, но ему запрещены служебные командировки, ночные смены, тяжелый физический труд. Для отказа от подобной работы работодателю предоставляется решение МСЭК при получении III (рабочей) группы инвалидности или справка от лечащего врача. При наличии IIА и выше стадии заболевания определяется II группа инвалидности.
Подготовка к назначению
Если вы считаете, что у вас может быть расширенная кардиомиопатия или вы беспокоитесь о своем риске из-за семейной истории, запишитесь на прием к семейному врачу. В конце концов, вас могут направить к сердечному специалисту (кардиологу).
Вот информация, которая поможет вам подготовиться к встрече.
Что ты можешь сделать
- Помните о любых предварительных ограничениях. Когда вы назначаете встречу, спросите, есть ли что-нибудь, что вам нужно сделать заранее, например, ограничьте свою диету.
- Запишите симптомы, которые вы испытываете, включая любые, которые могут показаться не связанными с расширенной кардиомиопатией.
- Запишите ключевую личную информацию, включая основные стрессы или последние изменения в жизни и семейную историю болезни сердца, инсульта, высокого кровяного давления или диабета.
- Перечислите все лекарства, включая витамины и добавки, которые вы принимаете.
- Возьмите члена семьи или друга, если это возможно. Кто-то, кто сопровождает вас, может помнить то, что вы пропустили или забыли.
- Будьте готовы обсудить свою диету и физические привычки. Если вы еще не выполняете диету или упражнение, поговорите со своим врачом о том, как начать работу.
- Запишите вопросы, чтобы спросить своего врача.
Подготовка списка вопросов поможет вам максимально эффективно провести время с вашим врачом. Для расширенной кардиомиопатии некоторые основные вопросы включают:
- Что может вызвать мои симптомы или состояние?
- Каковы другие возможные причины?
- Какие тесты мне понадобятся?
- Какое лучшее лечение?
- Каковы альтернативы первому подходу, который вы предлагаете?
- Как мне изменить свою диету?
- Каков соответствующий уровень физической активности?
- Как часто меня следует проверять?
- Должен ли я рассказывать своей семье об осмотре на расширенную кардиомиопатию?
- У меня другие состояния здоровья. Как я могу лучше управлять ими вместе?
- Существуют ли ограничения, которым я должен следовать?
- Должен ли я видеть специалиста?
- Существует ли общая альтернатива лекарству, которое вы назначаете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять со мной? Какие сайты вы рекомендуете?
Что ожидать от вашего врача
Ваш врач может задать вам несколько вопросов, в том числе:
- Когда начались симптомы?
- Были ли ваши симптомы постоянными или случайными?
- Насколько тяжелы ваши симптомы?
- Что, если что-то, похоже, улучшает ваши симптомы?
- Что, если что-то, кажется, ухудшает ваши симптомы?
- У любого из ваших кровных родственников есть расширенная кардиомиопатия или другие типы сердечных заболеваний?
ДКМП у детей
Дилатационная кардиомиопатия у детей протекает бессимптомно и может развиваться долгое время, в дальнейшем вызывая отставание в росте и физическом развитии.
Симптомы дилатационной кардиомиопатии у детей:
- слабость;
- хроническая пневмония;
- частые обмороки.
У младенцев единственным признаком нарушения являются изменения на электрокардиограмме. Кардиомиопатия у новорожденных может привести к тромбоэмболии, но частота осложнений у младенцев меньше, чем среди взрослых пациентов.
У новорожденных с прогрессирующей формой при осмотре могут наблюдаться: выраженная тахикардия, бледная кожа, низкое давление, ортопноэ, к проблемам может присоединяться нарушение кровообращения в малом круге. При прослушивании четко выделяются шум систол, производный клапаном, и третий патологический тон. Усиливают тяжесть заболевания постоянные пневмонии.
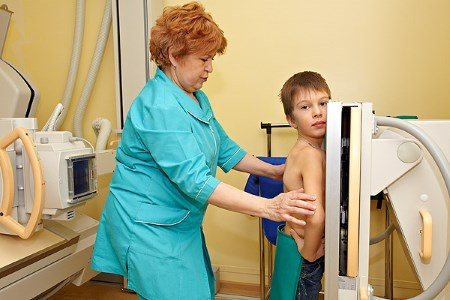
Рентгеновское обследование детей с ДКМП показывает венозное полнокровие и, как следствие, усиленный легочный рисунок. Последствием заболевания может являться изменение формы сердца в сторону митральной, трапециевидной или шарообразной.
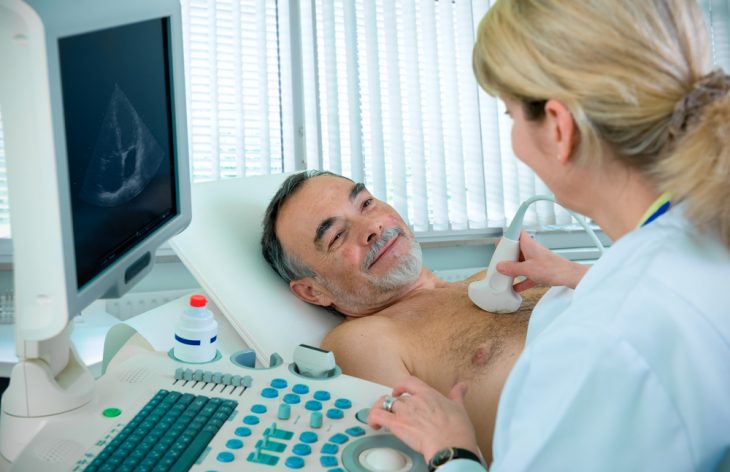
Полости сердца часто увеличены за счет разрастания предсердия и левого желудочка, это видно на ЭХоКГ. Правый желудочек у детей поражается редко.
Лечение ДКМП у детей должно быть направлено на устранение сердечной недостаточности, предотвращение опасных для жизни осложнений и инвалидности.
Больным детям ограничивают физические нагрузки, их переводят на определенный режим питания, в котором снижают потребление соли, жидкости, кондитерских изделий и животных жиров. При анемии в диету включают продукты, богатые железом, магнием и калием.
Дозировка ингибиторов определяется индивидуально, чаще всего детям выписывают эналаприл. При назначении каптоприла больным не показаны препараты калия и диуретики. Мерцательная аритмия устраняется сердечными гликозидами, их назначают и при синусовой аритмии.
Тяжелая сердечная недостаточность потребует приема допамина или добутамина, в виде капельниц.
Бета – блокаторы назначают не только для коррекции аритмии, но и для стабилизации регуляции нейрогуморальной, страдающей от нарастающей сердечной недостаточности. Терапия минимальными дозами возможна только после стабилизации состояния на фоне приема гликозидов и ингибиторов. Эффект от лечения бета – блокаторами заметен уже через три месяца.
Застойная сердечная недостаточность поддается терапии препаратами, обладающими вазодилатирующим воздействием (карведиол). Лекарственное средство карведиол хорошо влияет на миокард, его назначают детям, начиная с подросткового возраста.
Для терапии аритмий у детей применяются препараты третьего класса: соталол и амиодарон, раствор вводится капельным путем. Его применяют и для профилактики аритмий.
Сердечная недостаточность, вызванная ДКМП, может корректироваться хирургическим путем (двухкамерная физиологическая ЭКС). В ходе операции в правое предсердие и в область правого желудочка, в его верхнюю часть, имплантируют электрокардиостимулятор. Хирургический метод ЭКС подходит детям, у которых не обнаружена брадикардия.
Еще один хирургический метод лечения РРС или ресинхронизация работы сердца, представляющий собой имплантацию электрокардиостимулятора трехкамерного. Метод позволяет отрегулировать координацию сокращений левого желудочка, улучшить систолическую и диастолическую желудочковые функции.
Оперативным путем можно увеличить срок жизни пациентов и восстановить их физическую и социальную активность.
Диагностика
Диагностические критерии идиопатической дилатационной кардиомиопатии (Mestroni u соавт.,1999) делятся на большие и малые.
Большие диагностические критерии:
- Дилатация сердца.
- Фракция выброса менее 45% и/или фракционное укорочение переднезаднего размера левого желудочка < 25%.
Малые диагностические критерии:
- Необъяснимые суправентрикулярные (фибрилляция предсердий или другие устойчивые аритмии) или желудочковые аритмии в возрасте до 50 лет.
- Расширение левого желудочка (конечный диастолический размер левого желудочка более 117% от рассчитанной нормы с учетом возраста и поверхности тела).
- Необъяснимые нарушения проводимости: атриовентрикулярная блокада 2-3 степени, полная блокада левой ножки пучка Гиса, синоатриальная блокада.
- Необъяснимая внезапная смерть или инсульт в возрасте до 50 лет
Обследование пациентов подчинено стандартному алгоритму:
Лабораторная диагностика
- повышение содержания в крови КФК и МВКВК может быть обусловлено продолжающимся прогрессирующим повреждением миокарда с развитием в нем явлений некроза кардиомиоцитов;
- у многих больных выявляется повышение свертывающей активности крови (в частности, высокий уровень в крови плазменного D-димера).
Иммунологические исследования
- снижение количества и функциональной активности Т-лимфоцитов-супрессоров;
- повышение количества Т-лимфоцитов-хелперов;
- увеличение концентрации отдельных классов иммуноглобулинов.
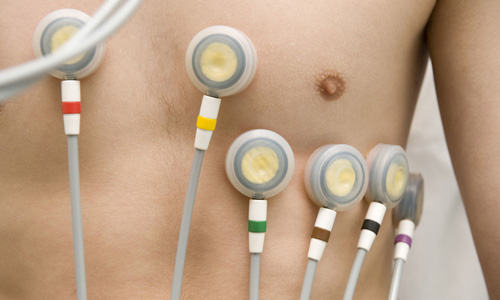
Инструментальные методы диагностики – электрокардиография
- наибольшая амплитуда зубца R в отведении V6 и наименьшая – в отведениях I, II или III;
- отношение высоты зубца R в отведении V6 к амплитуде наибольшего зубца R в отведениях I, II или III > 3 (у 67% больных с дилатационной кардиомиопатией);
- патологические зубцы Q в отведениях I, аVL, V5, V6, что обусловлено очаговым или диффузным кардиосклерозом при дилатационной кардиомиопатии;
- полная блокада левой ножки пучка Гиса;
- признаки гипертрофии миокарда левого желудочка и левого предсердия.
Холтеровское мониторирование ЭКГ
- 90% – желудочковая экстрасистолия;
- 10–15% – пароксизмы желудочковой тахикардии;
- 25–35% – пароксизмы фибрилляции предсердий;
- 30–40% – атриовентрикулярные блокады различной степени.
ЭхоКС
- дилатация всех полостей сердца;
- диффузная гипокинезия миокарда;
- снижение ФВ (35% и ниже);
- увеличение КСР и КДР левого желудочка;
- увеличение КДР правого желудочка;
- митральная и трикуспидальная регургитация;
- наличие внутрипредсердных тромбов;
- повышение давления в легочной артерии.
Рентгенография ОГК
- кардиомегалия – сердце шаровидной формы;
- увеличение кардиоторакального индекса (отношение поперечного размера сердца к размеру грудной клетки), который всегда превышает 0,55 и может достигать 0,6–0,65; признаки венозного застоя в легких;
- признаки легочной гипертензии.
- Стресс-эхокардиографическое исследование с добутамином позволяет обнаружить участки жизнеспособного миокарда и рубцовые изменения, проводится в целях дифференциальной диагностики с ишемической ДКМП.
- Радионуклидная вентрикулография. Метод основан на регистрации с помощью гамма-камеры импульсов от введенного внутривенно меченного йодом радиоактивного альбумина, проходящего с кровью через левый желудочек. Позволяет оценить сократительную функцию миокарда, рассчитать объем левого желудочка, фракцию выброса, время циркулярного укорочения волокон миокарда.
- Сцинтиграфия миокарда. При сцинтиграфии миокарда с радиоактивным таллием 201Т1 могут обнаруживаться мелкие, напоминающие мозаику очаги снижения накопления изотопа, что обусловлено множественными очагами фиброза в миокарде. Катетеризация сердца и ангиография рекомендуются для оценки размеров полостей сердца с определением конечно-диастолического давления в левом желудочке и левом предсердии, давления заклинивания легочной артерии и уровня систолического давления в легочной артерии. А также для исключения атеросклероза коронарных артерий (ИБС) у больных старше 40 лет, если есть соответствующие симптомы или высокий сердечно-сосудистый риск.
- Эндомиокардиальная биопсия. В биоптатах отмечаются выраженные дистрофические изменения кардиомиоцитов, явления их некроза, интерстициальный и заместительный склероз различной степени выраженности. Характерно отсутствие активной воспалительной реакции. Нерезко выраженные лимфоцитарные инфильтраты могут встречаться в отдельных участках биоптата, но количество лимфоцитов не превышает 5 или 10 в поле зрения при увеличении микроскопа в 400 и 200 раз соответственно
Осложнения
Получить консультацию по медтуризму
Бесплатная консультация по лечению за рубежом! Оставьте заявку ниже
Получить консультацию по медтуризму
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
1. Ингибиторы АПФ — препараты первого выбора. При отсутствии противопоказаний, их назначение целесообразно на всех стадиях развития ДКМП, даже если выраженные клинические проявления хронической сердечной недостаточности (ХСН) отсутствуют.
Свойства: — предупреждают некроз кардиомиоцитов и развитие кардиофиброза; — способствуют обратному развитию гипертрофии; — снижают величину постнагрузки (внутримиокардиальное напряжение); — уменьшают степень митральной регургитации; — применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
Начальная доза: эналаприл — 2,5 мг 2 раза в сутки; рамиприл 1,25 мг 1 раз в сутки; периндоприл 2 мг 1 раз в сутки. При хорошей переносимости дозы необходимо увеличить до 20-40 мг/сутки — эналаприл, 10 мг — рамиприл, 4 мг — периндоприл.
2. Бета-адреноблокаторы целесообразно назначать в комбинации с ингибиторами АПФ. Бета-адреноблокаторы особенно показаны пациентам со стойкой синусовой тахикардией или мерцательной аритмией. Используют любые бета-адреноблокаторы (метопролол, бисопролол, атенолол, карведилол). Терапию начинают с малых доз препаратов, постепенно увеличивая дозу до максимально переносимой. В первые 2-3 недели лечения бета-адреноблокаторами у части пациентов возможно уменьшение фракции выброса и ударного объема, а также некоторое ухудшение состояния, что обусловлено в основном отрицательным инотропным действием препаратов. Тем не менее у основной части таких пациентов постепенно начинают преобладать положительные эффекты бета-адреноблокаторов, связанные со стабилизацией нейрогормональной регуляции кровообращения, восстановлением плотности бета-адренорецепторов на клеточных мембранах кардиомиоцитов и уменьшением кардиотоксического действия катехоламинов . Со временем возрастает фракция выброса и уменьшаются клинические проявления ХСН.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ. Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется. Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал). У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Трансплантация сердца — высокоэффективный способ лечения рефрактерных к медикаментозной терапии кардиомипатий. Показания: — быстрое прогрессирование сердечной недостаточности; — отсутствие эффекта от консервативной терапии; — возникновение жизнеопасных нарушений сердечного ритма; — высокий риск тромбоэмболических осложнений.
Возможные осложнения
Самые опасные осложнения, к которым может привести дилатационная кардиомиопатия, насчитывают всего две позиции. Итак, самыми опасными является фибрилляция или трепетание стенок желудочков. Стенки сокращаются непродуктивно, а значит, выброса крови не происходит. Осложнение чревато обмороками, отсутствием пульса на периферических артериях. Если не оказать быстро помощь, сердце остановится и больной скончается. Для предотвращения такого исхода врачи вживляют маленький дефибриллятор, который при остановке сердца даёт небольшой разряд, который запускает сердце заново. Ведь в такой ситуации каждая секунда на счету.
Ещё одно очень опасное осложнение – это тромбоэмболия лёгочной артерии. Давление в артерии падает, сердцебиение учащается, человек теряет сознание. Тромб может закупорить крупную ветвь артерии лёгкого, тем самым нарушая процесс насыщения крови кислородом. Без срочной медицинской помощи больной может умереть.
https://youtube.com/watch?v=xfzJVZU0X1Q