Гипертрофия левого и правого желудочков на экг
Содержание:
Особенности лечения
В лечении гипертрофии ПЖ необходимо понимать следующий момент – предупредить развитие гипертрофии проще, чем лечить ее осложнения. Именно поэтому любому пациенту с патологией бронхо-легочной системы или с пороком сердца необходимо успешное лечение основного заболевания.
Так, при бронхиальной астме пациенту следует получать базисную терапию (постоянный прием таких ингаляционных препаратов, как спирива, форадил комби, серетид и другие, выписанные врачом). Залогом успешного лечения пневмонии и предотвращения ее рецидивов является грамотно подобранная антибактериальная терапия с учетом посева мокроты на флору и чувствительность ее к антибиотикам. При ХОБЛ пациент должен как можно скорее исключить вредное влияние на бронхи табака и вредных производственных факторов.
Пациентам с пороками сердца необходима их хирургическая коррекция, если кардиохирург определил показания для операции при очном осмотре. При формировании выраженной гипертрофии и развитии хронической сердечной недостаточности пациенту показан длительный или постоянный прием следующих препаратов:
- Мочегонные (фуросемид, индапамид, верошпирон) – с помощью воздействия на почечные канальцы выводят “лишнюю” жидкость из организма, облегчая сердцу работу по перекачиванию крови.
- Ингибиторы АПФ (энам, диротон, престариум, перинева) – достоверно замедляют процессы ремоделирования миокарда и замедляют прогрессирование гипертрофии сердечной мышцы.
- Препараты нитроглицерина (моночинкве, нитросорбид) – снижают тонус легочных вен, таким образом уменьшая преднагрузку на сердечную мышцу.
- Ингибиторы кальциевых каналов (верапамил, амлодипин) способствуют расслаблению сердечной мышцы и снижению частоты сердечных сокращений, что благоприятно сказывается на сократимости миокарда.
К сожалению, гипертрофия ПЖ не регрессирует обратно, но вот предотвратить ее быстрый рост, а также декомпенсацию сердечной недостаточности с помощью лечения удается почти во всех случаях при условии успешного лечения основного заболевания.
Лечение с помощью методов народной медицины
Вследствие того, что гипертрофия формируется в результате наличия различных заболеваний, то первым этапом лечения должно быть устранение провоцирующей патологии.
Нужно заметить, что лечить заболевание нужно только по рекомендации врача, ведь самолечение может привести к ухудшению состояния и развития осложнений. Этот нюанс касается также и лечения методами народной медицины.
Чтобы лечить данное заболевание, рекомендуют использовать следующие рецепты:
- Настой из ландыша. Необходимо поместить цветы ландыша в бутылочку до самого верха и залить спиртом, а затем оставить настаиваться в течение четырнадцати дней. Принимать рекомендуют образованный настой по одной столовой ложке перед едой три раза в сутки.
- Лечение зверобоем. Нужно приготовить 100 грамм травы зверобоя и залить ее двумя литрами воды. Образовавшуюся смесь прокипятить в течение десяти минут. После того как отвар остынет, его нужно процедить. Принимают отвар из зверобоя по трети стакана за тридцать минут до приема пищи, добавив столовую ложку меда. Данный метод получил наибольшее количество положительных отзывов от больных гипертрофией левого желудочка сердца.
- Лечение с помощью чеснока. Измельчив чеснок, его смешивают с таким же количеством меда и оставляют настаиваться в течение четырнадцати дней. При этом необходимо не забывать о периодическом встряхивании емкости, в которой находится данная смесь. Осуществлять прием такого лекарства нужно по чайной ложечке. Представленным методом можно пользоваться в течение года.
Что такое гипертрофия левого желудочка сердца
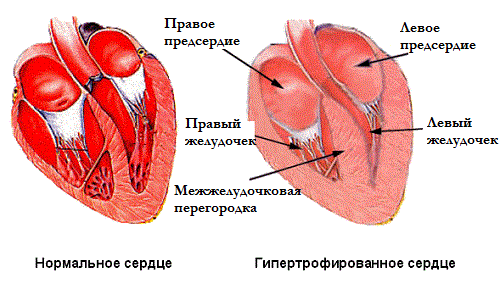
Гипертрофия сердца, или, по-другому, гипертрофическая кардиомиопатия – это утолщение стенки левого желудочка сердца, которое приводит к сбоям в работе аортального клапана. Проблема распространена среди больных гипертонической болезнью, так же спортсменов, людей, ведущих малоподвижный образ жизни, зависимых от алкоголя и тех, кто перенял склонность к патологии по наследству.
Гипертония миокарда левых желудочков сердца относится к классу 9 по шкале МКБ 10, вместе с другими болезнями системы кровообращения. Эта патология в основном является синдромом других сердечных болезней, косвенные признаки которых проявляет. Чтобы не допустить возможных проблем в будущем, необходимо интенсивно лечить гипертрофированный орган своевременно, сразу после обнаружения патологий.
Степени гипертрофии левого желудочка
В зависимости от признаков ГЛЖ и размеров деформированной мышечной ткани, можно выделить несколько стадий развития болезни:
Умеренная гипертрофия левого желудочка (ГЛЖ) возникает как следствие гипертонии или других болезней сердца. Это незначительное на первый взгляд увеличение сигнализирует о перегрузке сердца и о том, что риск заболеваний миокарда (инфаркт, инсульт) для больного возрастает. Зачастую протекает без всяких признаков, обнаруживается только при анализе ЭКГ. Если увеличен левый желудочек – лечиться необходимо при помощи специалистов, лучше всего – стационарно.
Выраженная ГЛЖ характеризуется дистрофическими изменениями, при которых митральный клапан расположен близко к поверхности перегородки и мешает потоку крови, вызывает чрезмерное напряжение мышцы и нагрузку на левый желудочек.
Статистика
- Болезнь чаще определяется в возрасте 20-40 лет.
- Мужчины болеют в два раза чаще, чем женщины.
- Распространенность заболевания составляет приблизительно 0,2%.
- Смерть от гипертрофической кардиомиопатии наступает в 2-8% случаев.
- До 10% случаев ГМ осложняется при длительном течении болезни сердечной недостаточностью, столько же приходится на развитие инфекционного эндокардита и примерно 10% на спонтанный переход гипертрофической формы в дилатационную.
- При отсутствии соответствующей терапии смерть от ГМ составляет около 8%.
- Половина всех смертей на фоне развития ГМ связана с возникновением более сложных патологий (полной АВ блокады, фибрилляции желудочков, инфаркта миокарда).
Гипертрофия правого желудочка у ребенка
Рост сердечной мышцы, увеличивает нагрузку на правое отделение сердечка малыша, что значительно хуже и серьезнее, чем при такой же патологии левого его отделения. Все дело в том, что легочный малый круг кровообращения, а, соответственно и обслуживающие его отделы, приспособлен для нормальной работы в области небольших давлений. Если происходит сброс кровяной жидкости больших, чем положено, объемов левой половиной сердца или в случае стеноза легочной артерии, давление малого круга возрастает, автоматически увеличивается и нагрузка на правое отделение сердечной мышцы. И чтобы справиться с возросшими нагрузками, сердечной мышце правого желудочка ничего не остается, как наращивать массу, увеличиваясь в размерах. В этом случае и развивается гипертрофия правого желудочка у ребенка.
Мониторинг максимального числа случаев проявления заболевания, привел медиков к выводу, что данная болезнь у детей встречается гораздо чаще, чем у взрослого человека. У маленького человечка данное заболевание может возникнуть в первые дни его жизни и иметь под собой чисто физиологический характер, так как в этот период значительно возрастает нагрузка именно на эту половину сердца. Но эти случаи достаточно редки. Самый большой процент заболевания гипертрофии правого желудочка все же приходится на случаи врожденного порока сердца, симптомы которого проявляются уже в первые дни жизни ребенка.
Но повышенной нагрузке подвергаются не только составляющие сердца, но и сосуды с артериями, которые входят в легочную систему. И если повышенная нагрузка сохраняется достаточно продолжительное время, то сосуды становятся более твердыми, что запускает процедуру склерозирования сосудов. Что, в свою очередь, приводит к снижению плазменной проходимости легочного кольца, давление в малом круге растет, приводя к заболеванию, которое в медицине называется синдромом Эйзенменгера. И симптомы уже этого заболевания являются необратимыми. Делая вывод из всего вышесказанного, необходимо понять, что гипертрофия правого желудочка – это серьезно и пускать возникшую проблему на самотек нельзя. В данной ситуации необходимо срочное медицинское вмешательство, чтобы не допустить дальнейшего неблагоприятного развития событий.
Поэтому если у Вашего ребенка обнаружили признаки данного заболевания, не впадайте в отчаяние и не паникуйте. Просто обратитесь к врачу-кардиологу и пройдите со своим малышом полное медицинское обследование.
Гипертрофия правого желудочка у новорожденного
Увеличению объема и массовых характеристик желудочка подвержены различные возрастные категории, но, все же гипертрофия правого желудочка у новорожденного (так называемая врожденная патология – порок сердца) в процентном соотношении встречается более часто, чем все остальные случаи.
Причиной возникновения этого заболевания у совсем маленьких, новорожденных, деток, кардиологи считают:
- повышенную нагрузку, которая воздействует на правую область сердца еще в утробе матери или в первые дни после рождения.
- нарушение функции оттока крови от правого желудочка, что и приводит к врожденной патологии — гипертрофии правого желудочка.
- привести к патологическим изменениям в системе кровоснабжения может и анатомическая дефектность сердечной перегородочки. То есть отсутствует герметичное отделение одной полости сердца от другой, что приводит к смешению кровяных потоков. При этом кровь слабо насыщается кислородом, а, следовательно, и весть организм человека в целом его недополучает, что и приводит к уже системной патологии. А чтобы восполнить нехватку кислорода в органах, сердцу приходится работать с большим усилием. И как результат – гипертрофия.
- Так же причиной возникновения данной патологии у новорожденных можно назвать стеноз клапана легких.
Молодые мамочки должны понять, что в случае возникновения любых симптомов, отклоняющихся от нормы, не стоит впадать в отчаяние и самостоятельно ставить диагнозы. Лучше как можно скорее обратиться к своему педиатру, а уже тот, при необходимости, направит к детскому кардиологи и этот диагноз подтвердить или опровергнуть может только он. Чем раньше Вы обратитесь со своим малышом в поликлинику, тем быстрее и более щадящими методиками будут лечить Вашего ребенка.
Возможные осложнения
Их несколько:
- Основное последствие — легочное сердце. Это специфический порок, сопровождается дисфункцией органа. Трудно поддается терапии.
- Дыхательная недостаточностью. Нарушение газообмена и смерть от асфиксии в определенный момент.
- Инфаркт.
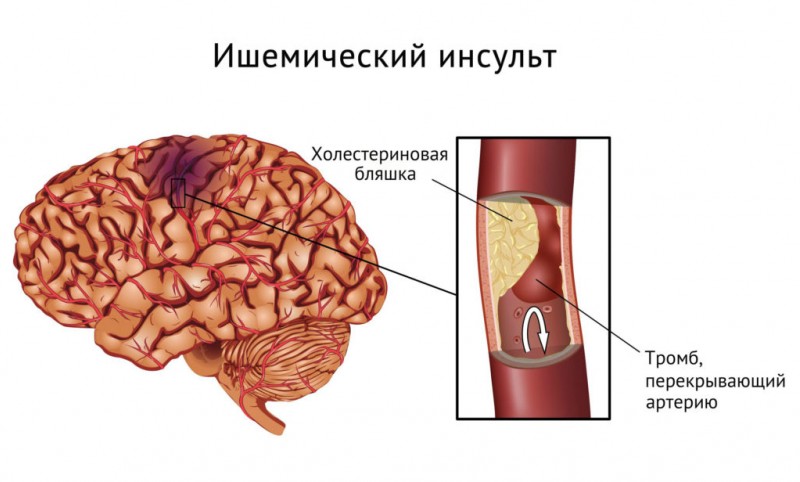
- Инсульт. Некроз нервных тканей, локализованных в головном мозге. Развивается неврологический дефицит .
- Остановка работы мышечного органа, асистолия.
- Отек легких.
Предотвращение осложнений — одна из ключевых задач лечения. Перегрузка правого предсердия — результат нарушения дыхательной деятельности и кардиальных проблем. Обычно в комплексе. Диагностика — задача первоочередная, нужно выявить сам процесс и определить его происхождение. Далее сценарий зависит от полученных данных. На ранних этапах есть шансы на полную компенсацию состояния, затем все куда хуже. Но отчаиваться в любом случае не нужно.
Причины гипертрофии правого предсердия
Гипертрофия правого предсердия может быть вызвана повышенной массой тела или ожирением, деформацией ребер, сильным эмоциональным всплеском, различными пристрастиями (например, к алкоголю).
Виды гипертрофии подразделяются в зависимости от факторов, влияющих на функционирование сердца:
- миофибриллярная или рабочая – развивается на фоне интенсивных нагрузок или постоянного перенапряжения здорового организма;
- заместительная – результат приспосабливаемости сердца к нормальному режиму при различных болезненных состояниях;
- регенерационная – после инфаркта на его месте формируется рубец, а расположенные вокруг кардиомиоциты разрастаются, забирая на себя функции утраченной зоны.
Выделяют следующие причины гипертрофии правого предсердия:
- легочные патологии – бронхит либо обструктивное легочное хронического типа заболевание способны увеличить кровяное давление в легочной артерии, которая принимает кровь из желудочка справа;
- эмболия артерии легкого – легкие сообщаются с правым желудочком посредствам артерии, несущей кровь для очищения с последующим кислородным насыщением. Формирование тромба в артерии легкого препятствует свободному кровотоку, что обуславливает повышение нагрузки на сердечную мышцу, стремящуюся возобновить анатомически правильное течение крови. Причем максимум усилий наблюдаются в правых сердечных камерах;
- стеноз трехстворчатого клапана – перегородка, размещенная между предсердием и желудочком справа, помогает крови нормально циркулировать из правого предсердия в правый желудочек. Уменьшение просвета клапана (стеноз) снижает количество перетекающей крови. Для избавления от застоя, давление в камере предсердия справа возрастает, но функционирование в повышенном режиме приводит к дилатации и гипертрофии;
- недостаточность трикуспидального клапана – изменения в трехстворчатом клапане, обусловленные с невозможностью его полного закрытия и обратным кровооттоком от желудочка в предсердие;
- нередко гипертрофия правого предсердия – следствие увеличения желудочка справа;
- врожденные пороки сердца – подобные заболевания характеризуются проблемами с трикуспидальным, митральным или клапаном артерии легкого. Любое изменение строения сердца приводит к дисфункции кровотока и впоследствии к гипертрофии.
Профилактика
Чтобы избежать гипертрофических изменений в правой стороне сердца, нужно принимать меры для профилактики флеботромбоза нижних конечностей. Для этого:
- При первых проявлениях болезни нужно посетить врача.
- Обращаться к специалистам не реже раза в год для профилактического осмотра.
- Если было выполнено оперативное вмешательство для устранения флеботромбоза, нужно составить нормальный режим физической активности, больше двигаться.
- Нужно с точностью следовать всем рекомендациям специалистов.
- Не пребывать в условиях низких температур и на сквозняке.
- Избегать курения и не находиться рядом с людьми, которые курят.
- Проводить терапию легочных патологий на начальных стадиях развития.
- Отдавать предпочтение адекватным и умеренным нагрузкам, избегать малоподвижного образа жизни.
- Употреблять кислородные коктейли.
Чтобы своевременно обнаружить патологические изменения, нужно периодически делать кардиограмму, не курить и не употреблять спиртное, следить за состоянием своего организма.
Перегрузка левого желудочка что это такое
Систолическая перегрузка желудочков
при врожденных пороках сердца наблюдается при изолированном стенозе легочной артерии (для правого желудочка), стеноза устья аорты и коарктации аорты (для левого желудочка), диастолическая — при сбросах крови слева направо: дефекте межпредсердной и межжелудочковой перегородок, открытом артериальном протоке, транспозиции магистральных сосудов. С развитием легочной гипертензии при этих пороках к диастолической перегрузке желудочков присоединяется систолическая.
Вследствие перегрузки сердца
(систолической или диастолической) рано развиваются гиперфункция и гипертрофия миокарда всех отделов сердца, но преимущественно того желудочка, на который падает максимальная нагрузка (Л. Д. Крымский, 1962, 1963).
Г. Ф. Ланг
предложил различать следующие причины сердечной недостаточности: I — вызывающие переутомление сердечной мышцы (пороки сердца, гипертоническая болезнь); II — нарушения кровоснабжения миокарда (заболевания кровеносных сосудов, анемии); III — непосредственное химическое воздействие на миокард (интоксикации, голодание, авитаминозы, инфекции); IV — нейротрофические и гормональные (эндокринные заболевания).
Иногда у одного и того же больного
отмечается сочетание нескольких причин. Например, у большинства больных с врожденными пороками сердца к переутомлению мышцы гипертрофированного сердца присоединяется нарушение кровообращения, обусловленное инфекцией (пневмония, детские инфекции), что приводит к более раннему развитию клинически выраженной сердечной недостаточности. При цианотических пороках сердца играет роль также нарушение кровоснабжения миокарда, обусловленное тем, что в коронарные артерии поступает смешанная кровь, бедная кислородом.
Все виды сердечной недостаточности
характеризуются следующими сдвигами внутрисердечной гемодинамики: увеличением остаточного систолического объема, крови; повышением конечно-диастолического давления; дилатацией сердца; уменьшением минутного объема сердца; повышением давления в тех отделах системы кровообращения, откуда притекает кровь.
Эти сдвиги
приводят к клиническим проявлениям сердечной недостаточности и нарушениям обмена веществ в различных органах и тканях: нарушениям водного и электролитного обменов, поражениям печени в виде кардиального цирроза, поражениям почек и надпочечников, в частности повышенному выделению альдостерона, приводящего к еще большему нарастанию отеков.Клиническая картина сердечной недостаточности многообразна. Это зависит от темпа развития сердечной недостаточности (острая или хроническая) и локализации застойных явлений.
Г. Ф. Ланг
выделяет четыре типа сердечной недостаточности в зависимости от локализации явлений застоя в легких (левожелудочковая); в большом круге, с увеличением печени и отеками (правожелудочковая); в системе воротной вены, обычно в связи с развитием цирроза печени; в области головы, шеи и верхних конечностей (при сдавливающем и выпотном перикардите).Иностранные авторы разделяют сердечную недостаточность на правожелудочковую, левожелудочковую и смешанную формы.
Классификация сердечной недостаточности
, которой в настоящее время пользуются большинство терапевтов и педиатров, предложена Г. Ф. Лангом (1934) и paзpaботана Н. Д. Стражеско и В. X. Василенко (1949). Сердечная недостаточность по течению разделяется на три стадии:
I — латентная: в покое отсутствуют симптомы сердечной недостаточности; при физической нагрузке появляются одышка, сердцебиение, быстрая утомляемость; отмечаются гипертрофия и тоногенная дилатация того или другого отдела сердца;
II — выраженная: одышка и тахикардия, возникающие при легкой физической нагрузке. Сердце увеличивается за счет миогенной дилатации. Развиваются застойные явления по большому или малому кругу, в зависимости от того, какой отдел сердца декомпенсирован.
Эту стадию
обычно делят на два периода: 1) явления сердечной недостаточности не резко выражены; 2) выраженная клиническая картина сердечной недостаточности, протекающей по большому и малому кругу кровообращения: увеличение печени, застойные явления в легких, отеки;
III — дистрофическая: к симптомам сердечной недостаточности присоединяются необратимые нарушения функции внутренних органов, нарушения обмена.
Профилактика правожелудочковой гипертрофии

Профилактика правожелудочковой гипертрофии сводится к выполнению следующих нескольких требований. Во-первых, это предупреждение развития флеботромбоза ног:
- диагностика данной патологии на самых ранних этапах и немедленное ее лечение;
- профилактический осмотр у специалиста;
- после операции при диагнозе флеботромбоз больному рекомендуется активное движение;
- выполнение всех рекомендаций врача.
При хронических заболеваниях легких следует:
- беречься от переохлаждений и сквозняка;
- не курить, в том числе не быть участником пассивного курения;
- лечить заболевание на самых ранних этапах;
- вести активный образ жизни с адекватно-умеренной нагрузкой;
- принимать кислородные коктейли.
В целях профилактики рекомендуется также периодически делать электрокардиограмму, отказаться от вредных привычек и придерживаться лечебного питания. Следует регулярно проверяться у кардиолога, проходить обследования, соблюдать все рекомендации и принимать соответствующие медикаменты.
https://youtube.com/watch?v=CYbIqYi-1JA
Лечение
Основная цель лечения — привести размеры сердца в нормальное состояние до обычных размеров. Предусмотрены следующие этапы лечения, направленные первоочередно на устранение причины, вызвавшей гипертрофию:
- медикаментозное лечение (устранение стеноза, нормализацию легких, лечение сердечных пороков);
- корректировка питания и образа жизни больного.
Кроме основного приема диуретиков, бета-адреноблокаторов и антагонистов кальциевых каналов назначают и препараты для нормализации работы легких и ликвидации стенозов легочного клапана. В некоторых случаях большую часть лекарственных средств придется принимать на протяжении всей жизни.
Терапию проводят под регулярным наблюдением специалиста. Во время лечения систематически проверяют работу сердца, частоту его сокращения.
При отсутствии положительной динамики лечения больному рекомендуют хирургическое вмешательство. В случае прогрессирования гипертрофии и развития порока сердца, назначают оперативное вмешательство. Операция подразумевает имплантацию искусственного клапана. Операцию также проводят на протяжении первого года жизни детям, которым поставили диагноз гипертрофии.
В том случае, если источник возникновения гипертрофии сердца выявлен, лечение направляют на устранение основного заболевания. Самолечение в таких случаях недопустимо. Полным людям и тем, кто периодически подвергается физическим нагрузкам, рекомендуется наблюдаться у кардиолога.
Профилактика, прогноз
Меры профилактики заключаются в ежегодных осмотрах, позволяющих выявлять патологии до появления первых симптомов. Также необходимо:
- ограничить употребление крепких алкогольных напитков;
- не злоупотреблять фастфудом и другой вредной пищей (повышается риск развития атеросклероза);
- отказаться от курения;
- проходить санаторно-курортное лечение;
- заниматься спортом.
Прогноз ГПЖ зависит от причинного фактора и его степени тяжести, а также от выраженности гипертрофии и развития осложнений. Наиболее неблагоприятный прогноз – при рецидивирующих тромбоэмболиях мелких легочных сосудов, легочной гипертензии. Своевременное выявление и лечение патологии улучшают прогноз и продолжительность жизни.
Патогенез
Увеличение правого предсердия — результат роста давления в легочной артерии, прочих сосудах малого круга, также перегрузки камеры кровью в результате влияния того или иного фактора. Выявление играет диагностическую роль, потому как гипертрофия имеет несколько типов. Рост давления в легочной и прочих артериях развивается как итог нарушения гемодинамики, пороков сосудов, гипертонической болезни. Ослабевает нормальный отток крови из правого предсердия, остатки жидкой соединительной ткани давят на стенки, провоцируя адаптивные механизмы. Нагрузка на предсердие увеличивается, орган разрастется. Наращивает мышечную массу, чтобы повысить сократительную способность и предотвратить разрыв тканей.
Другой механизм связан с дисфункцией трехстворчатого (трикуспидального) клапана. Он прикрывает проход между правыми предсердием и желудочком. Нарушение работы приводит к неполному выбросу крови, росту давления в камерах и их гипертрофии по тем же причинам. Исходя из происхождения процесса, механизма становления, выделяют три формы:
- Кардиосклеротическая разновидность. Возникает как итог перенесенного воспаления, инфаркта и прочих явлений того же рода (коронарная недостаточность, ИБС). Место поражения рубцуется, клетки грубо располагаются вокруг области, ткани разрастаются искусственно. Отсюда увеличение объема, нарушение нормальной активности.
- Компенсаторный тип. Развивается в результате влияния негативного фактора: роста давления в легочной артерии, сосудах малого круга, прочих процессов.
- Рабочая разновидность. Формируется у пациентов, профессионально занятых спортом. Реже ведущих подобную физическую активность в рамках работы (грузчики, иные).
Определение механизма играет большую роль в диагностике. Это основа для назначения грамотной терапии.
Диагностика заболевания
Для ГКМП при проведении диагностических процедур характерно уплотнение стенки одного или обоих желудочков от 1,5 см и более, нарушение диастолы. Кроме этого, встречается замена мышечной ткани на фиброзную, аномалии в сосудах и всем миокарде. Диагностика и лечение гипертрофической кардиомиопатии проводится в несколько этапов.
Первичный осмотр (доступен в домашних условиях):
- Изучение анамнеза: характер течения болезни, первое проявление, с чем связано усиление признаков, страдает ли в семье кто-то подобным, были ли зафиксированы случаи смерти.
- Визуальный осмотр кожи на наличие болезненной белизны или синюшности.
Врач на приеме должен обязательно прослушать пациента на предмет наличия систолических шумов в сердце
Простукивание сердца (определение изменения величины), аускультация (определение систолических шумов), измерение давления.
Вторичный осмотр (в условиях стационара):
- Общий и химический анализ крови, мочи, кала, коагулограмма (изучение свертываемости и тромбов). Позволяют определить наличие смежных воспалений и общее состояние организма.
- Эхокардиография (ЭхоКГ). Выявляет шумы, при ГКМП отмечаются систолические шумы над аортой. Определяет пороки сердца, размеры полостей и толщину стенок (отмечается уменьшение полости желудочка в сочетании с уплотнением МЖП и стенки). При невозможности применения метода (например, ожирение пациента) проводится радионуклидная вентрикулография (введение контраста в кровь).
- Электрокардиография (ЭКГ). Показывает ритм сердца, электрическую проводимость и размеры желудочков.
Для постановки точного диагноза необходимо пройти ЭКГ
- Суточный мониторинг ЭКГ. Помогает отследить динамику болезни и эффективность лечения.
- Нагрузочные тесты – специально организованные лабораторные эксперименты на тренажерах по выявлению особенностей гипертрофии, выносливости организма. Помогают составить рекомендации для реабилитации.
- МРТ (магнитно-резонансная томография). Детально показывает состояние всех внутренних органов.
- Рентген. Определяет размеры сердца (при ГКМП – в норме или чуть увеличены) и наличие кровяных застоев. Дополнительно исключает иные воспаления и заболевания.
- Генное обследование. Выявляет мутированный ген, проводится с участием родственников больного.
В некоторых случаях необходима биопсия сердца
Учитывая тот факт, что до внезапной смерти может не быть иных проявлений, рекомендуется проходить плановые осмотры у кардиолога или кардиохирурга, терапевта. В 0,5% случаев в процессе выявляется рассматриваемая патология.
Гипертрофия правого желудочка у детей
Камера детского сердца чаще увеличивается из-за врожденных пороков – тетрада Фалло, стеноз устья легочного ствола, идиопатическая легочная гипертензия. Причины развития врожденных пороков сердечно-сосудистой системы у младенцев:
- неблагоприятные условия в период беременности – работа на вредном производстве (по изготовлению красок, химических веществ). В процессе в организм беременной попадают ядовитые вещества;
- вирусные заболевания у матери – герпес, краснуха, инфекционный мононуклеоз;
- употребление матерью наркотиков, психоактивных препаратов, антибиотиков (которые по инструкции запрещены в период беременности);
- генетическая предрасположенность;
- облучение и радиация;
- воздействие рентгеновского излучения в период беременности.
Новорожденный может иметь признаки гипертрофии с первого дня либо они развиваются в течение нескольких месяцев после рождения. Общие симптомы гипертрофии:
- цианоз, выраженный акроцианоз – синюшная окраска кожных покровов на туловище или на определенных участках (кончиках пальцев, носогубном треугольнике, стопах);
- вялость, апатия или, наоборот, чрезмерное беспокойство;
- вздутие шейных вен;
- одышка в состоянии покоя или во время кормления;
- малая прибавка в весе.
Одышка и синюшность кожи особенно проявляются при кормлении и плаче. Порок можно заподозрить, если у малыша во время плача синеет носогубный треугольник (участок между верхней губой и носом).
Важно!
Если врожденный порок сердца не установлен во время беременности, его наличие могут обнаружить на скрининговом обследовании, которое является обязательным для малышей в возрасте 1 месяца.