Артроз: причины возникновения, симптомы, как лечить
Содержание:
Артроз – что это такое?
Почему возникает артроз, и что это такое? Заболевание развивается из-за нарушения обмена веществ в суставе, что в свою очередь приводит к тому, что хрящи начинают терять эластичность. Этому может способствовать полная или же частичная потеря из состава хряща протеогликанов, такое происходит, как правило, вследствие довольно глубоких трещин в самом хряще.
Потеря протеогликанов может произойти и по другой причине: из-за сбоя их производства клетками сустава.
- Артроз первичный — начинается без заметной на то причины и поражает неизмененные суставные хрящи одновременно во многих суставах; чаще наблюдается у лиц старше 40 лет. Первичный артроз также является следствием нарушения соотношений в хрящевой ткани процессов синтеза и дегенерации, и сопровождается расстройством функции хондроцитов. В хряще при артрозных изменениях преобладают процессы разрушения.
- Основными причинами вторичного артроза являются существенные изменения в обменных процессах: кровоснабжение, солевой обмен и отток лимфы, гормональные нарушения в усвоении необходимых суставу веществ. Гормональные изменения, ведущие к артрозу, часто встречаются у женщин старшего и преклонного возраста, когда наступают закономерные изменения гормонального фона.
В группу риска можно отнести людей:
- с избыточной массой тела;
- с наследственными нарушениями;
- пожилого возраста;
- со специфическими профессиями;
- с метаболическими нарушениями в организме;
- с дефицитом микроэлементов;
- перенесших травмы на позвоночнике;
- занимающихся некоторыми видами спорта.
Коварство артроза заключается и в том, что патологические изменения в хрящевой ткани пораженного сустава долгое время не проявляется никакими симптомами – боль и затрудненность движений становятся заметными только в тот момент, когда деструкция достигает надкостницы, расположенной под хрящом.
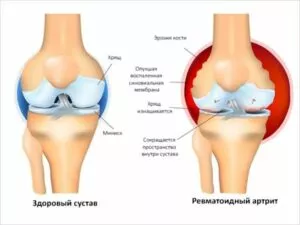
Коленный артроз
Данный вид заболевания имеет еще одно название – гонартроз. Протекает он в хронической форме, провоцируя дегенеративно-дистрофические процессы в хрящевых тканях коленных суставов. Характеризуется стойкими болями в колене.
Строение коленного сустава
Чаще всего гонартроз диагностируется у женщин в возрасте 40-45 лет на фоне наступления менопаузы, при которой наблюдаются гормональные изменения и замедление обмена веществ. У молодых людей развитию болезни способствуют травмы – переломы, вывихи.
В развитии гонартроза большое значение также играет состояние менисков. Они также могут повреждаться, причем не только при получении ударов или ушибов, но и во время чрезмерных физических нагрузок.
Когда человек получает травму, в ходе которых повреждается коленный сустав, двигательная функция конечности становится невозможной, т. к. в этом случае поврежденный участок обездвиживаются, плотно фиксируя его в одном положении. Это приводит к нарушению кровообращения в данной области и развитию посттравматического гонартроза.
Коленный артроз могут спровоцировать и другие суставные заболевания, например артриты. Также в группу риска входят лица, у которых отмечается избыточная масса тела и болезни, сопровождающиеся нарушенным обменом веществ.
Симптоматика
Главным симптомом гонартроза является тупая боль в области колена. В самом начале развития болезни она возникает редко и появляется основном после чрезмерных физических нагрузок. Такая клиническая картина может наблюдаться от 2-3 месяцев до нескольких лет.
Далее гонартроз переходит во 2 стадию. На данном этапе развития боль в коленях возникает не только после двигательной активности, но и в состоянии покоя. А ее выраженность усиливается. А когда болезнь переходит в 3 стадию, отмечается деформация колена – оно сохраняет свои формы, но сильно опухает.
Как говорилось, при артрозе усиливается синтез синовиальной жидкости, что становится причиной развития синовита. Ее скопление приводит образованию кисты Бейкера, которую видно невооруженным взглядом. Это состояние не опасно для человека, но вызывает еще большие нарушения двигательных функций. При своевременном обращении за медицинской помощью, киста Бейкера легко лечится консервативными методами.
Еще несколько симптомов, характерных для гонартроза 2 и 3 степени:
- хруст, возникающий при сгибании и разгибании колена, сопровождающийся болью;
- ограничение двигательной способности сустава.
Параллельно с этим отмечается деформация суставных тканей. И когда болезнь достигает 3 стадии, разрушительные процессы могут привести к полному его обездвиживанию.
Диагностика и лечение
Так как гонартроз имеет клиническую картину, схожую с другими суставными заболеваниями, прежде чем приступать к лечению обязательно осуществляется диагностика с целью постановки точного диагноза. Для этого применяется рентгенография или МРТ.
Нужно отметить, что МРТ является более информативным методом диагностики гонартроза, т. к. он дает точную оценку состояния сустава и помогает определить размер зазора.
Тактика лечения гонартроза напрямую зависит от скорости и тяжести протекания болезни. Чаще всего применяется комплексная терапия, включающая в себя консервативные и восстанавливающие методики. В тяжелых случаях проводят операцию.
Консервативное лечение гонартроза подразумевает под собой:
- снижение двигательной активности (желателен полный покой);
- прием НПВС («Ибупрофен», «Диклофенак»);
- постановку внутрисуставных инъекций при выраженном болевом синдроме;
- введение в сустав жидкости («Гиастат») для смазки хрящевых тканей и улучшению процесса их скольжения – применяется на поздних стадиях развития гонартроза;
- проведение физиотерапевтических процедур (УВЧ), магнитотерапии, электромиостимуляции, иглотерапии;
- ЛФК.
Во время лечения обязательным является прием хондропротекторов («Хондроитин»), способствующих естественному восстановлению хрящевых тканей. Однако, прием таких препаратов на 3 стадии гонартроза бесполезен.
В ситуациях, когда сустав полностью разрушен, применяется хирургическое лечение, которое подразумевает под собой удаление поврежденных тканей с последующей заменой их на протез.
Об артрозе коленных суставов смотрите в видео:
Симптомы заболевания
Признаки реберно-позвоночных патологий идентичны и имеют общие черты. Человек ощущает боль в спине разной интенсивности в зависимости от стадии болезни, которая может усиливаться при внешней нагрузке. В состоянии покоя больной дискомфорта не испытывает. Утренней скованности при заболевании не отмечается, если не считать стартовой боли в начале движения. Другие признаки — незначительная отечность мягких тканей, покраснение кожи. Но чаще эти симптомы отсутствуют.
При усугублении состояния больного признаки принимают более выраженный характер. Боли становятся интенсивными, ограничение подвижности в сочленениях — более сильными. В зависимости от того, какие суставы грудины повреждены, реберный артроз имеет отличия.
При разрушении костных и хрящевых структур между ребрами и позвонками характерны следующие симптомы:
- появление болевых ощущений в спине в области грудной клетки;
- дискомфорт усиливается при глубоких вдохах и во время движения;
- в зоне локализации воспаления может отмечаться отек тканей и болезненность;
- появляются рефлекторные спазмы в области позвоночника;
- в суставах постепенно ухудшается подвижность, которая приводит к сильным болям даже при дыхании;
- скованность при движении проходит в короткое время;
- во время движения могут возникать хруст и щелчки в спине.
Иногда реберно-позвоночный артроз какое-то время протекает бессимптомно. Часто узнать о болезни удается случайно, при плановой рентгенографии. Сначала признаки выражены слабо. Однако клиническая картина изменяется с прогрессированием патологии. Симптомы усиливаются к концу дня после продолжительного напряжения спины, вызывая ее утомление. Воспаление распространяется в основном на сочленения нижней части грудной клетки. Наиболее часто этот вид патологии диагностируют у женщин старше 40 лет.
Воспаление соединения ребер с грудиной встречается намного реже. В основном оно развивается из-за системных заболеваний, травм и инфекций. Клинические признаки реберно-поперечного артроза:
- появление неприятных ощущений по краю грудины;
- выраженный болевой синдром возникает при максимальном вдохе;
- воспаление реберно-поперечных сочленений незначительно;
- при пальпации отмечается легкий отек мягких тканей;
- рефлекторные спазмы в области позвоночника отсутствуют;
- скованность подвижности суставов продолжается достаточно долго.
Этот вид заболевания редко приводит к серьезной деформации грудной клетки, не вызывает сильной боли при дыхании. Течение патологии более благоприятное, чем при реберно-позвоночной.
Любой из видов артроза негативно влияет на осанку. В состоянии покоя и при движении у больного формируется перманентно-сутулая поза, когда плечи опускаются и поворачиваются вперед. При отсутствии лечения в структуре позвонков и сухожилий продолжают формироваться дистрофические процессы, разрушающие целостность костно-хрящевого аппарата. Если болезнь принимает тяжелое течение, решается вопрос о трудоспособности такого пациента и о его дальнейшей инвалидности.
Тактика лечения в зависимости от стадии болезни
Так как течение артроза любого сустава имеет четкую стадийность, характеризующую степень вовлечения сочленения в патологию, то методики лечения и выбор врача существенно отличаются. При начальных проявлениях артроза любого сустава основное направление помощи больному – консервативная терапия. Принципы лечения на 1 стадии артроза:
- улучшение кровотока в суставе;
- усиление выработки синовиальной жидкости;
- увеличение активности движений;
- укрепление мышц и связок, участвующих в работе сустава;
- стабилизация сочленения и профилактика прогрессирования.
Основные методики терапии:
- прием медикаментов: хондропротекторов, НПВС, периферических вазодилататоров;
- снижение веса для облегчения нагрузки на сустав, особенно в конечностях;
- коррекция сопутствующих заболеваний, в частности, сердечно-сосудистой и эндокринной патологий;
- применение ЛФК и массажа курсами;
- проведение иглорефлексотерапии;
- назначение физиотерапевтических сеансов.
Поэтому в комплексном лечении артроза участвуют следующие специалисты:
- терапевт;
- эндокринолог;
- врач ЛФК;
- физиотерапевт;
- ревматолог;
- при наличии сопутствующей тяжелой патологии – кардиолог.
Руководит лечением при 1 стадии артроза любого сустава терапевт. Он действует самостоятельно, но при поддержке профильных врачей. Именно с визита к участковому терапевту в поликлинику следует начинать лечебно-диагностический процесс.
2 стадия артроза является пограничной в вопросе дальнейшей тактики помощи больному. Изначально всегда проводится консервативная терапия, особенно при наличии системного воспаления в организме. Ведущим специалистом, который корригирует лечение, является профильный доктор
Чрезвычайно важно остановить прогрессирование болезни, так как при переходе в следующую стадию операция будет неизбежна. Пациенту обычно назначается:
- усиленная медикаментозная терапия, включающая хондропротекторы, НПВС, гормоны, а иногда и цитостатики;
- физиопроцедуры;
- массаж;
- ЛФК;
- введение препаратов в полость сустава.
На 2 стадии болезнь уже фиксирована, обратить процесс назад практически невозможно
Поэтому крайне важно первичное обращение за медицинской помощью при самых начальных проявлениях болезни. Если качество жизни и трудоспособность пациента восстановить консервативными мероприятиями не удается, то встает вопрос о радикальной оперативной коррекции с применением эндопротезирования
За больным наблюдает ревматолог и терапевт, но необходим регулярный консультативный контакт с травматологом-ортопедом, чтобы выбрать наилучшую тактику помощи пациенту.
Есть ситуации, когда при 2 стадии консервативное лечение малоэффективно. Среди патологий:
- быстропрогрессирующий процесс;
- некроз головки бедренной кости;
- внутрисуставные переломы;
- наличие сосудистой недостаточности из-за травмы или варикозной болезни;
- грубый эстетический дефект;
- невозможность выполнения повседневной работы;
- резкое ухудшение качества жизни больного;
- противопоказания для приема поддерживающих лекарств.
В этих случаях врачом, который лечит артроз, становится травматолог-ортопед, так как необходима оперативная помощь больному.
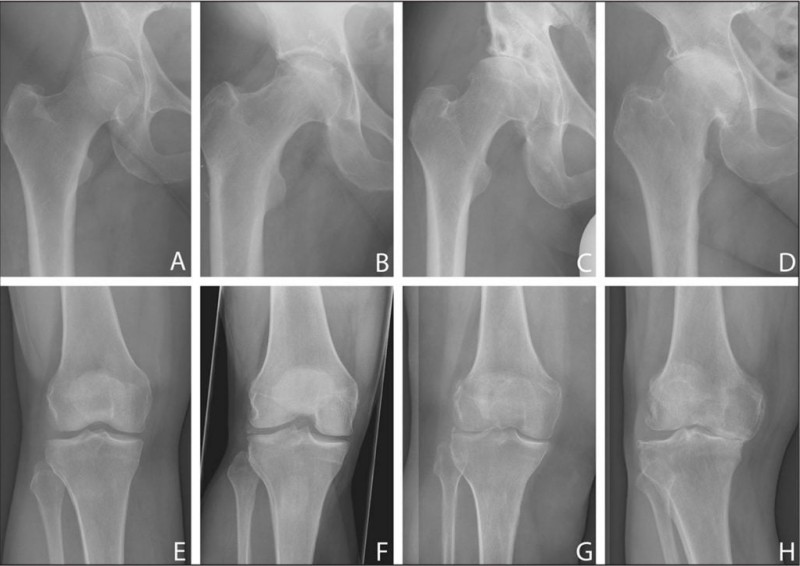
3-я стадия на рентгене.
При 3 стадии заболевания консервативные мероприятия оказывают лишь симптоматический эффект. С их помощью можно уменьшить боль, однако наладить активность в суставе уже не представляется реальным. Поэтому при согласии больного и отсутствии противопоказаний пациенту проводится радикальная операция – эндопротезирование сустава. Если протез установить невозможно по техническим или иным причинам, то помочь человеку также способен ортопед.
Выполняется другая операция – фиксация пораженного сустава – артродез. Это не излечивает пациента, но улучшает качество его жизни. По возможности наблюдение за больным артрозом в 3 стадию осуществляет травматолог-ортопед, который принимает решение о целесообразности радикального вмешательства. Такое решение принимается часто, так как эндопротезирование — единственный выход для реабилитации пациента.
Лечение артроза
Лечение проводится консервативно или хирургически. Консервативное лечение, помимо стационара, может проводиться в амбулаторных или санаторно-курортных условиях. Оно направлено на восстановление кровообращения в структурах пораженного сустава. Включает назначение обезболивающих препаратов, адренокортикоидных гормонов, хондропротекторов
Важное место занимают физиолечение, ЛФК, массаж. При неэффективности консервативной терапии может рассматриваться возможность артродеза или артропластики
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
| 1 | Диклофенак натрия (Вольтарен) — нестероидный противовоспалительный препарат. |
Таблетки, покрытые кишечнорастворимой оболочкой, необходимо принимать до еды целиком, запивая водой. Начальная доза препарата для взрослых составляет 100-150 мг в сутки. Суточная дозировка делится на несколько приемов. Если необходимо предотвратить утреннюю скованность или ночную боль, вместе с приемом препарата назначают Диклофенак натрия в виде суппозиториев перед сном; суммарная суточная доза не должна превышать 150 мг.
Покрытые оболочкой таблетки, необходимо проглатывать целиком, лучше во время приема пищи. Для взрослых рекомендуемая начальная доза — 100 мг в сутки.
Суппозитории ректальные для взрослых рекомендуется начальная дозировка в размере 100-150 мг в сутки. В более легких случаях болезни или при длительной терапии может быть достаточно 75-100 мг в сутки. Кратность применения — 2-3 раза. Если необходимо предотвратить утреннюю скованность или ночную боль, вместе с приемом препарата назначают Диклофенак натрия в виде суппозиториев перед сном; суммарная суточная доза не должна превышать 150 мг.
Раствор для в/м введения Диклофенак натрия вводится глубоким инъекционным путем в область ягодицы. Не рекомендуется вводить Диклофенака натрия больше 2 дней подряд. Если необходимо, можно продолжать лечение Диклофенаком натрия в форме ректальных суппозиториев или таблеток.
Во избежании повреждений нерва и прочих тканей, необходимо глубоко вводить препарат внуть мышцы в верхнюю часть ягодицы. Доза обычно составляет 75 мг (содержимое 1 ампулы) 1 раз/сут.
| 2 | Глюкозамин + Хондроитин сульфат (Терафлекс) — противовоспалительное, хондропротективное средство. |
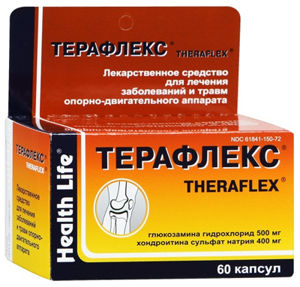
Дозировка: препарат принимается внутрь, за 20 мин. до приема пищи, запивается 1 стаканом жидкости. Рекомендуемая дозировка для взрослых составляет 2 капсулы 2-3 раза в сутки. Период лечения равен 1-2 месяцам. Если необходимо, можно повторить курс.
| 3 | Диацереин (противовоспалительный препарат, хондропротектор). |
Дозировка: принимается препарат после еды, внутрь. Нужно проглатывать капсулы целиком, не разжевывая, запивая водой, по 50 мг 2 раза в сутки. Диацереин в первые две недели может способствовать ускорению транзита в кишечнике. Рекомендовано начинать лечение с 1 капсулы в день в вечернее времяна протяжении 4 недель. После дозировка увеличивается до 100 мг в сутки.
| 4 | Триамцинолона ацетонид (Кеналог) — ГКС для инъекций — депо-форма. |
Для лечения артроза используется метод внутрисуставного введения лекарства. Дозировка определяется исходя из тяжести симптомов и размеров суставов.
При заболевании мелких суставов принимают до 10 мг. Для суставов средних размеров принимают 20 мг. Крупные суставы лечатся 20-40 мг. препарата.
Если поражены несколько суставов, суммарная дозировка препарата не должна превышать 80 мг. Если есть необходимость в меньшей дозировке необходимо использовать Кеналог 10 мг/мл. Чтобы обеспечить скорейшее пресечение симптомов, препарат 40 мг/мл вводится вместе с местным анестетиком. Перед тем, как провести инъекцию область для введения необходимо тщательно подготовить. Повторно применять препарат можно не раньше чем через 2 недели.
Длительность использования препарата зависит от степени заболевания и его характера, это определяет врач. В случае, если по прошествии 3-5 инъекций нет улучшений, необходимо отменять данный препарат и заменить его другой формой лечения.
Методы лечения болезни
Заболевания опорно-двигательного аппарата требуют комплексного подхода. Лечение должно быть направлено на купирование боли, устранение воспалительного очага, восстановление тканей, предупреждая дальнейшее разрушение суставов и сухожилий. Терапия реберно-позвоночных артрозов включает следующие меры:
- Использование лекарственных препаратов.
- Физиопроцедуры.
- Мануальная терапия.
- Массаж.
- Посещение санитарно-курортных учреждений.
- Народная медицина.
Медикаментозное лечение
Чтобы облегчить боль и воспаление в поврежденных областях, пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты. Их действие направлено на снижение болевого синдрома, устранение воспаления и отека тканей. Продолжительность приема таких препаратов зависит от стадии заболевания, клинической картины и не оказывает негативного воздействия на другие органы и системы. Использовать нестероидные противовоспалительные средства можно на любой стадии болезни, но наибольшая эффективность от такой терапии отмечается, когда сустав еще не деформирован.
Хотя видео о лечении остеохондроза, все изложенные принципы актуальны и для темы этой статьи:
Широко применяется в терапевтических целях лекарственные препараты для наружного применения. Они нормализуют кровообращение в тканях, улучшают их питание, устраняют воспаление, отеки, боль. В эту категорию входят мази и гели. Самая оптимальная для эффективного использования гелей, мазей — начальная и средняя стадии патологии. Как только суставы начинают претерпевать дистрофические изменения, результат от такого лечения сводится к нулю.
При сильных мышечных спазмах больному назначаются миорелаксанты для снятия напряжения, расслабления тканей в поврежденных болезнью местах. Для восстановления хрящевых структур используются хондропротекторы. В их составе содержатся хондроитин и глюкозамин, которые по своим свойствам близки к натуральным суставным структурам. Эти лекарства призваны укреплять и защищать больное сочленение, стимулируя его восстановление и регенерацию.
Физиотерапия и ЛФК при реберных артрозах
Физиотерапия и физические упражнения укрепляют мышцы сочленений, увеличивают их выносливость. Они способствуют снижению массы тела, чем сокращают нагрузку на суставы. Посильные занятия спортом, физическая активность благоприятствуют восстановлению хрящевой ткани, что помогает бороться с болезнью. После занятий лечебной физкультурой мышцам необходимо расслабиться, поэтому больному потребуются курсы массажа.
Физиотерапевтические методики при реберно-поперечном артрозе:
- лазерная терапия. Под воздействием лазерного луча, действующего на область локализации воспаления, удается иссечь поврежденные ткани и купировать очаг разрушения сустава. Боль и отек постепенно проходят. Чтобы процесс не возобновился, больному необходимы систематический диагностический контроль, прием хондропротекторов;
- магнитотерапия. Методика аналогична лазерному лечению, за исключением того, что действующим механизмом в ней выступает магнит;
- ультразвук и фонофорез;
- гальванизация;
- иглотерапия. Относится к мануальной терапии. Этого недостаточно для полного исцеления. Используется в комплексе с другими технологиями.
Наибольший терапевтический эффект от таких методик достигается при лечении больного в санитарно-курортных условиях. Так пациент может комплексно подходить к проблеме. Методы мануального лечения, фито- и гирудотерапии пока недостаточно изучены, поэтому не рекомендуются в качестве самостоятельных терапевтических методик.
Радикальные методы лечения
Когда в суставах уже начинаются деформации, консервативная медицина не в состоянии бороться с артрозом. Больному показано оперативное лечение. При несложных случаях деформации, дистрофии из поврежденного сочленения иссекаются фрагменты разрушенного хряща. После операции воспалительный процесс удается купировать.
Если дистрофические изменения слишком выражены, то хирургическое лечение проводится эндопротезированием с заменой деформированного костного соединения на искусственное. После радикального лечения наступает период реабилитации, включающий прием медикаментов, лечебную физкультуру, соблюдение диеты, профилактические мероприятия.
Профилактические меры
О том, что болезнь проще предупредить, чем вылечить, осведомлены люди всех возрастных групп, за исключением совсем маленьких детей. Если разрушение сустава уже началось, обратить вспять процесс невозможно. Но по силам каждому остановить его прогрессирование. И для этого нужно соблюдать элементарные правила:
- двигаться в достаточном объеме. Необязательно активно заниматься спортом. Мало того, при артрозе 1 степени большинство видов спорта противопоказаны. Но прогулки, утренняя зарядка, лечебная гимнастика ревматологами одобряются. Движение улучшает кровоснабжение, которое обеспечивает суставы всеми необходимыми веществами;
- питаться умеренно, но без диет, следить за собственным весом, избегать авитаминозов и бытового обезвоживания: полтора литра воды в день (но не после еды, а незадолго до) должны быть выпиты обязательно;
- избегать чрезмерных нагрузок на сочленения. Если вам предстоит долгий путь, периодически присаживайтесь, расслабляйтесь и давайте суставам отдохнуть;
- не переохлаждаться. Зимой ноги и таз должны быть утеплены в такой степени, чтобы путешествие по морозу было комфортным;
- покупать только обувь с удобной колодкой. Особенно это касается женщин: если диагностирована начальная стадия артроза, нужно немедленно отказаться от высоких каблуков и узких туфель.
Но главное – каждый день регулярно проделывать прописанный врачом комплекс упражнений лечебной физкультуры. Пропустить их можно лишь при обострении артроза. Однако если болей нет, старайтесь больше ходить, потряхивать конечностями, выполнять упражнение, известное, как «велосипед», крутить суставы во всех направлениях, которые запланированы природой. Стоит научиться расслаблять мускулатуру и снимать избыточную нагрузку с сочленений – и артроз не будет дальше развиваться, приближая необходимость оперативного вмешательства.
Стадии и степени артроза
По интенсивности артрозных изменений различают 4 стадии заболевания:
- 1 стадия – с незначительным разволокнением хряща (нарушение структуры и функциональности у коллагеновых волокон). На рентгеновском снимке практически не видна.
- 2 стадия – разволокнение хрящевой ткани в просвете сустава составляет до 50%. Он покрывается трещинами, в области поврежденного соединения появляется легкая болезненность. На рентгене появляются остеофитные комплексы; суставная щель незначительно сокращает свои размеры.
- 3 стадия – поражение хряща почти доходит до костного основания, резко сокращается суставная щель.
- 4 стадия – хрящ поврежден полностью, что приводит к частичному или полному перерождению синовиальной жидкости, истиранию костных тканей друг о друга и деформации соединения. В некоторых участках развиваются склерозные изменения. Крайним проявлением артроза является сращение суставных тканей с окостенением структур и полной потерей подвижности.
В некоторых источниках 1 и 2 стадию объединяют в одну.
С прогрессом симптоматики страдает двигательная активность человека. С учетом нарушений функциональной работоспособности сустава выделяют 4 степени возможного развития патологии:
- 0 степень – подвижность и работоспособность сохраняются в полном объеме;
- 1 степень – пациент сохраняет способность к самообслуживанию и проявлению социальной активности, но при этом не в состоянии заниматься трудовой деятельностью;
- 2 степень – к нарушению трудовой деятельности добавляется затруднения в проявлении социальной активности
- 3 степень – ограничены или полностью невозможны все виды деятельности: трудовая, социальная и самообслуживание; пациент нуждается в постоянном уходе.