Железодефицитная анемия
Содержание:
Железодефицитная анемия симптомы
Железодефицитная анемия у взрослых имеет широкий спектр клинических симптомов, и степень их проявления напрямую зависит от выраженности недостатка железа.
Если у больного наблюдается умеренное снижение количества железа, то он долгое время сохраняет трудоспособность и те или иные симптомы появляются только при избыточной физической активности.
Клинические проявления железодефицитной анемии довольно многообразны, но все их можно отнести к одному из двух основных синдромов – анемическому и синдрому сидеропении. Симптомы, входящие в состав анемического синдрома обусловлены возникшей в результате железодефицитной анемии гипоксией. Проявления синдрома сидеропении возникают в результате недостатка тканевого железа и понижения активности цитохромоксидазы. Кроме этих проявлений больной обычно предъявляет жалобы, характерные для основного заболевания, на фоне которого возникла железодефицитная анемия.
Характерным признаком наступления анемического синдрома является возникновение общей слабости, снижения работоспособности, сонливости, головокружения, шума в ушах, ощущения учащенного сердцебиения и одышки, различных степеней нарушения сознания, озноба и повышенной раздражительности. Частой жалобой пациентов с железодефицитной анемией является выраженная мышечная слабость, возникновение которой не связано с физической активностью.
Объективными признаками железодефицитной анемии, которые заметны уже при первичном осмотре пациента являются: появление выраженной бледности кожных покровов или/и слизистых оболочек, одутловатость лица, выраженная пастозность дистальных отделов нижних конечностей, учащение частоты сердечных сокращений при физической нагрузке, понижение артериального давления и появление аускультативного систолического шума в точке выслушивания верхушки сердца.
Характерными жалобами железодефицитной анемии, которые относятся к синдрому сидеропении, являются: отсутствие аппетита, извращение вкусовых предпочтений (желание употреблять в пищу мел, песок, глину) и обоняния (желание вдыхать пары бензина, ацетона и выхлопных газов), боль при глотании как твердой, так и жидкой пищи (симптом Пламмера-Винсона). При объективном обследовании пациента с сидеропеническим синдромом выявляются трофические нарушения кожных покровов и слизистых оболочек — сухость, шелушение кожи, поперечная исчерченость ногтевых пластин, выпадение волос, заеды в углах рта, трещины и афтозные изменения на поверхности языка.
К основным вариантам течения железодефицитной анемии относятся: ранний хлороз, хроническая железодефицитная анемия и железодефицитная анемия во время беременности.
Особенностью раннего хлороза является то, что проявления железодефицитной анемии возникают в период полового созревания и более характерны для девушек. Дефицит железа наступает по двум причинам – в результате повышенного расхода на рост мышечной ткани и в результате кровотечения во время менструаций. Уже при первичном осмотре подростка можно заподозрить наличие проявлений раннего хлороза: кожные покровы бледные, пастозные, отмечается отечность лица и нижних конечностей. Частой жалобой таких пациенток является снижение аппетита и частые запоры.
Хроническое течение железодефицитной анемии более характерно для женщин и обусловлено регулярными менструальными кровотечениями. У мужчин причиной хронической анемии может быть желудочно-кишечное кровотечение в объеме более 100 мл/сутки. Следует учитывать, что скрытые желудочные кровотечения могут быть причиной анемии, поэтому всем пациентам с железодефицитной анемией показано инструментальное исследование органов желудочно-кишечного тракта (эзофагогастроскопия, колоноскопия, ректороманоскопия, рентгеноскопия желудка и ирригоскопия). Часто симптомы, свидетельствующие о гипоксии и сидеропении, уходят на второй план и первичными жалобами больного являются проявления основного заболевания, которое послужило первопричиной возникновения анемии.
Железодефицитная анемия у беременных женщин является частой патологией и обусловлена она несбалансированным питанием будущей матери в условиях повышенного расходования железа. Также частой причиной снижения уровня железа в крови беременной женщины являются инфекционные заболевания, в связи с чем, рекомендуется санировать все хронические очаги инфекции во время планирования беременности. Для беременных женщин характерны жалобы, свидетельствующие о наступлении гипоксии, нежели признаки сидеропенического синдрома.
Причины железодефицитной анемии
Причиной дефицита железа в организме может быть:
- недостаточное поступление железа с пищей;
- повышение потребности организма в железе;
- врожденный недостаток железа в организме;
- нарушение всасывания железа;
- нарушение синтеза трансферрина;
- повышенная кровопотеря;
- алкоголизм;
- применение лекарственных препаратов.
Недостаточное поступление железа с пищей
Основными причинами недостаточного поступления железа в организм являются:
- длительное голодание;
- вегетарианство;
- однообразная диета с малым содержанием животных продуктов.
при условии, что мать не страдает железодефицитным состоянием
Повышенные потребности организма в железе
ввиду отсутствия менструальных кровотечений Причины повышенной потребности в железе у беременных женщин
| Причина | Примерное количество расходуемого железа |
| Увеличение объема циркулирующей крови и количества эритроцитов | 500 мг |
| Железо, передаваемое плоду | 300 мг |
| Железо, входящее в состав плаценты | 200 мг |
| Кровопотеря во время родов и в послеродовом периоде | 50 – 150 мг |
| Железо, теряемое с грудным молоком за весь период кормления | 400 – 500 мг |
грудного вскармливания
Врожденный недостаток железа в организме
Причиной врожденного дефицита железа в организме может быть:
- тяжелая железодефицитная анемия у матери;
- многоплодная беременность;
- недоношенность.
Нарушение всасывания железа
кишечникаК уменьшению всасывания железа в двенадцатиперстной кишке может привести:
- Энтерит – воспаление слизистой оболочки тонкого кишечника.
- Целиакия – наследственное заболевание, характеризующееся непереносимостью белка глютена и связанным с этим нарушением всасывания в тонком кишечнике.
- Helicobacter Pylori – инфекционный агент, поражающий слизистую оболочку желудка, что, в конечном итоге, приводит к уменьшению секреции соляной кислоты и нарушению всасывания железа.
- Атрофический гастрит – заболевание, связанное с атрофией (уменьшением размеров и функции) слизистой оболочки желудка.
- Аутоиммунный гастрит – заболевание, вызванное нарушением работы иммунной системы и выработкой антител к собственным клеткам слизистой оболочки желудка с последующим их разрушением.
- Удаление желудка и/или тонкой кишки – при этом уменьшается как количество образуемой соляной кислоты, так и функциональная площадь двенадцатиперстной кишки, где происходит всасывание железа.
- Болезнь Крона – аутоиммунное заболевание, проявляющееся воспалительным поражением слизистой оболочки всех отделов кишечника и, возможно, желудка.
- Муковисцидоз – наследственное заболевание, проявляющееся нарушением секреции всех желез организма, в том числе слизистой оболочки желудка.
- Рак желудка или двенадцатиперстной кишки.
Повышенная кровопотеря
Причиной хронической кровопотери может быть:
- язва желудка или двенадцатиперстной кишки;
- геморрой;
- неспецифический язвенный колит (воспаление слизистой толстого кишечника);
- болезнь Крона;
- полипоз кишечника;
- распадающиеся опухоли желудочно-кишечного тракта (и другой локализации);
- грыжа пищеводного отверстия диафрагмы;
- эндометриоз (разрастание клеток внутреннего слоя стенки матки);
- системная красная волчанка;
- системный васкулит (воспаление кровеносных сосудов различной локализации);
- сдача крови донорами более 4 раз в год (300 мл донорской крови содержат около 150 мг железа).
Применение лекарственных препаратов
Препаратами, которые могут вызвать дефицит железа в организме, являются:
- Нестероидные противовоспалительные средства (аспирин и другие). Механизм действия данных препаратов связан с улучшением текучести крови, что может привести к появлению хронических внутренних кровотечений. Кроме того, они способствуют развитию язвы желудка.
- Антациды (Ренни, Алмагель). Данная группа препаратов нейтрализует или уменьшает скорость выделения желудочного сока, содержащего соляную кислоту, необходимую для нормального всасывания железа.
- Железосвязывающие препараты (Десферал, Эксиджад). Данные препараты обладают способностью связывать и выводить из организма железо, причем как свободное, так и входящее в состав трансферрина и ферритина. В случае передозировки возможно развитие железодефицитного состояния.
Лечение железодефицитной анемии
Диета при железодефицитной анемии
Примерное содержание железа в различных продуктах питания
| Название продукта | Содержание железа в 100 г продукта |
| Продукты животного происхождения | |
| Печень свиная | 20 мг |
| Печень куриная | 15 мг |
| Печень говяжья | 11 мг |
| Яичный желток | 7 мг |
| Мясо кролика | 4,5 – 5 мг |
| Баранина, говядина | 3 мг |
| Куриное мясо | 2,5 мг |
| Творог | 0,5 мг |
| Коровье молоко | 0,1 – 0,2 мг |
| Продукты растительного происхождения | |
| Плоды шиповника | 20 мг |
| Морская капуста | 16 мг |
| Чернослив | 13 мг |
| Гречка | 8 мг |
| Семена подсолнечника | 6 мг |
| Смородина черная | 5,2 мг |
| Миндаль | 4,5 мг |
| Персик | 4 мг |
| Яблоки | 2,5 мг |
Лечение железодефицитной анемии медикаментами
внутривенное или внутримышечноенапример, после удаления части двенадцатиперстной кишкипри массивной кровопотере Медикаментозная терапия железодефицитной анемии
| Название препарата | Механизм лечебного действия | Способ применения и дозы | Контроль эффективности лечения |
| Гемофер пролонгатум | Препарат сульфата железа, восполняющий запасы данного микроэлемента в организме. | Принимать внутрь, за 60 минут до или через 2 часа после еды, запивая стаканом воды. Рекомендуемые дозы:
Перерыв между двумя последующими приемами железа должен составлять не менее 6 часов, так как в этот период клетки кишечника невосприимчивы к новым дозам препарата. Длительность лечения – 4 – 6 месяцев. После нормализации уровня гемоглобина переходят на поддерживающую дозу (30 – 50 мг/сутки) еще на 2 – 3 месяца. |
Критериями эффективности лечения являются:
Данные критерии используются для контроля эффективности лечения всеми препаратами железа. |
| Сорбифер Дурулес | Одна таблетка препарата содержит 320 мг сульфата железа и 60 мг аскорбиновой кислоты, которая улучшает всасывание данного микроэлемента в кишечнике. | Принимать внутрь, не разжевывая, за 30 минут до еды, запивая стаканом воды. Рекомендуемые дозы:
После нормализации уровня гемоглобина переходят на поддерживающую терапию (20 – 50 мг 1 раз в сутки). |
|
| Ферро-фольгамма | Комплексный медикамент, который содержит:
Данный препарат назначается женщинам во время беременности (когда повышается риск развития дефицита железа, фолиевой кислоты и витаминов), а также при различных заболеваниях желудочно-кишечного тракта, когда нарушается всасывание не только железа, но и многих других веществ. |
Принимать внутрь, за 30 минут до еды, по 1 – 2 капсулы 2 раза в день. Период лечения – 1 – 4 месяца (в зависимости от основного заболевания). | |
| Феррум Лек | Препарат железа для внутривенного введения. | Внутривенно, капельно, медленно. Перед введением препарат необходимо разбавить в растворе хлорида натрия (0,9%) в пропорции 1:20. Доза и длительность применения определяются лечащим врачом индивидуально в каждом конкретном случае. При внутривенном введении железа высок риск передозировки, поэтому данная процедура должна выполняться только в условиях стационара под контролем специалиста. |
и другие вещества Вещества, влияющие на усвоение железа
| Медикаменты, способствующие всасыванию железа | Вещества, препятствующие всасыванию железа |
|
|
Переливание эритроцитов
Показаниями к переливанию эритроцитов являются:
- массивная кровопотеря;
- снижение концентрации гемоглобина менее 70 г/л;
- стойкое снижение систолического артериального давления (ниже 70 миллиметров ртутного столба);
- предстоящее хирургическое вмешательство;
- предстоящие роды.
Этиология и патогенез
Железодефицитные анемии могут быть обусловлены рядом причин. Повторные кровопотери, даже необильные и скрытые, ведут к потере железа, истощению его резервов в организме и развитию латентного дефицита железа, а затем хронической постгеморрагической Железодефицитной анемии. Причиной кровопотерь часто являются маточные кровотечения, реже жел.-киш., почечные, легочные и др.
Железодефицитная анемия может развиваться под влиянием экзогенных факторов. Так, анемия, связанная с недостатком железа в пище, отмечается у детей, находящихся на однообразном молочном питании, особенно при искусственном вскармливании коровьим или козьим молоком. Для развития Ж. а. у новорожденных может иметь значение дефицит железа у матери во время беременности. В СССР и других экономически развитых странах алиментарная Ж. а. у взрослых встречается редко — при длительной однообразной, преимущественно молочной диете. В развивающихся странах среди необеспеченных слоев населения алиментарная недостаточность может быть причиной анемий гораздо чаще. Другие экзогенные факторы (инфекции, интоксикации, глистные инвазии) влияют на эндогенные механизмы обмена и утилизации железа, что приводит к его перераспределению и развитию относительного дефицита.
Эндогенная недостаточность железа может быть следствием повышенного расхода железа в периоды роста и созревания организма, а также беременности, лактации. Причиной Ж. а. у девушек в пубертатном периоде (ранний, или ювенильный, хлороз) может явиться повышение потребности организма в железе в связи с ростом, появлением менструальных кровотечений, угнетающим действием эстрогенных гормонов на синтез гема. Ж. а. у взрослых женщин обычно связана с маточными кровотечениями (дисфункциональными или на почве фибромиомы матки). Нарушение абсорбции железа и других веществ, важных для кроветворения, происходит также после резекции желудка или части тонкой кишки.
Железодефицитная анемия может быть обусловлена как каждым из перечисленных факторов в отдельности, так и одновременным сочетанием всех или ряда из них. Возможно развитие Ж. а. на фоне хрон, воспалительного процесса, бластоматозов (ранее они объединялись понятием «симптоматические хлоранемии»). В этих случаях, помимо дефицита железа, который носит перераспределительный характер, имеет место миелотоксическое действие основного процесса на гемопоэз.
Патогенез Ж. а. заключается в нарушении синтеза гема из-за недостатка железа в организме и развитии истинного дефицита железа (с истощением его резервов) или в нехватке железа для эритропоэза вследствие перераспределения.
Гейнрих (Н. С. Heinrich, 1970) различает следующие стадии развития дефицита железа: 1) прелатентный дефицит железа, определяемый гистохимически по отсутствию гемосидерина в макрофагах ретикулогистиоцитарной системы костного мозга, а косвенно — на основании повышенной кишечной абсорбции железа; 2) латентный дефицит железа, характеризующийся снижением концентрации сывороточного железа и повышением общей и особенно латентной железосвязывающей способности сыворотки (ОЖСС и ЛЖСС); 3) железодефицитная (гипосидеремическая) анемия с дальнейшим снижением содержания железа в организме и нарушением гемоглобинизации эритроцитов.
Современные представления о патогенезе дефицита железа и развитии Ж. а. опираются на исследования обмена железа в нормальных и патол, условиях. Потеря железа при повторных кровотечениях или недостаточность его всасывания в связи с уменьшением поступления с пищей, а также нарушением абсорбции ведет к уменьшению резервов железа, снижению сывороточного железа и повышению ОЖСС и особенно ЛЖСС с уменьшением процента насыщения переносчика железа— трансферрина (сидерофилина). В результате снижается транспорт железа в костный мозг и уменьшается его включение в клетки эритропоэтического ряда путем микропиноцитоза из ретикулярных клеток или прямой передачи от трансферрина через рецепторные участки ретикулоцитов. При этом снижается поступление в клетку железа, необходимого для синтеза гема.
Следствием нехватки железа для синтеза гема является увеличение протопорфирина в эритроцитах при некоторых формах Ж. а. В условиях дефицита железа резервы его мобилизуются для нужд эритропоэза, что ведет к уменьшению, в частности, костномозгового депо железа. Нарушение образования гема и гемоглобинизации эритробластов является конечной фазой недостаточности эритропоэза, вызванной истинным или перераспределительным дефицитом железа в организме.
Дифференциальная диагностика
Железодефицитную анемию необходимо отличать от других микроцитарных анемий ( Дифференциальная диагностика микроцитарной анемии, вызванной снижением выработки эритроцитов). Если у пациента с микроцитарной анемией наличие дефицита железа было исключено с помощью специальных методов исследования, необходимо подозревать наличие анемии хронического заболевания и структурных аномалий гемоглобина (например, гемоглобинопатии). Клинические признаки, исследование структуры гемоглобина (электрофорез, определение Hb A2), генетическое обследование (например, на предмет альфа-талассемии) могут помочь разграничить данные заболевания.
Осложнения ЖДА
Осложнения возникают при длительном течении анемии без лечения и снижают качество жизни пациента: снижение иммунитета, учащение сердцебиения, которое ведет к сердечной недостаточности; у беременных — повышается риск преждевременных родов и задержки роста плода; у детей- недостаток железа обуславливает задержку роста и развития; редким и тяжелым осложнением является гипоксическая кома; гипоксия из-за недостатка железа осложняет течение уже имеющихся сердечно-легочных заболеваний (ИБС, бронхиальная астма, хроническая ишемия головного мозга и др.) до развития неотложных состояний, таких как острый или повторный инфаркт миокарда и острое нарушение мозгового кровообращения (инсульт).
Анемия: факторы риска
Существует три основных причины, по которым у вас может развиться анемия из-за недостатка эритроцитов:
- Вы не производите достаточно красных кровяных клеток.
- Вы потеряли слишком много крови из-за травмы, менструации или других обстоятельств, которые вызывают кровотечение.
- Ваше тело разрушает эритроциты из-за изменений в вашей иммунной системе.
К факторам риска и связанным с анемией состояниям относятся:
Дефицит железа или витамина В12. Это может произойти, если вы вообще не едите достаточно, придерживаетесь строгой диеты или иногда, если вы вегетарианец / веган, избегающий продуктов животного происхождения (так как это хороший источник железа и витаминов группы В). Ваше тело нуждается в достаточном количестве железа, витамина 12, фолата и других питательных веществ из продуктов, которые вы едите, чтобы производить здоровое количество гемоглобина и эритроцитов.
- Если вы женщина. У женщин анемия развивается в несколько раз чаще, чем у мужчин.
- Сильный дефицит витамина В12, который вызывает пернициозную или мегалобластную анемию. У людей, страдающих этим видом анемии, не усваивается В12 из пищи, они не могут должным образом метаболизировать или использовать его. Из-за этого их тела все еще не могут вырабатывать достаточное количество гемоглобина.
- Старший возраст. Исследования показывают, что люди старше 65 лет более склонны к развитию анемии.
- Беременность также может увеличить риск развития анемии.
- Кандида, которая может изменить то, как вы поглощаете питательные вещества, включая витамины группы В.
- Другие состояния, включая аутоиммунное заболевание (например, волчанку), ВИЧ / СПИД, ревматоидный артрит, заболевание почек или рак, могут вызвать анемию. Если у вас есть проблемы с почками и анемия, ваш эритропоэтин — гликопротеин, который контролирует выработку эритроцитов, может быть отключен. Если ваши почки не вырабатывают достаточно, это может привести к анемии.
- Проблемы с пищеварением, которые нарушают всасывание питательных веществ, такие как воспалительные заболевания кишечника, болезнь Крона или язва.
- Частый прием безрецептурных обезболивающих, особенно аспирина, который блокирует определенные питательные вещества.
- Иногда анемия наследуется и, следовательно, менее вероятна из-за факторов образа жизни или вашей диеты. К таким случаям относятся: апластическая анемия (организм не вырабатывает достаточное количество красных кровяных клеток), заболевания костного мозга, такие как лейкемия и миелофиброз, гемолитическая анемия (эритроциты разрушаются быстрее, чем может заменить их костный мозг), или серповидно-клеточная анемия (с дефектом форма гемоглобина, которая производит эритроциты, которые не могут использоваться, и заставляет клетки крови преждевременно умирать). Генетическое заболевание, называемое дефицитом G6PD, также может способствовать анемии ().
- Талассемия является еще одним заболеванием, которое может привести к анемии. Это наследственное заболевание крови характеризуется меньшим количеством эритроцитов и меньшим количеством гемоглобина в организме, чем обычно, что может вызвать анемию.
Заключительные мысли
В статье мы рассмотрели симптомы анемии у женщин, внешние признаки, а также поняли – что такое анемия, факторы риска развития этого состояния.
Если вы наблюдаете у себя два или более из перечисленных симптомов и/или находитесь хотя бы в одной из указанных зон риска, вам следует обязательно провести лабораторную диагностику анемии. Обычно это общий анализ крови, анализ на ферритин, трансферрин, сывороточное железо и другие минералы, а также витамины B12 и B9 (фолиевая кислота).
О профилактике и лечении анемии методами натуропатии читайте в следующей статье.
Вам также будет интересно:
Фенилаланин – что это такое, польза для организма человека
Рецепты овощных соков из моркови
10 естественных способов как эффективно понизить холестерин в крови
Влияние роста на здоровье
Витамин B12: дозировка и как принимать
Симптомы железодефицитной анемии
Клиническая картина на первом этапе обычно себя не проявляет, латентный (скрытый) период болезни дает незначительные изменения (в основном, за счет кислородного голодания тканей), которые четких симптомов еще не обозначили. Циркуляторно-гипоксический синдром: слабость, тахикардия при физическом напряжении, иногда звон в ушах, кардиалгии – многие люди предъявляют подобные жалобы. Но мало кому придет в голову сдавать биохимический анализ крови, где в числе других показателей будет значиться сывороточное железо. И все же на этой стадии можно заподозрить развитие ЖДА, если появляются проблемы с желудком:
- Пропадает желание употреблять пищу, человек делает это скорее по привычке;
- Вкус и аппетит становятся извращенными: хочется вместо нормальной еды попробовать зубной порошок, глину, мел, муку;
- Появляются трудности с проглатыванием пищи и какие-то неопределенные и непонятные ощущения дискомфорта в эпигастрии.
- Температура тела может повышаться до субфебрильных значений.
Ввиду того, что в начальной стадии болезни симптомы могут отсутствовать или проявляться слабо, в большинстве случаев люди не обращают на них внимания до развития сидеропенического синдрома. Разве что на каком-нибудь профосмотре обнаружится снижение гемоглобина и врач начнет выяснять анамнез?
Признаки сидеропенического синдрома уже дают основания предположить железодефицитное состояние, поскольку клиническая картина начинает приобретать характерную для ЖДА окраску. Первой страдает кожа и ее дериваты, чуть позже по причине постоянной гипоксии в патологический процесс вовлекаются внутренние органы:
- Кожа сухая, шелушиться на руках и ногах;
- Слоящиеся ногти — плоские и тусклые;
- Заеды в уголках рта, трещины на губах;
- Слюнотечение по ночам;
- Волосы секутся, плохо растут, теряют естественный блеск;
- Болит язык, на нем появляются морщины;
- Малейшие царапины заживают с трудом;
- Низкая сопротивляемость организма инфекционным и другим неблагоприятным факторам;
- Слабость в мышцах;
- Слабость физиологических сфинктеров (недержание мочи при смехе, кашле, натуживании);
- Гнездная атрофия по ходу пищевода и желудка (эзофагоскопия, фиброгастродуоденоскопия — ФГДС);
- Императивные (внезапное желание, которое трудно сдерживать) позывы к мочеиспусканию;
- Плохое настроение;
- Непереносимость душных помещений;
- Сонливость, вялость, отечность лица.
Железо в организме человека
Железодефицитная анемия (ЖДА) наиболее часто встречающаяся форма из всех ныне известных анемий, что обусловлено большим количеством причин и обстоятельств, способных привести к недостатку железа, который повлечет различные небезопасные для организма нарушения.
Железо (феррум, Fe) является очень важным элементом для обеспечения нормальной жизнедеятельности человеческого организма.
У мужчин (среднего роста и веса) его содержится приблизительно 4 – 4,5 грамма:
- 2,5 – 3,0 г находится в геме Hb;
- в тканях и паренхиматозных органах откладывается про запас от 1,0 до 1,5 г (ок. 30%), это резерв – ферритин;
- миоглобин и дыхательные ферменты забирают на себя 0,3 – 0,5 г;
- некоторая доля присутствует в транспортирующих феррум белках (трансферрин).
Ежедневные потери у лиц мужского пола, безусловно, тоже имеют место: каждый день через кишечник уходит около 1,0- 1,2 г железа.
У женщин картина несколько иная (и не только из-за роста и веса): содержание железа у них находится в пределах 2,6 – 3,2 г, депонируется только 0,3 г, а потери не только ежедневные через кишечник
Теряя во время месячных 2 мл крови, женский организм расстается с 1 г этого важного элемента, поэтому понятно, почему такое состояние, как железодефицитная анемия, чаще случается у лиц женского пола
У детей показатели гемоглобина и содержащегося в нем железа меняются с возрастом, однако, в целом, до года жизни они заметно ниже, а у детей и подростков до 14 лет приближаются к женской норме.
метаболизм железа в организме (схема: myshared, Ефремова С.А.)
Причины, недостатки, нарушения…
Чтобы читателю было понятна важная роль железа и гемоглобина, попытаемся, употребляя часто слова «причина», «недостаток» и «нарушения», описать взаимосвязь различных процессов, которая составляет сущность ЖДА:
-
За главную причину развития железодефицитных состояний, понятное дело, принят дефицит железа;
- Недостаток данного химического элемента приводит к тому, что его не хватает для завершения заключительной стадии синтеза гема, отбирающего железо из резервного гемопротеина – ферритина, у которого Fe тоже должно быть достаточно, чтобы иметь возможность отдавать. Если железосвязывающий белок ферритин содержит железа менее 25 %, значит, элемент к нему по каким-то причинам не добрался;
- Недостаток синтеза гемов влечет нарушение продукции гемоглобина (не хватает гемов, чтобы образовать молекулу гемоглобина, которая состоит из 4 гемов и белка глобина);
- Нарушение синтеза Hb оборачивается тем, что часть красных клеток крови выходит из костного мозга без него (гипохромный тип анемии), а, стало быть, не способна в полной мере выполнять свои задачи (доставлять тканям кислород, которому не с чем связываться);
- В результате недостатка гемопротеина Hb в крови наступает гипоксия тканей и развивается циркуляторно-гипоксический синдром. Кроме этого, недостаток Fe в организме нарушает синтез тканевых ферментов, что не лучшим образом влияет на метаболические процессы в тканях (трофические нарушения кожных покровов, атрофия слизистой ЖКТ) – появляются симптомы железодефицитной анемии.
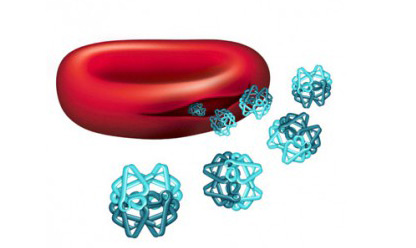
эритроцит и молекулы гемоглобина
Таким образом, причиной этих нарушений является дефицит железа и недостаток его в резерве (ферритин), что затрудняет синтез гема и, соответственно, продукцию гемоглобина. Если образованного в костном мозге гемоглобина будет не хватать, чтобы заполнить молодые эритроциты, то кровяным тельцам ничего не останется, как покинуть «место рождения» без него. Однако, циркулируя в крови в таком неполноценном состоянии, красные клетки крови не смогут обеспечить ткани кислородом, и те будут испытывать голодание (гипоксия). А все начиналось с дефицита железа…