Как лечится гемолитическая анемия и ее симптомы
Содержание:
Гемолитическая анемия: суть и виды
Симптоматика заболевания для всех ее видов одинакова. Поэтому определение большего количества информации возможно исключительно по полностью собранным данным того, как протекает болезнь, и по исследованием анализов больного.
Начинать лечить заболевание необходимо после установления всех особенностей ее развития. Но такой подход используется крайне редко за счет того, что к распадаются слишком быстро, поэтому предпринимать что-то нужно часто еще до постановки окончательного диагноза.
Первым делом доктора стараются обеспечить жизненные функции организма больного. Делают это путем переливания крови, также используют плазмаферез. Нередко помогают при гемолитической анемии препараты антибактериальной и гормональной группы.
По своей сути болезнь является совокупностью признаков скорого самоуничтожения кровяных телец наряду с их компенсаторным продуцированием.
Первые признаки проявляются через увеличение селезенки, кальцинацию в желчных протоках и других. Вторая группа признаков заключается в увеличении числа ретикулоцитов, формировании источников кроветворения, находящихся не в костном мозгу и другие.
Данное заболевание встречается довольно редко, но в то же время является самостоятельным диагнозом. Есть несколько вариантов причин, которые могут вызвать его. По тому, что спровоцировало развитие болезни, различают типы:
- Эритроцитарная ( наследственная), которая проявляется вследствие наследственных нарушений структуры кровяных телец, а именно неправильно сформированный цистоскелет клетки или молекула гемоглобина либо недостаточное количество необходимых ферментов клетки;
- Неэритроцитарная (приобретенная), которая спровоцирована исключительно внешними факторами, такими, как инфекции, механические травмы, снижение иммунитета и другие.
В свою очередь, если она передалась по родственным связям, то делится еще на несколько подвидов, а именно:
- наследственный сфероцитоз, который возникает, как следствие нарушения оболочки кровяных телец. Часто такой вид болезни настигает больного после хирургического вмешательства, которое было проведено на селезенке, а именно направлено на ее удаление ;
- недостаток глюкозо-6-фосфатдегидрогеназы, который возникает из-за аномалий в структуре фермента кровяного тельца;
- серповидноклеточная, которая сопровождается точечными генными изменениями и выражается сильными болями, являющиеся гемолитическими кризами;
- талассемии, которая вызвана атрофированием альфа-цепи в молекукле глобина либо полное отсутствие данной части в эритроците либо редуцирование бета-цепи.
Гемолитические анемии приобретенные в процессе жизни делятся на аткие 2 категории:
- иммунная- заболевание распада кровяных телец, вызванный иммунными факторами;
- неимунная
Имунные разделяют на несколько типов:
- аллоимуенные – антитела к антигенам самих кровяных телец или уже кровяные тельца с антигенами попадают в организм больного из вне;
- трансимунные – развивается в утробе матери, когда ее антитела проходят через плаценту, вызывая болезнь;
- гетероимунные – на кровяных тельцах больного развиваются новые антигены, что наиболее часто вызывается нарушениями, когда на клетке крови формируется антиген;
- аутоиммунные, которые также имеют свои подвиды.
Последний диагностируется у взрослых и имеет свою классификацию по виду антител, сформировавшихся во время развития заболевания:
- с антителами теплового класса;
- с холодовыми антителами.
Первый тип данного нарушения проявляется, когда температура воздуха достигает 37 градусов Цельсия и больше. Второму типу характерно проявление, когда градусник показывает менее 4 градусов тепла по Цельсию. В данном типе явно выражено влияние внешней среды, а именно температуры воздуха, на состояние кровяных телец.
Диагностика аутоиммунной гемолитической анемии
АИГА предполагается у больных с гемолитической анемией, особенно при выраженных симптомах и наличии других характерных проявлений. Рутинные лабораторные тесты обычно подтверждают наличие внесосудистого гемолиза (например, отсутствие гемосидеринурии, нормальный уровень гаптоглобина), если анемия не проявляется внезапно и интенсивно или ее причиной является ПНГ. Типичными особенностями являются сфе-роцитоз и высокий показатель МСНС.
АИГА диагностируется при определении аутоантител с помощью прямого ан-тиглобулинового теста (Кумбса). Анти-глобулиновая сыворотка добавляется к отмытым эритроцитам больного; наличие агглютинации указывает на присутствие иммунолобулина, обычно IgG, или СЗ-компонента комплемента, связанных с поверхностью эритроцита. Чувствительность теста для АИГА около 98 %. Если титр антител очень низкий или если антителами являются IgA и IgM, возможны ложноотрицательные результаты тестов. В целом интенсивность прямого антиглобулинового теста коррелирует с числом молекул IgG или С3-компонента комплемента, связанных с мембраной эритроцита, и ориентировочно со степенью гемолиза. Непрямой антиглобулиновый тест (Кумбса) состоит в смешивании плазмы больного с нормальными эритроцитами для определения наличия антител в плазме. Позитивный непрямой антиглобулиновый тест и негативный прямой обычно указывает на наличие аллоантител, вызванных беременностью, предварительными трансфузиями или перекрестной реактивностью лектинов, а не наличием аутоиммунного гемолиза. Необходимо учитывать, что само по себе обнаружение тепловых антител не определяет наличие гемолиза, так как 1/10 000 нормальных доноров крови имеет позитивный тест на эти антитела.
При установлении с помощью теста Кумбса диагноза аутоиммунной гемолитической анемии необходимо произвести дифференциальную диагностику между гемолитической анемией с тепловыми антителами и болезнью с Холодовыми агглютининами, так же как и определить механизм, ответственный за гемолитическую анемию с тепловыми антителами. Эта диагностика часто может быть выполнена с помощью прямой антиглобулиновой реакции. Возможны три варианта:
- реакция позитивна с анти-lgG и негативна с анти-СЗ. Эта модель типична при идиопатической аутоиммунной гемолитической анемии, а также при лекарственном или метилдопа типе аутоиммунной гемолитической анемии, обычно при гемолитической анемии с тепловыми антителами;
- реакция позитивна с анти-lgG и анти-СЗ. Эта модель типична в случаях с СКВ или идиопатической аутоиммунной гемолитической анемии с тепловыми антителами и реже при лекарственно-ассоциированных случаях;
- реакция позитивна с анти-СЗ и негативна с анти-lgG. Это проявляется при идиопатической аутоиммунной гемолитической анемии с тепловыми антителами, когда имеются IgG низкой аффинности, в отдельных лекарственно-ассоциированных случаях, при болезни Холодовых агглютининов, пароксизмальной холодовой гемоглобинурии.
Другие диагностические исследования, применяемые при аутоиммунной гемолитической анемии, обычно не дают определенного результата. При болезни Холодовых агглютининов эритроциты агглютинируют в мазках крови, и автоматические анализаторы часто определяют повышение индекса MCV и ложно низкие уровни гемоглобина. После согревания рук и последующего пересчета результатов показатели изменяются в сторону их нормализации. Дифференциальная диагностика между гемолитической анемией с тепловыми антителами и болезнью Холодовых агглютининов может быть произведена с помощью определения температуры, при которой прямой антиглобулиновый тест является позитивным. Если тест позитивен при температуре > 37 °С, это указывает на гемолитическую анемию с тепловыми антителами, тогда как позитивный тест при низкой температуре указывает на болезнь Холодовых агглютининов.
Если подозревается наличие ПХГ, необходимо выполнить тест Доната — Ландштейнера, который является специфичным для ПХГ. Рекомендуется проведение лабораторных тестов на сифилис.
Почему возникает
К сожалению, даже определение вида гемолиза не всегда дает возможность предотвратить его прогрессирование у больных с данным диагнозом. Причины возникновения каждого из видов этого заболевания не всегда могут быть устранены, что и становится фактором усугубления симптоматики. Поэтому в отношении гемолитической анемии достаточно знать общие причины, которые потенциально способны вызвать или усилить гемолиз, независимо от его вида и происхождения. А они могут быть такими:
- Генетические и наследственные дефекты хромосом, которые кодируют информацию о структуре, ферментативной активности и правильности синтеза эритроцитов либо гемоглобина плода, ребенка или взрослого человека. В большинстве случаев аномальные гены передаются от здоровых или больных родителей, но не всем детям. Таким образом, врожденная гемолитическая анемия характеризуется избирательностью возникновения;
- Аутоиммунные и системные заболевания, проявляющиеся распространенным поражением соединительной ткани и сосудистого пространства (ревматоидный артрит, ревматизм, системная красная волчанка, различные варианты васкулита, тромбоцитопеническая пурпура, гломерулонефрит, склеродермия);
- Заболевания системы крови в виде различных типов лейкоза;
- Перенесенные вирусные и бактериальные инфекции любой локализации в острой или хронической форме;
- Опасные инфекционные заболевания (малярия);
- Контакт с токсическими химическими соединениями и промышленными ядами;
- Прием медикаментозных средств (антибиотики, сульфаниламиды, противовоспалительные средства, химиопрепараты);
- Массивные травмы, ожоги и оперативные вмешательства;
- Неправильное или переливание несовместимой по резус-фактору и групповой принадлежности крови или ее препаратов (плазма, эритроцитарная масса и т.д.);
- Резус-конфликтная беременность;
- Наличие искусственных протезов тканей, непосредственно контактирующих с кровью (клапаны сердца, сосудистые шунты);
- Врожденные пороки сердца и магистральных сосудов;
- Заболевания сосудов микроциркуляторного русла;
- Бактериальный эндокардит (воспаление внутреннего слоя сердца и клапанов);
- Амилоидоз внутренних органов на фоне любых тяжелых заболеваний.
Неправильно перелитые компоненты крови – одна из причин тяжелой приобретенной гемолитической анемии
Мегалобластные анемии
— анемии,
связанные с нарушением синтеза ДНК и
РНК,— заболевания, для которых характерно
наличие в костном мозге мегалобластов
— клеток красного ряда, характеризующихся
большой величиной, нежной структурой
хроматина в ядре, асинхронной
дифференцировкой ядра и цитоплазмы.
Основные
клинические проявления
Мегалобластные
анемии часто развиваются постепенно.
Вначале появляется слабость, повышенная
утомляемость, диспепсические расстройства,
сухость во рту. У некоторых больных
могут быть парестезии, корешковые боли.
При нарастании анемии появляются
головокружения, шум в ушах, сердцебиения,
одышка. Кожные покровы бледные с
ли-монно-желтым оттенком, склеры
субиктеричны. Отмечается гипотония;
на верхушке часто прослушивается
систолический шум, который проводится
на сосуды. При осмотре языка видны
участки воспаления. Нередко при этом
больные жалуются на чувство жжения
в языке. В последующем язык приобретает
гладкий, блестящий вид (лакированный
язык). Аппетит у больных обычно снижен.
Неврологическая симптоматика
проявляется онемением конечностей,
парестезиями, мышечной атрофией. Возможны
психические нарушения: бред, галлюцинации.
Классификация
1.
Анемии, связанные с дефицитом цианкобаламина
(витамина В12);
2.
Анемии, связанные с дефицитом фолиевой
кислоты. Диагностические критерии
В12-дефицитной
анемии:
1)
снижение содержания эритроцитов (менее
3,01012/л);
2) повышение цветового
показателя (более 1,1);
3) повышение содержания
гемоглобина в эритроцитах;
4) увеличение в крови
количества макроцитов, появление
мегалоцитов;
5) появление в костном
мозге мегалобластов;
6) повышение содержания
сывороточного железа (более 30,4 мкмоль
на литр).
Диагностические
критерии
Диагностические
критерии анемий, обусловленных дефицитом
фолиевой кислоты — в периферической
крови появляются макроциты, определяется
гиперхром-ная анемия с анизоцитозом,
тромбоцитопения, лейкопения, в костном
мозге обнаруживаются мегалобласты;
содержание фолиевой кислоты снижено
как в сыворотке (менее 3 мг/мл), так и
в эритроцитах (менее 100 мг/мл)
Примеры
формулировки диагноза
1. Анемия Аддисона-Бирмера,
стадия ремиссии.
2.
В12-дефицитная
анемия, обусловленная нарушением
транспорта цианкобаламина, стадия
рецидива с выраженным циркуляторно-гипоксическим
и гематологическим синдромами.
3. Фолиево-дефицитная
анемия, стадия ремиссии.
Лечение
Избавление от болезни будет эффективным лишь в тех случаях, когда правильно и точно установлен вид заболевания. Схема оказания помощи больному в любом случае должна ориентироваться на протекание болезни. Весь курс обязательно должен быть этиопатогенически оправдан.
Основным принципом лечения данного заболевания является достаточно щадящий повседневный режим. Любая деятельность больного должна чередоваться с периодами отдыха. Для исцеления от заболевания в первую очередь также необходимо позаботиться о среде постоянного пребывания. Воздух должен быть теплым, влажность умеренной. Всякими способами следует избегать заражения инфекциями или вирусами. Иногда используют препараты с железом для лечения заболевания, но уже доказано, что этот метод малоэффективен. Для некоторых видов болезни часто пациентам делают переливание крови. Эта процедура может иметь побочные действия и реакции. Но в случае идеально подобранной донорской крови есть возможность избежать негативных факторов. Переливание делают обычно при тяжелых формах. При более простых проявлениях стараются обходиться более легкими способами. Они зависят от типа заболевания:
- Миньковского-Шоффара ( наследственную) – легкие проявления гемолитической анемии такого типа не лечатся, они не приносят неудобств больным. В тяжелых случаях врачи рекомендуют пациентам провести спленэктомию – операцию по удалению селезенки;
- талассемия – предполагает курс лечения только во время кризов, когда переливают в кровь больному консервированные эритроциты с одновременным приемом фолиевой кислоты. В случае, когда селезенка значительно превышает стандартные размеры, врачи рекомендуют ее удалить для предупреждения перехода болезни в очень тяжелую форму.
- серповидно-клеточная – тяжело подается лечению и контролю. Больными с таким диагнозом активно вводят жидкость, чтобы в общей массе снизить уровень видоизмененных эритроцитов, вместе с оксигенотерапией, а также антибиотикотерапией для предупреждения возможных инфекций. В очень запущенных стадиях болезни рекомендуют удалять селезенку и проводить переливание эритроцитов.
- порфирии , которые могут быть, как наследственные, так и приобретенные, лечатся по-разному. В первом варианте проводится вливание консервированных эритроцитов. Во втором варианте – лечить изначально стоит основную болезнь, которая и вызвала проявление гемолитической анемии. Иногда в тяжелых случаях порфирии имеет место хирургическое вмешательство по пересадке костного мозга.
Методами помощи при остром кризе гемолиза такого типа являются такие:
- инъекция глюкозы и гематина;
- кровопускание в объеме до полулитра крови раз в неделю до достижения снижения гемоглобина до допустимых норм либо ремиссии;
- аутоиммунная – данная форма требует изначально устранению первопричины, которая вызвала проявления болезни с одновременным приемом гормонов стероидной группы. Если препараты не дали результата, назначают операцию по удалению селезенки и препараты цитостатики.
При первых же возможных проявлениях болезни, а именно бледности кожных покровов, беспричинной слабости, неприятных ощущениях в области правого подреберья следует обращаться к терапевту и сдать общий анализ крови. Если у данного специалиста возникают подозрения на то, что у пациента именно такое заболевание, то его направляют к геммологу, который подтверждает заболевание. Во время диагностики также могут проводиться консультации и других специалистов, чтобы точно выяснить причину разрушения эритроцитов и подобрать курс лечения.
Доверять работу с пациентами, которым установлен диагноз гемолитической анемии, стоит только высококвалифицированным специалистам, так как это нарушение структуры крови достаточно сложно поддается лечению. Курс назначается очень взвешено с учетом всех возможных осложнений. Лечение проводится исключительно в стационарных условиях. Врачи должны постоянно контролировать состояние здоровья пациента, а также прогресс в избавлении от нарушения, чтобы своевременно предотвратить прогрессирование заболевание и переход в тяжелые формы.
Диагностика гемолитической анемии
Гемолиз предполагается у больных с анемией и ретикулоцитозом, особенно при наличии спленомегалии, а также других возможных причин гемолиза. При подозрении на гемолиз изучается мазок периферической крови, определяются сывороточный билирубин, ЛДГ, АЛТ. Если эти исследования не дают результата, определяется гемосидерин, гемоглобин мочи, также сывороточный гаптоглобин.
При гемолизе можно предполагать наличие морфологических изменений эритроцитов. Наиболее типичным для активного гемолиза является сфероцитоз эритроцитов. Фрагменты эритроцитов (шистоциты) или эритрофагоцитоз в мазках крови предполагает наличие интраваскулярного гемолиза. При сфероцитозе имеется повышение индекса МСНС. Наличие гемолиза можно заподозрить при повышении уровней сывороточного ЛДГ и непрямого билирубина с нормальным значением АЛТ и наличием мочевого уробилиногена. Интраваскулярный гемолиз предполагается при обнаружении низкого уровня сывороточного гаптоглобина, однако этот показатель может быть снижен и при дисфункции печени и повышен при наличии системного воспаления. Интраваскулярный гемолиз также предполагается при обнаружении в моче гемосидерина или гемоглобина. Наличие гемоглобина в моче, также как гематурия и миоглобинурия, определяется позитивным бензидиновым тестом. Дифференциальная диагностика гемолиза и гематурии возможна на основании отсутствия эритроцитов при микроскопии мочи. Свободный гемоглобин, в отличие от миоглобина, может окрашивать плазму в коричневый цвет, что проявляется после центрифугирования крови.
Морфологические изменения эритроцитов при гемолитической анемии
|
Морфология |
Причины |
|
Сфероциты |
Трансфузируемые эритроциты, гемолитическая анемия с тепловыми антителами, наследственный сфероцитоз |
|
Шистоциты |
Микроангиопатия, интраваскулярное протезирование |
|
Мишеневидные |
Гемоглобинопатии (Hb S, С, талассемии), патология печени |
|
Серповидные |
Серповидноклеточная анемия |
|
Агглютинированные клетки |
Болезнь холодовых агглютининов |
|
Тельца Гейнца |
Активация перекисного окисления, нестабильный Нb (например, дефицит Г6ФД) |
|
Ядросодержащие эритроциты и базофилия |
Большая бета-талассемия |
|
Акантоциты |
Анемия со шпоровидными эритроцитами |
Хотя наличие гемолиза может быть установлено с помощью этих простых тестов, решающим критерием является определение срока жизни эритроцитов путем исследования с радиоактивной меткой, такой как 51Сr. Определение срока жизни меченых эритроцитов может выявить наличие гемолиза и место их разрушения. Однако это исследование применяется редко.
При выявлении гемолиза необходимо установить спровоцировавшее его заболевание. Одним из путей ограничения дифференциального поиска при гемолитической анемии является анализ имеющихся у больного факторов риска (например, географическое положение страны, наследственность, имеющиеся заболевания), выявление спленомегалии, определение прямого антиглобулинового теста (Кумбса) и изучение мазка крови. Большинство гемолитических анемий имеют отклонения в одном из этих вариантов, что может направить дальнейший поиск. Другими лабораторными тестами, которые могут помочь в определении причины гемолиза, являются количественный электрофорез гемоглобина, исследование ферментов эритроцитов, флоуцитометрия, определение Холодовых агглютининов, осмотической резистентности эритроцитов, кислотный гемолиз, тест на глюкозу.
Хотя определенные тесты могут помочь в дифференциальной диагностике интраваскулярного от экстраваскулярного гемолиза, установить эти различия бывает затруднительно. Во время интенсивного разрушения эритроцитов оба данных механизма имеют место, хотя в разной степени.
Что такое эритроциты?
Основными параметрами эритроцитов являются:
- форма двояковогнутого диска;
- средний диаметр — 7,2 – 7,5 мкм;
- средний объем — 90 мкм3;
- длительность «жизни» — 90 – 120 дней;
- нормальная концентрация у мужчин — 3,9 – 5,2 х 1012\л;
- нормальная концентрация у женщин — 3,7 – 4,9 х 1012\л;
- нормальная концентрация гемоглобина у мужчин — 130 – 160 г\л;
- нормальная концентрация гемоглобина у женщин — 120 – 150 г\л;
- гематокрит (соотношение форменных элементов крови к жидкой ее части) у мужчин — 0,40 – 0,48;
- гематокрит у женщин — 0,36 – 0,46.
B12-дефицитнойфолиеводефицитной анемиисистема белков, организованных в сеть, поддерживающую необходимую форму клеткиселезенки
Особенности структуры эритроцита
аденозинтрифосфатальфабетаРазличают следующие виды гемоглобина:
- гемоглобин А (HbA);
- гемоглобин А2 (HbA2);
- гемоглобин F (HbF);
- гемоглобин Н (HbH);
- гемоглобин S (HbS).
2дельтаталассемиисерповидноклеточной анемиирезус-фактораПо системе АВ0 различают следующие группы крови:
- агглютиногены (антигены на поверхности эритроцитов, которые при контакте с одноименными агглютининами вызывают осаждение красных кровяных телец) на поверхности эритроцитов отсутствуют;
- присутствуют агглютиногены А;
- присутствуют агглютиногены В;
- присутствуют агглютиногены А и В.
По наличию резус-фактора различают следующие группы крови:
- резус-положительная – 85% населения;
- резус-отрицательная – 15% населения.
тромбВторостепенными функциями эритроцитов являются:
- регуляция кислотно-щелочного равновесия крови посредством карбонатной буферной системы;
- гемостаз – процесс, направленный на остановку кровотечения;
- определение реологических свойств крови – изменение численности эритроцитов по отношению к общему количеству плазмы приводит к сгущению или разжижению крови.
- участие в иммунных процессах – на поверхности эритроцита находятся рецепторы для прикрепления антител;
- пищеварительная функция – распадаясь, эритроциты высвобождают гем, самостоятельно трансформирующийся в свободный билирубин. В печени свободный билирубин превращается в желчь, использующуюся для расщепления жиров пищи.
Жизненный цикл эритроцита
жидкой части клеткирибонуклеиновой кислотывитамина12тироксин, соматостатин, андрогены, эстрогены, кортикостероидымикроэлементовселен, железо, цинк, медь и др.лейкоцитамижелтухикишечникслизистые и кожные покровы оранжевого или красноватого цвета
Симптоматика
Клинические проявления гемолитической анемии достаточно обширные, но их характер всегда зависит от причины, вызвавшей заболевание, тот или иной его тип. Иногда патология проявляется лишь тогда, когда развивается криз или обострение, а ремиссия протекает бессимптомно, человек не предъявляет никаких жалоб.
Все симптомы процесса можно обнаружить только при декомпенсации состояния, когда имеет место выраженный дисбаланс между здоровыми, формирующимися и разрушенными форменными элементами крови, а костный мозг не справляется с возложенной на него нагрузка.
Классические клинические проявления представлены тремя симптомокомплексами:
- анемическим;
- желтушным;
- увеличение печени и селезенки – гепатоспленомегалия.
Обычно они развиваются при внесосудистой деструкции форменных элементов.
Серповидно-клеточная, аутоиммунная и другие гемолитические анемии проявляются такими характерными признаками.
- Повышенная температура тела, головокружение. Встречается при стремительном развитии заболевания в детском возрасте, а сама температура достигает 38С.
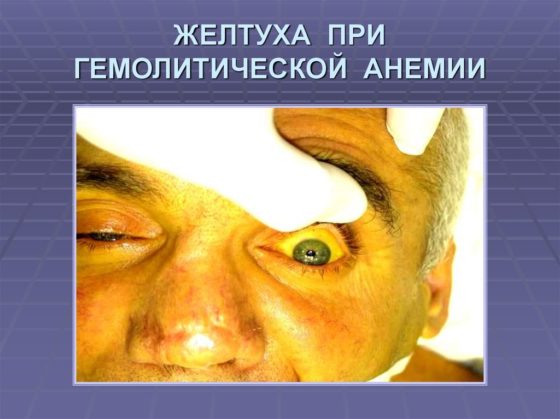
- Синдром желтухи. Появление этого признака обусловлено деструкцией эритроцитов, что приводит к повышению уровня непрямого билирубина, который перерабатывается печенью. Его высокая концентрация способствует росту стеркобилина и уробилина кишечника, за счет чего окрашивается кал, кожа, слизистые оболочки.
- По мере развития желтухи спленомегалия также развивается. Этот синдром достаточно часто протекает с гепатомегалией, то есть одновременно увеличиваются и печень, и селезенка.
- Анемия. Сопровождается снижением количества гемоглобина в крови.
Другими признаками гемолитической анемии бывают:
- болевые ощущения в эпигастрии, животе, поясничной области, почках, костях;
- инфарктоподобные боли;
- пороки развития детей, сопровождающиеся признаками нарушения внутриутробного формирования плода;
- изменение характера стула.
Причины гемолитической анемии
Предпосылки наследственных форм гемолиза кроются в аномалиях эритроцитарных мембран, гемоглобина или ферментных нарушениях. Приобретенные варианты анемии обусловлены внешними воздействиями, изменениями селезеночной ретикулярной сети, аутоиммунными реакциями. Гемолитическая анемия сопровождается процессами распада эритроцитов, причины которых можно сгруппировать следующим образом:
- Внутрисосудистый распад сокращает жизнь красных телец со 120 суток до двух-трех недель. Его провоцируют:
- Спленомегалия.
- Иммунные реакции против собственных эритроцитов. Вызываются гемолитической болезнью плода, онкогематологией, например, острым лейкозом, лимфогранулематозом. Склеивание клеток наблюдается при аутоиммунных заболеваниях (системная красная волчанка), гемотрансфузиях, вакцинации.
- Механические травмы клеточных мембран. Возможны при длительной тяжелой физической нагрузке, ДВС-синдроме, малярии, ожоговой болезни, сепсисе. Повреждает мембраны аппарат искусственного кровообращения, протезы сердечных клапанов.
- Воздействие токсинов инфекционных агентов (например, малярийных плазмодиев, клостридий), отравление тяжелыми металлами, лекарствами (сульфаниламидами, нитрофуранами, анальгетиками), ядами змей.
- Наследование шарообразной формы эритроцитов (сфероцитоз),
- Формирование шиловидных отростков красных клеток (например, вследствие алкогольного цирроза, гепатита новорожденных).
- Разрушения внутри клеток обусловлены наследственными аномалиями:
- эритроцитарных ферментов,
- гемоглобина (например, гемоглобинопатии, талассемия),
- окисления фосфорилированной глюкозы (гексозомонофосфат-шунтирование).
Обратите внимание
Бесконтрольный прием лекарственных средств может стать причиной тяжелого варианта гемолиза.
Патофизиология гемолитической анемии
Мембрана стареющих эритроцитов подвергается постепенному разрушению, и они очищаются из кровотока фагоцитирующими клетками селезенки, печени и костного мозга. Разрушение гемоглобина происходит в этих клетках и гепатоцитах с помощью системы оксигенации тема с сохранением (и последующей реутилизацией) железа, деградацией гема до билирубина через серию ферментативных превращений с реутилизацией протеина.
Повышение неконъюгированного (непрямого) билирубина и желтуха проявляются, когда превращение гемоглобина в билирубин превышает способность печени к образованию глюкуронида билирубина и его экскреции с желчью. Катаболизм билирубина является причиной повышения стеркобилина в кале и уробилиногена в моче и иногда образования желчных камней.
Гемолитическая анемия
| Механизм | Заболевание |
Гемолитические анемии, связанные с внутренней аномалией эритроцита
|
Наследственные гемолитические анемии, связанные со структурными или функциональными нарушениями мембраны эритроцитов |
Врожденная эритропоэтическая порфирия. Наследственный эллиптоцитоз. Наследственный сфероцитоз |
|
Приобретенные гемолитические анемии, связанные со структурными или функциональными нарушениями мембраны эритроцитов |
Гипофосфатемия. Пароксизмальная ночная гемоглобинурия. Стоматоцитоз |
|
Гемолитические анемии, связанные с нарушением метаболизма эритроцитов |
Дефект ферментов пути Эмбдена-Мейергофа. Дефицит Г6ФД |
|
Анемии, связанные с нарушением синтеза глобина |
Носительство стабильных аномальных НЬ (C.S-C.E). Серповидноклеточная анемия. Талассемии |
Гемолитические анемии, связанные с внешним воздействием
|
Гиперактивность ретикулоэндотелиальной системы |
Гиперспленизм |
|
Гемолитические анемии, связанные с воздействием антител |
Аутоиммунные гемолитические анемии: с тепловыми антителами; с Холодовыми антителами; пароксизмальная холодовая гемоглобинурия |
|
Гемолитические анемии, связанные с воздействием инфекционных агентов |
Plasmodium. Bartonella spp |
|
Гемолитические анемии, связанные с механической травмой |
Анемии, обусловленные разрушением эритроцитов при соприкосновении их с протезом клапанов сердца. Анемия, обусловленная травмой. Маршевая гемоглобинурия |
Гемолиз главным образом происходит экстраваскулярно в фагоцитирующих клетках селезенки, печени и костного мозга. Селезенка обычно способствует уменьшению продолжительности жизни эритроцитов, разрушая патологические эритроциты, а также эритроциты, имеющие на поверхности тепловые антитела. Увеличенная селезенка способна секвестрировать даже нормальные эритроциты. Эритроциты с выраженными аномалиями, а также имеющиеся на поверхности мембраны холодовые антитела или комплемент (СЗ) разрушаются в пределах кровотока или в печени, откуда разрушенные клетки могут быть эффективно удалены.
Интраваскулярный гемолиз встречается редко и приводит к гемоглобинурии в случаях, когда количество гемоглобина, высвобождающееся в плазму крови, превышает гемолобин-связывающую способность белков (например, гаптоглобина, который в норме присутствует в плазме в концентрации около 1,0 г/л). Несвязанный гемоглобин реабсор-бируется клетками почечных канальцев, где железо преобразуется в гемосидерин, одна часть которого ассимилируется для реутилизации, а другая часть выводится мочой при перегрузке клеток канальцев.
Гемолиз может быть острым, хроническим или эпизодическим. Хронический гемолиз может осложниться апластическим кризом (временной недостаточностью эритропоэза), чаще в результате инфекции, обычно вызванной парвовирусом.
Диагностика
Одним из первых шагов в процессе диагностики гемолитической анемии должно быть определение типа заболевания. Понятие того, внутриклеточный это гемолиз эритроцитов или внутрисосудистый, даст возможность двигаться дальше и понимать, где искать причину уничтожения кровяных телец.
I этап
Точно подтвердить вид заболевания данного тип поможет ряд исследований. Если говорить о внутриклеточном гемолизе, то он определяется такими методами диагностики:
- гемоглобинемия, когда проверяют наличие свободного гемоглобина;
- гемосидеринурия, когда проверяют наличие в моче окислившегося в почках гемоглобин, гемосидерина;
- гемоглобинурия, когда проверяют наличие в моче неизменного гемоглобина.
Если говорить о гемолизе внутрисосудистого типа, то подтвердить его можно такими типами исследований:
- общий анализ крови, который сможет показать картину снижения эритроцитов и вместе с ними гемоглобина, если его уровень также упал, а также возрастание показателя ретикулоцитов;
- биохимический анализ крови, в котором будет виден уровень билирубина, увеличен ли он, что присуще данной форме;
- мазок перифирической крови, который дает возможность рассмотреть нарушения структуры эритроцита.
Когда тип гемолиза определен и подтвержден, специалист начинает работать над определением причин, которые вызвали аномалии структуры крови.
II этап
Привести к развитию хвори может много причин. Чтобы точно установить, что именно в каждом конкретном случае послужило началом гемолитической анемии, необходимо не только взять анализы крови, но также детально изучить анамнез нарушения функционирования организма.
Докторам необходимо узнать о пациенте все, а именно: территории и мета, где больной был в последние 6 месяцев, условия его проживания, симптоматику и очередность проявления признаков болезни, интенсивность развития болезни. В случае невозможности установить такую информацию проводится намного больше анализов для определение болезней, которыми часто страдает пациент и которые могут провоцировать распад эритроцитов.
На втором этапе проводят такие анализы:
- тесты Кумбса – бывает прямой и непрямой, проводится для установления факта аутоиммунной анемии, который подтверждается, если тест выявляет циркулирующие иммунные комплексы;
- электрофорез гемоглобина – дает возможность исключить гемоглобинопатии, тем самым подтвердив, что это не талассемии и не серповидноклеточная анемия ;
- сахарозные пробы – это пробы Хема и Хартмана, которые помогают определить период существования эритроцитов пациента. Образец крови помещают в сахарозу либо кислотный раствор, которые ускоряют процесс распада кровяных тел, что дает возможность оценить процент распада. Если уничтожаются 4-5 % из них, то пробы положительные. Это подтверждает пароксизмальную ночную гемоглобинурию;
- иммунные комплексы циркулирующего типа;
- проба на наличие телец Гейнца – определяет наличие в крови нерастворимого гемоглобина, которое становится своеобразным включением. Увидеть данные добавления можно с использованием темнопольного микроскопа либо даже обычного микроскопа, но с применением специального окрашивания;
- изучение ферментативной активности эритроцита – сначала проверяют наличие ферментов, а потом путем полимеразной цепной реакции исследуют их, что дает возможность установить ферментопатии в эритроцитах ;
- осмотическая резистентность кровяных телец – определяется показатель резистентности, которая снижается при гемолизе врожденного типа;
- миелограмма- выполняется путем изымания части костного мозга, то есть проведения пункции. Дает возможность выявить опухоли злокачественного характера, которые могут активно влиять на уничтожение кровяных телец;
- изучение «толстой капли» крови- дает возможность установить наличие малярийных возбудителей, которые связаны с процессом уничтожения эритроцитов;
- посев крови – бак-посев делают для установления, какие инфекции есть в крови, что взаимодействуют с эритроцитами и вызывают их уничтожение непосредственно либо через иммунные механизмы;
- проба на серповидность эритроцитов – исследуется изменение структуры эритроцитов за счет изменения уровня давления кислорода. Серповидные эритроциты – признак серповидноклеточной формы болезни.
Это основные типы исследований, которые проводятся при изучении пациентов с гемолитической анемией. Но есть и другие типы анализов, которые могут дополнительно назначаться лечащим врачом.