Кашель с зеленой мокротой у взрослых и детей
Содержание:
Методы лечения детей и взрослых
Схема проведения лечебных мероприятий зависит от факторов, спровоцировавших усиленное отделение слизистого вещества. Медикаментозная терапия предусматривает назначение препаратов следующих групп:
— антибиотики, применяются для подавления патогенной микрофлоры, спровоцировавшей образование слизи (Линкомицин, Аугментин, Кларитромицин, Юнидокс, Цефроксим, Доксициклин, Сумамед, Флемоксин);
— отхаркивающие средства (Бромгексин, Амброксол, Пертуссин, Лазолван, Флавамед, Амбробене);
— муколитические средства, разжижающие плотную, вязкую массу и облегчающие ее выведение (АЦЦ, Флюдитек, сироп корня солодки, Флуимуцил, Пектолван, Либексин Муко, Мукалтин, Проспан);
— антигистаминные препараты: Зодак, Лоратадин, Аллергодил, Эриус, Кларитин, Фенистил, Супрастин, Цетиризин;
— иммуномодуляторы: Афлубин, Амиксин, женьшеневая настойка, эхинацея, Анаферон, Умкалор, Иммунал.
Кроме медикаментозной терапии болезней, сопровождающихся отхождением секрета зеленого окраса, у взрослых больных эффективно применяются домашние процедуры.
Согревающий напиток.
В ¾ кружки свежезаваренного чая добавить щепотку соли, немного сливочного масла и перемешать. Долить молоко до полного наполнения кружки. Полученный горячий напиток выпивать медленно, чтобы не обжечь горло. Употребление напитка значительно облегчает отток патогенной взвеси, делая откашливание мягче.
Согревающий компресс.
Можно применять горчичники или банки или сделать компресс из хлеба. Для этого несколькими слоями ткани заворачивают черный хлеб с медом. Наложенный на грудь больного, состав стимулирует самостоятельное выведение слизистого вещества, кроме того способствует спокойному сну.
- Массаж грудной клетки. Техника выполнения: медленные круговые движения по груди. Вместо массажного масла рекомендуется целебный состав, например, настой из сосновых почек.
- Ингаляции. Известный народный способ – ингаляция паром горячего картофеля. Эффективно также применение настоев лекарственных трав (ромашки, эвкалипта, заваренных сосновых почек, грудного сбора).
Рекомендуется обильное теплое питье, прогулки на свежем воздухе (если нет высокой температуры), частое проветривание жилья, увлажнение воздуха. Предусмотрен обязательный постельный режим.
Все перечисленные приемы благотворно влияют на состояние больного и позволяют достаточно быстро излечиться с минимальными рисками развития осложнений.
Сравнительно труднее проводить лечение кашля у будущих мам
Но именно им излечение важно в первую очередь: кашлевые приступы способны привести в тонус матку, вызвать преждевременные роды (выкидыш). Поэтому при беременности необходимо обратиться к доктору для подбора разрешенных к применению медикаментов: самолечение здесь недопустимо
При обнаружении аналогичных симптомов у ребенка, как лечить его, должен решать только педиатр. К медикаментозной терапии обычно добавляют специальный массаж:
- Малыша укладывают на животик на коленях у матери с упором руками на пол и поднятыми вверх ногами.
- Мягкими движениями разогреть спинку малыша.
- Подушечками пальцев рук сделать постукивающий массаж спины. При этом удары должны быть мягкими и безболезненными.
После проведения процедуры у ребенка отхаркивается зеленая мокрота в большом количестве, и в дальнейшем значительно облегчается откашливание.
Родителям следует контролировать соблюдение ребенком постельного режима
Особое внимание целесообразно уделить питанию малыша. Нельзя заставлять малыша есть, если у него нет аппетита
Дело в том, что во время недомогания детский организм использует все силы на борьбу с инфекцией, а переваривание пищи требует перераспределения энергозатрат, что снижает эффективность борьбы.
Лечение народными средствами
Лечить кашель, сопровождаемый отходом зеленой мокроты, домашними средствами не стоит – в большинстве случаев они не смогут справиться с инфекцией и в случае применения без основной антибактериальной терапии могут привести к ухудшению состояния больного. Однако для облегчения общего состояния перед визитом врачу их использовать можно. Применять для данной цели следует такие средства:
- Ингаляции на основе соли или же сосновых почек. Данное средство поспособствует разжижению мокроты и ее легкому отходу. Его можно применять в течение болезни ежедневно.
- Горчичники. Эти средства можно применять только в том случае, когда у пациента нет температуры. Горчичники также способствуют прогреванию грудной клетки и отходу застоявшейся мокроты.
- Травяные чаи. Для их приготовления можно использовать готовые аптечные сборы. Они позволяет укрепить организм и также способствуют прогреванию грудной клетки. Такие чаи можно использовать одновременно с медикаментозной терапией, чтобы обеспечить больному обильное теплое питье.
- Картофельные компрессы для груди. Как и горчичники, эти средства можно использовать только в том случае, если у больного нет температуры. Для их приготовления вам нужно сварить картофель, потолочь его, завернуть в марлю и положить больному на грудь на 2-3 часа.
Диагностирование заболевания
Для проведения диагностических мероприятий – главное желание. В первую очередь, записаться на прием к педиатру или обратиться самому в диагностический центр.
Второй вариант реализовать проще, но без минимальных знаний в медицине и пульмонологии не обойтись. В противном случае, придется потратить много денег для прохождения всевозможных анализов.
Что касается первого варианта, то здесь процесс диагностирования упрощается: терапевт прослушивает легочную систему, простукивает область бронхов, тщательно исследует горло, слизистые.
В 85% врач готов дать ответ на предмет заболевания уже после первого приема. Но в оставшихся 15% требуется дополнительная диагностика. Наиболее вероятный анализ со 100-процентной гарантией полноценного результата – исследование мокроты.

При помощи специальных препаратов лаборанты отделяют возбудителя. Помогает при диагностике бронхитов, пневмонии, трахеита.
Обращать внимание при диагностировании важно на время, когда выходит слизь из бронхов. Конкретика по временному отрезку. Утром зеленая мокрота указывает:
Утром зеленая мокрота указывает:
| болезнь | описание |
|---|---|
| Бронхит курильщика | Самая распространенная причина появления кашля с вязкой мокротой. Гной при этом не выделяется. Оттенок зеленого вещества, которое выделяют бронхи в утреннее время: коричневый, темно серый |
| Муковисцидоз | Патологический процесс. Покашливание сильное, сгустки выделяются сгущенные, желтые с примесью зеленого. Наиболее вероятно, что слизь преобразуется в комок зеленого цвета. |
| Бронхоэктатическая патология | Причина, по которой появляется зеленая густая мокрота с вкраплениями разного цвета при кашле — расширение бронхов, накоплении патогенных микроорганизмов. Длительность превышает бронхит |
| Синусит | Патология вызвана воспалительным процессом слизистых носа. Имеет несколько видов. Может начинаться с гайморита, а продолжить развитие в виде сфеноидита, этмоидита, фронтита. Кашель возникает утром, так как за ночь слизь из носа медленно стекает в носоглотку. Симптом длится долго, откашливаться сложно |
| Аденоид | Болезнь знакома под другим названием – воспаление миндалин. Можно назвать детской болезнью, так как часто диагностирует до переходного возраста. Отличается от предыдущих заболеваний: храп, гнусавость голоса. При отсутствии лечебной терапии способна изменить черты лица |
Дополнительную информацию говорит консистенция выделяемого. При наличии астмы или муковисцедоза, трахеита вылетать может мокрота не только зеленоватого оттенка. В ней будут встречаться вкрапления черного, серого, коричневатого цвета.
Отходить мокрота с кровью способна при всех заболеваниях, а не только при туберкулезе. Но является опасным симптомом, так как означает усиление патологии. Также кровь в слизи способна отхаркиваться из-за слабых стенок сосудов.
Если человек длительное время пытался лечить кашель с выделяемой зеленой мокротой народными средствами без диагностики, то вероятнее всего, начнется обострение, усиление болезни.
При тяжелом состоянии потребуется прохождение консультация специалистов (инфекционист, пульмонолог, фтизиатр, аллерголог). А также:
- МРТ и КГ;
- ультразвуковое исследование;
- рентгенография.
Симптомы и диагностика
Большинство пациентов отмечают такие эффекты, как першение и щекотание в горле с периодическим спусканием слизи по носоглотке. Обыкновенно все негативные симптомы значительно усиливаются вечером и ночью, когда человек принимает горизонтальное положение. К утру слизь накапливается в избыточном количестве, однако кашель при этом отсутствует. По этой причине пациент вынужден сплёвывать мокроту, которая частично остаётся в задней части горла.
Зачастую избыток мокроты влечёт за собой неприятный запах из ротовой полости, рвотные позывы, снижение аппетита и тошноту. Из-за застоя слизи патогенная микрофлора начинает активно размножаться, переводя любое заболевание в хроническую форму. В случае бронхиальной астмы чаще всего присутствуют такие симптомы, как:
- тяжесть в груди;
- хрипы, сосредоточенные в области грудной клетки;
- одышка и удушье, которые наиболее выражены в ночное время суток.
Если подобные симптомы проявляются на протяжении довольно длительного периода времени, то стоит записаться на приём к квалифицированному лор-врачу. Доктор должен выслушать жалобы пациента, направить его на сдачу необходимых анализов и подобрать оптимальный курс лечения, исходя из индивидуальных особенностей больного и результатов обследования.
Прежде чем переходить к терапевтическим мерам по ликвидации проблемы мокроты в горле без кашля, необходимо установить точный диагноз. Мокрота зелёного цвета, образующаяся по утрам, с высокой долей вероятности говорит о бактериальной инфекции. Если подобный симптом сопровождается повышением температуры тела, то стоит безотлагательно обратиться за медицинской помощью. Лекарственные препараты должны назначаться исключительно врачом в зависимости от причин, которые привели к возникновению того или иного заболевания.
Если причина возникновения мокроты вызвана внешним фактором, первым делом его необходимо устранить. Мы уже упоминали, что это может быть, к примеру, острая еда, загрязнённый воздух, курение. Соответственно, нужно перестать есть раздражающие продукты, обеспечить здоровый микроклимат в помещении (вам помогут очиститель и увлажнитель воздуха), обязательно бросить курить (это первейшая рекомендация для всех людей со слабыми бронхами и лёгкими). Если же мокроту вызывает приём какого-либо прописанного вам лекарства, до его отмены необходимо проконсультироваться с врачом.
Кроме того, на данный момент при избавлении от мокроты в горле используют различные гомеопатические и фитотерапевтические средства, в состав которых входят натуральные масла, экстракты целебных растений и трав, а также вещества, обладающие выраженным муколитическим воздействием (способствуют разжижению мокроты и облегчают её выведение). Если проблема с излишним скапливанием мокроты в глотке связана с носовой полостью, то в её решении могут помочь процедуры орошения и промывания носа при помощи солевого раствора либо специальных средств.
Народная медицина предлагает массу весьма эффективных вариантов по выведению мокроты и снижению интенсивности различных воспалительных процессов. Хорошую поддержку собственному организму можно оказать, регулярно прополаскивая горло отваром коры дуба, шалфея, ромашки или раствором соды и воды. Высокой эффективностью в подобном вопросе обладают пчелиный мёд, прополис, редька, алоэ, эвкалипт и малина.
Одним из наиболее важных шагов по избавлению от мокроты в горле без кашля является установление точного диагноза и своевременно начатое лечение. После полоскания растительными отварами и ингаляций не рекомендуется принимать пищу на протяжении полутора часов, выходить на холодный воздух из тёплого помещения и курить. На ночь лучше всего пить заваренный грудной сбор либо липовый чай с мёдом и малиной.
Какие антибиотики назначают при лечении кашля с зеленой мокротой
Отделение зеленой мокроты при кашлевых приступах является не редким проявлением, поскольку этот симптом сопутствует многим заболеваниям. Патология указывает на образование воспаления, проходящего в бронхах, легких либо трахее с формированием слизистого, гнойного экссудата. Когда отходит зеленая мокрота при кашле, антибиотики являются одним из основных способов по устранению данного проявления. Для назначения правильной терапии потребуется тщательное обследование, чтобы определить причину появления симптома.
Зеленая мокрота как признак заболевания
Отхаркивание зеленой слизи при кашле нередко сопровождается гипертермией. Это свидетельствует об остром воспалительном процессе. Если температурные показатели в норме — эти признака хронического течения болезни, или аутоиммунных патологий.
При каких болезнях появляется зеленая мокрота
| Заболевание | Дополнительные симптомы |
| Гайморит, синусит в хронической форме |
|
| Ларингит | Сухой, лающий кашель с трудно отделяемой мокротой. Голос осиплый, может полностью пропасть. |
| Гнойный бронхит, пневмония |
|
| Абсцесс легкого |
|
| Бронхоэктатическая болезнь |
|
| Туберкулез | кашель продолжается более 2 недель; температура постоянно держится на уровне субфебрильных отметок; слабость; повышенная потливость по ночам; отсутствие аппетита, снижение веса. |
| Рак легких |
|
У детей часто появление зеленой мокроты появляется при аденоидите. Воспаление глоточной миндалины характеризуется регулярными обострениями. Помимо кашля, наблюдается сильная отечность слизистых, храп, гнусавость голоса.
Оттенки мокроты
Зеленая мокрота может иметь оттенок от светло-зеленого до коричнево-зеленого. Все зависит от вида патогена, который спровоцировал развитие заболевания. При различных болезнях отличается и консистенция слизи, которая откашливается.
О чем говорит цвет, запах мокроты:
- Желто-зеленая. Появляется при наличии гнойного процесса. Или свидетельствует об окончании острого периода воспаления, начале выздоровления. При гайморите такая слизь отходит без кашля.
- Темно-зеленая. Один из признаков муковисцидоза, слизь отделяется в виде комочков, сгустков.
- Зловонная зеленая слизь. В небольшом количестве выделяется в начальном периоде абсцесса легкого. По мере развития болезни количество мокроты увеличивается, она становится жидкой.
- Вязкая светло-зеленая мокрота при откашливании характерна для гнойного бронхита.
- Серо-зеленая. Может указывать на наличие некроза тканей при опухолевых процессах.
-
Коричнево-зеленая. Симптом тяжелых форм пневмонии.
- Зеленая, густая, с примесями гноя, имеет неприятный запах. Проявление бронхоэктатической болезни.
- Зеленовато-коричневая. Такая мокрота часто бывает у заядлых курильщиков, особенно по утрам.
- Зеленая с кровью. Такая мокрота появляется при туберкулезе легких.
Наличие кровянистых прожилок в мокроте не всегда является опасным симптомом. Периодически кровь появляется при повреждении мелких кровеносных сосудов во время приступа кашля. Но если кровь отхаркивается постоянно и в большом количестве, нужно сделать флюорографию и рентген легких.
Зеленая слизь
Зеленая слизь почти всегда указывает на инфекционно-вирусные, воспалительные заболевания верхних и нижних дыхательных путей. Это опасный и грозный диагностический признак. О каких же недугах приходится говорить:
Бронхит гнойного характера.
Представляет собой воспалительно-дегенеративное заболевание нижних дыхательных путей (бронхов). Как и следует из названия, имеет место гнойный процесс. Причины возникновения подобной болезни множественны. Наиболее часто имеет место сочетание двух факторов.
В первую очередь, это проникновение в бронхиальные структуры патогенной флоры. Наиболее часто речь идет о стафилококках, стрептококках либо герпетическом возбудителе. Попасть в дыхательные пути микроорганизмы могут во время оперативного вмешательства при интубации трахеи, в результате контакта с инфицированными лицами и т.д.
Симптоматика весьма характерна. Цвет мокроты при бронхите гнойного генеза всегда зеленый или желтовато-зеленый с вкраплениями, имеют место боли при дыхании, интенсивный кашель. Отграничить бронхит от пневмонии и трахеита можно только посредством проведения объективных исследований. «На глаз» поставить диагноз и, тем более, верифицировать его попросту невозможно.
Трахеит гнойного характера.
Имеет много неспецифических признаков, типичных для бронхита. Поэтому отличить один недуг от другого не представляется возможным. Кашель при трахеите усиливается по утрам, гнойная мокрота при кашле отходит активнее. Она отличается густотой, плохо отхаркивается.
Зеленый цвет мокроты при кашле может быть при бактериальной пневмонии.
Это разновидность воспаления легких. Этиологически бактериальная пневмония развивается в результате воздействия на эпителий легких золотистого стафилококка, клебсиеллы, бледной спирохеты, стрептококка зеленящего и некоторых других инфекционных возбудителей. Возможна грибковая природа (грибы-кандиды).
Причины те же, что и у бронхита. Однако симптоматика куда более выражена. Отмечаются интенсивные боли при дыхании, одышка, удушье, тяжесть за грудиной, сильный кашель, в первый момент — непродуктивный. Однако сказанное не всегда верно.
В некоторых клинических ситуациях, особенно, если затронут небольшой сегмент легкого, симптомокомплекс — стертый, неявный. Это делает пневмонию не только тяжелым, но и смертельно опасным недугом.
- Туберкулез в фазе ремиссии. В данном случае имеет место нормальный физиологический процесс отхождения экссудата после прохождения специфического курса терапии. Опасности указанное состояние не несет, напротив, это благоприятный прогностический признак течения патологического процесса.
- Муковисцидоз. Системное заболевание, характеризующееся поражением органов дыхательной системы, пищеварительного тракта. Считается аутоиммунной, генетической патологией.
- Гайморит. Отоларингологическое заболевание. Развивается в результате воспаления пазух носа и окружающих анатомических структур.
- Бронхоэктатическая болезнь.
- Абсцесс (фурункулез) легочных структур.
При каких заболеваниях бывает?
 Зеленая вязкая и густая мокрота при кашле бывает нескольких оттенков: темная, светлая, болотная. Возможные заболевания: пневмония, бронхит.
Зеленая вязкая и густая мокрота при кашле бывает нескольких оттенков: темная, светлая, болотная. Возможные заболевания: пневмония, бронхит.
Нельзя ставить себе диагноз самостоятельно! Диагностика заболевания проводится очень просто. Первым делом нужно направляться к терапевту или семейному врачу. Доктор осматривает больного, определяет причину появления темно-зеленой мокроты. Зеленую мокроту лечит, как правило, амбулаторный терапевт, но если у больного пневмония – его госпитализируют.
При бронхите и пневмонии
Возбудителями бронхита и пневмонии являются патогенные микроорганизмы и реже – грибок. Воспаление легких – это, как правило, следствие запущенного бронхита при неумелом лечении или его отсутствии. При обоих заболеваниях зеленая мокрота откашливается болезненно, вызывает одышку, мышечную слабость.
Обнаружив зеленую мокроту при бронхите, врач прописывает антибиотики и иммуностимулирующие препараты. Если заболевание сопровождается затрудненным дыханием, к медикаментозному комплексу добавляется Беротек или Итроп. Принимать лекарства необходимо в указанном доктором порядке и дозировке.
Обострение ХОБЛ
ХОБЛ – это прогрессирующая болезнь, сопровождаемая бронхиальным воспалением и разрушением тканей легкого (или двух сразу). Самая распространенная причина болезни – курение. Прочие факторы: частое вдыхание производственных токсинов, респираторные заболевания, экологический дисбаланс.
Болезнь имеет пять стадий. Первая характеризуется непрерывным кашлем, агрессивно не проявляется. Последняя сопровождается дыхательной недостаточностью, несет угрозу жизни человека.
Обострение ХОБЛ проявляется из-за пневмонии, пневмоторакса, сердечной недостаточности, эритроцитоза. Диагностику заболевания проводит врач с помощью спирометрии и цитологического обследования.
Лечение ХОБЛ проводится комплексно: посредством муколитиков, антибиотиков, легочной реабилитации, ингаляций. К терапевтическому курсу нужно приступать тогда, когда врач составил полную схему лечения!
Цвета мокроты
Цвет мокроты может указывать на состояние дыхательной системы
Цвет мокроты может дать полезную информацию о состоянии лёгких и других органов дыхательной системы.
Прозрачный
Прозрачная слизь наблюдается в здоровом организме. Она состоит из воды, соли, антител и других клеток иммунной системы. После выделения в дыхательных путях большая часть слизи направляется в горло и проглатывается.
Коричневый
Коричневая мокрота может указывать на возможное кровотечение, которое началось какое-то время назад. Ярко-красная или розовая мокрота говорит о том, что выделение крови произошло недавно.
Чёрная мокрота может свидетельствовать о наличии в организме грибковой инфекции. Людям с чёрной мокротой следует немедленно связаться с врачом, особенно если они имеют ослабленную иммунную систему.
Белый
Белая слизь — признак насморка. Когда носовые пазухи заложены, ткани распухают и воспаляются, что замедляет проход слизи через дыхательные пути. Если это происходит, слизь становится более густой и мутной или белой.
Жёлтый
Жёлтая слизь сигнализирует о том, что клетки иммунной системы начали работать на месте инфекции или другого типа воспаления.
Белые кровяные тельца или лейкоциты — это клетки иммунной системы, которые отвечают за противодействие микроорганизмам. По мере того как лейкоциты борются с инфекцией, они начинают попадать в слизь и придавать ей желтоватый оттенок.
Зелёный
Зелёная мокрота указывает на более масштабную и более сильную иммунную реакцию. Во время такой реакции вырабатываются белые кровяные тельца, микроорганизмы, другие клетки и белки. Всё это придаёт мокроте зелёный цвет.
Несмотря на то, что мокрота зелёного цвета говорит о наличии инфекции, организм в таких случаях не всегда нуждается в антибиотиках. Большинство инфекций, приводящих к зелёной мокроте, имеют вирусную природу и обычно проходят в течение нескольких недель без какого-либо лечения.
Использование антибиотиков в тех ситуациях, когда в этом нет необходимости, может причинить вред здоровью, поскольку бактерии могут улучшать свою сопротивляемость. Если зелёная мокрота сопровождается трудностями дыхания, болью в грудной клетке или выкашливанием крови, то человеку следует в кратчайшие сроки посетить врача.
Красный
Красный цвет мокроты указывает на наличие в ней крови. Присутствие в мокроте крови может иметь несколько различных причин. Даже интенсивный кашель, например, при респираторных инфекциях иногда может вызывать повреждение небольших кровеносных сосудов, приводящее к незначительному кровотечению.
О причинах появления крови в мокроте можно более подробно прочитать здесь.
Что означает зеленая мокрота
При появлении продуктивного кашля, который также называют мокрым или влажным, всегда есть выделения из горла – мокрота. Таким способом бронхи проводят самостоятельное очищение от осевших бактерий, инфекций.
Добавим к этому пыль и другие вещества, которые оседают в легочной системе, а с появлением инфекции усложняют дыхание. Как правило, каждое воспаление, патологический процесс в органах дыхания усложняет процесс вдыхания воздуха. Но мокрый кашель способствует улучшению состояния больного больше чем сухой.
При правильном диагностировании, постановки диагноза и адекватной терапии отхождение мокроты упрощается, патогенные микроорганизмы не увеличиваются, а выходят.
Цвет слизи поможет более точно поставить диагноз. Мокрота зеленого цвета при кашле в сочетании с температурой или без нее – разные виды болезней.
Без температуры
Выделяться мокрота зеленого оттенка может у взрослых и детей, во время беременности и в период лактации. Первое, что делается, когда появляется неприятный симптом – измерение температуры тела.
Повышение указывает на воспалительный процесс, а значит, необходимость срочного лечения. Но что делать, если температура не повысилась, осталась в норме? Есть только кашель, мокрота (иногда насморк)?
Такое явление говорит о хронических заболеваниях:
- язве сибирской и бронхите;
- муковисцидозе и трахеите;
- туберкулезе и гайморите;
- бронхиальной астме с осложнениями.
Указанные болезни на первых этапах сопровождаются воспалительными процессами. Но в силу ослабленного иммунитета могут не давать высоких показателей на термометре, а после и вовсе самостоятельно исчезнуть. Мокрота густая зеленая указывает на распад тканей в очаге развития. Поэтому обращение в больницу необходимо.

При температуре
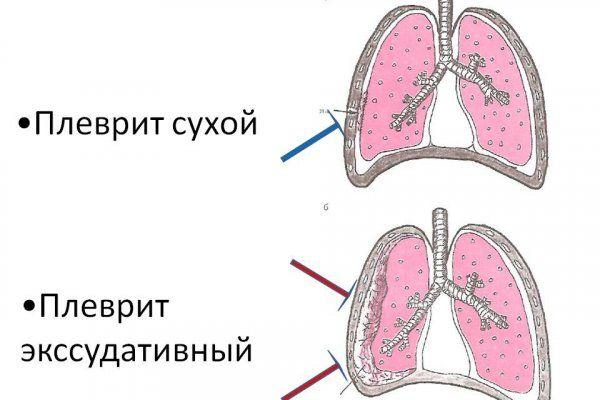
Наиболее частый показатель опасных болезней, таких как абсцесс легкого, плеврит с осложнениями, синусит, гнойный бронхит – слизь густая по консистенции с запахом и зеленого цвета, с вкраплениями гноя.
Также может указывать на воспаление легких или рак. Причины образования: застой в дыхательных путях. Отхаркивание происходит с трудом из-за повышенной вязкости.
Инфекционным агентом выступают бактерии как грамотрицательные, так и грамположительные:
- кишечная палочка;
- гемофильная палочка;
- клебсиелла;
- стафилококк золотистый;
- стрептококк.
Со всеми ними тяжело бороться. Поэтому процесс терапии усложняется при неправильном диагностировании. К появлению зеленой мокроты может дать толчок и обычная простуда. Но ставить диагноз может только специалист.
Оставлять без внимания незначительное откашливание, отхождение зеленой слизи опасно для жизни и здоровья человека. В лучшем случае поставят ОРЗ или ОРВИ.