Синусит
Содержание:
Эффективные методы лечения
При указанном заболевании возможны различные варианты лечения. Основной его целью остается устранение негативных проявлений. Актуальны следующие методики:
- прием медикаментов,
- обращение к гомеопатическим препаратам,
- физиотерапия,
- прокол гайморовых пазух,
- народные методы.
Выбрать ту или иную тактику для каждого конкретного случая может только врач.
Медикаментозное лечение
Для устранения болезненности, вывода патологического отделяемого из носовых пазух, борьбы с патогенными микроорганизмами и остановки воспалительного процесса на фоне снижения характерной симптоматики и заложенности носа, применяется медикаментозное лечение.
При диагностировании двухстороннего воспалительного процесса в области гайморовых пазух применяются такие группы лекарственных препаратов:
- сосудосуживающие средства для избавления от отечности (Санорин, Назол),
- капли с комбинированным действием – сосудосуживающим и противоаллергическим (Виброцил),
- муколитические средства для разжижения отделяемого носа и выведения его из пазух (Флюдитек, Флуимуцил),
- анальгетики, сокращающие воспалительный процесс, снижающие температуру и болезненные ощущения (Ибупрофен, Аспирин),
- препараты для промывания носа, удаления секрета из них и нормализации дыхания (Аква Марис),
- антибиотики при бактериальной инфекции (Цефтриаксон и другие),
- капли с увлажняющим действием для избавления от сухости слизистых оболочек и минимизации отечности (Аквалор),
- глюкокортикостероиды в виде спреев для избавления от аллергического компонента заболевания (Авамис),
- антигистаминные препараты, способствуют снижению отечности и противовоспалительным действием (Кларитин, Супрастин),
- иммуномодулирующие средства для укрепления иммунной системы организма (Интерферон),
- фитопрепараты, которые приготовлены на основе различных трав.
| Препараты | Фото | Цена |
|---|---|---|
| Санорин | От 58 руб. | |
| Виброцил | От 289 руб. | |
| Флюдитек | От 378 руб. | |
| Ибупрофен | От 19 руб. | |
| Аква Марис | От 124 руб. | |
| Цефтриаксон | От 28 руб. | |
| Аквалор | От 120 руб. | |
| Кларитин | От 220 руб. | |
| Интерферон | Уточняйте |
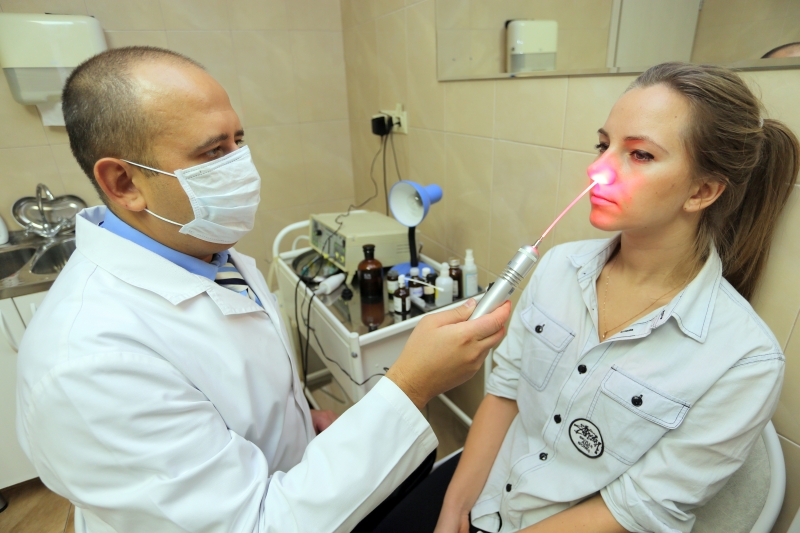
Прокол гайморовых пазух
В некоторых случаях медикаменты оказываются бессильны при этой инфекции в носоглотке. При высокой температуре, сильной болезненности и выраженной симптоматике заболевания, когда прочее лечение оказывается неэффективным, прибегают к другой методике – проколу гайморовых пазух.
Многие считают эту манипуляцию особенно болезненной, но на практике она связана лишь с неприятными ощущениями, но не с болями.
Порядок выполнения прокола следующий:
- обезболивание требуемой области,
- выполнение прокола посредством специальной иглы – пункция,
- вымывание гнойного содержимого пазух посредством специальных растворов с антисептическими свойствами,
- введение препаратов с противовоспалительным и антибактериальным действием в очищенную полость.
Прокол является крайней мерой, на которую идут, когда иное лечение не помогает. Это объясняется высоким риском развития осложнений. Но сам недуг намного опаснее, поэтому при возникновении необходимости затягивать с выполнением прокола нельзя.
Народные методы
Нередко для дополнительного лечения двухстороннего гайморита обращаются к народным методикам. Специалисты напоминают, что они будут эффективны только на ранних стадиях развития заболевания. В более сложных случаях они могут только дополнять основную терапию.
Наиболее эффективными считаются такие методики:
- Ингаляции с применением горячего пара при отдельных формах заболевания. Чаще используется спиртовая настойка прополиса.
- Настой на основе зверобоя, известного противовоспалительным действием. Оно подойдет для промывания или закапывания в нос.
- Промывания носовых ходов водой с йодом, содой или солью.
- Свежевыжатый сок редьки для закапывания в нос, который предварительно вдвое разбавляют чистой водой.
Эффективна медовая мазь:
- для нее требуется измельченное детское мыло, растительное масло, мед и немного молока,
- компоненты перемешиваются, доводятся до кипения на водяной бане,
- добавить пару капель спирта при загустении.
Основные признаки сфеноидита
Сфеноидит – воспаление слизистой оболочки, которое может поразить как одну, так и обе основные пазухи носа.
Острая форма данного заболевания может иметь катаральный или гнойный характер воспаления. При этом основными признаками, характерными для острого сфеноидита, являются:
- Постоянная боль в затылочной части головы, которая не проходит под воздействием обезболивающих средств. В некоторых случаях больные отмечают головные боли в височной, лобной или теменной области.
- Обильное выделение гноя и слизи из носа.
- Ухудшение обоняния, ощущение постоянного неприятного запаха.
- Общая интоксикация организма – слабость, быстрая утомляемость, повышенная температура.
В случае несвоевременного лечения воспаление может перейти на органы и ткани, расположенные около основной пазухи. Это может стать причиной менингита, абсцесса головного мозга, а также поразить глазные нервы и сонную артерию.
Хронический сфеноидит часто протекает бессимптомно, обычно больной ощущает навязчивую головную боль в затылке. Если же других симптомов сфеноидита нет, то диагностировать заболевание очень трудно. В некоторых случаях больной может длительное время наблюдаться у других специалистов и безрезультатно лечиться от других болезней.
Кроме этого, при хронической форме сфеноидита часто могут беспокоить неприятные ощущения в носоглотке, неприятный запах и гниловатый привкус. Эти симптомы свидетельствуют о том, что гной попадает в обонятельную щель и по задней стенке глотки стекает вниз. При этом катаральные явления наблюдаются редко или совсем отсутствуют.
Некоторые больные жалуются на расстройство зрения, что указывает на воспаление зрительного нерва, который практически граничит с основной пазухой. Пациенты отмечают раздвоение в глазах, ухудшение остроты и другие отклонения.
Но и хроническая форма сфеноидита является воспалительным процессом, поэтому при длительном течении заболевании появляются признаки интоксикации всего организма. Хотя, ярко выраженных симптомов при этом нет, но больного сфеноидитом беспокоит сонливость, потеря аппетита и общая слабость.
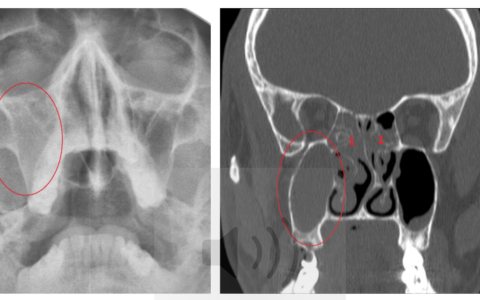
Наиболее точно диагностировать сфеноидит позволяет КТ и МРТ, а рентген в данном случае не позволяет получить полную картину заболевания. Ведь клиновидная пазуха расположено глубоко в носовой полости, и на снимке тень от соседних органов не дает точно поставить диагноз.
Своевременное медикаментозное лечение острой формы сфеноидита с использованием сосудосуживающих спреев, растворов антибиотиков и других препаратов позволяет полностью избавиться от заболевания. Но запущенный сфеноидит обычно требует хирургического вмешательства, так как часто сопровождается патологиями в анатомии носовой полости (искривлением носовой перегородки, дополнительными перегородками и другими отклонениями).
Определение заболевания
Если слизистая находится в нормальном состоянии, все болезнетворные организмы, попадающие в носовые ходы, уничтожаются. Когда вирус или бактерия оказывается сильнее иммунных клеток, в носовых ходах начинается воспаление, которое может переходить на пазухи.
Протекать болезнь может в острой и хронической форме. Острый фронтит характеризуется сильным проявлением симптомов и быстротой возникновения. Хроническая форма может протекать годами, причем больной иногда не подозревает о болезни, т. к. симптомы выражены очень слабо и даже в периоды обострений могут быть приняты за проявления других заболеваний.
Лечение
Назначение врача будет зависеть от того, как и где протекает болезнь. Но алгоритма для лечения разновидностей синусита нет. Что гайморит, что фронтит, что этмоидит, что сфеноидит лечатся одинаково. Главное в лечении всех разновидностей синусита – избавиться от бактерий, вирусов и обеспечить отток гноя из пазухи. Лечение должно быть комплексным. Поэтому рекомендуются следующие группы препаратов:
Антибиотики
Вопрос применения антибиотиков при синусите и гайморите у взрослых спорный, потому что организм постепенно привыкает к ним. Но при тяжелых формах болезни без них не обойтись, особенно в тех случаях, когда природа гайморита бактериальная. Это может быть Амоксициллин, Аугментин, Доксициклин., Сумамед, Цефозалин.
Антисептики
Антисептические средства отлично помогают при поражении носовой полости вирусом. Применяются в лечении Диоксидин, Мирамистин, Проторгол. Преимущество их в том, что использовать их можно местно путем промывания носовой полости.
Капли в нос
капель в носПотому что только сосудосуживающие препараты вызывают привыкание после 5 дней лечения.
Более мягкими являются масляные капли для носа: сужают сосуды, помогают избавиться от отека, заживляют слизистую и ускоряют отхождение слизи. Это Пиносол, Синуфорте. Закапывайте их в течение 14 дней.
Если гайморит возник на основе аллергии, то остановите свой выбор на антигистаминных каплях. Помогают справиться с аллергией и одновременно сузить сосуды Виброцил, Цетиризин, Аллергодил.
Комбинированный действием обладают капли с антибиотиком. Плюс их в том, что применяются они местно. Это Изофра, Биопарокс, Полидекс.
Алгоритм лечения такой: очистить носовую полость путем промывания и закапать капли, обладающие комбинированным действием.
Жаропонижающие и болеутоляющие препараты
В домашних условиях для облегчения симптомов применяют народные средства. Большим успехом пользуется раствор на основе хозяйственного мыло. Для его приготовления кусочек мыла нужно измельчить и растворить в воде, после чего налить раствор в ладонь, поднести к носу и втянуть в себя так, чтобы раствор оросил носовую полость. Проводить процедуру нужно 3 раза в день.
Вопросы к доктору
Вопрос: У меня внутри покраснел и воспалился хрящ носа внутри. Это может быть признаком синусита? Ответ: Маловероятно, такие симптомы больше характерны для гнойного расплавления хряща или для фурункула носа.
Вопрос: Чем лечить гайморит у ребенка? Ответ: Антибиотики, противовоспалительные, местные капли. Лечат как и у взрослого человека, только выбирают разрешенные препараты для конкретного возраста.
Вопрос: Можно ли греть пазуху при гнойном гайморите? Ответ: Категорически нет. Ни один гнойный процесс нельзя лечить теплом. Это может спровоцировать распространение инфекции и развитие осложнений.
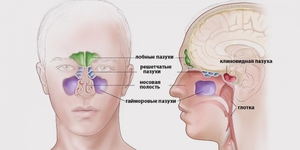
Виды воспалений в пазухах носа
Строение носа и околоносовых полостей верхних дыхательный путей таково, что они выполняют несколько важных для организма функций. В первую очередь, за счет них обеспечивается теплоизоляция головного мозга и глаз, увеличивается механическая прочность костей черепа. Также пазухи принимают участие в голосообразовании и формировании звуков. Но основная функция органов заключается в очистке, увлажнении и согревании воздуха, попадающего в организм из наружного носа.
Так как придаточные пазухи носа непосредственно контактируют с воздухом из окружающей среды, они подвержены патологиям и воспалениям, возникающим под воздействием различных причин. Наиболее частыми возбудителями воспаления являются:
- вирусные инфекции, проникающие в полости через нос, кровь и т.п.;
- бактерии и микроорганизмы: стафилококки, грибки и др.
В здоровом состоянии реснички эпителия, расположенного в полости носа и пазухах, выводят слизь с пылевыми частичками и микроорганизмами наружу. Если же этот процесс нарушается, может возникнуть воспаление. Предрасполагающими к развитию патологии факторами являются дефекты носовой перегородки и раковин носа, неправильное развитие верхних ДП и т.п.
Кроме того, причинами воспаления могут стать:
- травмы носа и придаточных пазух;
- повышение температуры тела;
- вдыхание табачного дыма и других вредных веществ;
- нарушение гормонального фона;
- низкая влажность воздуха и т.д.
Симптомы и признаки развития воспаления придаточных пазух носа достаточно характерны.
Толчком к развитию процесса может стать насморк, перешедший в ринит. Больной начинает жаловаться на головные боли, усиливающиеся при наклонах головы или перепаде давления, постоянную заложенность носа, повышение температуры до отметки в 38оС и кашель. Отмечаются обильные и густые выделения из носа зеленоватого цвета, неприятный запах изо рта, гнусавый голос.
Течение заболевания может быть острым или хроническим. Острое воспаление, не отягощенное осложнениями, обычно проходит самостоятельно в течение 14 дней. При хроническом течении процесс может затянуться на длительное время, при этом высока вероятность развития рецидивов.
Воспаление придаточных пазух носа – рекомендации
Несомненно, во время лечения следует соблюдать медицинские показания. Особенно важно правильно принимать антибиотики, обычно это от 10 до 14 дней. Пациент чаще всего чувствует улучшение после нескольких дней приема антибиотиков. В этом случае нельзя прекращать прием препарата, поскольку более устойчивые штаммы бактерий остаются активными, что может привести к повторению симптомов острого воспаления. Безрецептурные противовоспалительные препараты принимаются при появлении таких симптомов, как боль или повышение температуры. При острых воспалениях также применяется немедикаментозное лечение, заключающееся в полоскании носовой полости физиологическим раствором или морской солью. Вы также можете использовать теплые влажные ингаляции с паром, водой или настоем ромашки, чтобы согреться. Ингаляции улучшают местное кровообращение и ускоряют лечебный процесс (еще один метод обогрева – использование инфракрасных лучей и коротковолновая диатермия)
Безрецептурные противовоспалительные препараты принимаются при появлении таких симптомов, как боль или повышение температуры. При острых воспалениях также применяется немедикаментозное лечение, заключающееся в полоскании носовой полости физиологическим раствором или морской солью. Вы также можете использовать теплые влажные ингаляции с паром, водой или настоем ромашки, чтобы согреться. Ингаляции улучшают местное кровообращение и ускоряют лечебный процесс (еще один метод обогрева – использование инфракрасных лучей и коротковолновая диатермия).
При хронических воспалениях, помимо вышеперечисленных препаратов, используются интраназальные глюкокортикостероиды. Считается, что употребление алкоголя способствует отеку слизистой оболочки и ухудшению симптомов. Следует избегать очень холодного и сухого воздуха. Вы можете подумать о покупке увлажнителей воздуха для дома или просто поставить посуду с водой на радиаторы отопления.
Когда лечение не приносит ожидаемых результатов или пациент отмечает повышение температуры тела, отек мягких тканей, усиливающиеся головные боли или озноб, необходимо начать стационарное лечение в специализированном центре из-за риска серьезных осложнений.
Синусит – одно из заболеваний, с которым пациенты обращаются к врачу, часто спустя долгое время после появления первых симптомов. Это связано с тем, что симптомы синусита напоминают простуду и лечатся домашними средствами и лекарствами, отпускаемыми без рецепта. Только повторные рецидивы гайморита или возникновение осложнений побуждают пациентов обращаться за медицинской помощью. Чтобы избежать этого и как можно раньше начать соответствующее лечение, обратитесь к врачу, если:
- лицевая боль выше линии верхних зубов,
- боль в корне носа и верхнем веке,
- головная боль, не исчезающая после приема обезболивающих (парацетамол, препараты ибупрофена),
- лихорадка выше 38 ºC,
- появление желтоватых или зеленоватых выделений из носа,
- симптомы простуды, продолжающиеся более 10 дней, или их ухудшение
- лечение антибиотиками не улучшается через 5 дней (может потребоваться применение других антибиотиков).
Симптомы
Риносинусит классифицируется на различные виды, поэтому симптомы и методы лечения отличаются как у взрослых, так и у детей.
Первая классификация
Рассмотрим признаки видов заболевания по стадии его развития в следующей таблице.
| Катаральный риносинусит (до трех дней) |
|
|---|---|
| Серозный |
|
| Гнойный риносинусит | Симптомы серозной формы протекают более выраженно. Температура тела повышается, появляются выделения из носа гнойного характера. Наблюдается отечность щек. |
Катаральный риносинусит может вызвать такие осложнения как фарингит, менингит, абсцесс и т.д. Гнойный риносинусит имеет отличительную черту – гнойные выделения, которые могут появиться только при не грамотном проведении лечения.
Вторая классификация
Кроме данной классификации, существует другая, основанная на причине возникновения заболевания:
- Аллергическая форма характеризуется проявлением симптомов при контакте с источником аллергической реакции организма. Как правило, такой вид заболевания развивается параллельно с бронхиальной астмой или негативной реакцией организма на другие аллергены. Данная форма недуга опасна тем, что отказ от лечения может спровоцировать развитие полипов в носу.
- Вазомоторный риносинусит обусловлен сбоев функционирования нервных окончаний (резко и ярко выраженно проявляется реакция на смену климата или холод). Кроме того, данная форма заболевания часто встречается у беременных девушек, обусловлена резким изменением гормонального фона.
- Бактериальный риносинусит – наиболее распространенная форма недуга, так как вызвана патогенными микроорганизмами. Для нее характерны основные симптомы, которые сопровождаются гнойными выделениями.
- Вирусная форма имеет симптоматику, аналогичную той, что наблюдается при простуде или ОРВИ. Может появиться боль в горле и кашель.
- Грибковый риносинусит чаще встречается у людей, больных хроническими заболеваниями, например, диебет, ВИЧ. Данная форма заболевания развивается на фоне резкого ухудшения иммунной системы. Кроме того, развитие грибковой формы недуга может спровоцировать длительное применение антибиотиков. Лечение при таких обстоятельствах – затяжное, больной жалуется на неприятный запах в носу, его заложенность, резкие головные боли.
Признаки риносинусита различных форм схожи, поэтому без диагностики легко допустить ошибку в постановке диагноза. Определить форму заболевания в домашних условиях затруднительно, поэтому рекомендуется проконсультироваться с врачом, который назначит правильное лечение после проведения необходимых анализов и обследований.
Хроническая форма
Данный вид заболевания долго не проходит. Сопровождается головными болями, гнойными выделениями, слезотечением. Больной начинает гнусавить, ощущает тяжесть на той стороне лица, где развивается воспалительный процесс.
Хроническая форма включает полипозный риносинусит, его основной чертой является появление в носу новообразований, количество которых быстро увеличивается. Как правило, в данной ситуации необходимо хирургическое вмешательство, но существуют и методы комплексного медикаментозного лечения. Также сюда входит трофический, гепертрофический и аллергический риносинусит.
Хронический атрофический насморк.
Может быть обусловлен неблагоприятными климатическими условиями, профессиональными вредностями, часто повторяющимся острым насморком, инфекционными болезнями, хирургическими вмешательствами в носу.Симптомы, течение.
Ощущение сухости в полости носа, трудное высмаркивание, понижение обоняния; нередки носовые кровотечения.
Риноскопически определяются широкая носовая полость из-за атрофии главным образом нижних носовых\ раковин, скопление густого секрета, который местами, засыхая, образует корочки.Лечениесимптоматическое.
Густую слизь и корки разжижают щелочным раствором. Применяют также щелочно-масляные ингаляции (через нос).
Насморк вазомоторный аллергический.
Симптомы, течение.
Приступы внезапной заложенности носа с обильными водянисто-слизистыми выделениями, чиханьем. Вазомоторный насморк представляет собой нервно-рефлекторное заболевание, наблюдается преимущественно у лиц с общими вегетативными расстройствами. Малейшее раздражение нервных окончаний полости носа или отдаленных рефлексогенных зон (охлаждение, резкий запах и др.) ведет к бурной реакции слизистой оболочки полости носа. Аллергический насморк рассматривают как местную анафилактическую реакцию на какой-либо аллерген. При сезонной форме насморка таким раздражителем может быть пыльца злаков (сенной насморк). При круглогодичной форме раздражителями выступают так называемые бытовые аллергены (косметические средства, домашняя пыль, волосы и перхоть домашних животных и др.). Эти формы насморка называют также ринопатиями, поскольку при них обычно нет воспалительных изменений слизистой оболочки.Диагноз ставят на основании анамнеза, риноскопии и лабораторных данных. При риноскопии определяют резкую набухлость или отечность слизистой оболочки носовых раковин, которая в отличие от банальных воспалительных процессов имеет бледно-синюшный цвет, нередко обнаруживают отечные полипы. При микроскопическом исследовании слизи обнаруживают много эозинофилов. Кожные пробы с аллергеном при аллергическом насморке часто бывают положительными.Лечение
При вазомоторном рините основное внимание обращают на закаливание организма, лечение общих вегетативных нарушений организма.
Местно выполняют внутриносовую новокаиновую блокаду, при необходимости — гальванокаустику нижних раковин. При аллергическом насморке проводят специфическую десенсибилизацию
Если аллерген не обнаружен, то назначают препараты кальция, антигистаминные средства и др. (димедрол, пипольфен, дипразин, супрастин, перновин и др.).
Местно применяют гидрокортизон в виде инъекций в нижнюю носовую раковину. С успехом используют криотерапию и ультразвуковое воздействие на нижние носовые раковины.
Озена (зловонный насморк).
Это хроническое заболевание полости носа с резкой атрофией слизистой оболочки, образованием густых выделений, ссыхающихся в зловонные корки, истончением костной ткани раковин и стенок носа. Встречается в 2-3 раза чаще у лиц женского пола и иногда наблюдается одновременно у нескольких членов семьи. Начинается в возрасте 8-16 лет, иногда позже.Симптомы, течение.
Развивается медленно, иногда с переходом атрофического процесса на слизистую оболочку глотки, гортани, а иногда трахеи и бронхов. Больные жалуются на затрудненное носовое дыхание, мучительную сухость и зуд в носу, резкое ослабление или полное отсутствие обоняния
На запах из носа обращают внимание окружающие (сами больные его не ощущают). Больные часто угнетены и подавлены; неприятный запах из носа заставляет их избегать общения с людьми.Диагноз ставят на основании характерных жалоб больного, резкой атрофии слизистой оболочки носа и зловонных корок в носу.Лечениепрежде всего симптоматическое и направлено на размягчение и устранение корок, а также сухости носовой полости.
СИНУСИТЫ.
Это острое или хроническое воспаление околоносовых пазух. Различают следующие формы синуситов:
- Гайморит — воспаление слизистой оболочки верхнечелюстной (гайморовой) пазухи;
- Фронтит — воспаление лобной пазухи;
- Этмоидит — воспаление решетчатого лабиринта;
-
Сфеноидит — воспаление клиновидной пазухи. Заболевание может быть односторонним или двусторонним, с вовлечением в процесс одной пазухи или поражением всех околоносовых пазух с одной или обеих сторон — так называемый Пансинусит.
Воспаление придаточных пазух носа – осложнения
В силу анатомических условий близость пазух к орбите и полости черепа иногда приводит к серьезным осложнениям, которые можно разделить на:
1. Глазные и орбитальные осложнения:
- орбитальный абсцесс – чаще всего возникает в верхне-медиальной области орбиты и перемещает глазное яблоко в противоположном направлении. При отсутствии лечения приводит к флегмоне орбиты,
- орбитальная флегмона – очень серьезное осложнение, следствием которого может стать даже слепота. Он характеризуется экзофтальмом и иммобилизацией глазного яблока, а также отсутствием реакции зрачка на свет.
- блефарит – может принимать гнойную форму (последствие орбитального абсцесса) или негнойную форму, представляющую собой застойный отек подкожной клетчатки,
- неврит зрительного нерва – может быть осложнением воспаления клиновидной пазухи, задних решетчатых клеток, а также следствием флегмоны глазницы.
2. Внутричерепные осложнения :
Они намного серьезнее предыдущих, но встречаются реже: обычно в ходе хронических обострений воспаления лобных пазух и при воспалениях, охватывающих несколько пазух. В этой группе можно выделить:
- Воспаление твердой мозговой оболочки и эпидуральный и эпидуральный абсцесс – эпидуральный абсцесс образуется на границе между стенкой синуса и твердой мозговой оболочкой. Симптомы неспецифичны. Интратекальный абсцесс образуется в субдуральном пространстве, характеризуется серьезными симптомами (судороги, двоение в глазах, временный парез) и часто предшествует менингиту, который является наиболее серьезным осложнением синусита,
- менингит – чаще всего в результате воспаления решетчатой пазухи или других внутричерепных осложнений,
-
абсцесс головного мозга – обычно возникает в лобной доле (из лобных пазух). Типичных симптомов нет, однако у некоторых пациентов наблюдаются:
- раздражительность,
- летаргия,
- резкие перепады настроения
- афазия,
а в случае больших абсцессов: судороги и парез,
-
тромб кавернозного синуса – этому процессу способствует замедление кровотока через синус и его нарушенный просвет. Инфекция кавернозной пазухи происходит непосредственно из клиновидной пазухи или через венозные соединения из оставшихся придаточных пазух носа. Симптомы:
- высокая температура,
- озноб,
- беспокойство
- осведомленность
- рвота,
- остеомиелит черепа – наиболее частая отправная точка – лобные пазухи. Причиной воспаления являются бактерии, присутствующие в воспалительном секрете носовых пазух, а способствующим фактором являются травмы и процедуры, проводимые на носовых пазухах. В результате воспаления возникает остеомиелитический процесс – разрушение костного и костного мозга и образование свищей, которые, в свою очередь, способствуют прохождению гнойного содержимого под надкостницей черепа. Это приводит к образованию абсцессов.
Консервативное лечение
Если кистозная полость не склонна к росту и не приносит каких-либо неприятных ощущений (такие кисты обнаруживаются случайно), а также не мешает адекватному функционированию пазухи, допустима медикаментозная терапия с целью:
- улучшения состояния слизистой – после травм или воспалений;
- предотвращения воспалительного процесса/отека в носовых ходах и пазухах, соответственно;
- снижения болевого синдрома;
- нормализации вентиляции пазухи;
- подавления бактериальной флоры.
Для этого применяют следующие местные препараты:
- Очищающие носовые ходы от слизи (обладающие муколитическим – разжижающим слизь – эффектом) – Ринуфлуимуцил, Мукодин, Називин.
- Увлажняющие спреи – уместны при небольших аллергических отеках и сухости слизистых. Такие средства, как Аквалор, Аквамарис, Долфин помогают защитить носовые ходы от пересушивания, уменьшить концентрацию аллергенов и болезнетворных агентов в носовых ходах.
- Способствующие сужению сосудов и устранению отека (на фоне инфекции или аллергии). При незначительном отеке назначают Отривин, Санорин. Если нарушения вентиляции длительные и выраженные, применяют Мидримакс, Назол, Ирифрин.
- Обладающие антибактериальными свойствами – капли или спреи Диоксидин, Биопарокс, Полидекса.
- Имеющие антигистаминный эффект – в случаях, если воспаление развилось на фоне аллергии, используют Аллергодил, Зодак.
Прием антибактериальных средств внутрь рекомендован при выраженном воспалении, ухудшении общего состояния организма. Среди распространенных медикаментов – Макропен, Зитролид, Амоксиклав, Цефепим. Эти же препараты, в виде таблеток или инъекций, становятся неотъемлемой частью подготовки к плановому удалению кисты.
Перед назначением антибактериального препарата проводится микробиологическое исследование выделений из пазухи – для точного определения возбудителя инфекции.
Физиотерапию (УВЧ, «сухое» тепло) назначают с целью улучшения кровотока в поврежденных слизистых и ускорения их восстановления после воспаления.