Водянка
Содержание:
Клинические проявления
Симптомы недуга носят ярко выраженный характер. У человека водянка брюшной полости проявляется в виде патологического увеличения живота в объеме. Однако данный признак может свидетельствовать и о развитии панкреатита, и о скоплении каловых масс. Если в положении стоя живот сильно отвисает, а в позиции лежа он в прямом смысле растекается по сторонам, это однозначно свидетельствует о развитии асцита.
Таким образом, отек — это основной признак водянки. Иные симптомы асцита:
- Кашель.
- Одышка. Особенно трудно дышать в положении лежа.
- По мере увеличения живота в объеме усиливается интенсивность болезненных ощущений в области таза.
- Частые позывы к мочеиспусканию. Сам акт сопровождается болезненными ощущениями. Объем урины при этом не увеличен.
- Нарушение сердечного ритма.
- Частые эпизоды отрыжки и изжоги.
- Наличие геморроидальных узлов.
- Выпячивание пупка.
- Сонливость.
- Общая слабость.
- Апатия.
- Нарушено отхождение каловых масс.
В тяжелых случаях в животе постоянно ощущается боль. Она мешает не только совершать двигательную активность, но и дышать. У больного нарушается кровообращение, за счет чего начинают отекать конечности и лицо
Важно понимать, что по мере прогрессирования асцита происходит ухудшение течения и основного заболевания, послужившего провоцирующим фактором
Водянка на ногах и руках у пожилых, взрослых и детей: симптомы
Если водянка конечности появилась лишь однажды, прошла сама, скорее всего, она была физиологической реакцией. Если же руки и ноги отекают систематически, отеки усугубляются, речь однозначно идет о патологии, обращаться к врачу нужно в обязательном порядке. Вот симптомы водянки, которые должны насторожить:
- Отекают локально сразу обе или одна из конечностей.
- На ощупь отекшее место похоже на тесто.
- Кожа на отёкшем участке глянцевая натянутая, бледная и рыхлая, синюшная. Если на ней появляются трофические кожные изменения, это говорит о тяжелой степени отека.
- При надавливании на отекшее место на нем остается ямка-вмятина.
Ямка на коже при пальпации водянки.
Основные признаки
Главное проявление водянки – это отек, в этом месте ухудшается кровообращение, кожа становиться бледной, серой или синюшной. При надавливании, ямка сходит медленно.
Водянка беременных может проходить 4 стадии, начинается с ног, поднимается к животу, рукам, лицу. Отекание всего тела говорит о последней стадии.
У женщины в положении уменьшается объем мочи, при этом анализы остаются в норме, работа почек и печени не нарушена. Отличительная особенность водянки от нарушений в работе почек – это глянцевая кожа, во втором случае, она становиться бледной.
· бледности и сильного отека кожи;
· увеличенной печени и селезенки;
· приглушенных сердечных тонов;
· изжога и отрыжка;
· расширение вен на увеличенном месте;
· повышенным внутриглазным давлением;
· растяжением склеры и приобретением ей голубого цвета;
· распирающей головной болью;
· тошнотой и рвотой;
· жжением в глазах;
· нарушением зрительных функций, движения глаз, дыхания;
· неестественным положением головы;
· недержанием мочи и каловых масс;
· ощущением малого количества кислорода в легких, в следствие учащенным дыханием;
· выпиранием грудной клетки.
Симптомами гидроцеле у детей является уменьшение после сна и увеличение в дневное время мошонки без боли, у взрослых для него характерно появление:
· резкого увеличения мошонки с одной или двух сторон.
· отеком рук и ног;
· низким артериальным давлением;
· частым, поверхностным дыханием;
· повышение температуры при инфекции мочевых путей;
· повышение артериального давления на поздних стадиях;
· снижение суточного количества мочи;
· присутствие тупых, ноющих или острых болей;
· наличие белка в моче;
· округлое уплотнение, в мошонке;
· дискомфортом при ходьбе.
· боль в низу живота, которая с увеличением кисты может отдавать в промежность, крестец, поясницу;
· хронические запоры, метеоризм, тяжесть и вздутие;
При перерождении образования в злокачественное, также характерно:
· снижения веса без причины;
· тянущимися болями в области живота или поясницы;
· нарушениями менструального цикла;
· выделениями белей или слизи;
· тяжестью или острой болью под ребрами справа;
· появлением желтого цвета на коже и глазах;
· темной уриной и светлым калом;
· лихорадкой и температурой;
Краткая информация о гидроцеле
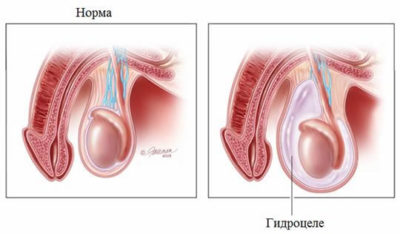
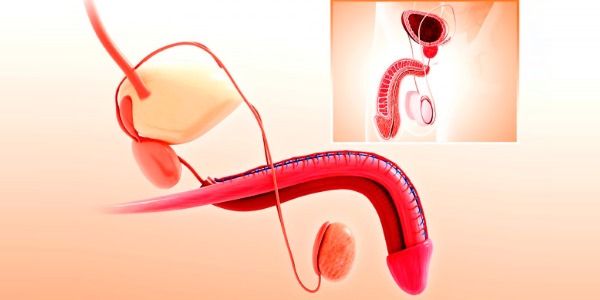
Гидроцеле (водянка яичка) — патологический процесс, во время которого внутри мошонки между оболочками яичка собирается серозная жидкость.
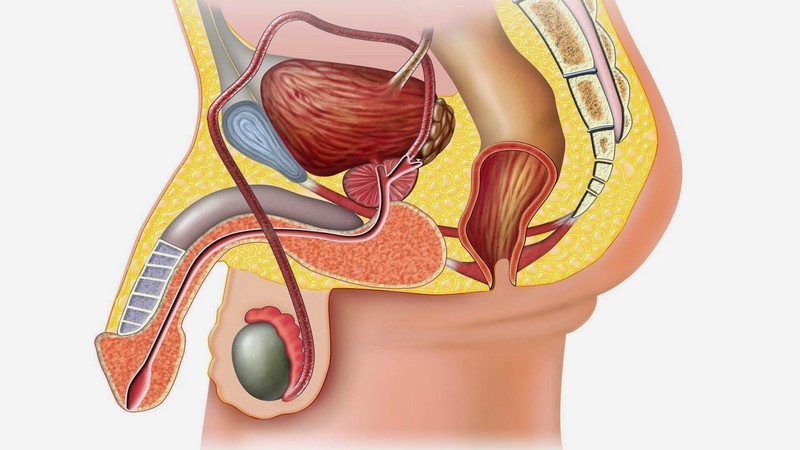
Яички — важнейший орган репродуктивной системы, в котором созревают сперматозоиды. Для нормального сперматогенеза нужна температура ниже температуры тела, поэтому яички у мальчика незадолго до рождения выходят из брюшной полости и опускаются в мошонку для лучшего охлаждения. Находясь снаружи, они становятся менее защищёнными и более уязвимыми, поэтому природа позаботилась о них, спрятав под семью слоями оболочек. Жидкость накапливается в самом глубоком из них. Заболевание чаще всего наблюдается у детей.
При врождённом гидроцеле у мальчика яичко опускается по паховому каналу в мошонку вместе с частью брюшины (влагалищного отростка) и заполняется жидкостью
Таблица: виды водянки яичек
| По этиологии (происхождению) |
|
| По течению заболевания |
|
| По структуре |
|
| По размещению |
|
| По объёму жидкости |
|
https://youtube.com/watch?v=UR3wv45htpQ
Лечение водянки ног
Для устранения причин отечности ног применяют как консервативные, так и хирургические методы лечения.
Основные консервативные методы лечения:
Медикаментозное лечение – основной метод терапии водянки ног. Лекарственные препараты устраняют причину заболевания, действуют на механизм появления отеков, оказывают симптоматическое действие.
Фармакологические группы препаратов для лечения водянки:
Антибиотики – устраняют патогенную микрофлору;
Антисептики – нейтрализуют действие болезнетворных бактерий;
Противопаразитарные средства — применяют при филяриатозах;
Противовоспалительные средства – устраняют отечность, боль, снижают интенсивность воспаления;
Антикоагулянты – снижают свертываемость крови;
Фибринолитики – разрушают тромбы сосудов;
Диуретики – выводят через почки лишнюю жидкость из организма;
Сердечные гликозиды – стимулируют работу сердечной мышцы;
Ингибиторы апф – снижают артериальное давление;
Ангиопротекторы – повышают устойчивость сосудов к повреждениям;
Гепатопротекторы – укрепляют стенки клеток печени;
Дезинтоксикационные средства – выводят токсины из организма;
Склерозирующие средства – регенерируют патологически расширенные вены.
Для лечения и профилактики отеков, снижения воспаления, восстановления лимфодренажа, иммуностимулирования применяют физиотерапевтические методы:
Радоновые и йодобромные ванны,
Для снижения негативных проявлений водянки используют ношение компрессионного трикотажа (гольфы, чулки, колготки), бинтование ног эластичным бинтом. Такой метод лечения создает равномерное давление на сосуды нижних конечностей, не позволяет жидкости переместиться обратно в ткани из сосудов.
При неэффективности консервативных методов используют хирургическое лечение заболеваний, провоцирующих отеки:
Установка кардиостимулятора, замена искусственных сосудов, пересадка сердца при лечении сердечной недостаточности;
Склерозирование и удаление поверхностных вен при варикозной болезни;
Удаление тромбов вен ног;
Удаление кист и опухолей печени;
Лечение переломов и ран, полученных при травмах;
Пункция сустава при артрите.
Во многих случаях применяется комбинация консервативных и хирургических метолов лечения водянки ног.
О враче: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
-3 кг за 3 дня: быстрые диеты
10 самых полезных свойств граната
Это название принадлежит нескольким формам одного и того же симптома – накопления жидкости в подкожной клетчатке, в серозных полостях, в тканях головного мозга. При водянке нарушается баланс между притоком и оттоком тканевой жидкости и жидкой субстанции крови.
Гидроцеле, или водянка яичек – это скопление серозной жидкости в оболочках органа. Чаще всего она бывает односторонней (90% от общего числа всех случаев), обычно диагностируется у новорожденных, хотя имеется вероятность развития гидроцеле у детей старшего возраста.
Гидроцеле, или водянка – это скопление серозной жидкости в оболочках яичка. Объем жидкости достигает от 20 до 200 мл, зафиксированы случаи накапливания до 3 литров . По данным медицинской статистики это заболевание встречается примерно у 1-5% мужчин зрелого возраста. Опасность этого заболевания в том, что оно является одной из.
Асцит – это вторичное состояние, при котором происходит скопление транссудата или экссудата в полости брюшины. Симптомы заболевания проявляются в увеличении размера живота, в болях, одышке, в ощущении чувства тяжести в области брюшины и иными признаками. Еще асцит в медицине называют брюшной водянкой, которая может сопутствовать.
Часто к вечеру взрослые люди обнаруживают неприятный симптом. Это – опухшие ноги. Когда возникает отек, сразу возникает ощущение тяжести ног. Даже маленькие стопы превращаются в подобие тумбочек. Бывает, что это заболевание не даёт болевых симптомов – по крайней мере, на начальной стадии.
Водянка ног – состояние, при котором в тканях нижних конечностей скапливается лишняя жидкость. Это вызывает отекание конечности и часто сигнализирует о заболеваниях внутренних органов. В первую очередь требуется установить причину патологии, чтобы врач назначил правильное лечение.
Отек на ногах сигнализирует о заболеваниях внутренних органов.
Лечение других заболеваний на букву — в
| Лечение варикоза |
| Лечение варикоцеле |
| Лечение васкулита |
| Лечение вегето-сосудистой дистонии |
| Лечение везикулита |
| Лечение ветряной оспы |
| Лечение вируса папилломы |
| Лечение вируса Эпштейна-Барр |
| Лечение витилиго |
| Лечение водянки яичка |
| Лечение волынской лихорадки |
| Лечение вульвита |
| Лечение вывиха коленного сустава |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лечение
Отсутствие симптомов и влияния на фертильность у патологии предполагают динамическое наблюдение за течением заболевания. Такое положение может быть разрешено организмом самостоятельно.
Реактивные виды патологии исчезают вместе с фактором-провокатором на фоне правильно подобранной терапии основного заболевания.
Операции водянки яичек показаны при наличии депонированной жидкости. Удаление водянки яичек проводится следующими способами оперативного вмешательства:
- классическим. Производят удаление гидроцеле за счет ушивания свободной полости яичка различными методами;
- малоинвазивные операции на водянке яичка. Склеротерапия, плазменный скальпель, лазерное удаление и другие. Не используется при наличии воспалений и опухолей. Шов после гидроцеле в данных случаях наименее заметен, эффективность не страдает, а послеоперационный и реабилитационный периоды сокращаются;
- аспирация водяночной кисты. Имеет высокий процент рецидивов и осложнений в послеоперационном периоде, например, гематомы или воспаления. На сегодняшний день способ существует только как паллиативная помощь в особо тяжелых случаях при огромном количестве жидкости. Как самостоятельный метод пункция практически изжила себя.
Лечение водянки рук и ног народными средствами: рецепты
После одобрения врача отеки конечностей можно лечить соками.
Рекомендуемая доза соков — до 600 мл в день, если столько выпить не получается, заставлять себя не нужно. Водянку лечат соками:
- огурца (100 мл чистого, его добавляют к яблочному, морковному, свекольному)
- сельдерея (также до 100 мл в сутки)
- тыквы
- моркови
- свеклы
- яблок
Народное средство от водянки: соки.
Можно делать дренажные ванночки для рук и ног. Для них заваривают травы: ромашку, ситник ароматный, инжир, клевер, дубровник. Отекшие конечности также бережно растирают спиртовой настойкой каланхоэ.
Народное средство от водянки: калина с медом.
Методы диагностики
Обязательным моментом перед лечением водянки является полная и развернутая диагностика организма. Благодаря ей будут подобраны эффективные методы лечения для устранения причины заболевания. Кроме сбора анализов, пациент должен пройти:
- УЗИ, которое поможет выявить патологии, точно определить сколько жидкости скопилось в мешочке и точно оценить какова структура мошонки;
- диафаноскопия с помощью специальных лучей позволит провести качественное и быстрое обследование мошонки. Выявить, есть ли в жидкости какие-либо примеси, сгустки крови, инородные тела.
Если обнаружены уплотнения, необходимо провести дополнительную диагностику, чтобы исключить наличие злокачественных образований.
Водянки на руках, ногах, пальцах, ступнях: причины. Как выглядит водянка на ногах и руках: фото
Чаще всего врачам приходится сталкиваться с отеком (водянкой) конечностей. Пациенты приходят с жалобой на то, что их пальцы, руки, ноги, ступни увеличились в объемах, опухли. Припухание может быть локальным, например, только голени. Отекшая кожа, в зависимости от тяжести отека, становится бледной, синюшной, на ней может виднеться сетка из мелких сосудов. При тяжелых отеках видны трофические поражения кожи. Часто одна конечность становится больше другой.
Как выглядит водянка рук и ног — на фото.
Водянка пальцев.Водянка руки.Водянка стопы.Водянка ноги.
Отек рук и ног характеризуется скоплением транссудата в подкожном пространстве из-за нарушения оттока жидкости, вызванного:
- неправильным питанием
- малоподвижным образом жизни
- травмой
- укусом насекомого
- внутренней болезнью (сердца, печени, почек, эндокринной системы)
- аллергии, в том числе на лекарства (гормональные и противовоспалительные средства)
Водянка руки после укуса насекомого.
Причинами водянки рук обычно бывают:
- Синдром верхней полой вены. Одновременно с припуханием рук наблюдают синюшный оттенок кожи, появление капиллярной сетки, носовые кровотечения одышку, головную боль, падение зрения.
- Заболевания нервной системы. Водянка рук и пальцев на руках может развиться после инсульта, сопровождать синдром кубитального канала, прочее.
- Тромбофлебите. Если происходит тромбоз подключичной вены, с соответствующей стороны отекает рука. Верхняя конечность становится тяжелой, быстро устает. Одновременно с этим больной жалуется на одышку.
- Лимфаденит и лимфангит. Отток лимфы в воспаленных сосудах и узлах приводит к отеку рук, повышению температуры, общей слабости. При этом лимфоузлы увеличенные и болезненные.
- Мастэктомия. Отек руки может наблюдаться в послеоперационный период и сходит, после того как разработкой руки отток крови и лимфы в конечности восстановится.
Если человек проводит целый день на ногах, ходит в неудобной обуви (а женщина – на каблуках больше 2-3 часов в день), к вечеру может наблюдаться некоторая отечность ног, которая проходит быстро, и сама по себе.
Отек ног от неудобной обуви.
Но причины у водянки ног и ступней бывают куда более серьезными:
- Тромбоз сосудов нижних конечностей. Наблюдается у лежачих больных, сопровождается посинением кожных покровов, болезненностью, одышкой.
- Сердечная недостаточность. Ступни и голени отекают после сидения, появляются не только к вечеру, но и после сна.
- Почечная недостаточность. Когда почки не справляются со своей работой, и вода не выводится из организма в достаточном количестве, преимущественно утром у больного появляются отеки ног, лица и поясницы.
- Варикозное расширение вен нижних конечностей. Водянка связана с нарушением оттока венозной крови.
Выраженность водянки ног.
Какими препаратами лечить водянка живота?
Натрийуретики:
- гипотиазид,
- хлортиазид,
- фуросемид (лазикс),
- бринальдикс,
- этакриновая кислота (урегит).
Калийуретики:
- спиронолактон (альдактон, верошпирон),
- триамтерен,
- амилорид.
Доза диуретиков подбирается под контролем массы больного. У пациентов с водянкой без периферических отеков диуретики назначают в такой дозе, чтобы потеря массы тела составляла 500-750 грамм в сутки; потеря массы тела меньше 300 грамм в сутки является показателем неэффективности терапии.
При отсутствии положительного диуреза у больного на постельном режиме и бессолевой диете назначают альдактон в дозе 150-200 мг/сут, через 7-10 дней дозу снижают до 100-150 мг/сут с последующим назначением поддерживающих доз (75-100 мг/сут) в течение месяцев и лет.
Отсутствие эффекта при применении антикалийдиуретических препаратов является показанием к назначению мочегонных тиазидового ряда (фуросемида, лазикса) в дозе 40 мг/сут. Его прием сочетают с альдактоном по 100 мг/сут или хлоридом калия по 4-6 г/сут. По достижении выраженного диуретического эффекта и исчезновения асцита переходят на альдактон в поддерживающих дозах 75 мг/сут и фуросемид в дозе 40-20 мг 1 раз в 10-14 дней.
К каким докторам обращаться, если у Вас водянка живота
- Гастроэнтеролог
- Гепатолог
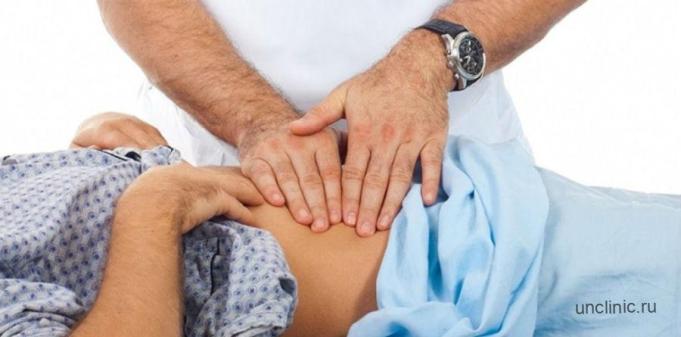
Выявление значительного количества свободной жидкости в брюшной полости (более 1,5 л) не вызывает трудностей и производится обычными клиническими методами. Перкуссия для больных с водянкой покажет тупой звук над боковыми областями живота и кишечный тимпанит по центру. Перемещение больного на левый бок спровоцирует передвижение тупого звука вниз, и заметен он станет над левой половиной брюшной полости, тимпанический звук окажется в области правого фланга.
Перемена положения больного не продемонстрирует изменений перкуссии, если имеет место осумкованная жидкость вследствие слипчивого перитонита туберкулезной этиологии или кисты яичника.
При подозрениях на водянку живота небольшого объема применяется перкуссия в положении больного стоя — она продемонстрирует тупой или притупленный звук в нижних отделах живота, который исчезнет при перемещении туловища в горизонтальное положение. При малых объемах асцита целесообразно применять пальпаторный прием под названием «флюктуация жидкости» — врач правой рукой наносит отрывочные толчки по поверхности живота, а ладонь его левой руки ощущает волну, передающуюся на противоположную стенку живота.
Небольшие количества жидкости в брюшной полости покажут результаты и ультразвукового исследования, и компьютерной томографии.
Для более точного определения количества асцитической жидкости внутриперитонеально вводят 5 мл 5%-го раствора бромсульфалеина, по определению концентрации которого в извлеченной спустя 2 часа асцитической жидкости доступно рассчитать полный объем асцитической жидкости.
Для уточнения природы водянки живота используется ультразвуковая допплерография. Этот метод позволяет оценить кровоток по портальной, печеночной и селезеночной венам. Иногда актуально прибегнуть к лапароскопии и биопсии печени или брюшины. В последнее десятилетие у всех пациентов с впервые выявленным асцитом, особенно при подозрении на опухолевый процесс, спонтанный бактериальный перитонит, считается обязательным проведение диагностического парацентеза — под местной анестезией производят прокол в правом нижнем углу живота и извлекают до 50 мл жидкости, проводится ее цитологическое и биохимическое исследование, посев. Непосредственный посев асцитической жидкости позволяет исключить ложноотрицательные результаты при микроскопии из-за небольшого содержания микробных клеток в асцитической жидкости.
Существенное значение для диагностики имеет оценка характера перитонеальной жидкости, определение в ней содержания белка, альбумина, лейкоцитов и эритроцитов. Определение градиента между содержанием альбумина в сыворотке крови и асцитической жидкости служит для определения причин водянки живота.
Симптомы
Фото: bacsi24x7.vn
Водянка яичка у мужчин: симптомы заболевания
Водянка яичка, именуемая в медицине гидроцеле, характеризуется скоплением жидкости под кожей яичка, между его оболочками. Главный симптом — значительное увеличение размера, по сравнению со здоровым органом. По статистике, встречается всего у 1% обратившихся за помощью мужчин. Из них в половине случаев имеет приобретенных характер, в другой — врожденный. Чаще всего гидроцеле диагностируют у детей.
Само заболевание редко сопровождается ощутимым дискомфортом. Боли при водянке яичка не проявляются вплоть до большого скопления жидкости, в медицинской практике зафиксированы случаи максимальной задержки от 1 до 3 литров. Минимальный показатель — несколько миллилитров.
Основные признаки водянки яичка:
- увеличение в объеме;
- изменение плотности;
- ощущение тяжести;
- изменение формы;
- незначительное, но константное повышение температуры тела;
- в редких случаях — нарушение эрекции, дискомфорт во время полового акта;
- образование имеет удлиненную форму, слегка заостренную в одном месте.
Обратите особое внимание на водянку яичка и симптомы, описанные выше, если:
- недавно вы получили травму промежности и первичных половых органов;
- имеете хроническое воспаление яичка или мочеиспускательной системы;
- у вас наблюдается сердечно-сосудистая недостаточность;
- в недавнем времени вы перенесли операцию на половых органах или мочеиспускательной системе.
Резкие изменения формы, величины и тяжести только одного яичка – классические признаки приобретенного гидроцеле. Первый «маяк» водянки яичка – резкое увеличение мошонки с одной ее стороны. В исключительных случаях – с обеих.
Если вы параллельно испытываете болевые ощущения в области паха – виной воспаление в половых органах, вследствие которых могла образоваться водянка яичка. У мужчин симптомы во взрослом возрасте более ярко выраженные, чем у мальчиков.
Важно: это заболевание редко влияет на мочеиспускательную систему, редко вызывает острые болевые ощущения. Вы можете испытывать только дискомфорт от изменения формы, размера и веса, при физических нагрузках, ходьбе и тому подобном
Самостоятельно нельзя диагностировать заболевание. При обнаружении следующих симптомов достаточно обратиться к врачу, который подберет эффективное лечение.
Разберем основные симптомы, которые проявляются при водянке яичка:
- Область поражения: типичный признак – деформация только одного яичка. В крайне редких случаях водянка образуется на обоих яичках одновременно.
- Форма: при гидроцеле она сильно изменяется. Классические очертания – груша. Водянка имеет продолговатую форму, сильно вытянутую к одному месту, обычно кверху. Жидкость накапливается медленно, но в случаях, когда это происходит быстро, и она подходит ближе к паховому каналу и попадает в него, водянка становится похожей на песочные часы.
- Размер: непосредственно зависит от количества скопившейся в яичке жидкости. Заболевание можно просто не заметить, когда отложилось несколько миллилитров. Напротив, при резком скоплении (500 и более миллилитров) размер сильно увеличивается, что причиняет дискомфорт. В некоторых случаях увеличение мошонки не свидетельствует о гидроцеле, а является следствием тяжелых венерических и вирусных заболеваний (например, грипп, хламидиоз, микоплазмоз и т.п.).
- Плотность: при водянке кожа мошонки выглядит вполне нормальной. А вот на ощупь она становится эластичной, менее плотной, сложно нащупать яичко при большом скоплении жидкости.
- Дискомфорт в области паха: возникает при большом скоплении жидкости, проявляется во время действия, при физических нагрузках и связан с неудобством движения.
- Боль: не характерна для гидроцеле, исключение составляет только запущенные и поздние стадии заболевания. Причиной болевых ощущений могут быть воспалительные процессы в яичке, например, после операции. Внезапная боль может означать также перекрученное яичко или образование паховой грыжи.
- Температура: после операции по удалению водянки яичка может наблюдаться её повышение. В редких случаях, при сопровождении гидроцеле воспалительными процессами, может наблюдаться стабильное повышение температуры в пределах 10С.
Водянка яичка и бесплодие не синонимы. В отдельных случаях гидроцеле является следствием тяжелых заболеваний, воспалительных процессов, которые могут привести к нарушению детородной системы. Если вы наблюдаете у себя основные симптомы гидроцеле, попробуйте вспомнить, когда вы заметили первые признаки (увеличение в объеме, изменение формы и плотности на ощупь, тяжесть, дискомфорт при половом акте, физических нагрузках или мочеиспускании) и незамедлительно обратитесь к врачу.
Осложнения асцита
Основными осложнениями асцита являются:
- Спонтанный бактериальный перитонит (вызывающий лихорадку и боль в животе). Это инфекция асцитической жидкости, которая развивается без каких-либо очевидных причин. Эта инфекция часто встречается среди людей с асцитом и циррозом печени, особенно у алкоголиков. Если развивается спонтанный бактериальный перитонит, у людей обычно отмечается дискомфорт в животе, при этом в животе могут быть болезненные ощущения. У больных может быть повышенная температура и общее недомогание. У них может возникнуть спутанность сознания, дезориентация и сонливость. Если не лечить немедленно и адекватно, смертность превышает 90%. Выживаемость зависит от раннего начала лечения надлежащими антибиотиками.
- Боль в животе: возникает, когда жидкость накапливается в животе в больших количествах, иногда также ограничивая способность есть, ходить и выполнять другие повседневные действия.
- Гидроторакс: то есть накопление жидкости в легких. Это состояние вызывает одышку, низкую оксигенацию в крови, кашель и дискомфорт в груди.
- Почечная недостаточность: часто это ухудшение цирроза печени. Это серьезное осложнение, которое встречается редко (при асците вследствие цирроза печени) и называется гепаторенальный синдром. Состояние вызывает прогрессирующую почечную недостаточность и потенциально смертельно.
- Печеночная энцефалопатия: проявляется умственной путаницей, изменениями уровня сознания вплоть до комы.
Симптомы водянки живота
Клинические проявления асцита зависят от локализации и этиологии скопления жидкости, а также степени патологического состояния.
Длительность развития брюшной водянки может составлять от нескольких недель до нескольких месяцев.
Первые признаки асцита
- Нехарактерное для человека увеличение живота, обусловленное его вздутием, на что, как правило, чаще указывает теснота от привычной для него одежды;
- Частые отрыжки после приема пищи, а также появление метеоризма.
Основные симптомы асцита
- Дискомфорт, ощущение тяжести и натяжения/распирания в области живота, растяжки на коже;
- Живот увеличен в объеме, причем это видно и во время горизонтального положения тела, когда он расплывается по сторонам («лягушачий живот»), и в вертикальном, когда живот обвисает;
- При активном времяпрепровождении, на животе присутствует флюктуация (колебания);
- Абдоминальные боли (периодические боли в брюшной, а иногда и тазовой области);
- Периодические отрыжки, изжога, тошнота, вздутие живота (метеоризм), запоры и прочие признаки нарушения пищеварения;
- Повышенное артериальное давление;
- При запущенном процессе, сила натяжения брюшной области может приводить к выпячиванию пупка, пупочной или бедренной грыжи, формированию варикоцеле, геморроя и даже выпадению прямой кишки;
- Со стороны сердечно-сосудистой системы появляются такие симптомы, как одышка, отеки ног, аритмии;
- Также увеличенный живот и его натяжение нарушают естественную подвижность человека, например, наклоны вперед, из-за чего пациент становится несколько неуклюжим.
Употребление пищи приводит к усилению чувства тяжести и болезненных ощущений в животе.
Симптомы асцита, в зависимости от его этиологии:
Асцит при циррозе печени – характеризуется болями в животе и его увеличением, постоянно усиливающимися по мере развития болезни, стремительной потерей массы тела (особенно худеют конечности), наличием сосудистых звездочек на верхней части туловища, усиленной потерей волос в подмышках и других частях волосяного покрова, повышенной температурой тела, тошнотой, приступами рвоты, слабостью, расстройством сна, покраснением ладоней, ступней, кожи лица, увеличением молочных желез (у мужчин), пожелтением кожного покрова и склеры глаз (желтуха).
Асцит при портальной гипертензии – характеризуется снижением массы тела, тошнотой, рвотой, желтизной кожи, варикозным расширением вен желудка, пищевода и передней брюшной стенки (венозный рисунок на животе), а также увеличением селезенки (спленомегалия) и появлением кровотечений в стенках желудка и/или других органов желудочно-кишечного тракта.
Асцит при туберкулезном перитоните – характеризуется стремительной потерей массы тела, повышением температуры тела, увеличением лимфатических узлов в области живота (лимфаденопатия), признаками интоксикации организма (слабость, потеря аппетита, тошнота, побледнение кожи).
Асцит при сердечной недостаточности – характеризуется синюшным оттенком кожи, отеками ног (особенно голеней и стоп), увеличением печени (гепатомегалия), появлением болей в правом подреберье, а иногда и формированием транссудата в полостях плевры.
Асцит при опухоли брюшной полости (перитонеальный карциноз) – характеризуется увеличением лимфоузлов, болезненных ощущениях в области пораженного органа, наличием атипичных клеток в осадке выпота и другими признаками, зависящих от конкретно заболевшего органа.
Симптомы асцита
В зависимости от провоцирующего заболевания признаки асцита могут развиваться как внезапно, так и постепенно, на протяжении нескольких месяцев. Так, при закупорке тромбом воротной вены количество свободной жидкости в брюшной полости нарастает очень быстро, при белковом голодании – постепенно. Симптоматика появляется, если в животе скопилось от 1 литра жидкости.
Основные признаки асцита это:
- боли в животе;
- чувство распирания;
- увеличение живота;
- увеличение веса;
- затруднения при физической активности – в частности, при попытке наклониться вперед;
- диспептические нарушения;
- одышка;
- отеки.
Если живот очень быстро увеличивается в размерах, это значит, что передавлены лимфатические сосуды.
Диспептические сдвиги, которые появляются при асците, объясняются тем, что увеличивающееся количество свободной жидкости давит на органы пищеварения, что мешает им выполнять свои функции. Возникают такие признаки, как:
- изжога;
- отрыжка;
- трудности при отхождении газов (метеоризм);
- при прогрессировании – затруднение при акте дефекации (опорожнении толстого кишечника от каловых масс).
Обратите внимание
Тошнота и рвота наблюдаются в том случае, если в воротной вене печени из-за закупорки подпеченочных вен повысилось давление, что и провоцирует возникновение асцита.
Одышка на начальных стадиях асцита возникает при физической нагрузке. По мере того, как количество свободной жидкости в брюшной полости нарастает, она давит на легкие и сердце, причиняя одышку и в покое.
Отечность объясняется механическим сдавливанием вен и нарушением в них тока крови с последующим выходом жидкости в ткани. При асците в основном отекают ноги, у мужчин иногда может отекать мошонка.
Если асцит возник из-за туберкулезного процесса, то появляются характерные признаки интоксикации (отравления организма продуктами жизнедеятельности туберкулезной палочки). Это:
- общая слабость;
- необъяснимая усталость, которая возникает даже в состоянии покоя;
- головные боли;
- учащение сердцебиения;
- снижение массы тела. Больной в таком случае выглядит очень характерно: худые руки и ноги и большой живот.
Если асцит возник из-за белковой недостаточности, то он не очень выражен, значительного увеличения живота не наблюдается. Но для данного состояния характерны:
- отеки верхних и нижних конечностей;
- одышка – она возникает потому, что жидкость, кроме брюшной полости, скапливается и в плевральной, поджимая сердце и легкие и тем самым ухудшая их работу.
Профилактика водянки
Для предупреждения развития водянки нужно придерживаться следующих профилактических мероприятий:
- Соблюдать режим отдыха и работы, особенно во время вынашивания ребенка.
- Придерживаться здорового образа жизни – без вредных привычек.
- Заниматься умеренными видами спорта.
- Правильно питаться.
- Проводить своевременное лечение любых заболеваний.
- Проходить профилактические медосмотры.
- Следить за артериальным давлением;
- Исключать травмы.
Полноценно избавиться от водяночных отёков можно только при условии адекватной терапии причины возникновения патологии. Для этого необходимо пройти качественную диагностику и строго соблюдать все предписания лечащего врача.
Кто лечит заболевание?
О причинах и лечении водянки живота, а также о методах диагностики пациенту расскажет гастроэнтеролог, специализирующийся на заболеваниях органов ЖКТ, хирург или гепатолог, который занимается болезнями печени. Как правило, человек обследуется и наблюдается у трех специалистов сразу для того, чтобы определить оптимальное лечение в каждой конкретной ситуации.
В случае выявления онкологии и нарушений в работе сердца пациент проходит обследование у онколога и кардиолога соответственно. Стоит помнить, что асцит – не самостоятельное заболевание, а лишь проявление основной болезни. Чтобы вылечить, нужно найти источник патологии.