Что означает вторая степень зрелости плаценты и какой неделе беременности она соответствует в норме?
Содержание:
Преждевременное созревание
Раннее созревание плаценты, чем грозит? Почти всегда плохо сказывается на младенце. Если раннее созревание произошло ненамного до нужного срока, то в этом нет ничего страшного. Ранее созревание может являться особенностью организма матери.
Если происходит преждевременное созревание плаценты на 21 неделе, то это необходимо срочно предотвращать.
В результате преждевременного созревания плаценты на 21 неделе, младенец не получает необходимого количества полезных веществ, что может служить причиной гипотрофии и гипоксии. В это время малыш может остановиться в развитии и перестать расти – это признак преждевременного созревания плаценты. Хотя он должен ежедневно набирать по 10 г.
Кроме этого ранее созревание плаценты может привести к нарушению кровообращения младенца. Такая патология может привести к преждевременному выходу околоплодных вод, к не вынашиванию малыша и т. д.
То есть, если вовремя не предотвратить ранее созревание плаценты, малыш может появиться на свет с различными патологиями мозга, малым весом, а иногда может произойти выкидыш.
Это был ответ на вопрос, чем грозит раннее созревание плаценты.
Лечение преждевременного созревания плаценты
При обнаружении преждевременного достижения стадии зрелости плаценты женщине следует пройти следующие виды исследований:
- допплерометрия – процедура, определяющая скорость маточно-плацентарного кровотока;
- УЗИ – исследование ультразвуком, позволяющее определить характер течения беременности, даты родов;
- кардиотокография – исследование состояния плода, представляющее собой запись биения сердца плода и сокращений матки;
- уровень гормонов беременности.

Рекомендуется проводить данные исследования раз в две недели. Это поможет определить степень развития плаценты и плода.
Хирургического лечения плаценты не существует. Необходимо грамотно следить за ней и обеспечивать ее нормальное функционирование.
В качестве профилактики раннего созревания плаценты врачи назначают покой, прием витаминов, и стараются устранить причины, которые к этому привели. Таким образом все процедуры сводятся к улучшению кровообращения в плаценте и облегчению ее функционирования.
Состояние плаценты не является главным показателем здоровья малыша. Зафиксированы случаи, когда при патологически устаревшей плаценте рождались абсолютно здоровые дети.
Как растет плацента. Степени зрелости плаценты
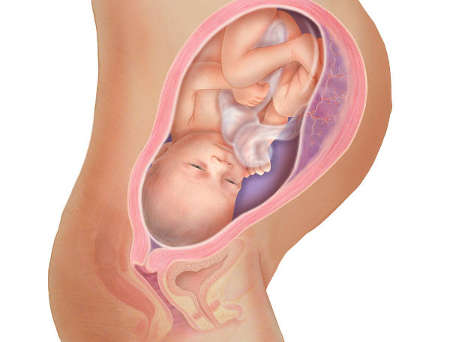
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
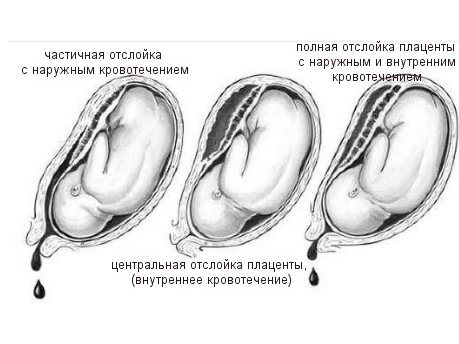
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Развитие плаценты
С момента зачатия проходит почти девять недель, когда ранняя плацента начинает формироваться. До этого, плод на четвертой неделе, окружен хорионом, а если говорить на более доступном языке – специальной ворсинчатой тканью. Именно с остатков хориона образуется ранняя плацента.
Под конец беременности детское место вырастает весом в полукилограммовый орган. На последних неделях диаметр плаценты будет почти двадцать сантиметров.
С каждым месяцем развития плод нуждается в кислороде и большом количестве полезных веществ, поэтому плацентная мембрана становится более проницаемой и тонкой. В самой плаценте увеличивается количество сосудов. После 32 недели развитие плодного места останавливается и начинается старение.
Применяемые методы лечения
Если диагностировано преждевременное старение плаценты, стандартные методы лечения проводятся, как правило, в стационарных условиях.
- Сначала будущей маме назначают ряд обследований, к примеру, допплерометрию или КТГ.
- Берут ряд анализов на инфекции.
- Назначают курс специальных медикаментозных средств и инъекций, если выявлена вирусная, бактериальная или протозойная инфекция.
- Применяют капельницы, которые улучшают маточно-плацентарное кровообращение и способствуют расслаблению маточной мускулатуры. В России с этой целью применяют Эуфиллин, глюкозо-новокаиновую мазь, а также препараты для капельницы Гинипрал или же Магния сульфат.
- Для активации обменных процессов в тканях и налаживания микроциркуляции беременным назначают витаминные комплексы, а также Аспирин, Актовегин, Курантил. Данные препараты способствуют нормализации пуповинного кровотока, помогают избежать кислородного голодания малыша.
Лечение патологии
Единой схемы лечения преждевременного состаривания плаценты 3 степени не существует. Единственное, что могут предложить врачи – наладить ее работу, а также свести к минимуму факторы, которые провоцируют данный недуг.
Режим и диета
Врачами проводится комплексная терапия в стационаре. Режим дня и диета – важная составляющая, чтобы избежать гипоксию плода.
Ценные рекомендации:
- обеспечить эмоциональный и физический покой;
- сбалансировать повседневное питание;
- отказаться от жирной, копченой, жареной и соленой пищи;
- ограничить потребление соли, сахара, мучных изделий;
- увеличить в рационе порцию овощей и фруктов.
Медикаментозная терапия
Прием препаратов зависит от степени старения плаценты и потенциальных осложнений.
Особенности терапии.
- Улучшение маточно-плацентарного кровотока. Показан двухнедельный курс Пентоксифиллина для улучшения кровотока и расширения сосудов плаценты.
- Профилактика гипоксии плода. Рекомендованы антигипоксанты, например, Актовегин или Курантил полным курсом.
- Улучшение реологических свойств крови. Показан 10-14-дневный прием классической Ацетилсалициловой кислоты или Декстрана.
- Метаболическая терапия. Направлена на улучшение обмена веществ матери и плода. Лечение проводится витамина Е, фолиевой кислотой, приемом метионина.
- Седативное лечение. Для успокоения нервной системы показан пероральный прием настоек валерианы, пиона, пустырника, а также травяные чаи по показаниям.
Оперативное лечение
Отзыв экспертаБоровикова Ольга
Хирургическое лечение проводится при осложненной форме патологии, если медикаментозная терапия не дает положительных результатов. Врачи принимают экстренное решение о проведении операции кесарева сечения и спасти жизнь плоду.
Чем обусловлено?
Плацента созревает раньше положенного времени по самым разнообразным причинам. Наиболее часто врачи сталкиваются с таким явлением, как преждевременное старение плаценты у женщин, которые во время вынашивания малыша продолжают курить или не могут отказать себе в удовольствии принять алкогольные напитки. У женщин, которые тешат себя надеждой, что «легкие» сигареты неопасны, а красное вино — полезно, такая патология после 30 недели беременности встречается довольно часто.
Однако отсутствие вредных привычек во время беременности и до нее еще не гарантирует, что проблем с плацентой не возникнет. Созревание «детского места» раньше времени может быть последствием перенесенного вирусного инфекционного заболевания, например, ОРВИ или гриппа на раннем сроке, а также инфекций, которые передаются половым путем.
У беременных с резус-отрицательной кровью при условии, что они вынашивают малыша с положительным резус-фактором, может развиться резус-конфликт, при котором плацента начинает страдать практически еще на стадии формирования. Раннее ее созревание — нередко следствие тех иммунных процессов, которые проходят при конфликте в организме будущей мамы.
При таких недугах обычно наблюдается (увеличение ее толщины), что почти всегда приводит к ранней утрате ее функций. Раннее старение «детского места» встречается и у женщин, которые сделали несколько абортов: истонченный эндометрий в этом случае не может обеспечить нормального развития плаценты. В этом случае она более тонкая изначально, и стареет куда быстрее.
Хронические заболевания будущей мамы, особенно если они касаются почек, печени, щитовидной железы, сердца и сосудов, а также нарушения свертываемости крови повышают вероятность преждевременного созревания «детского места».
На скорость созревания плаценты негативно могут повлиять многие медикаментозные препараты, именно поэтому будущим мамам настоятельно не рекомендуется принимать любые медикаменты, если это не одобрено ее лечащим врачом. Также разрушительно на плацентарные ткани и сосуды влияет контакт будущей мамы с токсичными веществами, лаками и красками, растворителями, отбеливателями и другой химией. Работа на опасном и вредном производстве повышает вероятность негативных изменений в скорости созревания плаценты.
Преждевременное старение плаценты чаще наблюдается у женщин, которые живут в крупных городах с неблагоприятной экологической обстановкой, чем у женщин, которые проживают в деревне или небольшом городке, где нет крупных градообразующих промышленных предприятий. А также патология, по наблюдениям врачей, передается по наследству — от матери к дочери.
Гестоз (поздний токсикоз) довольно часто приводит к старению «детского места» раньше установленных сроков. Опасны с точки зрения вероятности развития патологического состояния и перепады артериального давления у будущей матери, гипертония. Если у беременной на любом сроке беременности происходили даже незначительные отслойки плаценты или есть предлежание «детского места», риск раннего созревания выше в несколько раз, чем у женщин, не имеющих таких проблем во время беременности.
Механизм развития старения плаценты раньше срока
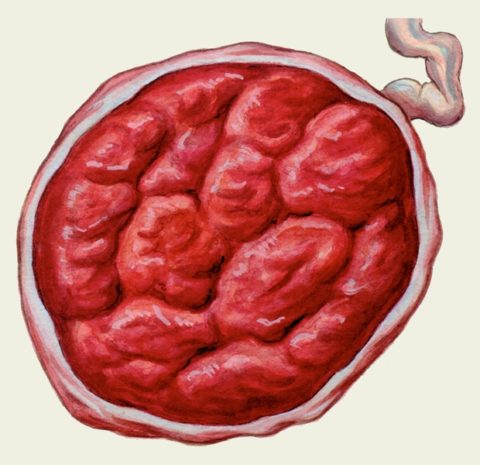 Измененные ткани плаценты
Измененные ткани плаценты
При повышении потребности плода в поступлении к нему кислорода или питательных веществ, необходимости защиты плода от проникновения в матку инфекции, на фоне развития фетоплацентарной недостаточности рост и формирование тканей детского места происходит интенсивнее и быстрее, в результате чего орган раньше положенного срока «изнашивается» и стареет. Процесс старения вызван формированием кальцинатов, кист, некротических изменений в структуре тканей плаценты, на фоне которых функционирование органа нарушается и признаки плацентарной недостаточности нарастают.
Причины преждевременного созревания плаценты
Можно выделить несколько условий, способствующих раннему созреванию плаценты, и все они зависят от здоровья будущей матери:
- недостаточный вес женщины;
- избыточный вес;
- поздний токсикоз;
- нарушения свертываемости крови;
- вирусные инфекции;
- хронические заболевания;
- осложненная беременность.
Таким образом, при возникновении условий для усиленной работы плаценты происходит ее ускоренное развитие. Например, для защиты будущего ребенка от загрязненного воздуха или последствий неправильного питания матери. Различные заболевания женщины также активизируют механизм защиты.
Все эти факторы приводят к ускорению изношенности плаценты, а впоследствии, к ее старению раньше срока.
Причины и опасность уменьшения толщины органа
Уменьшение размера плаценты не настолько страшно, как ее утолщение. Гипоплазия (недоразвитость) часто обусловлена особенностями физиологии – маленьким ростом или весом женщины, в этом случае она не повлияет на развитие плода. Однако орган может быть тонким и по другим причинам:
- употребление женщиной при беременности спиртных напитков, наркотиков, курение;
- перенесенные на первых неделях вынашивания плода инфекционные болезни;
- поздний токсикоз;
- гипертония, атеросклероз и другие соматические заболевания;
- генетические патологии у плода;
- недостаточное кровоснабжение плацентарной ткани.
Тонкая плацента опасна тем, что не способна обеспечить ребенку доставку нужного объема полезных веществ, поэтому возможно отставание плода в развитии. Также такое состояние может спровоцировать осложнения при родах. Если на обследовании врачи определяют вместе с недостаточной толщиной детского места небольшой вес и рост плода, матери нужно дополнительно сделать допплерографию и кардиотокографию.
Не стоит расстраиваться, услышав об истончении детского места. Утолщение плаценты при беременности – вполне реальная задача, с которой справляются современные медикаменты. К тому же лечение требуется, только когда существует угроза нормальному развитию малыша.
Лечение
В первую очередь женщине следует успокоиться и взять себя в руки — нервные потрясения и длительный стресс создают не менее предпосылки для патологий плаценты, чем контакт беременной с химикатами или вирусные недуги. При преждевременном старении «детского места» врач обычно принимает решение в пользу госпитализации будущей мамы в гинекологический стационар. Если срок беременности не превысил 36 недель, то ей будут проводить сохраняющую терапию и наблюдать за состоянием малыша.
Для лечения используются препараты, улучшающие маточно-плацентарный кровоток, а также спазмолитики, чтобы матка реже приходила в тонус. Также капельно вводятся витаминные препараты для малыша.
Если срок беременности на момент обнаружения преждевременного старения «детского места» превышает 36 недель, врач может предложить досрочное родоразрешение. Это будет зависеть от конкретной ситуации и степени зрелости. Иногда также принимается решение о госпитализации и ежедневном контроле за состоянием ребенка.
Будущей маме каждый день делают КТГ, чтобы убедиться, что у малыша не начались признаки кислородного голодания. При появлении таких признаков сохраняющая терапия отменяется и проводятся досрочные роды или кесарево сечение.
При выявлении позднего созревания плаценты, если степень ее зрелости не дотягивает до нормы, женщине также рекомендуется стационарный режим. Лечение назначают после установления отсутствия пороков развития плода. Если генетические анализы или амниоцентез подтверждают, что малыш здоров, а на экспертном УЗИ не обнаруживается признаков аномалий строения его органов, то лечение проводят такое же, как при преждевременном старении — витамины, препараты для улучшения кровотока в матке и плаценте, а также легкие седативные препараты для успокоения.
Если ребенок оказывается больным, женщине предлагают прервать беременность. При отказе малыша сохраняют стандартной терапией.
Если причиной незрелости становятся гормональные нарушения, женщине может быть рекомендовано гормональное лечение, которое должно ускорить рост плацентарной ткани и расширение кровеносных сосудов в ней.
Состояние малыша также контролируется посредством УЗИ, УЗДГ и КТГ (после 28-30 недели). При обнаружении признаков, указывающих на выраженный дискомфорт и страдания малыша в утробе, также принимается решение о досрочном родоразрешении для спасения детской жизни. Обычно проводят кесарево сечение и впоследствии выхаживают недоношенного ребенка с привлечением опытных неонатологов в условиях хорошо оснащенной реанимации.
Только что сделали УЗИ-ранее старение плаценты, 2-3 степень зрелости. Срок 33 недели. Что это значит и чем это опасно?
Алина минченкова
В принципе большой опасности нет! Матка готовится и должна «стареть» . Сейчас желательно попить актовегин, сама его пью. Ставили задержку роста. Актовегин, хорошо способствует кровообращение в плаценте! «!!!!
Татьяна шопова
Раннее “старение” плаценты может быть вызвано различными причинами : от инфекционных до функциональных — орган преждевременно изнашивается и не может выполнять свои функции (доставка питательных веществ к ребенку ). При данной ситуации проводят тщательное обследование (иногда в условиях роддома) и назначают поддерживающее лечение для нормальной функции плаценты (типа курантила, трентала, токоферола и т. д.).
Причины и последствия преждевременного старения плаценты
Раннее старение детского места может быть обусловлено индивидуальными особенностями организма будущей матери, а также по причине патологического влияния на ее плаценту. К этим патологиям относятся:
- тяжелый токсикоз (гестоз), который появляется во второй половине срока беременности;
- влияние на организм токсических веществ;
- резус-конфликт;
- травмы матки;
- курение;
- хронические болезни почек, сердца, печени, сосудов;
- многоплодная беременность;
- неправильная диета;
- аборты;
- эндокринные заболевания;
- предыдущие тяжелые роды;
- предлежание плаценты или ее частичная отслойка;
- злоупотребление алкоголем;
- развитие инфекций в полости матки.
Результатом вышеуказанных патологий может стать развитие у будущей матери фетоплацентарной недостаточности, которая впоследствии негативно скажется на кровоснабжении ребенка. Незначительное нарушение, как правило, компенсируется за счет особенностей организма беременной женщины, однако при более серьезной патологии кровообращения происходит недостаточное снабжение малыша кислородом и питательными веществами. При таких обстоятельствах плод начинает недобирать в весе, происходит нарушение развития всех его органов, последствием чего может стать тяжелые роды, недоразвитость плода, и более серьезные последствия. Не пугайтесь, ведь это происходит только в том случае, если данный диагноз оставить без внимания и не проводить лечение.
Степень зрелости плаценты 3
Процесс формирования плаценты при беременности в норме завершается к 16 неделе. С этого периода во время ультразвукового исследования определяется степень зрелости плаценты. Определение степени зрелости плаценты является важным диагностическим критерием для того, чтобы судить насколько она выполняет свои функции: доставку кислорода и питательных веществ плоду.
Как определить зрелость плаценты 1, 2, 3?
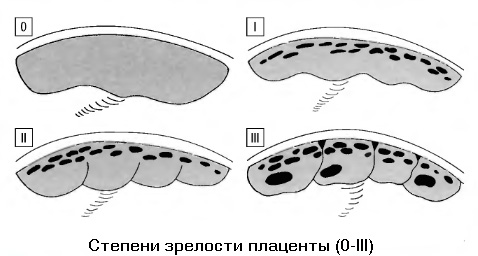
Всего существует 4 степени зрелости плаценты от 0 до 3. Рассмотрим, какие ультразвуковые признаки соответствуют каждой из этих стадий:
- степень зрелости плаценты 0 диагносцируется до 30 недели беременности. В этот период структура плаценты однородная;
- степень зрелости плаценты 1 определяется с 28 по 34 неделю беременности. Данная степень зрелости характеризуется наличием небольшого количества эхогенных включений, а также появления волнистости хориальной пластины;
- степень зрелости плаценты 2 определяют в сроке 35-39 недель. На УЗИ такой плаценты увеличивается волнистость хориальной пластины и повышается количество гиперэхогенных включений;
- степень зрелости плаценты 3 в норме может наступать с 37 недели беременности. Третья степень зрелости плаценты проявляется дольчатой структурой и выраженной извилистостью хориальной мембраны.
3 зрелость плаценты ранее 37 недели или раннее созревание плаценты
Раннее созревание плаценты показывает несостоятельность плаценты в обеспечении плода кислородом и питательными веществами, что в свою очередь приводит к задержке внутриутробного развития. Причинами такого состояния могут быть: экстрагенитальная патология, гестоз, кровотечения в первом триместре беременности и т.д. В таких случаях женщине обязательно будет назначено лечение, направленное на улучшение кровообращения в плаценте.
WomanAdvice.ru
Опасно ли отклонение от нормы и что нужно делать в таких случаях?
Старение плаценты является естественным и необратимым процессом, но в некоторых случаях оно развивается преждевременно, что указывает на серьезную патологию и требует внимательного наблюдения. Врачи считают созревание плаценты ускоренным, если степень ее зрелости на 32 неделе беременности превышает вторую, или третью до 36 недели.
Причинами отклонений от нормы являются следующие факторы:
- тяжелые роды и аборты в анамнезе, которые привели к нарушению строения стенок матки;
- сахарный диабет, заболевания щитовидной железы;
- хронические болезни внутренних органов женщины;
- инфекционные заболевания половой системы;
- резус-конфликт;
- тяжелый токсикоз, или гестоз;
- отслойка плаценты и ее предлежание;
- многоплодная беременность.
Как правило, преждевременное созревание плаценты развивается бессимптомно и никаким образом не отражается на самочувствии женщины. На ранних сроках оно приводит к выкидышу или порокам развития плода, в середине беременности у будущего ребенка возможна гипоксия, или кислородное голодание, которое приводит к повреждению центральной нервной системы.
Для установления диагноза кроме ультразвукового обследования проводится доплерометрия и кардиотокография плода. Лечебные мероприятия назначаются лишь тогда, когда установлен факт страдания плода. Если отставание в развитии ребенка превышает 2 недели, то женщине рекомендуют лечение в стационаре, в тяжелых случаях производится кесарево сечение.
При установлении факта преждевременного созревания плаценты будущую мать направляют в стационар для сохранения беременности и проведения терапевтических мероприятий. В первую очередь назначение лечения будет зависеть от причин, вызвавших развитие патологии:
- при инфекционных заболеваниях проводится антибактериальная терапия;
- корректируется лечение хронических заболеваний;
- назначаются витамины и препараты, усиливающие маточно-плацентарный кровоток;
- рекомендуется полный отказ от вредных привычек.
Терапия направлена на сохранение беременности до минимально допустимого срока родов. К сожалению методов омоложения плаценты не существует, а такие препараты, как курантил, актовегин и пентоксифиллин не имеют доказанного лечебного воздействия на этот орган.
Чем опасно?
Поскольку на плаценту природой возложены важные функции по защите, питанию, обеспечению кислородом, а также гормональная поддержка организма беременной, то любые изменения в структуре плаценты раньше срока могут привести к тяжелым осложнениям. Когда старение идет в срок, оно физиологическое: утрата некоторых функций плаценты, их снижение компенсируются организмами матери и плода. Ребенку это не вредит, поскольку в норме угасание функции протекает довольно плавно.
Если наблюдается раннее созревание, то малыш получает недостаточно кислорода, плацента хуже справляется с выводом продуктов его жизнедеятельности, ему не хватает питательных веществ. Кроме того, плацента хуже справляется с защитными функциями. Самым распространенным последствием преждевременного созревания для ребенка является гипоксия.
На фоне кислородной недостаточности страдает головной мозг малыша, его нервная система. Длительная гипоксия может привести к гибели ребенка внутриутробно. Нередко именно внутриутробная гипоксия становится причиной отставания плода в развитии, грубых нарушений деятельности центральной нервной системы.
Дети, которые страдали гипоксией в материнской утробе, более болезненны, у них могут наблюдаться различные неврологические отклонения, а также дисфункции опорно-двигательного аппарата. К тому же такие дети хуже обучаются, не исключена инвалидность.
Нехватка питательных веществ приводит к задержке внутриутробного развития малыша. Ее диагностируют еще во время беременности. Рост, вес, длина конечностей плода отстают от нормальных значений, характерных для конкретного срока беременности. Нередко задержка физического развития сопровождается мозговыми нарушениями и нарушениями обмена веществ, что после рождения определяется в виде отставаний в умственном и психическом развитии. На фоне голодания могут развиваться различные пороки внутренних органов и костной системы малыша.
Замедленный вывод продуктов жизнедеятельности плода рано созревшей плацентой создает угрозу интоксикации, гибели ребенка. А снижение барьерных функций «детского места» может привести к инфицированию крохи опасными вирусами, которые беспрепятственно могут проникнуть по кровотоку к малышу. Внутриутробная инфекция — состояние, которое расценивается как угроза жизни ребенка.