Особенности сердечной астмы
Содержание:
Сердечная астма, народные средства, лечение астмы
Причины и симптомы сердечной астмы. Как лечить сердечную астму народными средствами. Лечение народными средствами сердечной астмы: лекарственные травы при астме.
БОЛЕЗНИ СЕРДЦА И АРТЕРИЙ
Причины и лечение сердечной астмы народными средствами. Народные средства: какие травы применять при сердечной астме и способы приготовления лекарств из трав.
СЕРДЕЧНАЯ АСТМА
Народные средства
Сердечная астма — это приступы удушья, возникающие в результате острой левожелудочковой недостаточности.
Застой крови в малом круге кровообращения возникает, как правило, из–за слабости мышц левого желудочка.
При этом жидкая часть крови — плазма — выходит за пределы кровеносных сосудов легких, пропитывая их ткань и даже мелкие бронхи, легочная ткань отекает, в результате затрудняется дыхание, появляется одышка, а в тяжелых случаях наступает удушье.
Симптомы. Приступ начинается с сухого кашля, Лицо больного приобретает бледно–синюшный оттенок, покрывается потом. У больных часто возникает панический страх смерти. Приступ сердечной астмы может перейти в отек легких.
Приступ возникает чаще всего ночью, иногда его провоцирует физическое напряжение.
Народные средства, лечение астмы
Лечение сердечной астмы сбором трав, народное средство ∗∗∗
Взять 0,5 столовой ложки молодых листьев крапивы, по 1 столовой ложке молодых листьев лебеды и листьев камыша. Смешать и измельчить листья, залить 1 стаканом кипятка, настаивать, укутав, 2 часа, добавить 0,5 чайной ложки пищевой соды, размешать и настаивать 10 дней в тепле на свету. Принимать при сердечной астме по 1 чайной ложке 1 раз в день за 30 минут до еды в течение 3—4 недель.
При удушье 1 столовую ложку листьев земляники залить 2 стаканами воды. Уварить до половины объема. Принимать по 1 столовой ложке через каждые 2 часа.
Народное средство: лечение сердечной астмы медом с клюквой
Для лечения сердечной астмы при гипертонии: взять 1 стакан меда и 1 стакан тертой клюквы, смешать и залить 200 мл коньяка. Хорошенько перемешать и поставить в темное прохладное место на 3 дня. Принимать настойку 3 раза в день перед едой по 1 ст ложке, до тех пор, пока она не закончится.
Сердечная астма: лечение боярышником, народное средство
При отдышке: 2 столовые ложки сухих плодов боярышника залить 300 мл кипятка, плотно укутать и настоять 2—3 часа, процедить. Пить по глотку за 30—40 мин до еды.
Народное средство: лечение настойкой при сердечной астме
Настойка при сердечной астме: 0,5 кг перегородок грецких орехов залить 200 мл спирта, настаивать неделю. Принимать по 30 капель за 30 минут до еды 4 раза в день, запивая молоком. Необходимо выпить всю настойку.
Сердечная астма: лечение удушья, народные средства
При удушье:
• 1 ст. ложку листьев земляники залить 2 стаканами воды. Уварить до половины объема. Принимать по 1 ст. ложке через каждые 2 часа.
• Смешать по 200 мл оливкового масла и пшеничной водки. Смесь пить по 50 мл 3 раза в день в течение 3—4 недель.
Лечение сердечной астмы при гипотонии, народное средство
Для лечения сердечной астмы при гипотонии: 1 стакан травы серого желтушника залить 3 л теплой воды, всыпать 1 стакан сахара и тщательно размешать, добавить 1 ч л сметаны, накрыть салфеткой и оставить бродить в темном теплом месте 2 недели. Употреблять по 100 мл в день в течение длительного времени.
Настой лимона с чесноком при сердечной астме, народное средство
Прокрутить через мясорубку два небольших лимона и две средние головки чеснока, залить одним литром прохладной кипяченой воды и настоять в течение 3—4 дней при комнатной температуре. Процедить, добавить 2—3 ст л меда, тщательно перемешать. Принимать утром натощак по 50 мл для укрепления сердечной мышцы.
Сердечная астма: лечение чесночной настойкой, народное средство
Смешать 50 г измельчённого чеснока, по 250 мл водки и мёда, кипятить 30—40 мин на слабом огне, процедить. Принимать по 1 столовой ложке 3 раза в день в горячем виде пока смесь не закончится.
Лечение сердечной астмы хреном, народное средство
Взять в равных частях протёртый хрен и сок лимона, смешать. Принимать по 1 ч. ложке за 30—40 мин до еды 3 раза в день в течение 3 недель.
Вы можете поделиться своими рецептами в КОНТАКТЫ / Вопрос-Ответ
Варенье из сосновых шишек – лекарство от всех болезней.
Диагностика
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
- ЭКГ;
- рентгенография легких;
- ЭхоКГ.
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Лечение сердечной астмы
Приступ сердечной астмы может проходить сам по себе. Но, несмотря на это, по причине высокой вероятности его перехода в отек легких и возникновения в связи с этим угрозы для жизни больного при приступе сердечной астмы неотложная помощь больному необходима.
Применяемые лечебные мероприятия должны иметь своей целью разгрузку малого круга кровообращения, уменьшение возбуждения дыхательного центра, снижение эмоционального напряжения пациента.
Неотложная помощь при сердечной астме заключается в обеспечении пациенту удобного полусидячего положения, при котором ноги опущены вниз. Больному требуется максимальный покой и горячая ножная ванна. Показано сублингвальное применение нитроглицерина каждые 5-10 минут, либо коринфара с обязательным контролем артериального давления до того момента, как больному станет легче.
Для лечения сердечной астмы с болевым синдромом и сильной одышкой используют наркотические анальгетики, такие как пантопон и морфин (одновременно с атропином, если присутствует сильная тахикардия — то с супрастином или пипольфеном). При бронхоспазме, угнетении дыхания, хроническом легочном сердце, отеке мозга их заменяют на дроперидол.
При лечении сердечной астмы при венозном застое и артериальной гипертензии применяют кровопускание в объеме 300-500 мл. Если нет противопоказаний, то на конечности накладывают жгуты, которые сдавливают вены и создают искусственно венозный застой (длительность не более получаса под тщательным контролем артериального пульса).
Для лечения сердечной астмы также используют повторные длительные ингаляции кислорода через этиловый спирт, которые снижают отек тканей легких.
Кроме названных мероприятий, проводят коррекцию артериального давления с помощью гипотензивных и мочегонных средств.
Почти в каждом случае приступа сердечной астмы требуется введение сердечных гликозидов — дигоксина или строфантина. Применение эуфиллина эффективно при смешанной астме (бронхиальной и сердечной), а также при митральном стенозе, благодаря расширению коронарных сосудов и активизации кровоснабжения миокарда. Если приступ протекает с нарушениями ритма сердца, то используют дефибрилляцию.
После того, как приступ будет купирован, проводят лечение основного заболевания с целью предупреждения развития сердечной астмы в будущем.
Исход приступа зависит в большей мере от основного заболевания, приводящего к его развитию. Чаще всего сердечная астма имеетнеблагоприятный прогноз.
В некоторых случаях лечение основного заболевания и соблюдение пациентами рекомендуемых врачом ограничений позволяют предупредить возникновение повторных приступов и поддержать удовлетворительное состояние больного в течение нескольких лет.
Терапевтические методики
При проявлении симптомов сердечной астмы лечение проводится с учетом оценки состояния пациента. Медицинская помощь заключается в проведении реанимационных действий либо нормализации работы сердца. Чтобы стабилизировать состояние пациента, выполняются следующие действия:
- Назначение ЭКГ.
- Внутривенное введение мочегонного препарата (Лазикс).
- Нитроглицерин под язык, а в тяжелом случае — внутривенно капельно.
- Прием седативного средства (Реланиум). При подозрении на отек используется Морфин.
- Если ЭКГ подтвердило тахикардию либо мерцательную аритмию, принимаются сердечные гликозиды (Дигоксин либо Строфантин).
- Кислородная ингаляция.
Подобные мероприятия помогают нормализовать состояние пациента. Несвоевременное купирование СА приводит к развитию отека легких и смерти, поэтому экстренная помощь оказывается на месте. Терапевтические мероприятия направлены на подавление возбуждения нейронов, отвечающих за дыхательную функцию, снижение эмоционального напряжения, разгрузку малого круга кровообращения.
При проявлении первичных признаков синдрома рекомендуется вызвать бригаду скорой помощи либо самостоятельно доставить больного в медицинское учреждение. До приезда врачей обеспечивается максимальный покой. Пациент должен занять полусидячее положение, опустив ноги. При возможности организовывается горячая ванночка для ног. Показан прием Нитроглицерина с повторами каждые 5 минут. Проводится мониторинг давления.
Принципы лечения
Лица, которые страдают от сердечной астмы, одышки и боли, должны проходить симптоматическое лечение комплексного характера. Для устранения боли принимаются наркотические анальгетики. Если угнетается дыхание, появляется бронхоспазм, выписываются нейролептаналгетики (Дроперидолом).
Для быстрой разгрузки малого круга при гипертензии и венозном застое проводится кровопускание. Манипуляция осуществляется с 300−500 мл крови. Если отсутствуют противопоказания, на конечности накладывается жгут. Он сдавливает вены, создавая венозный застой на периферии. Через 30 минут жгут снимается. Во время процедуры контролируется артериальный пульс.
Рекомендуется лечить СА кислородными ингаляциями с этиловым спиртом, носовыми катетерами, масками. При отеке показана искусственная вентиляция легких (ИВЛ). Чтобы скорректировать давление, принимаются гипотензивные лекарства с мочегонными средствами. При СА пациентам вводятся растворы сердечных гликозидов:
- Дигоксин;
- Строфантин.
Если диагностические исследования выявили смешанную форму синдрома с бронхиальной астмой, назначается Эуфиллин. Для нормализации ритма сердца проводится дефибрилляция либо электроимпульсное лечение. После купирования приступа назначается дальнейшая терапия.
Названия препаратов
Для поддержки работы сердца показан прием препаратов нескольких фармакологических групп. Схема подбирается кардиологом в каждом случае индивидуально. При этом учитываются этиология, сопутствующая симптоматика. Чаще после приступа выписываются следующие медикаментозные средства:
- Нитраты. Способствуют расширению мелких сосудов, снижению периферического сопротивления, уменьшению притока крови к сердцу. К этой группе относятся следующие лекарства: Перлингатин, Нитроглицерин.
- Седативные препараты (Сибазон, Реланиум). Их действие направлено на снижение возбудимости, уменьшение тахикардии.
- Наркотические средства (Омномон). Способствуют уменьшению возбудимости дыхательного центра. Дополнительно устраняется боль.
- Мочегонные (Фуросемид). Снижают давление, уменьшая объем циркулирующей крови.
- Гипотензивные (Каптоприл). Принимаются с целью нормализации давления.
- Гликозиды (Строфантин). Препараты усиливают сократимость сердечной мышцы, увеличивая ударный объем.
- Противоаритмические средства (Кордарон). Оказывают прямое воздействие на поляризационные процессы, протекающие в миокарде.
Для проведения кислородной терапии используются пары спирта. Процедура необходима для уменьшения гипоксии и снижения образования пенистой мокроты. Если клиническая картина приступа носит скрытый характер, проявляются симптомы острого инфаркта, тогда требуется срочная госпитализация больного. Аналогичное решение принимается при первом приступе аритмии, альвеолярном отеке, низком давлении, неэффективности назначенной терапии.
Симптомы и признаки сердечной астмы у взрослых, диагностика
Первым признаком сердечной астмы обычно является сильная одышка и чувство сдавленности в груди на протяжении 2-3 суток.
Помимо этого пациенты могут столкнуться с несильным покашливанием, которое обычно возникает в моменты выполнения физических нагрузок или во время нахождения в горизонтальном положении.
Наиболее часто симптомы сердечной астмы у взрослых возникают в ночное время суток. Это связано с тем, что во время сна у человека усиливается кровообращение в малом кругу. Днем приступ астмы случается после сильного эмоционального потрясения или выполнения тяжелой физической работы.
Признаки сердечной астмы всегда включают в себя сильную нехватку воздуха, которая сопровождается одышкой, переходящей в удушье. В это же время возникает и сухой назойливый кашель, который спустя некоторое время становится мокрым (выходит незначительное количество слизи).
Больному сердечной астмой тяжело лежать, поэтому он вынужден садиться или стоять. В это время он тяжело, неразборчиво говорит и дышит через рот. Во время приступа у пациентов часто присутствует паника, сильный страх смерти.
При этом у них наблюдается посинение кожных покровов в области носогубного треугольника и фаланг пальцев, а также увеличение артериального давления и ускорение сердцебиения. Если послушать грудную клетку больного можно услышать скудные хрипы в нижней части легких.
Симптомы сердечной астмы у взрослых могут длиться от нескольких минут до нескольких часов. Это зависит от основной причины, вызвавшей патологию. При затяжном течении приступа астмы кожа больного приобретает серый оттенок, вены в области шеи набухают, падает артериальное давление, человек ощущает сильную слабость.
В тяжелых случаях начинает выступать холодный пот. Если сердечная астма переходит в отек легких, у больного начинается выделение пенистой мокроты с примесью крови.
Несмотря на то, что симптомы сердечной астмы у взрослых достаточно выражены, тщательная диагностика патологии все равно необходима.
В первую очередь врач должен убедиться, что у больного именно сердечная астма, а не сужение просвета гортани, нервный припадок или сдавливание вен средостения.
Для точной постановки диагноза необходим осмотр пациента, оценка его жалоб, сбор анамнеза, а также выполнение ЭКГ и рентгенографии. Прослушивание сердца во время приступа затруднено, так как звуки работы сердца перебивают хрипы легких (они обычно рассеянные и сухие).
Некоторую информацию сможет дать измерение артериального давления и пульса. При приступе сердечной астмы пульс имеет слабое наполнение, но при этом он достаточно частый. Артериальное давление при этом вначале сильно повышенное, а затем постепенно снижается и становится пониженным.
На рентгеновском снимке у этих больных можно увидеть сильное переполнение артерий и сосудов малого куга кровью. Легочные поля при этом становятся значительно менее прозрачными. В большинстве случаев присутствует расширение и уменьшение четкости легочных корней, образование линий Керли (признак сердечной астмы и отека легочной ткани).
ЭКГ при сердечной астме может показать уменьшение интервала ST и амплитуды зубцов. В некоторых случаях могут также наблюдаются признаки аритмии в сочетании с коронарной недостаточностью.
Если сердечная астма протекает в сочетании с бронхоспазмом, врач при постановке диагноза учитывает возраст больного. Сердечная астма обычно появляется у людей пожилого возраста.
Специалист также может поинтересоваться, страдает ли больной аллергией, хроническими воспалительными патологиями дыхательных органов и имеет ли какое либо острое или хроническое заболевание органов сердечно — сосудистой системы.
Профилактика
Профилактика сердечной астмы заключается в лечении основного заболевания и предотвращении развития или усугубления левожелудочковой недостаточности. Как уже было сказано, сердечная астма – не самостоятельный диагноз, а осложнение многих заболеваний сердца. В подавляющем большинстве случаев пациент знает о своих заболеваниях, но вот адекватное лечение получают не все, и зачастую это вина самого больного («очень много таблеток, я не буду их пить», «боюсь операции» и т.д.)
Однако пережив хотя бы один приступ сердечной астмы, люди начинают опасаться его повторения, боятся задохнуться и начинают прислушиваться к советам врачей.
Что же нужно делать, чтобы приступ не повторился?
- Пройти все назначенные обследования для точного установления диагноза или уточнения стадии заболевания.
- При установлении диагноза принимать все препараты, назначенные кардиологом. Дозы их необходимо корректировать под наблюдением врача, не отменять и не уменьшать самостоятельно.
- Регулярно контролировать свое давление и пульс.
- При пороке клапанов показана операция, необходима консультация кардиохирурга.
- Рекомендации по образу жизни для профилактики приступов сердечной астмы
- Не переутомляться, соблюдать режим труда и отдыха. Посильная физическая нагрузка обычно не противопоказана. Стоит гулять пешком ежедневно, особенно хороши прогулки перед сном. Сон должен быть не менее 8 часов в сутки.
- Отказаться от алкоголя и курения.
- Спать следует с возвышенным головным концом.
- Избегать стрессов, нервного напряжения. Совсем от этого уйти не удастся, но некоторых предвиденных ситуаций можно избежать. Особо впечатлительным лицам можно попринимать седативные препараты (только по назначению врача).
- Избегать переохлаждений и острых респираторных инфекций, прививаться от гриппа.
Сердечная астма
Сердечная астма – это тяжелое состояние, для которого характерны приступы удушья продолжительностью от нескольких минут до нескольких суток. Оно не является самостоятельным заболеванием, а развивается вследствие острой сердечной недостаточности левого желудочка, вызванной другими заболеваниями. Чаще всего возникает при врожденном или приобретенном пороке сердца. инфаркте миокарда. кардиосклерозе. гипертонической болезни, остром коронарном синдроме и прочих заболеваниях связанных с сердечной недостаточностью. В редких случаях причиной сердечной астмы могут стать острое нарушение мозгового кровообращения или инфекционные заболевания почек. Как правило, встречается у пациентов старше 60 лет, но не исключено развитие приступов и у более молодых больных.
Причины
Развитие сердечной астмы провоцирует недостаточность левого желудочка сердца или митральный стеноз. Глубокие органические изменения миокарда затрагивают главным образом левый желудочек сердца, ослабляют его. При этом правый желудочек сердца продолжает работать в обычном режиме. В результате повышается давление в малом круге кровообращения. Развивается легочная гипертония. Она приводит к значительному увеличению количества крови в бронхиальных венах, замедлению тока крови в легочных капиллярах, а также является причиной нарушения газообмена за счет уменьшения объема легочной вентиляции.
Увеличение проницаемости стенок капилляров малого круга кровообращения также уменьшает дыхательную поверхность легких. При этом накапливаемая в полостях альвеол жидкость еще более затрудняет газообмен.
Сокращение количества содержащегося в крови кислорода и увеличение содержания в ней углекислоты приводит к чрезмерному раздражению дыхательного центра в головном мозге. В результате возникает приступ удушья.
Сведения о заболевании
Данная патология не отдельное заболевание, а одно из проявлений сердечной недостаточности. Астма является катализатором, осложняющим имеющиеся проблемы с сердечно-сосудистой системой. Нередко на фоне патологии возникает альвеолярный отек легких.
Процесс проходит в несколько этапов:

- До наступления приступа в течение 2-3 дней появляется нехватка воздуха, одышка, слабое покашливание. В целом ощущения у человека нормальные, но при физической нагрузке (подъеме по ступеням, быстрой ходьбе) его состояние ухудшается;
- Непосредственно приступ, характеризующийся недостатком воздуха, ускоренным сердцебиением, чувством паники. Подобные проявления усугубляются в горизонтальном положении, и пациент для облегчения вдоха вынужден принять сидячее или полулежачее.
- Наполнение легких жидкостью, приводящее к их отеку и затруднению дыхание – как осложнение астмы. Без оказания своевременной помощи подобное состояние приводит к летальному исходу.
При появлении приступа астмы функционирование дыхательной системы практически остается без изменения, есть дисбаланс именно в сердечной деятельности.
Диагностика сердечной астмы
Диагноз сердечной астмы можно предположить еще в процессе клинического осмотра пациента. В пользу его свидетельствуют характерные жалобы на учащенное дыхание и удушье у пациента с имеющимся кардиологическим заболеванием. В редких случаях приступ сердечной астмы может возникнуть внезапно, на фоне полного физического благополучия в результате развития безболевой формы инфаркта миокарда, разрыва аневризмы левого желудочка, гипертонического криза без предшествующих субъективных ощущений.
При выслушивании органов грудной клетки определяются глухие сердечные тоны, акцент II тона в точке выслушивания аорты, неритмичные сердечные сокращения, патологические тоны и шумы, характерные для пороков сердца, мелкопузырчатые или сухие хрипы в нижних отделах легких или по всем легочным полям. При прощупывании органов брюшной полости может отмечаться увеличенная печень, свидетельствующая о застое крови в органах большого круга кровообращения. Артериальное давление может быть повышенным, пониженным или оставаться в пределах нормы. Появление влажного кашля с пенистой мокротой, влажных хрипов в легких свидетельствует о развитии отека легких, а резкое снижение АД — о развитии коллапса, что требует срочных лечебных мероприятий в условиях кардиореанимационного отделения.
Из дополнительных методов обследования назначаются следующие:
— ЭКГ позволяет выявить признаки перегрузки левого желудочка (смещение электрической оси сердца влево, высокий зубец R в левых грудных отведениях – V1 – 2, нарушение проводимости (полные или частичные блокады) по левой ножке пучка Гиса), признаки ишемии миокарда или острого инфаркта миокарда, признаки пороков сердца (изменения зубца Р, характерные для перегрузки правого или левого предсердия, гипертрофию миокарда желудочков и др).- рентгенография органов грудной клетки показывает признаки усиленного легочного рисунка, обусловленного сосудистым компонентом, а также расширение тени сердца в поперечнике.Данных мероприятий на уровне приемного отделения кардиологического стационара достаточно, чтобы как можно быстрее госпитализировать пациента с сердечной астмой в отделение для проведения лечебно – диагностических мероприятий. В отделении пациенту проводится дальнейшее обследование, включающее в себя следующие методы диагностики:- эхокардиография (УЗИ сердца) позволяет установить более точный диагноз – порок сердца, острый или перенесенный инфаркт миокарда, аневризму левого желудочка, кардиомиопатию и другие заболевания, являющиеся причиной сократительной дисфункции миокарда левого желудочка. Также выявляются признаки гипо- или акинезии (снижения или отсутствия сокращения миокарда в определенных участках сердца), снижение ударного объема и фракции выброса левого желудочка, повышение давления в левом предсердии и легочных венах (легочная гипертензия).- по показаниям может быть назначено МРТ сердца для уточнения локализации и степени поражения сердечной мышцы- при купировании жизнеугрожающих симптомов назначается КАГ (коронароангиография) в экстренном порядке пациентам с острым инфарктом миокарда (не позднее шести часов от начала развития) для восстановления кровотока через закупоренную коронарную артерию, и в плановом порядке лицам с ИБС для решения вопроса о целесообразности проведения стентирования коронарных артерий.
Врачу необходимо помнить о том, как различать сердечную и бронхиальную астму. При бронхиальной астме затруднен выдох (одышка экспираторного характера), дыхание свистящее, пациент не может откашлять трудноотделяемую стекловидную, вязкую мокроту, в легких выслушиваются сухие свистящие хрипы. При сердечной астме затруднен вдох (одышка инспираторного характера), пациент не может вдохнуть полной грудью, дыхание шумное, беспокоит надсадный сухой кашель, мокроты нет или скудное количество с прожилками крови, в легких выслушиваются мелкопузырчатые или сухие хрипы.
Дифференциальная диагностика важна, потому что тактика лечения при этих заболеваниях существенно отличается. Назначение мочегонных препаратов при сердечной астме оправдано, в то время как при бронхиальной астме их применение может значительно утяжелить состояние пациента. Это связано с тем, что мочегонные выводят жидкость из организма, поэтому мокрота в бронхах становится еще более вязкой и густой, окончательно закупоривая их просвет.
Причины возникновения сердечной астмы
Это болезнь не относится к самостоятельным, а лишь является последствием нарушений в работе сердца и сердечно-сосудистой системы в целом.
Среди причин можно выделить 8 основных заболеваний: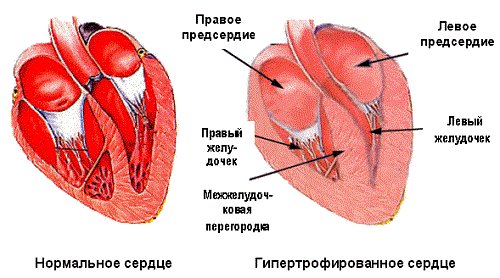
- Желудочковая тахикардия.
- Обширный инфаркт и прединфарктное состояние.
- Отрыв аневризмы.
- Ишемия и прочие нарушения кровотока миокарда.
- Гипертония с наличием кризов.
- Миокардит.
- Кардиомиопатия.
- Эндокардит.
Кроме дисфункций сердечно-сосудистой системы и сердца, в медицинской практике есть пациенты, у которых СА возникала в таких случаях:
- болезни почек;
- нерегулярные нагрузки на организм;
- инфицирование тяжелыми недугами (к примеру — пневмония);
- употребление наркотических и психотропных веществ;
- бронхиальная астма на запущенном этапе;
- нарушение психологического и эмоционального баланса;
- прединсультное состояние.
Определить первопричину возникновения приступов сердечной астмы может исключительно специалист. Ведь возникать и проявляться этот недуг может абсолютно по-разному.
Симптомы сердечной астмы
Предвестники сердечной астмы могут появиться еще за два – три дня до развития самого эпизода. Пациента на фоне повышенной нагрузки беспокоят слабость, повышенная утомляемость, чувство стеснения в груди, невозможность глубокого вдоха полной грудью. Чаще всего приступ астмы появляется в ночное время суток в связи с тем, что в горизонтальном положении кровоток в легких замедляется, а венозный приток к сердцу увеличивается. Пациент не может уснуть или резко просыпается от того, что чувствует удушье, не может глубоко дышать. Нарастает частота дыхательных движений, возникает сухой навязчивый кашель, иногда со скудной мокротой или с прожилками крови. Проступает липкий холодный пот, пациент может ощущать страх смерти. Развивается посинение носогубного треугольника и кожи пальцев (акроцианоз). Пациент стремится принять положение ортопноэ — сидя с опорой на руки, так как в вертикальном положении венозный возврат крови к сердцу немного снижается, что может вызвать временное облегчение.
Пациенту необходимо помнить о том, что лучшим решением в подобной ситуации будет вызвать бригаду скорой медицинской помощи, так как только врач может сопоставить имеющиеся симптомы и необходимость госпитализации в стационар с лечебно – диагностической целью.
Механизм развития и причины сердечной астмы

Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Особенности приступа
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Методы диагностики
Симптомы кардиальной астмы неспецифичны (например, одышка знакома большинству астматиков), что усложняет постановку диагноза.
На первичном осмотре может проявиться несколько признаков, указывающих на астму, носящую сердечный характер:
- частота сердцебиения;
- повышенное давление;
- напряжение мышц груди во время вдоха;
- хрипы в нижней части легкого.
После проведенного осмотра, для постановки точного диагноза, применяется несколько инструментальных методик:
| Метод | Выявленные симптомы |
| Эхокардиография (УЗИ) |
|
| Электрокардиография (ЭКГ) |
|
| Рентгенография; |
|
Симптомы
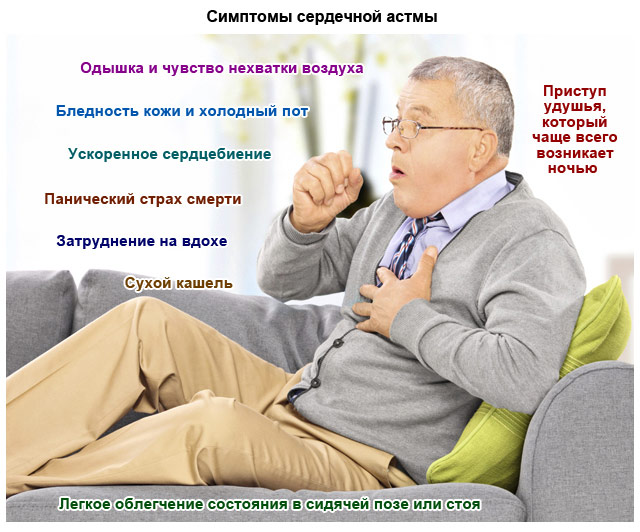
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса
Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы
Сам начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.