Признаки острой сердечной недостаточности, как помочь при приступе и каковы симптомы перед смертью
Содержание:
Смерть в молодом возрасте
Внезапная смерть при сердечной недостаточности у людей до 35 лет встречается все же реже,чем в пожилом возрасте. Ранее смерть от сердечной недостаточности может появиться из-за скрытых дефектов миокарда. Довольно часто летальные исходы происходят при физических нагрузках, занятиях спортом. Статистика отмечает, что с каждым годом количество таких инцидентов в школах и колледжах на уроках физкультуры неуклонно возрастает.
У молодых людей сердечную недостаточность с внезапным летальным исходом вызывает гипертрофическая кардиомиопатия. Именно при этой патологии миокард утолщается, и сердечные сокращения все больше затруднены. Статистика подтверждает, что у 30% молодых людей, подвергшихся внезапной смерти, при вскрытии определяется именно гипертрофическая кардиомиопатия. В этом возрасте заболевание чаще протекает бессимптомно и вызывает смерть.
Еще одной частой причиной, по которой наступает смерть у молодых спортсменов – это аномалия коронарных артерий. Данная аномалия врожденная, и при интенсивных нагрузках приток крови к сердечной мышце недостаточный.
Повышенный риск стремительной смерти в молодом возрасте возникает при синдроме удлиненного интервала сердцебиения. Он приводит к быстрому биению сердца в хаотичном порядке. Такое состояние провоцирует потерю сознания, а далее – смерть. Сильный удар в грудь также может спровоцировать желудочковую фибрилляцию.
Предвестниками внезапной смерти у молодых людей могут быть беспричинные обмороки, которые возникают при физических нагрузках. Это уже признак, что есть сердечные патологии.
Приступ перед смертью может возникать из-за острой коронарной недостаточности. Данное состояние у стариков проявляется из-за атеросклероза, а у молодых людей это возникает из-за спазма, при этом сосуды патологически неизмененные. Такое состояние может возникнуть от употребления наркотических веществ (кокаина), чрезмерной физической нагрузки или сильного переохлаждения. В таких случаях при вскрытии не будут видны какие-либо изменения в сосудах, но будет гипертрофия сердечной мышцы.
Факторы, провоцирующие развитие патологии, которая чревата летальным исходом, совершенно разнообразны. Среди них отмечают:
- нарушение кровоснабжения миокарда;
- атеросклеротическое поражение сосудов;
- увеличение миокарда патологического характера, а также изменение его структуры;
- нарушения работы сердца;
- тромбообразованиеи закупорка артерий;
- нарушения обменных процессов в органе;
- токсические поражения миокарда;
- патология, при которой жидкость скапливается между оболочками миокарда;
- другие заболевания сердечнососудистой системы, врожденные и приобретенные.
Еще отмечаются факторы, которые увеличивают риск наступления внезапной смерти. К ним относятся различные хронические заболевания других органов, патологии эндокринной и нервной систем, наличие инфекций в организме. К этим рискам относятся вредные привычки, ожирение и физическая перенагрузка.
Как показывает медицинская практика, часто внезапная смерть у человека происходит из-за сужения просвета артерий на 4/5. Это может быть при атеросклерозе, образовании пристеночных тромбов. При таких поражениях у многих нет характерных симптомов. В связи данным поражением и развивается сердечная недостаточность. А в комплексе с повреждением коронарного русла, в один момент развивается ишемия миокарда. Именно ишемические процессы и лежат в основе скоропостижного смертельного исхода.
Еще одной причиной может стать синдром обструктивного апноэ сна. При этом происходит остановка дыхания во время отдыха. Больные, у которых проявляется этот синдром, умирают ночью. Такое патологическое состояние провоцирует остановку синусового узла, то есть водителя ритма, или же может возникать нарушение прохождения электрического импульса по сердцу.
Возможные последствия
Осложнения возникают у двух форм патологии.
Правожелудочковая форма
Такая недостаточность сердца диагностируется реже, чем левожелудочковое нарушение, прогнозы при ней наиболее неблагоприятны. Патология имеет название «лёгочное сердце», когда кровь перекачивается по малому кругу — через органы дыхания. Наибольший риск, возникающий в данной форме — отёк лёгких. При отсутствии лечения больному грозит смерть.
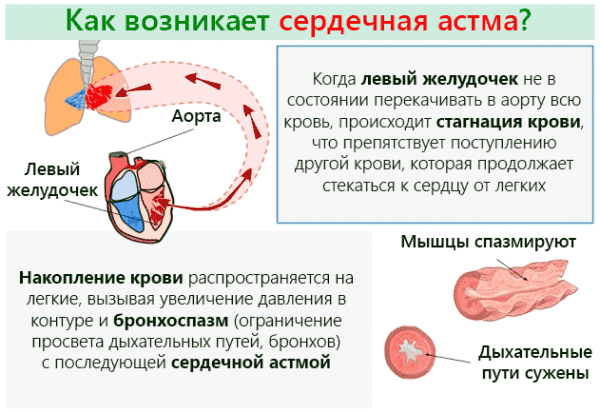
Левожелудочковая форма
Самый распространённый тип сердечной недостаточности, именуемый «сердечной астмой». В большинстве случаев имеет замедленный тип развития. Серьёзное ухудшение здоровья наблюдается при значительном увеличении сердца. В левом предсердии кровь скапливается, образуется выпот. Его содержимое попадает в альвеолы или лёгочную ткань.
https://youtube.com/watch?v=tpl2YxXW_RU
https://youtube.com/watch?v=cu6XDYp3U9k
2 Патогенез
В определенный момент течения кардиологической патологии, «перегонять» кровь миокарду становится не под силу. Одним из приспособительных механизмов сердечной недостаточности является гипертрофия миокарда — увеличение массы мышечной оболочки сердца. В стадии компенсации сердечной недостаточности, мышечный компонент сердца способен сопротивляться неадекватно возросшей гемодинамической нагрузке, однако по прошествии времени наступает стадия декомпенсации, наступающая в результате «слабости» миокарда. Мышечная оболочка испытывает недостаток питания, возникает дистрофия — нарушение питания. В дальнейшем, мышечный компонент замещается фиброзной тканью — соединительнотканным рубцом — неспособным к сокращению.
Запускаются сложные нейрогуморальные процессы, активируется так называемая симпатоадреналовая система, деятельность которой направлена на сужение периферических сосудов. Тем самым при сниженном объеме сердечного выброса на какое-то время обеспечивается поддержание стабильного уровня артериального давления в большом круге кровообращения.
В стадии декомпенсации заболевания, компенсаторные механизмы, направленные на замедление течения патологического процесса, значительно усугубляют течение патологии. Стойкое сужение сосудов приводит к нарушению кровообращения в почках. Развивающаяся при этом почечная вазоконстрикция (сужения просвета сосудов) приводит к ишемии почек, способствующей внутритканевой задержке жидкости.
В то же время под влиянием гипофиза возрастает объем циркулирующей крови, которая, перегружая сердце, повышает артериальное и венозное давление. Под воздействием повышенного давления избыточное количество жидкости перемещается в ткани.
Таким образом, в результате прогрессивного течения сердечной недостаточности наступают следующие виды нарушения гемодинамики:
| Нарушения гемодинамики | Описание |
| Расстройства газового обмена | Вследствие гемодинамических нарушений развивается ацидоз. Недоокисленные продукты обмена веществ стимулируют усиление дыхания, создавая замкнутый круг.
Организм испытывает нехватку кислорода, которую сердечно-сосудистая система не в состоянии восполнить. Возникает одышка и цианоз — синюшная окраска слизистых оболочек и кожных покровов, обусловленная повышенным содержанием в крови карбоксигемоглобина. В зависимости от того, в каком круге кровообращения возникает застой, цианоз бывает центральным (застой в малом круге ), и периферическом (застой в большом круге ) |
| Отеки | В зависимости от патогенеза при сердечной недостаточности отеки сначала скрытые, затем видимые. Скрытые отеки сопровождаются сниженным количеством отделяемой мочи и увеличением массы тела. Видимые отеки начинаются с нижних конечностей или крестца. Прогрессируя, отеки становятся полостными: отек брюшной полости (асцит), отек плевральной полости (гидроторакс), отек полости перикарда (гидроперикард) |
| Застойные явления в органах | Застой в легких связан с гемодинамическими нарушениями в малом круге кровообращения. Проявляется кровохарканьем, застойным бронхитом, пневмосклерозом кардиального генеза.
Гепатомегалия (увеличение печени) развивается в результате застоя в большом круге кровообращения. Гепатомегалия способна завершиться разрастанием фиброзной ткани с последующим склерозом органа. К недостаточности клапанного аппарата сердца могут привести расширение полостей сердца. Клинически это проявляется набуханием шейных вен, увеличением частоты сердечных сокращений, расширением границ сердца. Результатом прогрессии сердечной недостаточности может оказаться сердечная кахексия – крайняя степень истощения больного. Застой в почках провоцирует развитие олигурии — увеличения количества мочи, повышению ее относительной плотности в связи с протеинурией и гематурией |
Лечение сердечной недостаточности
Самыми распространенными при назначении медикаментозного лечения, являются ингибиторы АПФ. Действуют они следующим образом. Расширяют периферические сосуды и послабляют действие симпатоадреналовой системы, что приводит к улучшению обменных процессов в клетках и уменьшению растяжения миокарда.
Гликозиды. При постоянном приеме этих препаратов нормализуется содержание кальция и калия в тканях сердца, это провоцирует возбудимость миоцитов, что способствует облегчению сократительных действий органа. Принимать их следует строго назначенной дозировке, поскольку даже незначительное ее повышение может стать следствием нежелательных последствий.
При нарушении работы правого желудочка назначаются диуретики. Говоря доступным языком – мочегонные средства. Они способствуют избавлению от скопившейся лишней жидкости и солей. Благодаря этому отеки стают меньше. В комплексе с этими таблетками назначают курс препаратов содержащих калий, поскольку диуретики вместе с излишками соли вымывают соли калия из организма.
Также используются блокаторы рецепторов. При их приеме клетки теряют чувствительность к гормону ангиотензина II, это обеспечивает выравниванию внутрисосудистого давления, минимизирует риск гипертрофии миокарда, снижает образование вазопрессина и альдостерона.
В случаях когда медикаментозные препараты, таблетки, инъекции справится с недугом не в состоянии лечащий врач-кардиолог советует прибегнуть к трансплантации всего органа или пораженного клапана.
Таблетки от сердечной недостаточности
Проведя анализ самых распространенных в лечении сердечной недостаточности таблеток, хотим предоставить небольшой список-рейтинг топовых препаратов, а именно таблеток для внутреннего применения. Поскольку единой таблетки от сердечной недостаточности, которая будет способна справиться со всеми проявлениями патологии еще не придумали, рассмотрим таблетки по видам действия.
1. Ингибиторы АПФ. К самым «востребованным» таблеткам этого вида следует отнести:
«Каптоприл» – показан для лечения симптомов хронического проявления недуга, а также артериальной гипертензии. Выпускается в таблетках дозировкой 25 мг и 50 мг действующего вещества;
«Трандолаприл» – препарат считается сильнее и применяется как профилактическое средство после инфаркта миокарда. Назначается при эссенциальной артериальной гипертензии. Выпускается в капсулах с 2 мг действующего вещества.
2.Сердечные гликозиды. В эту группу входят:
«Дигитоксин» – является чистым гликозидом, который получают из трав наперстянки. Назначается при хронической форме, которая влечет за собой нарушение кровотока второй и третьей степени. Также выписывается при аритмии в основном мерцательной, клапанных пороках. Выписывается гипертоникам. Выпускается в виде таблеток и свечей (ректально);
«Метилдигоксин» – так же как и выше приведенный препарат выписывается при хронической форме заболевания. Показан в случаях перегрузки миокарда, тахисистолической мерцательной аритмии, артериальной гипертензии, кардиосклерозе, трепетания сердца. Форм выпуска лекарства довольно много, таблетки, капли и раствор для инъекций.
3. Мочегонные таблетки. Их довольно большое количество. Поэтому выделить группу, которая подходит непосредственно для лечения сердечной недостаточности довольно сложно. Каждый врач-кардиолог отдает предпочтение таблеткам, по его мнению, оказывающим наибольшее мочегонное действие.
4. Таблетки бета-адреноблокаторы. На сегодняшний день их довольно много, но хотелось бы отметить следующие:
«Карведилол» – принимается в составе комбинированного лечения хронической формы заболевания, артериальной гипертензии, стабильной стенокардии. Выпускается в таблетках 12,5 мг и 25 мг;
«Бисопролол» – бета1-адреноблокатор выписывают при гипертензии и ишемической болезни сердца (как профилактика стенокардии). В аптеке имеются таблетки, в состав которых входит по 5 мг и по 10 мг действующего вещества;
«Метопролол» — имеет довольно большой спектр показаний для применения это и артериальная гипертензия (гиперкинетический тип, тахикардия), и ишемическая болезнь (приступы стенокардии, инфаркты миокарда), сбои ритма сердцебиения, гипертиреоз, профилактика мигрени. Выпускают таблетки в форме 100 мг и 50 мг действующего вещества;
«Дигоксин» – является самым сильным препаратом из приведенной группы, назначается при наличии клинических проявлений хронической формы сердечной недостаточности, а также при тахисистолической форме мерцания.
Первая помощь
При левожелудочковой СН, первым делом вызывают скорую, далее проводят простейшие мероприятия – приводят в сидячую позу, с ногами, направленными вниз, дают положить под язык нитроглицерин, проветривают комнату, и дают свежему воздуху свободно поступать. На бедра стоит наложить жгуты.
При правожелудочковой недостаточности так же первым делом нужно вызвать врача. Далее уложить пациента в постель в полулежащем положении, обеспечить свежим воздухом, и также положить под язык нитроглицерин.
При кардиогенном шоке, вызываем врача, приводим пациента в горизонтальное положение, открываем окна и двери для притока свежего воздуха и даем обезболивающие.
{SOURCE}
Симптомы сердечной недостаточности
Проявления недостаточности кровообращения зависят от ее тяжести. Традиционно выделяют три стадии.
I стадия
В начальной стадии болезни возникает утомляемость, одышка, чрезмерное учащение пульса при физической нагрузке. Даже несколько приседаний вызывают учащение дыхания в полтора-два раза. Восстановление исходной частоты пульса происходит не ранее чем через 10 минут отдыха после нагрузки. При интенсивных физических нагрузках может появляться легкое удушье.
Местные симптомы выражены слабо. Иногда может появляться кратковременный акроцианоз (посинение кожи кистей, стоп). После значительных нагрузок, употребления большого количества воды или соли по вечерам появляются небольшие отеки голеней или пастозность кожи в области лодыжек.
Размеры печени не увеличены. Иногда появляется периодическая никтурия – учащенное мочеиспускание по ночам.
После ограничения нагрузки и коррекции употребления соли и жидкости эти явления быстро исчезают.
II стадия
Во второй стадии болезни появляются местные симптомы сердечной недостаточности. Сначала возникают признаки поражения преимущественно одного из желудочков сердца.
При правожелудочковой недостаточности возникает застой крови в большом круге кровообращения. Пациентов беспокоит одышка при физической нагрузке, например, при подъеме по лестнице, быстрой ходьбе. Появляется учащенное сердцебиение, чувство тяжести в правом подреберье. Довольно часто возникает никтурия и жажда.
Для этой стадии характерны отеки голеней, которые не полностью проходят к утру. Определяется акроцианоз: синюшность голеней, стоп, кистей, губ. Печень увеличивается, поверхность ее гладкая и болезненная.
При левожелудочковой недостаточности преобладают симптомы застоя в малом круге кровообращения. Самочувствие больных хуже, чем при правожелудочковой недостаточности. Одышка при нагрузке сильнее, возникает при обычной ходьбе. При значительной нагрузке, а также по ночам бывает удушье, сухой кашель и даже небольшое кровохарканье.
Внешне определяется бледность кожи, акроцианоз, в некоторых случаях – своеобразный цианотичный румянец (например, при митральных пороках сердца). В легких могут выслушиваться сухие или мелкопузырчатые хрипы. Отеков на ногах нет, размеры печени в норме.
Ограничение нагрузки, коррекция употребления воды и поваренной соли, правильное лечение могут привести к исчезновению всех этих симптомов.
Постепенно нарастает застойная сердечная недостаточность, в патологический процесс вовлекаются оба круга кровообращения. Возникает застой жидкости во внутренних органах, что проявляется нарушением их функции. Появляются изменения в анализе мочи. Печень уплотняется и становится безболезненной. Изменяются показатели биохимического анализа крови, указывающие на нарушение функции печени.
Больных беспокоит одышка при минимальной физической нагрузке, частый пульс, чувство тяжести в правом подреберье. Снижается выделение мочи, появляются отеки стоп, голеней. По ночам может появляться кашель, нарушается сон.
При осмотре определяется акроцианоз, отеки, увеличение печени. У многих больных выявляется увеличение живота (асцит), накопление жидкости в плевральной полости (гидроторакс). В легких можно услышать сухие и влажные хрипы. Больной не может лежать, принимает вынужденное положение полусидя (ортопноэ). Лечение часто не приводит к нормализации самочувствия.
III стадия
Эта стадия называется конечной, или дистрофической. Она сопровождается тяжелыми нарушениями функции внутренних органов. Вследствие нехватки кислорода и питательных веществ развивается полиорганная недостаточность (почечная, печеночная, дыхательная).
Проявлением печеночной недостаточности являются отеки. Нарушается функция эндокринных желез, регулирующих вводно-электролитный баланс. При этом развивается нестерпимая жажда. Вследствие нарушения пищеварения возникает кахексия (истощение), которая может маскироваться выраженными отеками.
Тяжелая недостаточность функции внутренних органов приводит к летальному исходу.
Сердечно-сосудистая недостаточность. Все что о ней нужно знать!
Сердечно-сосудистая недостаточность – это состояние, при котором сердце не способно обеспечивать организм необходимым объемом крови. Поврежденное сердце является источником осложнений для многих других заболеваний сердечно-сосудистой системы.
Формы сердечной недостаточности
В зависимости от быстроты развития патологии, сердечная недостаточность подразделяется на острую и хроническую. При форме хронической — все изменения, как правило, развиваются очень медленно, практически годами.
Острая форма заболевания чаще всего бывает при резком снижении способности сердца сокращаться. Это может произойти в случае развития обширного инфаркта миокарда, если резко повысится давления или случится приступ аритмии. Состояние это сопровождается почти всегда отеком легких и кардиогенным шоком.
Чаще всего эта болезнь встречается у людей преклонного уже возраста, а также людей страдающих сердечными пороками. Это и служит главной причиной развития недостаточности. А вот к основным причинам, способствующим формированию болезни, относится чрезмерная физическая нагрузка, которая обусловлена нарушениями гемодинамики.
Симптомы болезни
При прогрессировании болезни симптомы сердечно-сосудистой недостаточности (одышка и сильное сердцебиение) появляются вначале при обычных, небольших нагрузках, а затем и в состоянии покоя.
Из-за застоя крови образуются отеки, главным образом на ногах, которые распространяются на живот, грудные железы, область поясницы.
Жидкость может копиться не только в подкожно-жировой клетчатке, но и в легких, что в последствии приводит к одышке. При этом часто может возникать застойная пневмония, появляться надоедливый, сильный кашель и температура (стоит ли сбивать температуру ).
В случае задержки жидкости в брюшной полости увеличивается живот, в некоторых случаях до неприлично больших размеров.
Что должны знать больные
Кроме соответствующего образа жизни и приема необходимых лекарств, которые назначает врач, больные должны остерегаться простуды (читаем как избавится от простуды )
Также важно знать, что например алкоголь повреждает сердечную мышцу, поэтому от него желательно отказаться
Больным сердечной недостаточностью нужно постоянно следить за общим количеством выпитой и выделенной жидкости. Ежедневный диурез должен всегда быть на 100 мл. больше, чем общий объем выпитой жидкости. При этом нужно учитывать также и фрукты, которые процентов на 80 состоят из воды. Ориентируйтесь в сутки на объем выпитой жидкости где то в пределах 1.2 – 1.5 литра.
Если болезнь находится только в начальной стадии, день нужно начинать с легкой зарядки. Но только с легкой, не нужно выкладываться как говорится до седьмого пота. Зарядка должна всего лишь вас взбодрить, слегка освежить – и не более!
В течении всего дня желательно сохранять подвижность: пройтись пешком, подняться на работу по лестнице, вместо лифта, раз в неделю хотя бы посетить бассейн или спортзал.
При умеренных признаках хронической сердечно-сосудистой недостаточности нужно регулярно выполнять строго дозированные физические упражнения. Начинать лучше с малых нагрузок, например с каждодневных непродолжительных прогулок. 5 раз в неделю минут 30 будет достаточно.
От ходьбы в целом вы должны испытывать небольшое утомление. Если вдруг появились головокружение, сильная одышка, болевые ощущения в груди, то нужно сделать передышку и в следующий раз идти медленнее.
Если подобные прогулки делать регулярно, то по прошествии 4-6 месяцев состояние ваше должно обязательно улучшиться, так как прогрессирование болезни замедлится.
Даже находясь в состоянии покоя старайтесь не давать своей крови застаиваться, это грозит образованием тромбов и риску возникновения такой неприятной болезни, как тромбофлебит. Если вы сидите, то просто время от времени слегка напрягайте, а затем расслабляйте мышцы ног, этого будет достаточно. Такие упражнения неплохо усиливают циркуляцию крови.
В целом это лишь основные советы, которые подойдут всем больным сердечно-сосудистой недостаточностью. Персональное же лечение и рекомендации может назначать только профессиональный врач, по результатам обследования. Их нужно неукоснительно соблюдать. Только так, соблюдая рекомендации врача и проявляя собственную инициативу можно добиться положительного результата в лечении.
4TOXIlUPTOc
Сердечно-сосудистая недостаточность. Формы и симптомы болезни. Полезные советы помогающие справиться с этим заболеванием.
Признаки острой сердечной недостаточности, как помочь при приступе и каковы симптомы перед смертью
Острая сердечная недостаточность (ОСН) – неотложное состояние, развивающееся при резком нарушении насосной функции сердца.
Острая дисфункция миокарда влечет за собой нарушения кровообращения в большом и малом кругах, по мере прогрессирования патологического состояния развивается полиорганная недостаточность, т. е. происходит постепенный отказ всех органов и систем.
Острая сердечная недостаточность может развиться как осложнение кардиологических заболеваний, иногда возникает внезапно, без очевидных предпосылок к катастрофе. Далее вы узнаете, каковы признаки острой сердечной недостаточности и симптомы перед смертью.
Факторы развития ОСН условно подразделяют на несколько групп:
- Органические поражения миокарда;
- Другие сердечно-сосудистые патологии;
- Внесердечные заболевания, непосредственно не поражающие сердце или сосуды.
В списке причин острой сердечной недостаточности лидируют поражения сердечной мышцы, в частности, инфаркт миокарда, при котором происходит гибель мышечных клеток. Чем больше площадь очага некроза, тем выше риск развития ОСН и тяжелее ее течение. Инфаркт миокарда, отягощенный ОСН, — одно из наиболее опасных состояний с высокой вероятностью гибели пациента.

К ОСН может привести и воспалительное поражение миокарда – миокардит. Высокий риск развития ОСН присутствует также во время кардиологических операций и при применении систем искусственного жизнеобеспечения.
Острая сердечная недостаточность – одно из наиболее угрожающих осложнений многих сосудистых и кардиологических заболеваний. Среди них:
- Хроническая сердечная недостаточность (о причинах ее развития мы рассказывали тут);
- Пороки сердца, врожденные и приобретенные;
- Аритмии, приводящие к критическому ускорению или замедлению сердечного ритма;
- Артериальная гипертензия;
- Кардиомиопатии;
- Тампонада сердца;
- Нарушения циркуляции крови в легочном круге кровообращения.
Соответственно, в группу риска развития ОСН попадают люди, у которых в анамнезе присутствуют:
- Заболевания сердца и сосудов;
- Нарушения свертываемости крови;
- Заболевания почек;
- Сахарный диабет;
- Злоупотребление алкоголем, табаком, наркотическими веществами, вредные условия труда;
- Пожилые.
Неотложные мероприятия
- Предоставить больному полусидячее положение с опущенными ногами (ортопноэ)
- Обеспечить ингаляцию увлажненного кислорода через носовой катетер. Этот катетер смазывают глицерином и вводят через носовой ход на глубину 10-12 см (расстояние от крыла носа до ушной раковины), фиксируя пластырем к коже. Запрещено применять вазелин, который при наличии кислорода может загореться!
- Следует отметить, что при подаче кислорода 6-7 л / мин. его концентрация в полости носогорла составит 35-40%. При поверхностном введении катетера (частая ошибка) содержание кислорода в дыхательной смеси уменьшается, а подсыхание слизистой носа вызывает неприятные ощущения у больных.
- Наложить больному руки и ноги венозные жгуты (для уменьшения притока крови к сердцу). При таких мероприятиях в его конечностях депонируется до 1-1,5 л крови.
- Оценить состояние сердечной деятельности и диуреза. Медицинская сестра, не дожидаясь указания врача, должна присоединить больному кардиомонитор, измерить артериальное давление и частоту пульса, осуществить катетеризацию мочевого пузыря.
- Катетеризовать вену. Всю медикаментозную и, особенно, инфузионную терапию следует проводить под контролем центрального венозного давления.
- Применить пеногасители. Для этого используют раствор антифомсилан или этилового спирта (40-96 °), через который пропускают кислород.
Медикаментозная терапия
Назначают сердечные гликозиды, которые улучшают сократительную способность миокарда:
- р-р строфантина (0,05%);
- р-р коргликона (0,06%);
- р-р дигоксина (0,025%).
Для улучшения коронарного кровотока больному дают нитроглицерин: по таблетке (0,0005г) под язык с интервалом 10-20 мин. Раствор морфина (1% — 1 мл) уменьшает возбудимость дыхательного центра, одышку, действует успокаивающе, снижает давление в малом круге кровообращения. Иногда целесообразно ввести таламонал (1-2 мл 0,005% раствора фентанила и 1-2 мл 0,25% раствора дроперидола), который, кроме того, имеет и сосудорасширяющее действие.
При наличии высокого артериального давления (сист. АД > 150 мм рт.ст.) применяют ганглиоблокаторы:
- пентамин (1 мл 5% раствора, растворив в 100-150 мл изотонического раствора натрия хлорида, вводят капельно);
- арфонад (250 мг, растворяют и вводят аналогично) под контролем артериального давления, не допуская его снижения более трети.
Эти препараты уменьшают приток крови к правой половины сердца.
Осмотические диуретики (маннитол, мочевина) противопоказаны, поскольку они вызывают увеличение объема циркулирующей крови, ухудшая работу сердца.
В терминальном состоянии больного с острой сердечной недостаточностью следует заинтубировать и проводить искусственную вентиляцию легких с высоким содержанием кислорода в дыхательной смеси и положительным давлением на выдохе (около 5 см рт. ст.).
Острая правожелудочковая недостаточность — неспособность правого желудочка перекачать кровь из большого круга кровообращения в малый вследствие его слабости или наличии препятствия для тока крови. Она возникает при эмболиях легочной артерии, инфаркте миокарда правого желудочка, чрезмерной инфузионно-трансфузионной терапии (особенно, при переливаниях цитратной крови) у больных с сердечной недостаточностью, при заболеваниях легких (бронхиальная астма, эмфизема, пневмосклероз), в результате чего возрастает нагрузка на правый желудочек.
У больных наблюдают выраженный акроцианоз, тахикардию, удушье, вздутие и пульсацию подкожных вен, особенно на шее. Возникают отеки на нижних конечностях. Печень увеличивается, появляется асцит. Резко повышается центральное венозное давление (достигает показателей 200-250 мм рт. ст.), которое, однако, не сопровождается отеком легких.
Интенсивная терапия — патогенетическая. При необходимости проведения инфузионной терапии следует ограничить объем и скорость переливаний. При переливаниях крови, консервированной раствором цитрата, для предупреждения гипокальциемии следует на каждые 500 мл консервированной крови вводить 10 мл 10% раствора кальция глюконата.
При наличии бронхоспазма — вводить бронхолитики. Лишнюю жидкость из организма удаляют, применяя мочегонные (р-н фуросемида). Метаболический ацидоз корректируют 4% раствором натрия гидрокарбоната (капельно под контролем КОС). При тромбоэмболии легочной артерии применяют антикоагулянты (р-р фраксипарина по 0,6 мг п / к .; р-р гепарина по 5000 МЕ каждые 4 часа.), фибринолитики (фибринолизин, урокиназа, стрептодеказа, кабикиназа и т.д. согласно инструкции).