Сахарный диабет 2 типа
Содержание:
Методы лечения
Независимо от вида и стадии сахарного диабета лечение подразумевает соблюдение диеты, прием инсулина и гипогликемизирующих медикаментов, лечебную физкультуру, ежедневное измерение уровня глюкозы в крови глюкометром. Лечебные мероприятия направлены на стабилизацию веса, восстановление метаболизма и обмена веществ, сохранение работоспособности и предупреждение осложнений.
Диета при сахарном диабете
Основные принципы питания – это подбор суточной калорийности, отказ от углеводной пищи и преобладание в рационе жиров и белков, а также дробное питание. Эндокринолог индивидуально для каждого больного составляет календарь питания.
Неуклонное следование диете важно при сахарном диабете первого типа. Нужно отказаться от тех продуктов, которые обозначил врач, но при этом запрещено садиться на монодиету
Приблизительный список полезных и запрещенных продуктов при сахарном диабете:
|
Разрешенные продукты |
Запрещенные продукты |
|
Овощные и грибные супы |
Соленья и маринованные продукты |
|
Мясо кролика, коровы, курицы |
Сахаросодержащие продукты |
|
Яичный белок |
Жирное мясо – свинина, баранина, гусь |
|
Обезжиренное молоко |
Яичный желток |
|
Нежирная рыба |
Копчености |
|
Овощи – огурцы, помидоры, капуста, кабачки, тыква, баклажаны. Картофель в ограниченном количестве |
Мучные изделия, печенья, пироги |
|
Несладкие фрукты – яблоки, грейпфрут |
Икра |
|
Овощные соки |
Манная крупа, рис |
|
Ржаной хлеб |
Земляника, виноград, финики, инжир, бананы |
|
Греча, перловка, овсянка |
Бобовые культуры |
|
Минеральная вода |
Газированные напитки |
|
Сливки, сметана |
Больному нужно помнить, что продукты, легко отдающие углеводы обладают повышенным гликемическим индексом, а это означает, что насыщения они не дают, зато моментально повышают уровень глюкозы и провоцируют выброс избыточного количества инсулина в кровь.
Гормональные инъекции
Поскольку при диабете первого типа уровень сахара стабильно высокий, то уколы инсулина жизненно необходимы. Они компенсируют заболевание, улучшают качество жизни больного. Инъекции инсулина при диабете второго типа назначаются только в запущенных случаях.
Специалист подбирает индивидуально для каждого разные препараты короткого и пролонгированного действия. Инсулин короткого действия начинает действовать через 30-45 минут в течение четырех часов. Препараты длительного действия достаточно использовать 1-2 раза в день, они начинают действовать спустя 3-4 часа после инъекции.
Обычная схема инсулинотерапии такова:
· утром и вечером делается инъекция короткого и пролонгированного действия;
· днем делается инъекция короткого действия.
Врач в соответствии с каждым клиническим случаем определяет дозировку, учитывая возраст больного, степень физической нагрузки, вид болезни и выраженность симптомов. В утреннее и обеденное время используется 2/3 дозировки, а вечером оставшаяся часть.
Больные выполняют инъекции самостоятельно под кожу. Перед этим они измеряют уровень сахара глюкометром
Важно соблюдать стерильность, тщательно вымыть руки, обработать область инъекции дезинфицирующим средством. Стоит отметить, что нельзя протирать кожу спиртом, т.к
он разрушает гормон.
Как правило, укол делается в предплечье, в живот около пупка, бедро, предварительно собрав кожу в складку.
Общие рекомендации
Для поддержания низкого уровня сахара в крови нужно придерживаться следующих советов:
· контролировать вес и худеть, если на весах отображаются лишние килограммы;
· соблюдать режим бодрствования и отдыха. Минимальная продолжительность сна должна быть не менее 8 часов, при этом следует ложиться спать и просыпаться в одинаковое время;
· ежедневно начинать день с гимнастики, выполнять минимальный набор физических упражнений;
· полезно гулять на свежем воздухе 30 минут в день;
· питаться не мене 5 раз в день небольшими порциями, чтобы глюкоза поступала в кровь равномерно;
· отказаться от спиртных напитков и курения полностью.
Важным показателем состояния здоровья служит регулярное посещение врачей. Диабетикам нужно консультироваться не только с эндокринологом, но и посещать кардиолога, невролога, окулиста трижды в год. Специалисты направляют пациента на следующие обследования:
· определение липидного профиля для оценки риска инсульта и инфаркта;
· анализ на HbA1c (гликозилированный гемоглобин) для контроля уровня глюкозы;
· проверять глазное дно для оценки состояния сосудов глаз.
GLP-1RA: преимущества и возможные побочные реакции
Улучшение контроля уровня гликемии GLP-1 основано на механизме их действия:
- Увеличение производства инсулина.
- Уменьшение секреции глюкагона.
- Замедление скорости эвакуации пищи из желудка.
- Снижение чувства голода.
- Уменьшение потребления пищи за счет увеличения чувства сытости.
Преимущества:
- По действующему веществу близки к естественному GLP-1. ГПП-1 или глюкагоноподобный пептид – гормон, синтезируется в кишечнике в ответ на прием пищи и контролирует гомеостаз глюкозы. Однако, эти препараты характеризуются устойчивостью и не разрушаются под действием фермента дипептидилпептидазы-4.
- Механизм стимуляции секреции инсулина – глюкозозависимый (зависит от уровня глюкозы), то есть запускается при гипергликемии и прекращается при снижении сахара и его нормализации, поэтому риск гипогликемии минимален.
- Механизм подавления чрезмерной секреции глюкагона также глюкозозависимый, то есть запускается при повышении уровня глюкозы. Однако, при гипогликемии нормальная выработка глюкагона не подавляется.
- Дополнительный механизм снижения гликемии заключается в задержке опорожнения желудка.
- За счет уменьшения чувства голода и снижения расхода энергии снижается вес и уменьшается масса жировой ткани.
- В экспериментальных моделях получены данные о защитном действии на поджелудочную железу – увеличение роста и массы клеток и подавление их гибели. Причем увеличения массы клеток при нормализации уровня глюкозы не происходит, поэтому возможный эффект вызывающий опухолевые процессы ПЖ под сомнением и не подтвержден.
Учитывая механизмы, с помощью которых действуют эти лекарства, конечный результат заключается в лучшем, оптимальном контроле сахара крови и потере массы тела, что служит неоспоримым преимуществом для диабетиков, особенно, если у них ожирение и лишний вес.
Препараты, содержащие действующее вещество лираглутид снижают риск развития серьезных сердечно-сосудистых событий (инфаркта, инсульта) и как следствие общую смертность, при подтвержденном диагнозе, поэтому показаны при СД 2 типа в сочетании с диагностированными ССЗ.
Показаны как монопрепараты, так и для комбинации терапии СД2 – метформин, препараты сульфонилмочевины, тиазолидиндионы или их сочетание.
При комбинированном применении с таблетками сульфонилмочевины возможен гипогликемический эффект.
Группа GLP-1RA включает следующие препараты:
- Баета и Баета Лонг (Byetta), действующее вещество: эксенатид.
- Виктоза, Саксенда, действующее вещество: лираглутид.
- Ликсумия, действующее вещество: ликсисенатид.
- Трулисити (Trulicity),действующее вещество: дулаглутид.
Представлены торговые марки, сертифицированные для применения в России.
Препараты инъекционные, для п/к введения, выпускаются во флаконах или картриджах в шприц-ручках, что делает их применение более удобным.
К возможным побочным реакциям этой группы препаратов относятся:
При комбинированной терапии:
Достаточно часто:
- тошнота;
- диарея;
- кожный зуд (в месте введения).
Реже: рвота, метеоризм, гастроэзофагеальный рефлюкс, отрыжка, боли в области желудка, головные боли.
Очень редко:
- нарушение состояния почек – ухудшение ХПН, увеличение содержания креатинина в плазме крови);
- высыпания в месте введения препарата.
При монотерапии:
- тошнота;
- рвота;
- диарея;
- зуд кожи (в месте инъекции).
Большинство побочных эффектов со стороны ЖКТ отмечается в первые дни после введения первой дозы препаратов и проходят при дальнейшем применении и не требуют отмены терапии.
При комбинации с пероральными препаратами сульфонилмочевины возможен гипогликемический эффект, поэтому следует соблюдать правила применения лекарств и регулярный контроль сахара крови.
Противопоказаны при:
- диабетическом кетоацидозе;
- тяжелых поражениях ЖКТ (гастропарез);
- печеночной недостаточности (тяжелой степени);
- выраженной недостаточности почек (терминальная стадия);
- СД 1;
- беременности, лактации, у детей.
Осложнения сахарного диабета 2 типа
При отсутствии лечения, сахарный диабет может вызвать различные проблемы со здоровьем. Высокое содержание глюкозы может привести к повреждению кровеносных сосудов, нервов и внутренних органов. Даже незначительное повышение уровня глюкозы, которое не вызывает никаких симптомов, может иметь пагубные последствия в дальнейшем.
Заболевания сердца и инсульт. Если вы страдаете диабетом, у вас до пяти раз выше вероятность возникновения инсульта и заболеваний сердца. Если уровень глюкозы в крови недостаточно контролируется в течение продолжительного времени, то увеличивается вероятность развития атеросклероза (появление бляшек и сужений в кровеносных сосудах).
Это может привести к ухудшению кровоснабжения сердца, вызывая стенокардию (тупая, тяжелая или сдавливающая боль в груди). Также увеличивается вероятность полной блокировки кровотока в сосудах головного мозга и сердца, что приводит к возникновению инфаркта или инсульта.
Повреждения со стороны нервной системы. Высокий уровень глюкозы в крови может повредить крошечные кровеносные сосуды, идущие к вашим нервам. Это может вызвать ощущение покалывания или жжения, которое распространяется от ваших пальцев рук и ног по конечностям. Если повреждаются нервы в пищеварительной системе, вы можете испытывать тошноту, рвоту, диарею или запор.
Ретинопатия — поражение сетчатки (светочувствительного слоя ткани в задней части глаза). Характерны кровоизлияния сосудов сетчатки, их блокировка или бессистемный рост. Это препятствует прохождению света сквозь сетчатку. Если заболевание не лечить, оно может привести к нарушению зрения.
Чем лучше вы контролируете уровень сахара в крови, тем меньше риск возникновения серьезных проблем со зрением. Ежегодная проверка у специалиста (врача-офтальмолога) поможет своевременно выявить признаки потенциальных проблем со зрением, когда заболевание может быть вылечено. Диабетическая ретинопатия на ранних стадиях поддается лечению лазером. Однако, данное лечение лишь предохранит зрение от ухудшения, но не сделает его лучше.
Заболевания почек. Ваши почки будут функционировать менее эффективно, если происходит поражение или кровоизлияние мелких кровеносных сосудов почек. В редких случаях это может привести даже к почечной недостаточности и необходимости проведения гемодиализа (лечение на аппарате искусственной почки). В отдельных случаях может потребоваться пересадка почки.
Проблемы со стопами ног — «Диабетическая стопа». Вызванное диабетом повреждение нервов стопы обычно выражается в том, что человек перестает чувствовать небольшие царапины и порезы, что может привести к развитию язвы стопы. Примерно у 1 из 10 человек, болеющих диабетом, образуются язвы стопы, которые могут привести к серьезной инфекции.
Если у вас развивается повреждение нервов, вам следует каждый день осматривать стопы ног и сообщать о происходящих изменениях своему врачу, медсестре или врачу-ортопеду, специализирующемуся на лечении заболеваний стоп
Обращайте внимание на раны и порезы, которые не заживают, а также отеки, опухоли и участки кожи, которые воспринимаются горячими при прикосновении. Вам также следует проходить осмотр ног у врача по крайней мере раз в год
Нарушение половых функций. У мужчин, болеющих диабетом, а, особенно у курильщиков, повреждение нервов и кровеносных сосудов может привести к проблемам с эрекцией. Обычно такие проблемы поддается лечению с помощью лекарств.
Женщины, болеющие диабетом, могут испытывать:
- сниженное полового влечение;
- сниженное удовольствие от секса;
- сухость влагалища;
- сниженную способность испытывать оргазм;
- боль на протяжении полового акта.
Если вы испытываете сухость влагалища или находите секс болезненным, вы можете использовать вагинальный крем или гель на водной основе.
Выкидыш и мертворождение. Беременные женщины, страдающие диабетом, имеют повышенный риск выкидыша и мертворождения ребенка. Если на ранних сроках беременности уровень сахара в крови не контролируется тщательно, существует также повышенный риск рождения ребенка с врожденными дефектами.
Методы диагностики
Независимо от того, есть ли у вас какие-либо факторы риска или нет, если вам за 40, риск развития диабета 2 типа и других заболеваний выше. Поможет выявить состояние преддиабета и остановить его прогрессирование до СД2 ежегодный контроль уровня холестерина, состояния сердца и сосудов и уровня сахара. Необходимую диагностику проводит эндокринолог.
Согласно рекомендациям ВОЗ, для постановки диагноза используются следующие критерии.
| Диагноз | Глюкоза через 2 часа (во время проведения ОГТТ) | Глюкоза натощак | HbA 1c |
| Единица измерения | ммоль/л
(мг/дл) |
ммоль/л
(мг/дл) |
% |
| Норма | <7.8
(<140) |
<6,1 (<110) | <6,0 |
| Нарушение гликемии натощак | <7.8
(<140) |
от ≥6.1 до 7,0
(от ≥110 до 126) |
от 6,0 до 6,4 |
| Нарушение толерантности к глюкозе | ≥7.8 (≥140) | <7,0 (<126) | от 6,0 до 6,4 |
| Сахарный диабет | ≥11.1 (≥200) | <7,0 (<126) | ≥6.5 |
Постановка диагноза:
- Симптомы и уровень глюкозы в плазме натощак ≥ 7,0 ммоль/л (126 мг/дл).
- Симптомы и уровень глюкозы в плазме ≥ 11,1 ммоль/л (200 мг/дл) через 2 часа при проведении орального глюкозотолерантного теста.
- При показателе гликированного гемоглобина HbA 1c ≥ 48 ммоль/моль или ≥ 6,5%.
При отсутствии симптомов необходимы положительные результаты этих двух тестов в разные дни исследования.
При наличии симптомов в сочетании со случайным уровнем сахара более 11,1 ммоль/л (200 мг / дл), также диагностируется диабет.
Правила сдачи анализов при диагностике диабета 2 типа:
- Случайный уровень сахара определяется в любое время независимо от приема пищи.
- Глюкоза натощак определяется после 8-9 часового голодания (желательно утром).
- Оральный глюкозотолерантный тест проводится строго натощак (голодание минимум 10 часов, но не более 16 часов). Вначале определяется глюкоза натощак, затем после приема сладкого напитка (75 г глюкозы) через 30 минут, затем через 2 часа.

Измерение сахара при диабете
Лечение сахарного диабета 2 типа
Чем лечить и какие препараты помогут избавиться от диабета? По утверждению врачей, данное заболевание является неизлечимым, но его можно перевести в стадию ремиссии, то есть, когда никакие симптомы не проявляются. Самые эффективные среди них варианты терапии:
- Диета. Подразумевает исключение из рациона богатой на углеводы пищи. Ещё потребуется нормализация массы тела.
- Заместительная. Искусственное увеличение количества инсулина, что стимулирует расщепление углеводов.
- Лечебная физкультура. Ускоряет процесс расщепления углеводов и жиров (последние могут образовываться из глюкозы, которая попросту не была востребована организмом).
Какое питание будет самым приемлемым? Большинство врачей назначают диету по Певзнеру. Углеводная, жирная и белковая пища в ней присутствует, но преимущество отдается именно легко усваиваемым блюдам. Нехватка глюкозы (если она возникает) компенсируется овощами и фруктами, богатыми на фруктозу.

Но универсальной диеты, которая бы подошла для всех диабетиков, не существует. Её составляют каждому пациенту индивидуально (это – задача эндокринолога и диетолога, которые обязательно учитывают физиологию пациента).
А вот таблетками избавиться от диабета не получится. В большинстве случаев при диабете 2-го типа могут назначить использование заменителей сахара. Они, в отличии от привычных углеводов, практически не влияют на уровень глюкозы в организме. Также врач может назначить Метформин – это один из самых распространенных сахаропонижающих препаратов. А для стимуляции поджелудочной железы чаще всего используют Новонорм или Старликс.
Но нужно понимать, что вышеуказанные лекарственные средства не лечат диабет, а только устраняют болезненную симптоматику и снижают вероятность возникновения осложнений. Основа же терапии – это именно диета. И чем более ответственно её будет придерживаться больной, тем выше вероятность избежать кардинальной инсулинорезистентности (нечувствительности к инсулину).
Что вызывает диабет 2 типа? Причины развития диабета
- Возраст. Риск диабета увеличивается с возрастом. В зоне риска: люди европеоидной расы старше 40 лет, люди южноазиатского происхождения и афро-карибского или африканского происхождения старше 25 лет. У них диабет 2 типа развивается в два-четыре раза чаще.
- Наследственность. При наличии диабета 2 типа, у родителей, братьев, сестер или ребенка, риски заболеть повышаются в два-шесть раз.
- Масса тела. Вы в зоне риска диабета 2 типа, если у вас избыточный вес, особенно при отложениях жира вокруг талии.
Другие факторы, которые могут повлиять на риск диабета 2 типа:
- Уровень АД. Вы больше подвержены риску при высоком кровяном давлении.
- Уровень холестерина и триглицеридов. Повышает риск диабета повышенное содержание ЛПВП (<35 мг/дл) и триглицеридов (>250 мг/дл).
- Курение. Курение связано с повышенным риском диабета 2 типа, а также увеличивает риск других заболеваний, таких как ССЗ и рак.
- Алкоголь. Употребление слишком большого количества алкоголя увеличивает риск диабета 2 типа, заболеваний печени и поджелудочной железы, сердца и некоторых видов рака.
- Сон. Ученые установили, что повышают риски диабета нарушения сна: недостаток сна или слишком длительный сон.
- Сидячий образ жизни. О сидячем образе жизни говорят, когда человек проводит длительные периоды времени сидя. Недостаточная подвижность приводит к развитию гиподинамии (атрофии мышц и уменьшению их массы), как следствие – ожирению, метаболического синдрома и ССЗ. При сокращении мышц повышается содержание липопротеинлипазы – фермента, который сжигает жир и уменьшает жировые отложения.
Рецепторы инсулина
Почему так хочется пить?
Характерные симптомы сахарного диабета, вне зависимости от формы и типа, можно представить в следующем виде:
- Сухость слизистых ротовой полости;
-
Жажда, которую практически нельзя утолить, связанная с обезвоживанием организма;
- Избыточное образование мочи и выделение ее почками (полиурия), что и приводит к обезвоживанию;
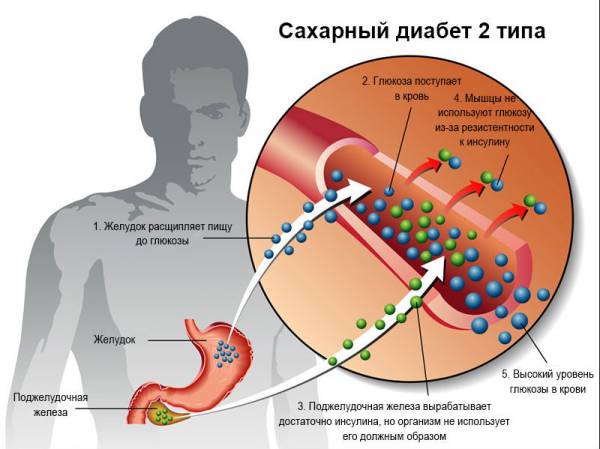
- Возрастание концентрации глюкозы в сыворотке крови (гипергликемия), обусловленное подавлением утилизации сахара периферическими тканями из-за дефицита инсулина;
- Появление сахара в моче (глюкозурия) и кетоновых тел (кетонурия), которые в норме присутствуют в ничтожно малых количествах, но при сахарном диабете усиленно вырабатываются печенью, а при выведении из организма обнаруживаются в моче;
- Повышенное содержание в плазме крови (помимо глюкозы) мочевины и ионов натрия (Na+);
- Снижение веса, что в случае декомпенсации заболевания является характерной чертой катаболического синдрома, который развивается вследствие распада гликогена, липолиза (мобилизация жиров), катаболизма и глюконеогенеза (трансформация в глюкозу) белков;
- Нарушение показателей липидного спектра, увеличение общего холестерина за счет фракции липопротеидов низкой плотности, НЭЖК (неэстерифицированные жирные кислоты), триглицеридов. Возрастающее содержание липидов начинает активно направляться в печень и там усиленно окисляться, что приводит к излишнему образованию кетоновых тел (ацетон + β-оксимасляная кислота + ацетоуксусная кислота) и дальнейшему поступлению их в кровь (гиперкетононемия). Избыточная концентрация кетоновых тел грозит опасным состоянием, называемым диабетическим кетоацидозом.
Таким образом, общие признаки диабета могут быть характерны для любой формы болезни, однако, чтобы не запутать читателя, все же следует отметить черты, присущие именно тому или иному типу.
Сахарный диабет I типа – «привилегия» молодых
ИЗСД отличается острым (недели или месяцы) началом. Признаки сахарного диабета I типа ярко выражены и проявляются типичной для данного заболевания клинической симптоматикой:
- Резкое падение веса;
- Неестественная жажда, человек просто не может напиться, хотя и пытается сделать это (полидипсия);
- Большое количество выделяемой мочи (полиурия);
- Значительное превышение концентрации глюкозы и кетоновых тел в сыворотке крови (кетоацидоз). В начальной стадии, когда больной еще может не знать о своих проблемах, вполне вероятно развитие диабетической (кетоацидотической, гипергликемической) комы – состояния, крайне опасного для жизни, поэтому инсулинотерапия назначается как можно раньше (лишь только будет заподозрен диабет).
В большинстве случаев после применения инсулина обменные процессы компенсируются, потребность организме в инсулине резко идет на спад, наступает временное «выздоровление». Однако это непродолжительное состояние ремиссии не должно расслаблять ни больного, ни врача, поскольку через какой-то промежуток времени болезнь вновь напомнит о себе. Потребность в инсулине по мере возрастания продолжительности болезни, может увеличиваться, но, в основном, при отсутствии кетоацидоза, не будет превышать 0,8-1,0 ЕД/кг.
Признаки, указывающие на развитие поздних осложнений диабета (ретинопатия, нефропатия), могут появиться лет через 5-10. К основным причинам летального исхода ИЗСД относят:
- Терминальную почечную недостаточность, которая является следствием диабетического гломерулосклероза;
- Сердечно-сосудистые нарушения, как осложнения основного заболевания, которые случаются несколько реже почечных.
Болезнь или возрастные изменения? (диабет II типа)
ИНЗСД развивается в течение многих месяцев и даже лет. Возникающие проблемы, человек несет к различным специалистам (дерматолог, гинеколог, невролог…). Пациент и не подозревает, что разные на его взгляд болезни: фурункулез, кожный зуд, грибковые поражения, боль в нижних конечностях – признаки сахарного диабета II типа. Нередко ИНЗСД обнаруживается по чистой случайности (ежегодная диспансеризация) или по причине нарушений, которые сами больные относят к возрастным изменениям: «упало зрение», «с почками что-то не то», «ноги совсем не слушаются»… . Пациенты привыкают к своему состоянию, а сахарный диабет продолжает потихоньку развиваться, поражая все системы, а в первую очередь – сосуды, пока человек не «свалится» от инсульта или инфаркта.
ИНЗСД отличается стабильным медленным течением, как правило, не проявляя склонности к кетоацидозу.
Главной причиной смерти у пациентов с ИНЗСД признана сердечно-сосудистая патология, ставшая следствием диабета. Как правило, это инфаркт или инсульт.
Симптомы

Чаще явными признаками развития заболевания становятся частые позывы к мочеиспусканию, постоянная сухость во рту, жажда, повышенный аппетит и беспричинное чувство голода, снижение зрительной функции, снижение работоспособности, быстрая утомляемость и резкое похудение. Еще одними “звоночками” у женщин являются зуд по всему телу — в частности, на половых губах, неподдающиеся лечению половые инфекции и бесконтрольное выпадение волос. У мужчин же — импотенция и воспаление крайней плоти.
Самыми распространенными признаками сахарного диабета второго типа являются:
- Частые позывы к мочеиспусканию. Очень часто такой признак сопровождается еще и недержанием мочи. Происходит это из-за того, что тонус мочевого пузыря ослабевает, а нервные окончания повреждаются.
- Жажда. Из-за того, что при СД глюкоза находится в избытке, организм пытается растворить ее и вывести, забирая жидкость из крови. Отсюда и повышенная жажда воды.
- Постоянная жажда — это сигнал об обезвоживании. Как следствие, кожа и слизистые начинает сохнуть, на поверхности образуются гнойники и небольшие прыщики.
- Снижение зрительной функции — размытость силуэтов, нечеткая картинка, ощущение пелены, происходит из-за закупорки кровеносных сосудов. При лечении СД на ранней стадии развития, больному удается полностью восстановить зрение.
- У пациента часто наблюдается долгое заживление ссадин и ран. Такой симптом возникает из-за нарушения периферийного кровообращения.
- При болезни клетки организма не получают достаточной энергии, из-за чего человек испытывает сильную утомляемость.
- Еще одним обязательным симптомом СД 2 типа является постоянный голод. Связано это с тем, что простые углеводы резко увеличивают уровень глюкозы в крови. Но без их поступления он также резко падает, из-за чего больной нуждается в пище. К слову, несмотря на такое питание, пациент может скидывать вес.
https://youtube.com/watch?v=j1usdL_bs3c
Есть и менее очевидные симптомы. Они являются признаками и других заболеваний. Из-за чего диагностирование сахарного диабета часто осложнено. Среди них, например:
- Озноб и похолодание конечностей. Такой симптом появляется из-за недостатка глюкозы в крови или из-за развития заболевания сосудов на фоне СД. Очень часто люди зябнут даже находясь в хорошо отапливаемом помещении.
- Резкие перепады температуры тела. Это может быть признаком осложнения диабета или скачком уровня глюкозы.
- Тошнота, переходящая в рвоту. Может образоваться из-за отравления продуктами распада печени — кетоновыми телами.
- Боли в животе, диарея, запоры — возникают из-за нарушений работы ЖКТ.
- Отеки. Это тяжелый симптом, проявляющийся уже на запущенной стадии СД и является сигналом развития нефропатии — патологии почек, которая часто становится причиной смерти больного.