Основы безопасности жизнедеятельности11 класс
Содержание:
Таблетки для экстренной профилактики ЗППП
Не ограничиваются использованием антибиотиков. Тем более что антибиотики не могут считаться эффективными средствами в борьбе, например, с вирусными инфекциями.
В этом случае актуальным будет применение следующих медикаментов:
- Виферон, используемый в форме ректальных свечей по курсу, который порекомендует лечащий врач в зависимости от того, заражение каким вирусным агентом подозревается
- различные индукторы интерферона, что продаются в виде таблетированных средств и представлены широким ассортиментом (выбор препарата делается доктором)
- профилактика ЗППП Мирамистином и Панавир интимом также довольно эффективна в том случае, если подозревается контакт с вирусной патологией
С какой частотой можно проводить профилактическое лечение и можно ли заменить им другие методы профилактики венерических болезней?
Антибактериальные средства, применяемые при медикаментозной профилактике, не смотря на их эффективность имеют ряд побочных эффектов и при многократном повторном применении могут не только сенсибилизировать организм (развивается аллергическая реакция на них) или вызвать развитие дисбактериоза кишечника и влагалища, но и привести к снижению чувствительности возбудителей ЗППП, что резко снизит эффективность такого лечения и увеличит риск осложнений.
К профилактическому лечению следует относиться как к крайней мере предупреждения венерических заболеваний, а для повседневной профилактики лучше презерватива и разборчивости в связях пока ничего не придумали.
Как определяются ИППП в крови?
Анализ крови имеет ограниченное значение в диагностике ИППП.
Это основной метод выявления ВИЧ и вирусных гепатитов, но они хоть и передаются половым путем, к числу венерических болезней всё же не относятся.
Среди истинных ИППП наибольшее значение исследование крови имеет при сифилисе.
Эта инфекция часто протекает в скрытой форме.
На момент обращения пациента симптомов часто нет.
Отсутствуют высыпания, из которых можно было бы взять материал для прямого выявления бактерии – возбудителя сифилиса.
Поэтому используется анализ крови на антитела.
Диагноз может быть установлен, если два разных анализа показали положительные результаты.
Когда точно стоит посетить врача
В некоторых случаях экстренная профилактика ЗППП у мужчин и женщин все же не дает результата, как и другие предпринятые меры. В таком случае возникает вопрос, когда обращаться за помощью доктора. В первую очередь посетить врача придется в том случае, если появились симптомы, характерные для ЗППП.
Среди этих симптомов в первую очередь сыпь в области половых органов, появление болей при половых контактах или при опорожнении мочевого пузыря, жалобы на нетипичные выделения. Любой из симптомов может стать поводом для того, чтобы прийти на врачебную консультацию и получить рекомендации. Они помогут избавиться от возбудителя инфекционного процесса в организме.
Профилактика ЗППП у женщин и мужчин играет в современном мире весомую роль из-за обширного распространения заболеваний этой группы. Каждый человек, ведущий активную сексуальную жизнь, должен знать о методах, которые помогут ему защитить себя. Ведь предотвратить ИППП гораздо проще, чем потом заниматься лечением болезней этой группы или справляться с различными осложнениями этих недугов.
Для профилактики ЗППП обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Лечение
Лечение ИППП подразумевает индивидуальный и комплексный подход к каждому пациенту. Основные методы лечения включают следующие виды терапии:
- антибактериальную;
- иммуностимулирующую;
- противовирусную;
- физиотерапию;
- витаминотерапию.
Эффективное лечение невозможно без сочетания нескольких его видов. Оно должно быть направлено на коррекцию состояния всего организма, а не только половых органов. Местное лечение дает только кратковременный результат и, как правило, не избавляет от инфекции на 100%.
Стойкого терапевтического эффекта можно добиться с помощью комплексной медикаментозной терапии. При этом назначаются местные антибактериальные средства (свечи, кремы, гели или мази) и пероральные лекарственные препараты для приема внутрь. Иногда могут понадобиться инвазивные методы лечения — инъекции или капельницы.
Перед тем, как принимать какие либо лекарства, необходимо сдать анализы на восприимчивость к антибиотикам. Современная фармакология предлагает огромный выбор антибиотиков против ИППП разной формы выпуска и ценовой категории. Но не все они одинаково эффективны — подбирать препараты необходимо исходя с индивидуальных факторов. Поэтому категорически нельзя заниматься самолечением.
Правильно подобранное лечение антибиотиками и противовирусными препаратами длится от 7 до 10 дней. В случае, когда заболевание принимает хроническую форму, терапия продлевается до 21 дня. Как правило, на время лечения больному показан половой покой. Иногда может назначаться повторный курс терапии, но схема лечения изменяется.
Обязательно необходимо лечение обоих партнеров, иначе повторного заражения не избежать. Не стоит стесняться венерических заболеваний — заразиться ими легко и в группе риска находиться каждый человек, живущий половой жизнью. Главный метод профилактики — доверительные сексуальные отношения, отказ от беспорядочной половой жизни и применение средств барьерной контрацепции. Даже после полного излечения, необходимо сдать контрольный мазок и проходить регулярные обследования.
Бесплодие у мужчин и женщин как осложнение ЗППП
У пациентов обоих полов может нарушиться фертильность.
Это достаточно частая причина бесплодия.
Оно может развиваться по различным механизмам.
У женщин чаще всего нарушение репродуктивной функции обусловлено непроходимостью маточных труб.
Нарушается их транспортная функция.
Поэтому, даже если яйцеклетки нормально созревают, они не могут продвинуться по трубе в матку.
Это чревато как бесплодием, так и внематочной беременностью.
Иногда причиной становится поражение эндометрия.
В таком случае причины нарушения фертильности следующие:
- эндометрий не созревает должным образом к середине цикла, поэтому не может принять эмбрион;
- внутри матки формируются спайки, препятствующие прикреплению плодного яйца;
- в результате воспаления увеличивается тонус матки.
У мужчин бесплодие может быть обструктивным и секреторным.
Обструктивное развивается в случае двусторонних рубцовых процессов придатков яичек и семявыносящих путей.
Сперматозоиды вырабатываются, но не могут проникнуть в уретру и половые пути женщины из-за наличия механических препятствий.
В случае секреторного бесплодия нарушается процесс образования спермы.
Это может случиться при воспалительном поражении обоих яичек.
При воспалении простаты развивается экскреторно-токсическое бесплодие.
Из-за нарушения функции простаты не происходит полноценного разжижения спермы, уменьшается срок жизни сперматозоидов в половых путях женщины.
Причины заражения ИППП
Основная причина инфицирования – половой контакт.
Он является ведущим эпидемиологическим механизмом распространения данной группы заболеваний.
Все прочие способы инфицирования хоть и существуют, но имеют минимальное значение.
Потому что очень мало людей заражаются другими путями, если речь идет о классических ИППП.
Возможность инфицирования другими способами, помимо незащищенного секса, зависит от конкретной инфекции.
Большинство заболеваний способны передаваться от матери к ребенку.
Пути заражения:
- внутриутробно через плаценту;
- в родах через половые пути;
- во время грудного вскармливания (так передается ВИЧ).
Только трихомониаз не передается детям от матерей.
Другие инфекции передаются, включая:
- бактериальные ИППП – сифилис, гонорея, хламидиоз, микоплазмоз;
- вирусные инфекции – герпетическая, папилломавирусная, ВИЧ, гепатиты, цитомегаловирус.
У детей в основном возникают экстрагенитальные формы инфекционных заболеваний.
Хламидии и гонококки в первую очередь поражают глаза.
Микоплазмы вызывают поражение респираторной, реже – центральной нервной системы.
При заражении герпесом, цитомегаловирусом, сифилисом, ВИЧ возникают системные проявления инфекционных заболеваний.
Могут пострадать практически любые органы и системы ребенка.
Бытовой путь передачи характерен только для тех инфекций, которые способны хотя бы непродолжительное время существовать вне человеческого тела.
Большинство заболеваний передаются бытовым способом казуистически редко.
В том числе:
- гонококк;
- хламидия;
- трихомонада.
Вероятность заражения близка к нулю, потому что в бытовых условиях гениталии двух людей не контактируют между собой непосредственно.
Заражение происходит разве что через общие предметы гигиены или нательное белье.
Но очень мало людей носят поочередно одни трусы или ставят во влагалище один тампон.
Инфицирование может произойти разве что через мочалки или полотенца, которые используются поочередно двумя людьми.
Но и в этом случае риск заражения не большой.
Так как количество бактерий, попадающих на половые органы, незначительно.
Значительно выше риск инфицирования, если возбудители способны внедряться в кожу.
Тогда заражение может произойти при непосредственном контакте между двумя людьми.
Так передается:
- герпес;
- сифилис во вторичном периоде, когда на теле есть высыпания;
- папилломавирусная инфекция;
- контагиозный моллюск.
Иногда через воду происходит инфицирование хламидиозом.
Он попадает в глаза и вызывает хламидийный конъюнктивит.
Данный способ заражения возможен в общественных бассейнах.
Ряд возбудителей ИППП способны распространяться через кровь.
В их числе:
- ВИЧ;
- бледная трепонема;
- вирусы гепатита В и С.
Инфицирование возможно при уколе одной иглой.
Чаще всего так заражаются наркозависимые люди, использующие один шприц на несколько человек.
Теоретически возможно инфицирование в больнице или маникюрном салоне, если не простерилизованы инструменты.
На практике это случается очень редко – регистрируются лишь единичные случаи.
В домашних условиях можно заразиться ИППП, если использовать вместе с больным человеком бритвенный станок, маникюрные принадлежности.
Хламидиоз
Хламидиоз — заболевание, вызванное хламидиями, является одним из самых распространенных среди инфекций, передаваемых половым путём.
Возбудитель – хламидия трахоматис, является внутриклеточным паразитом. Она обитает только внутри живой клетки, подобно вирусу, однако по своему строению напоминает бактерии. Такая двойная ее природа и способность паразитировать внутри клеток является причиной того, что лечить хламидиоз очень трудно.
Хламидиозом болеют люди любого возраста. Заболевание передается половым, воздушно-капельным или контактным путем. Хламидиоз у женщин может стать причиной бартолинита, цервицита, уретрита, сальпингоофорита и пр.
У мужчин может стать причиной уретрита, простатита, проктита и т.д.
Симптомы урогенитального хламидиоза у женщин отмечаются в 1/3 случаев заболевания:
- слизисто — гнойные выделения из цервикального канала и/или влагалища;
- боли в нижней части живота; при мочеиспускании;
- кровянистые выделения после полового акта и между менструациями;
- хронические тазовые боли;
- бесплодие.
Симптомы урогенитального хламидиоза у мужчин отмечаются в 2/3 заболевания:
- слизистые и слизисто-гнойные выделения из уретры;
- болезненные ощущения при мочеиспускании;
- боли в нижней части живота с иррадиацией в область промежности;
- нарушение эрекции.
Кроме того, в зависимости от локализации патологического процесса у лиц обоего пола могут отмечаться выделения и дискомфорт в аноректальной области, гиперемия слизистой оболочки конъюнктивы, слезотечение, артралгия, гиперемия слизистой оболочки стенки глотки. Но чаще, данное заболевание протекает без каких-либо симптомов, его трудно диагностировать лабораторно. Все это затрудняет процесс лечения, без которого возможны серьезные осложнения.
Инфекция может передаться от матери к ребенку в процессе родов. Отмечено, что более половины детей, рожденных от матерей с хламидийной инфекцией, страдают от конъюнктивита и пневмонии. У беременных женщин с хламидийной инфекцией могут быть следующие осложнения:
- внематочная беременность
- самопроизвольный аборт
- неразвивающаяся беременность
- преждевременные роды
- слабая родовая деятельность
- лихорадка в родах
- гестоз
- многоводие
- аномалии плацентации
- преждевременная отслойка плаценты
- внутриутробная гипоксия плода
Как правило, хламидиоз у беременных протекает бессимптомно. На наличие инфекции может указать цервицит и псевдоэрозия шейки матки.
Диагностика хламидиоза.
Лабораторные следования: бактериологическое исследование; прямая иммунофлюоресценция с моноклональными антителами; иммуноферментный анализ (ИФА); РНК-, ДНК- гибридизация; метод амплификации нуклеиновых кислот, полимеразная цепная реакция, лигазная цепная реакция.
Больных с урогенитальным хламидиозом следует обследовать на другие ЗППП!
Лечение.
Эффективное лечение урогенитального хламидиоза способствует профилактике тяжелых осложнений и инфицирования половых партнеров и новорожденных.
Лекарственными средствами выбора служат антибиотики, активные в отношении хламидии трахоматис.
При своевременном выявлении и адекватном лечении прогноз благоприятный.
Через 2 недели после прохождения курса лечения хламидиоза пациент проходит клинико-лабораторный контроль. Женщины проходят контрольное исследование во время 1-2 ближайших менструальных циклов. У мужчин наблюдение продолжается еще в течение 3-4 месяцев.
Хламидиоз — заболевание, которое часто никак себя не проявляет. Поэтому многие больные даже не подозревают о наличии хламидийной инфекции и не проходят обследование и лечение. В настоящее время около 70% женщин с инфекцией шейки матки и 50% мужчин с уретральной инфекцией страдают от этого заболевания.
Чтобы предотвратить распространение заболевания, на присутствие в организме хламидий проверяют всех женщин перед родами и прерыванием беременности. Пары, приходящие в клинику по планированию семьи, обследуются на хламидийную инфекцию. В случае ее обнаружения — лечение хламидиоза проходят оба партнера.
Профилактика.
Основным методом профилактики является исключение случайных связей и использование барьерных методов контрацепции.
Деятельность ВОЗ
ВОЗ разрабатывает глобальные нормы и стандарты по лечению и профилактике ИППП, укрепляет системы эпиднадзора и мониторинга, в том числе в отношении лекарственно-устойчивой гонореи, и руководит процессом формирования глобальной повестки дня в области научных исследований, касающихся ИППП.
Наша деятельность в настоящее время руководствуется «Глобальной стратегией сектора здравоохранения по инфекциям, передаваемым половым путем, на 2016–2021 гг.»(8), принятой Всемирной ассамблеей здравоохранения в 2016 г., и Глобальной стратегией охраны здоровья женщин, детей и подростков (9), принятой Организацией Объединенных Наций в 2015 г., в которых особо подчеркивается необходимость обеспечения всестороннего, комплексного пакета основных мер вмешательства, включая предоставление информации и услуг в области профилактики ВИЧ и других инфекций, передаваемых половым путем. Шестьдесят девятая сессия Всемирной ассамблеи здравоохранения приняла три глобальных стратегии сектора здравоохранения на период 2016–2021 гг. в отношении ВИЧ, вирусного гепатита и инфекций, передаваемых половым путем (ИППП).
Глобальная стратегия сектора здравоохранения по инфекциям,
передаваемым половым путем, на 2016–2021 гг.
Глобальная стратегия сектора здравоохранения по ВИЧ на
2016–2021 гг.
Глобальная стратегия сектора здравоохранения по вирусному
гепатиту на 2016–2021 гг.
ВОЗ работает со странами для решения следующих задач:
Наращивание масштабов оказания эффективных услуг в отношении ИППП, включая:
-
- ведение пациентов с ИППП и консультирование по вопросам, связанным с ИППП;
- тестирование на сифилис и его лечение, особенно среди беременных женщин;
- вакцинация против гепатита В и ВПЧ;
- скрининг на ИППП в популяциях с высоким риском ИППП;
Содействие реализации стратегий по повышению эффективности профилактики ИППП, включая:
-
- интеграцию услуг по ИППП в объем работы существующих систем здравоохранения;
- укрепление сексуального здоровья;
- измерение бремени ИППП;
- мониторинг устойчивости ИППП к противомикробным препаратам и принятие ответных мер;
Поддержка разработки новых средств профилактики ИППП, таких как:
-
- тесты для диагностики ИППП по месту оказания медицинской помощи;
- новые препараты против гонореи;
- вакцины и другие биомедицинские вмешательства против ИППП.
Риск заражения ИППП анально
В целом, при анальном сексе риск заражения ниже.
Причин тому минимум две:
1. Некоторые инфекции вообще не передаются при таком виде интимного контакта.
2. Ряд возбудителей имеют меньшую тропность к эпителию ануса и прямой кишки, чем к клеткам урогенитального тракта.
Поэтому инфицирование возможно, но не столь вероятно, как при классическом вагинальном сексе.
Анально можно подхватить:
- гонококк;
- хламидию;
- герпес;
- папилломавирус;
- бледную спирохету.
Не распространяются таким способом уреаплазмы, микоплазмы, гарднереллы, трихомонады.
Существуют и такие заболевания, риск заразиться которыми выше именно во время анального секса.
К ним относятся вирусные гепатиты и ВИЧ.
Связано это с тем, что эти заболевания передаются через кровь.
То есть, инфицирование возможно лишь в случае травмирования слизистой во время секса.
При анальном половом акте травматизация более вероятна.
Какие ИППП самые опасные?
Безусловно, наиболее опасными ИППП являются те, которые могут привести к смерти.
Это в первую очередь сифилис.
Изредка к тяжелым осложнениям и летальным исходам приводит гонорея.
На фоне иммунодефицита убить человека может герпес или кандидоз.
Кроме того, хламидийная инфекция становится причиной 15% всех случаев болезни Рейтера.
А эта патология тоже иногда заканчивается летально, либо вызывает тяжелые осложнения: повреждения структур опорно-двигательной системы, клапанные пороки сердца.
Не стоит забывать, что такие опасные инфекции как ВИЧ, вирусные гепатиты В и С тоже способны передаваться половым путем.
Хотя они и не входят в число ИППП, потому что чаще имеют другие механизмы передачи.
Многие половые инфекции не становятся причиной летальных исходов, но повышают риск опасных патологий:
- бесплодия
- рака
- воспалительных заболеваний органов таза
- артритов
- поражений центральной нервной системы
Поэтому уголовным кодексом РФ предусмотрена ответственность за заражение ИППП.
Ведь эти инфекции реально угрожают здоровью населения.
Какие бывают заболевания, передающиеся половым путем?
В разных классификациях можно обнаружить несколько отличающиеся списки инфекций, которые считаются венерическими. Всё зависит от того, какая терминология используется. По некоторым классификациям к числу ЗППП относятся все инфекции, которые могут передаваться половым путем. По другим – только те, для которых половой путь передачи имеет решающее эпидемиологическое значение. То есть, именно половым путем, а не каким-либо другим способом, данная инфекция распространяется наиболее часто.
По этиологическому фактору заболевания, передающиеся половым путем, бывают:
- бактериальными;
- вирусными;
- грибковыми;
- протозойными;
- эктопаразитарными.
Мы рассмотрим только те заболевания, которые встречаются в России
При этом не будем уделять внимание болезням, распространенным в тропиках, потому что они опасны разве что для россиян, практикующих секс-туризм
Бактериальные половые инфекции
К классическим бактериальным инфекциям относят:
- сифилис;
- хламидиоз;
- гонорею.
Кроме того, половой путь передачи характерный для уреаплазмоза, микоплазмоза, гарднереллеза. Но по МКБ (международной классификации болезней) они не входят в число венерических заболеваний. Это связано с тем, что далеко не каждый случай инфицирования оборачивается воспалительным процессом урогенитального тракта. Уреаплазмы, микоплазмы и гарднереллы в большинстве случаев просто поселяются в мочеполовой системе и обитают в ней мирно, не доставляя человеку никаких хлопот. Если же воспаления развиваются, то чаще всего в сочетании с другими микроорганизмами.
Вирусные половые инфекции
К вирусным ЗППП относятся герпес, контагиозный моллюск, папилломавирусная инфекция. Кроме того, половым путем могут передаваться цитомегаловирус, вирус Эпштейна-Барр, ВИЧ, вирусные гепатиты В и С. Но перечисленные заболевания не относятся к венерическим. Потому что роль полового пути передачи в эпидемиологическом процессе для этих инфекций весьма незначительна.
Грибковые болезни
К числу грибковых половых заболеваний относится только одна инфекция: это кандидоз. Но она несколько лет назад была исключена из числа ЗППП. Это связано с тем, что грибок рода Кандида хоть и передается половым путем, у большинства пациентов молочница всё же манифестирует как эндогенная инфекция.
Симптомы появляются не после незащищенного полового акта, а в результате снижения местного или общего иммунитета. Причем выраженность клинических проявлений напрямую коррелирует со степенью угнетения резистентности организма. При незначительном кратковременном снижении иммунитета это лишь небольшие белые выделения и налёты, в то время как на фоне ВИЧ в стадии иммунодефицита наблюдаются тяжелые грибковые поражения внутренних органов.
Протозойные половые болезни
Среди протозойных ЗППП в наших широтах встречается только трихомониаз. Несмотря на то, что эта инфекция единственная, она является самой распространенной в мире среди всех заболеваний, передающихся половым путем. Ежегодно в мире ею заражаются 180 миллионов человек. Женщины болеют вдвое чаще, чем мужчины. Симптомы у них выражены сильнее. Это связано с тем, что наиболее подходящей средой обитания для трихомонад является влагалище.
Эктопаразитарные половые заболевания
Болезни, вызванные насекомыми, тоже могут передаваться во время интимной близости. Они не являются инфекциями, но входят в число болезней с половым путем передачи. Речь идет о двух заболеваниях:
- чесотка;
- фтириаз.
Чесотку вызывает клещ. Он обитает в эпителии аногенитальной зоны. Эту область тела клещи предпочитают, потому что здесь тепло и влажно. Болезнь сопровождается жутким зудом. Вначале чешется только в паху, а затем зуд становится генерализованным. Всё тело чешется из-за того, что клещ выделяет продукты метаболизма, являющиеся сильными аллергенами.
Фтириаз вызывают лобковые вши. Зуда у пациентов почти нет. На коже появляются голубые пятна. Они образуются из-за того, что вши, которые сосут кровь, вводят в неё фермент, расщепляющий гем (вещество, входящее в состав гемоглобина). При его распаде образуются продукты, дающие голубой цвет. Вшей или их гнид можно обнаружить при осмотре.
Половой путь передачи ЗППП
Основным путем передачи ЗППП является половой.
Большинство возбудителей этой группы заболеваний чувствительны к условиям внешней среды. Поэтому для венерических болезней возможен лишь прямой контакт, а для остальных он является предпочтительным. Эти болезни передаются при незащищенном сексе с проникновением: оральный, вагинальный, анальный.
Как наиболее опасный ВОЗ расценивает анальный секс в связи с частой травматизацией слизистой.
К тому же некоторые вирусы «предпочитают» именно ректальный эпителий (это явление называется тропностью). Немного ниже риск заразиться при оральном сексе. Однако именно в ротовой полости существуют очаги хронической инфекции (тонзиллиты, кариозные зубы), что повышает риск инфицирования при половом акте.
Также нередко слизистая рта имеет микротрещины, через которые и внедряется возбудитель. Вероятность инфицирования возрастает при поцелуях, петтинге (взаимной мастурбации), использовании сексуальных игрушек. Даже если сам коитус проходил с презервативом. Можно заразиться при взаимной мастурбации, через поцелуй, при фелляции и кунилингусе.
А можно ли вообще заразиться половыми инфекциям с презервативом?
Чем можно заразиться?
Да.
Дело в том, что презерватив покрывает лишь половой член. А при генитальном герпесе, сифилисе, кондиломах контакт с пораженными участками не защищен. Нарушения целостности кожи лобка, живота, бедер, ягодиц обеспечивают входные ворота инфекции при взаимодействии с инфицированным материалом.
Причины осложнений ЗППП
Многие страдают от половых инфекций, но не у всех развиваются осложнения.
Они возникают в основном по таким причинам:
- нарушение иммунитета;
- заражение ЗППП на фоне ВИЧ-инфекции;
- пожилой или детский возраст;
- ослабленный организм;
- тяжелые соматические заболевания;
- наличие одновременно 2 и более ЗППП;
- сахарный диабет;
- хронизация процесса (протекание заболевания больше 2 месяцев);
- самолечение.
Механизмы развития осложнений могут быть различны.
Сам возбудитель может распространяться восходящим путем, попадая в различные органы и ткани.
Иногда причина выраженного воспаления заключается в том, что присоединяется другая флора.
Это явление называют суперинфекцией.
К примеру, при гонококковом поражении вестибулярных желез присоединяется золотистый стафилококк с формированием абсцесса.
В случае воспаления простаты может присоединяться кишечная палочка.
То же самое касается воспалительных процессов мочевого пузыря, которые тоже в большинстве случаев вызваны кишечной палочкой.
Некоторые осложнения обусловлены рубцовыми процессами.
В первую очередь это стриктуры уретры, спайки в матке и маточных трубах.
Мужское и женское бесплодие чаще всего обусловлено именно повреждением тканей с последующим формированием рубцов.
Иногда причиной осложнений становятся реактивные процессы.
Иммунитет начинает атаковать не только бактерий, но и собственные ткани.
В результате ЗППП инициирует болезнь Рейтера, который впоследствии может перейти в псориаз или ревматоидный артрит.
Вирусные половые инфекции могут инициировать онкологические процессы.
Это касается в первую очередь папилломавируса, в меньшей степени герпеса.
ВПЧ часто становится причиной рака шейки матки.
Синдром Рейтера: осложнение ЗППП
Одним из опасных осложнений остается болезнь Рейтера.
Это аутоиммунные воспалительные реакции в организме.
Они могут быть достаточно тяжелыми и длительными.
Воспаляется кожа, суставы, внутренние органы.
Причина этого воспаления заключается не в прямом воздействии бактерий или их токсинов.
Это избыточная реакция иммунитета на попадание и длительное пребывание возбудителя в организме.
Как правило, аутоиммунные воспаления развиваются не раньше, чем через 3 месяца после заражения ЗППП.
Чаще всего причиной становится хламидиоз.
Реже – гонорея или микоплазмоз.
Основные симптомы:
- появление на члене красных пятен с белым окаймлением;
- сыпь на коже;
- воспаление глаз;
- боли в суставах (обычно в крупных).
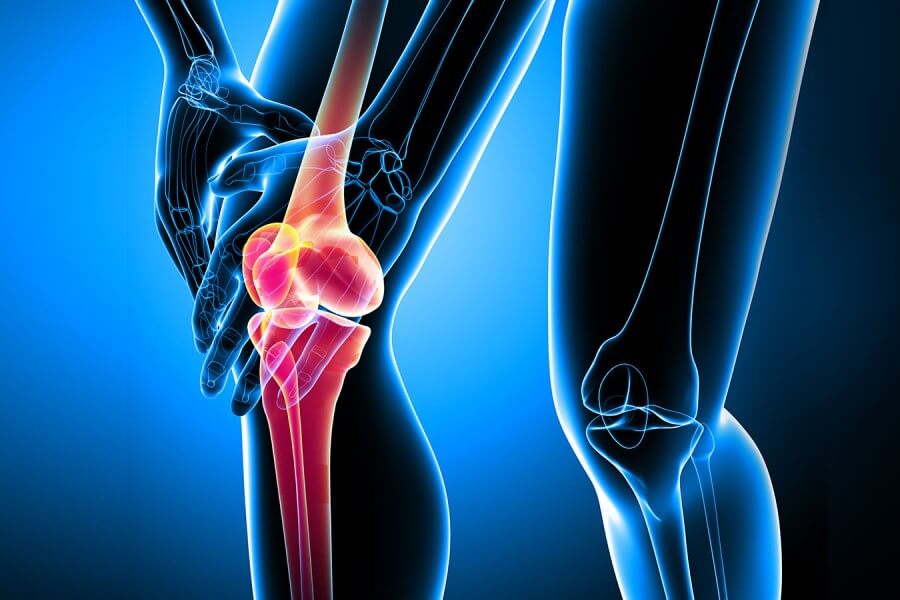
При болезни Рейтера могут поражаться практически любые внутренние органы.
Это несет значительную опасность для жизни пациента.
Нередко воспаление эндокарда ведет к формированию приобретенных сердечных пороков.
Иногда поражается печень, структуры нервной системы.
Даже тяжелое воспаление может быть обратимым.
Но в ряде случаев формируются значительные структурные изменения в пораженных органах.
Страдают чаще всего суставы и сухожилия, что может привести к длительной потере трудоспособности.