Плеврит легких
Содержание:
Причины развития заболевания
Специалисты утверждают, что плеврит не может наступить внезапно без каких-либо предпосылок. Это заболевание можно отнести к «послесловию» опасных недугов, которые, в свою очередь, подразделяются на инфекционные и неинфекционные.
Инфекционные причины возникновения плеврита:
- наличие бактериальной инфекции, которое не выявлено в течение длительного времени, например, стафилококк или пневмококк;
- грибковые поражения органов дыхания;
- брюшной тиф;
- туберкулез, не выдавший себя стандартными симптомами;
- сифилис и другие венерические заболевания;
- ушибы или переломы грудной клетки;
- перенесенные хирургические операции с внесенным заражением.
К неинфекционным причинам относятся:
- рак молочных желез и прочих органов, которые повлекли возникновение метастаз в плевру легких;
- различные злокачественные опухоли, развитые в самих плевральных листах;
- произошедшее повреждение соединительных тканей;
- инфаркт легкого;
- закупорка легочной артерии – ТЭЛА.
Но, несмотря на представленную особенность причин плеврита, это заболевание может возникнуть и вследствие переохлаждения легких, причем человек этого может не заметить – сквозняк летом может спровоцировать развитие воспаления плевры.
Патогенез
На локализацию и степень распространения плевритов существенное влияние оказывают:
- общая и местная реактивность организма;
- путь проникновения в плевральную полость микроорганизмов и разновидность инфекции (при инфекционном плеврите);
- состояние плевральной полости и наличие сопутствующих патологий.
В клинической практике встречается разделение плевритов, вызванных пневмонией, на метапневмонические и парапневмонические. Такая обособленная классификация не совсем верна т.к. метапневмонические плевриты на самом деле не являются самостоятельными заболеваниями, возникающими после пневмонии. Патологическое воспаление развивается из-за невыявленного вторичного инфицирования и нагноения во время самой пневмонии.
Лучшие врачи по лечению плеврита
9.9
Гастроэнтеролог
Кардиолог
Терапевт
Ревматолог
Врач высшей категории
Макаренко Андрей Анатольевич
Стаж 34
года
Кандидат медицинских наук
Евромедклиник 24 Жулебино
г. Москва, Люберцы, м-н Городок Б, ул. 3-е Почтовое Отделение, д. 102
Жулебино
830 м
Котельники
950 м
8 (499) 969-25-84
8.6
Кардиолог
Терапевт
Пульмонолог
Врач высшей категории
Воронова Наталья Анатольевна
Стаж 15
лет
Кандидат медицинских наук
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
9
Пульмонолог
Врач высшей категории
Берман Ольга Зиновьевна
Стаж 29
лет
Спектра ул. Курина
г. Москва, ул. Герасима Курина, д. 16
Славянский бульвар
450 м
Пионерская
720 м
Филевский парк
1.5 км
8 (499) 116-78-96
9.6
Гастроэнтеролог
Терапевт
Врач высшей категории
Сечина Елена Владимировна
Стаж 25
лет
Кандидат медицинских наук
Первая клиника Измайлово доктора Бандуриной
г. Москва, Измайловский б-р, д. 60/10
Первомайская
1.2 км
Щелковская
2.4 км
Измайловская
2.8 км
8 (499) 969-29-36
10
Пульмонолог
Алексеева Елена Петровна
Стаж 21
год
Кандидат медицинских наук
Спектра ул. Курина
г. Москва, ул. Герасима Курина, д. 16
Славянский бульвар
450 м
Пионерская
720 м
Филевский парк
1.5 км
Поликлиника №5 на Плющихе
г. Москва, ул. Плющиха, 14
Смоленская
660 м
Смоленская
700 м
Киевская
990 м
8 (499) 116-78-96
8 (495) 185-01-01
8.8
Пульмонолог
Ульянов Павел Александрович
Стаж 9
лет
Major Clinic
г. Москва, Большая Серпуховская, д. 16/15, стр. 1, 2, 5
Добрынинская
60 м
Серпуховская
330 м
Октябрьская
950 м
8 (499) 116-81-52
8
Кардиолог
Терапевт
Пульмонолог
Врач первой категории
Егиазарян Аревик Саркисовна
Стаж 8
лет
Евромедклиник
г. Москва, Сиреневый бульвар, д. 32а
Щелковская
900 м
Первомайская
980 м
8 (495) 185-01-01
10
Кардиолог
Невролог
Пульмонолог
Ревматолог
Рефлексотерапевт
Гирудотерапевт
Врач высшей категории
Сафиуллина Аделия Юрьевна
Стаж 30
лет
Кандидат медицинских наук
Клиника Доктор АС на Рубцовской набережной
г. Москва, Рубцовская наб., д. 2, корп. 3
Бауманская
1.2 км
8 (499) 519-39-95
9.8
Терапевт
Пульмонолог
Иммунолог
Врач высшей категории
Глушко Раиса Александровна
Стаж 59
лет
Кандидат медицинских наук
Многопрофильный центр эндохирургии и литотрипсии (ЦЭЛТ)
г. Москва, ш. Энтузиастов, д. 62
Перово
1.5 км
8 (499) 519-36-02
10
Аллерголог
Пульмонолог
Врач высшей категории
Панина Ирина Валентиновна
Стаж 21
год
Медицинский центр К-Медицина
г. Москва, Проспект Мира, д. 105, стр. 1
ВДНХ
730 м
Алексеевская
790 м
8 (499) 519-38-31
Лечение недуга
Лечение экссудативного плеврита начинают с удаления образовавшейся в полости плевры жидкости. Кроме этого, подбирается медикаментозная терапия для устранения патологического процесса, который спровоцировал реакцию плевры. Медицинская практика показывает, что чаще всего диагностируется правосторонний экссудативный плеврит, а в запущенных случаях патология протекает в двусторонней форме.
Медикаментозное лечение
- глюкокортикостероиды;
- антибиотики при выявлении пневматической формы болезни;
- диуретические препараты для лечения болезни, спровоцированной циррозом печени;
- цитостатические лекарства назначаются при выявлении опухолей и метастаз;
- туберкулостатические средства показаны при туберкулезном типе болезни, а также при подтверждении диагноза «левосторонний экссудативный плеврит».
В зависимости от индивидуального течения патологии могут дополнительно приниматься противовоспалительные средства, а также:
- спазмолитики;
- анальгетики;
- противокашлевые средства.
После проведения медикаментозной терапии и появления признаков успешного рассасывания экссудата к основному лечению добавляются процедуры общеукрепляющего и восстановительного характера. Больному назначаются специальные дыхательные упражнения и физиотерапевтические процедуры. Такое лечение позволяет в последующем исключить развитие различных поражений легочных. Кроме этого, дополнительно может назначаться кислородное лечение, вливание плазмозаменяющих комплексов и электровибрационный массаж грудной клетки, помогающий облегчить дыхание.
В том случае, если причиной развития экссудативного плеврита стали опухоли злокачественного характера, то основными методами устранения патологии становится химическое лечение и плевродез.
Операция при болезни
- объем скопившейся жидкости достигает второго ребра;
- усиливается давление на окружающие органы за счет экссудата;
- существует опасность нагноения плевры.
В том случае, если скапливается слишком большое количество экссудата, то прибегают к проведению пункции, то есть делают прокол плевры. С помощью такой процедуры удается избавиться от излишнего количества жидкости, нормализовать температуру, снять одышку и распрямить преобразовавшееся легкое. В ходе такого вмешательства с помощью полой иглы высасывают содержимое плевральной полости, делают ее спринцевание и вводят необходимые медицинские препараты. Обычно для этой цели используются антибиотики и протеолитические ферменты, а также средства противоопухолевого действия.
Прокол плевры выполняется с соблюдением всех правил стерильности и используется местное обезболивание. В том случае, если необходимо удалить скопление большого объема жидкости и воздуха, то выполняют такую процедуру не спеша, что позволяет избежать смещения средостения. Полученные в процессе такой процедуры пробы жидкости отправляются в лабораторию на исследование.
Важно помнить о том, что прогноз при лечении экссудативного плеврита определяется следующими факторами:
- своевременное выявление патологии;
- назначение эффективной медикаментозной терапии и физиотерапевтических процедур.
При подтверждении диагноза «экссудативный плеврит» пациент нуждается в особом уходе, который включает в себя организацию полноценного питания небольшими порциями и обильного питья. Кроме этого, необходимо организовать пациенту спокойную обстановку
Важно соблюдать все назначения и указания специалиста не периодически, а постоянно
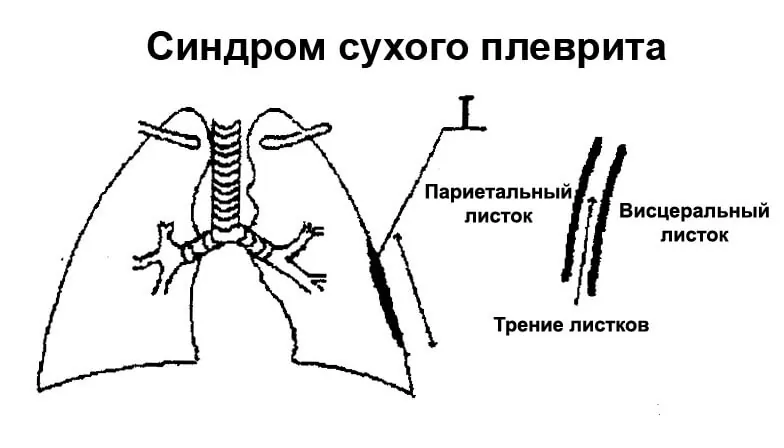
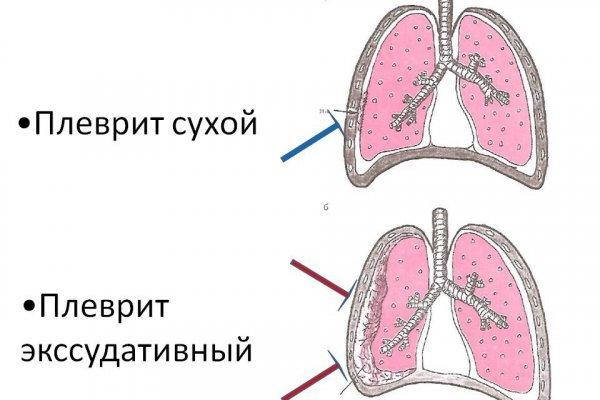
Сухой и экссудативный плеврит
В зависимости от наличия в плевральной полости воспалительной жидкости, выделяют сухой и экссудативный плевриты. В своем течении они могут переходить друг в друга.
Сухой или фибринозный плеврит возникает в начале заболевания, когда воспалительный процесс приводит к пересыханию плевры и появлению на ее поверхности белка фибрина.
Листки плевры становятся липкими и теряют способность легко скользить относительно друг друга. Плеврит может остаться сухим, если из воспаленной плевры не выделяется большого количества жидкости. В ином случае, в плевральную полость начинает поступать воспалительная жидкость, которая называется экссудатом.
При экссудативном плеврите осложнением является эмпиема плевры или гнойный плеврит. Гнойный плеврит возникает при нагноении экссудата. Он обусловлен появлением в экссудативной жидкости микроорганизмов.
Для их ликвидации в экссудат начинают поступать лейкоциты и активные вещества, что приводит к формированию гнойного выпота. При отсутствии лечения на листках плевры появляется фибриновый налет, что ведет к сращениям листков и «осумковыванию» гнойного очага.
Гнойное воспаление так же может возникнуть при травме грудной клетки и прямом попадании микроорганизмов в плевральную полость, без предшествующего экссудативного плеврита.
По локализации участка воспаленной плевры выделяются следующие виды плевритов:
- Верхушечные или апикальные;
- Костальные, то есть, распложенные у ребер;
- Косто-диафрагмальные , которые образуются в месте соединения ребер с диафрагмой;
- Диафрагмальные;
- Расположенные в области средостения – за грудиной;
- Междолевые;
- Односторонние: левосторонний или правосторонний плеврит;
- Двусторонние.
Основные причины возникновения обоих видов плеврита:
- Инфекционное воспаление легких: бактериальные, вирусные, паразитарные, грибковые пневмонии. Очень частая причина — туберкулез легких.
- Атипичные пневмонии, вызванные микоплазмой, хламидиями, риккетсиями, легионеллой, так же могут осложняться плевритом;
- Злокачественный процесс: рак легких, плевры, метастазы в легочную ткань, лейкозы, лимфома, саркома Капоши (при ВИЧ-инфекции);
- Острые и хронические заболевания и абсцессы поджелудочной железы; абсцессы печени, селезенки и внутрибрюшные; прорыв пищевода (перфорация);
- Болезни соединительной ткани: ревматоидный артрит, гранулематоз Вегенера, системная красная волчанка, синдром Шенгрена;
- При нарушении функции почек с развитием уремии;
- Фиброма яичников с асцитом (синдром Мейгса);
- Побочное действие при приеме лекарств: амиодарон, оксипронолол, бромкриптин, метотрексат, метронидазол, пропилтиоурацил и др.;
- После острого инфаркта миокарда, операций на сердце, таких как АКШ, установка кардиостимулятора, пластики сердечных сосудов. Эти причины приводят к возникновению характерного левостороннего плеврита или синдрома Дресслера;
- Травма плевры, тупая травма сердца.
Туберкулезный плеврит
Туберкулезный плеврит представляет собой осложнение различных форм туберкулеза легких, проявляющееся острым, хроническим или интермитирующим течением. Очень часто диагностика имеющегося у пациента туберкулезного процесса начинается именно с плеврита.
В структуре заболеваемости лидирующие позиции занимают дети и лица молодого возраста, так как плеврит чаще всего возникает на фоне туберкулезного первичного комплекса, бронхоаденита и диссеминированной формы туберкулеза легких.
К основным формам поражения плевры при туберкулезе относятся: аллергический и перифокальный плеврит, а также изолированный туберкулез плевры. Аллергическая форма плеврита развивается при первичном инфицировании туберкулезной палочкой и сопровождается активной экссудативной реакцией плевральных оболочек, вследствие чего создаются условия для образования обильного серозного и серозно-фибринозного экссудата и отложения фибриновых наслоений на поверхности плевры. Аллергический плеврит не сопровождается специфическими патоморфологическими туберкулезными изменениями плевры.
При таких формах туберкулеза легких, как очаговый, инфильтративный, кавернозный и диссеминированный, возникает контактное заражение плевральных оболочек при соприкосновении плевры с инфицированными участками легочной ткани. Сначала появляются признаки локального фибринозного плеврита, а затем запускается механизм образования экссудата. Инволюция туберкулезного плеврита заключается в рассасывании выпота, утолщении плевральных оболочек и полной или частичной облитерации плевральных полостей.
В ситуации, когда у больного наблюдается кавернозная форма туберкулеза, присутствует риск возникновения осложнения в виде пиопневмоторакса и хронической туберкулезной эмпиемы, которая проявляется массивной воспалительной реакцией неспецифической природы.
Часто хроническая туберкулезная эмпиема сочетается с амилоидозом внутренних органов. Полного излечения при туберкулезной эмпиемы добиться практически невозможно, так как в любом случае формируются остаточные явления в виде образования массивных плевральных шварт и облитерации плевральных синусов, устранить которые возможно только хирургическим путем. Больные с остаточными посттуберкулезными изменениями в легких часто страдают осумкованными плевритами.
Самой тяжелой формой туберкулезного плеврита считается туберкулезная эмпиема, так как она протекает с появлением бурной клинической симптоматики и часто сопровождается осложнениями. Наиболее грозным и опасным для жизни больного осложнением является дренирование гнойного содержимого в бронх, что сопровождается мучительным кашлем с обильным отхождением гнойной зловонной мокроты и формированием плевробронхиального свища. При объективном осмотре пациента в пользу сформировавшегося свища свидетельствует появление амфорического дыхания во время аускультации. Дополнительными методами диагностики в данной ситуации являются: бронхоскопия, рентгенография и пробы с метиленовым синим.
Редким, однако, тяжелым для пациента осложнением туберкулезной эмпиемы является образование плевроторакального свища, когда гнойное содержимое плевральной полости прорывается в подкожную клетчатку передней грудной стенки через межреберные промежутки.
Специфическими методами верификации диагноза при туберкулезном плеврите является посев содержимого плевральной полости на микобактерию туберкулеза и определение чувствительности к туберкулину. Для назначения специфической противотуберкулезной терапии необходимо иметь лабораторное подтверждение возбудителя плеврита.
Когда следует обратиться к врачу
При возникновении первых симптомов плеврита легких у взрослых необходимо посетить врача. Это болезнь, которая не устраняется сама по себе. Любое промедление может грозить тяжелыми последствиями,. Если признаки плеврита дают о себе знать, то вам необходимо позвонить в клинику и записаться к доктору.
Те пациенты, которые не могут свободно передвигаться по причине острой боли, должны занять специальное положение при плеврите. Для этого нужно лечь на пораженную сторону, чтобы максимально оградить грудную клетку от шевелений. Это позволит уменьшить болевой синдром.
АО «Медицина» (клиника академика Ройтберга) находится в ЦАО по адресу: 2-й Тверской-Ямской пер., 10 (м. «Маяковская», м. «Белорусская», м. «Новослободская», м.«Тверская», м.«Чеховская»).
Профилактика экссудативного плеврита
Профилактические мероприятия направляются на предупреждение пневмонии, бронхита, туберкулеза и других инфекционных заболеваний. Необходимо своевременно корректировать системные хронические заболевания
Внимание уделяется здоровому образу жизни. После выздоровления нужно обязательно отдохнуть в санатории в условиях привычного климата или использовать для этих целей сельскую местность
Питание должно быть высококалорийным и разнообразным, с необходимыми белками и витаминами. Кроме того, нужно не забывать о регулярном диспансерном наблюдении.
Предыдущая
ПлевритПлеврит легких: лечение народными методами
Следующая
ПлевритЛечение плеврита
Как протекает заболевание
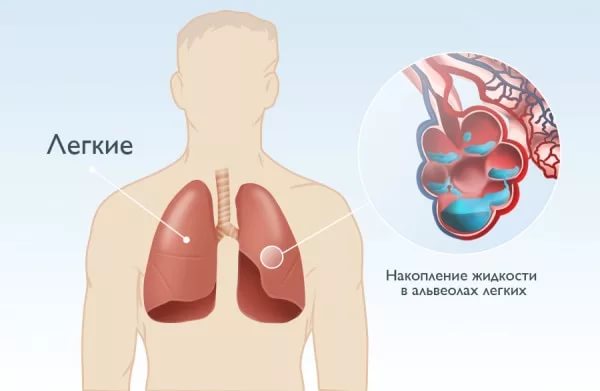
Патогенез экссудативного плеврита в начальной стадии запускается в тот момент, когда сосудистая стенка изменяет свою проницаемость, в то время, как давление внутри сосудов повышается. Из-за этого между листками плевры разрушается физиологическая взаимосвязь, снижаются основные возможности висцеральной и париетальной плевры – сдерживающая и резорбирующая.
Одновременно наблюдается скапливание избыточного экссудата, не успевающего всосаться через капилляры и лимфатические сосуды. Инфекция в плевральную жидкость часто попадает напрямую из очагов, расположенных рядом, а также через лимфу или кровь за счет непосредственного попадания в поврежденную плевру, что приводит к тяжелым последствиям.
Жидкое содержимое между листками накапливается очень быстро, что приводит к сдавливанию легкого и снижению его объема. Когда количество экссудата становится слишком большим, изменяется положение средостения в здоровом направлении. Это приводит к возникновению гемодинамических и дыхательных дисфункций.
В процессе воспаления, серозный или серозно-фибринозный выпот приобретает специфические физико-химические симптомы. Удельный вес превышает 1,018, белок – свыше 30 г/л, активность ЛДГ повышается и т.д. В большинстве случаев наблюдается правосторонний экссудативный плеврит, однако, при злокачественной опухоли, лимфоме или СКВ, патология может быть и двухсторонней. Количество жидкой составляющей в полости плевры больного может доходить до 2-4 литров и выше.
Методы терапии заболевания и прогнозы на выздоровление
Лечение экссудативного плеврита состоит из множества этапов. Один из главных моментов в терапии этого заболевания – это очистка плевральной области от скопившейся жидкости и непосредственное влияние на патологический процесс, исходя из его этиологии.
Извлечение и очищение плевры от скопившегося выпота очень важно, особенно если его слишком много. Происходит это путем пункции, а откаченная жидкость отдается на лабораторное диагностирование
В выпотном содержимом изучают бактериальный состав, а результаты анализа помогут в выборе дальнейшего лечения. В более сложных случаях пациенту может понадобиться исследование кусочка ткани плевры. Определить необходимость этого может только врач.
Очищение плевры от жидкости облегчает общее состояние больного (становится легче дышать, уходит тахикардия, болевые ощущения), но при этом в организме пациента резко снижается белок, что приводит к слабости.
Экссудативный плеврит, лечение которого должен назначать только опытный доктор после детального диагностирования, не может проходить в амбулаторных условиях. Самолечение при таком заболевании недопустимо. При экссудативном плеврите пациент испытывает болевые ощущения.
Медикаментозная терапия такого недуга во многом зависит от того, какое заболевание спровоцировало его появление, например:
- При туберкулезном поражении в обязательном порядке назначаются препараты, губительные для палочки Коха.
- Если же причина патологических процессов кроется в бактериальной этиологии, то назначается соответствующая антибактериальная терапия.
- При ревматическом плеврите в обязательном порядке пациенту назначается курс глюкокортикоидов.
- При диагностировании гнойного плеврита пациенту назначают постоянную очистку пораженной плевры от скопившегося выпота, и в места поражения вводится правильно подобранный антибиотик.
Независимо от причины появления в курс терапии каждому пациенту назначают препараты противовоспалительного характера (действующее вещество – индометацин, салицилат или пиразолон), обезболивающие средства и лекарство от кашля.
После проведенного курса терапии пациенту становится легче и заболевание постепенно отступает. Но на этом лечение недуга не заканчивается. Заболевание требует дальнейшей терапии общеукрепляющего и восстановительного характера. Пациенту назначаются физиотерапевтические процедуры, специальные дыхательные упражнения. Это поможет исключить развитие осложнений в легких после проведенных терапевтических мероприятий.
Прогнозы на полное выздоровление могут быть только в случае своевременного обращения больного за медицинской помощью и правильно-проведенной терапии. В случае туберкулезного плеврита больному назначается постоянное наблюдение врача-фтизиатра.
Одним из таких негативных воздействий на организм, а в частности легочные ткани – это образование спаечных процессов, которые в дальнейшем снижают респираторную функцию человека. Также негативный прогноз наблюдается при онкологических патологиях в местах развития экссудативного плеврита.
Профилактика возникновения
Как и любое другое заболевание, плеврит любой этиологии имеет ряд комплексных профилактических мер. Главной составляющей является раннее диагностирование патологических процессов, избегание переохлаждения организма, поддержка иммунитета, сведение к минимуму возможность травматизации легочных тканей и грудной клетки в целом.
Также основой профилактики плеврита такого типа является предупреждение и своевременное лечение пневмонии, бронхита, туберкулеза легких, что может, при стечении обстоятельств, стать развитием скопления жидкости в плевральной области.
Необходимо обеспечить организм всем необходимым, обогатив рацион питания питательной пищей с содержанием достаточного количества витаминов, микроэлементов.
Важны профилактические мероприятия и в послетерапевтический период, в котором необходимо с определенной периодичностью проходить рентгенологический контроль. В случае если форма недуга дает нечеткую картину, больному назначают КТ или МРТ. В качестве профилактики пациентам, которые переболели на плеврит, рекомендовано также санаторно-курортное лечение или на время пожить в сельской местности, где воздух чище.
Применение народных средств возможно только как дополнение к общей терапии, которая была назначена врачом, иначе тяжелых последствий такого самостоятельного лечения недуга не избежать. Не нужно тянуть время, необходимо сразу обратиться за квалифицированной помощью в медицинское учреждение и начать курс терапии.
https://youtube.com/watch?v=BrunJxw7Tco
Профилактика
Профилактика плеврита включает следующие меры:
- своевременное лечение болезней лёгких;
- ежегодное проведение флюорографического исследования;
- отказ от табакокурения;
- использование средств защиты на производстве;
- вакцинацию против туберкулёза (БЦЖ), пневмококковой и гемофильной инфекции;
- коррекцию рациона;
- занятия физкультурой и спортом.
Экссудативный плеврит — серьёзное заболевание. Поиск окончательного диагноза может занять время. Лечение болезни часто требуется пожизненное. Однако своевременное обращение к специалисту существенно увеличит шансы на благоприятный исход.
Симптомы плеврита у взрослых
Традиционно принятое деление плевритов на сухой и экссудативный является достаточно условным. В большинстве случаев сухой плеврит — это только начальная (первая) стадия формирования выпотного плеврита. В случаях, когда воспаление плевры на этой стадии стабилизируется, признаки не прогрессируют далее, то заболевание претерпевает обратное развитие. Такое течение заболевания расценивается как фибринозный (сухой) плеврит.
Сухой плеврит, симптомы
Клинические проявления начинаются чаще всего с выраженных болей в той или иной пораженной половине грудной клетки, которые усиливаются при натуживании, кашле, на высоте вдоха, вынуждая пациента ограничивать подвижность грудной клетки — лежать на пораженной половине. По мере снижения активности воспаления и постепенного покрытия фибринозными наложениями плевральных листков, чувствительность нервных окончаний, расположенных на плевре, снижается, что сопровождается уменьшением интенсивности болевого синдрома.
Классические симптомы включают сухой кашель, общее недомогание, ночную потливость, снижение аппетита. Температура тела преимущественно субфебрильная, реже — нормальная или достигает более высоких показателей (38-39°С). Лихорадка, как правило, сопровождается ознобами, незначительной тахикардией. В случае диафрагмальной локализации воспаления плевры проявления боли локализуются в верхней брюшной полости, напоминая симптомы острого холецистита, панкреатита или аппендицита. Симптомы плеврита легких при сухом верхушечном плеврите характеризуются болью в проекции трапециевидной мышцы. В случаях вовлечения в воспалительный процесс перикарда часто развивается плевроперикардит.
Продолжительность течения сухого плеврита варьирует в пределах 7-21 дней. Исходом заболевания может быть как полное выздоровление, так переход в экссудативную форму. Иногда сухой плеврит (чаще у пожилых лиц) приобретает хроническое течение и может длиться несколько месяцев с периодическими обострениями.
Экссудативный плеврит
Экссудативный плеврит в начальной стадии проявляется симптомами сухого плеврита (боль в грудной клетке, усиливающаяся при глубоком дыхании, чиханье, кашле, одышка различной степени выраженности, непродуктивный кашель). Далее экссудативный плеврит (код по МБК-10: J90) манифестирует симптоматикой основного заболевания, так и определяется объемом выпота. По мере нарастания объема выпота нарастают и симптомы — больные жалуются на выраженную одышку и ощущение тяжести в боку. В случаях большого объёма выпота больные находятся в вынужденном сидячем положении или некоторые из них лежат на больном боку, уменьшая таким образом давление на средостение. При экссудативном плеврите появляется общие симптомы в виде слабости, потливости, потери аппетита, фебрильной температуре тела (ознобы при эмпиеме плевры).
Появляются гемодинамические нарушения, обусловленные гиповентиляцией, развившиеся из-за вазоконстрикции в спавшемся легком, а также смещением средостения к здоровому легкому с его компрессией. У пациентов регистрируется выраженная тахикардия и быстро прогрессирующая артериальная гипотензия с нарастанием симптомов тканевой гипоксии. При выпоте, сочетающемся с ателектазом/пневмоциррозом – смещение происходит в сторону поражения. Аускультативно определяется резко ослабленное везикулярное дыхание над областью экссудата, в ряде случаев может вообще не прослушиваться; при большом объеме выпота на фоне сильного сдавливания легкого может выслушиваться бронхиальное приглушенное дыхание. При осмотре — расширение и незначительное выбухание межреберных промежутков. Нижний легочной край неподвижен. Над выпотом — тупой перкуторный звук.
Гнойный плеврит в развернутой фазе определяется преимущественно симптомами гнойно-резорбтивной лихорадки. Степень их выраженности и тяжесть состояния больного варьирует от умеренно выраженных до крайне тяжелых. При этом симптоматика не всегда коррелирует строго с размерами полости эмпиемы и объемом гноя. Как правило, на фоне нарастания интоксикации развиваются нарушения функции сердечно-сосудистой системы, печени/почек, которые при отсутствии адекватного/своевременного лечения могут проявляться органическими изменениями в них, характерными для септического состояния. Гнойно-резорбтивная лихорадка по мере прогрессирования постепенно переходит в истощение, нарастают водно-электролитные расстройства, что приводит к волемическим изменениям, снижению мышечной массы и похуданию. Больные становятся апатичными и вялыми, снижается реактивность организма, возникают риски тромбообразования.