Плевральная полость
Содержание:
Плеврит – механизм возникновения и развития (патогенез)
Большинство заболеваний плевры, в том числе и плевриты, являются вторичными. Обычно плеврит возникает как реакция плевральных листков на патологические изменения в соседних органах, прежде всего – в легких, реже – как проявление системного заболевания (полисерозиты разной этиологии). Гнойные плевриты чаще всего являются осложнением бронхопневмонии, когда воспалительный процесс переходит на плевру или очаг воспаления абсцедируется и прорывается в плевральную полость.
При плеврите воспаление плевры всегда протекает с выраженным повышением проницаемости стенки поврежденных капилляров легочной плевры. В патогенезе зкссудативных плевритов (даже инфекционной природы) микробному фактору принадлежит второстепенная роль, основное значение имеет реактивность организма. Серозный плеврит возникает как проявление аллергической реакции сенсибилизированной плевры. При отсутствии гиперергического фона количество серозного экссудата может быть настолько малым, что силами капиллярности жидкость удерживается в плевральной полости в месте своего образования. Если при плеврите выпадающий из экссудата фибрин постепенно приводит к образованию на плевре его наложений, то такой плеврит называется фибринозным или сухим.
Серозный плеврит при инфицировании переходит в гнойный, и экссудат становится мутным, содержащим большое количество клеточных элементов (лейкоцитов). При гнойных процессах в легких или других соседних органах (гнойный перикардит (см. Перикардит), периэзофагит, поддиафрагмальный абсцесс) гнойный плеврит возникает сразу как таковой. При опухолях плевры, которые чаще бывают метастатическими, реже – первичными, поражение париетального листка плевры понижает его всасывательную функцию, способствуя накоплению плеврального выпота. Экссудат в таких случаях чаще всего бывает геморрагическим.
Что такое плевральная полость
Так, лёгкие от сердца и брюшной полости отделяет плевра. При стороннем взгляде на неё больше всего она похожа на два больших мешка, соединённых вместе. В каждом из них размещается лёгкое: левое и правое соответственно. У плевры есть два слоя:
- внешний – прилегает к грудной клетке изнутри, отвечает за крепление всей системы;
- внутренний – гораздо тоньше внешнего, пронизан капиллярами и приникает к стенке лёгкого.
Когда лёгкое движется на вдохе и выдохе, внутренний слой движется вместе с ним, внешний же остаётся практически неподвижным. Чтобы возникающее в процессе трение не приводило к раздражению, тонкое пространство между слоями заполнено плевральной жидкостью.
Жидкость в плевральной полости – абсолютная норма, если её не больше двух чайных ложек. Она выступает в качестве смазки и нужна, чтобы слои плевры скользили друг по другу, а не тёрлись. Однако, если её скапливается слишком много, начинаются проблемы.
Чтобы понять, почему возникает скопление жидкости, нужно понять также, что с ней происходит в лёгких. Процесс последовательный:
- капилляры и специальные железы внешнего слоя производят её;
- она омывает лёгкие и время от времени отсасывается лимфатической системой – та флиртует все лишнее и жидкость снова возвращается в плевральную полость.
Процесс постоянный: именно благодаря отсасыванию ничего лишнего не скапливается.
8 Исследования при патологии
Для оценки состояния органов грудной клетки и плевры используются различные исследования. Их выбор зависит от того, какие жалобы предъявляет пациент, и от того, какие изменения выявлены при осмотре. Общее правило – следование от простого к сложному. Каждое последующее исследование назначается после оценки результатов предыдущего, если нужно уточнить то или иное выявленное изменение. В диагностическом поиске используется:
- общий анализ крови и мочи;
- биохимический анализ крови;
- рентгенография и флюорография органов грудной клетки;
- исследование функции внешнего дыхания;
- ЭКГ и УЗИ сердца;
- исследование на туберкулез;
- пункция плевральной полости с анализом плеврального выпота;
- КТ и МРТ и другие исследования при необходимости.
С учетом того, что плевра очень чувствительна к изменениям состояния организма, она реагирует на большое количество заболеваний. Плевральный выпот (наиболее частый симптом, связанный с плеврой) – не причина впадать в отчаяние, а повод для обследования. Он может означать и наличие заболевания с положительным прогнозом, и очень тяжелую патологию. Поэтому определять показания к исследованиям и диагностическую значимость их результатов должен только врач. И всегда следует помнить, что лечить надо не симптом, а заболевание.
Симптомы плеврита у взрослых
Традиционно принятое деление плевритов на сухой и экссудативный является достаточно условным. В большинстве случаев сухой плеврит — это только начальная (первая) стадия формирования выпотного плеврита. В случаях, когда воспаление плевры на этой стадии стабилизируется, признаки не прогрессируют далее, то заболевание претерпевает обратное развитие. Такое течение заболевания расценивается как фибринозный (сухой) плеврит.
Сухой плеврит, симптомы
Клинические проявления начинаются чаще всего с выраженных болей в той или иной пораженной половине грудной клетки, которые усиливаются при натуживании, кашле, на высоте вдоха, вынуждая пациента ограничивать подвижность грудной клетки — лежать на пораженной половине. По мере снижения активности воспаления и постепенного покрытия фибринозными наложениями плевральных листков, чувствительность нервных окончаний, расположенных на плевре, снижается, что сопровождается уменьшением интенсивности болевого синдрома.
Классические симптомы включают сухой кашель, общее недомогание, ночную потливость, снижение аппетита. Температура тела преимущественно субфебрильная, реже — нормальная или достигает более высоких показателей (38-39°С). Лихорадка, как правило, сопровождается ознобами, незначительной тахикардией. В случае диафрагмальной локализации воспаления плевры проявления боли локализуются в верхней брюшной полости, напоминая симптомы острого холецистита, панкреатита или аппендицита. Симптомы плеврита легких при сухом верхушечном плеврите характеризуются болью в проекции трапециевидной мышцы. В случаях вовлечения в воспалительный процесс перикарда часто развивается плевроперикардит.
Продолжительность течения сухого плеврита варьирует в пределах 7-21 дней. Исходом заболевания может быть как полное выздоровление, так переход в экссудативную форму. Иногда сухой плеврит (чаще у пожилых лиц) приобретает хроническое течение и может длиться несколько месяцев с периодическими обострениями.
Экссудативный плеврит
Экссудативный плеврит в начальной стадии проявляется симптомами сухого плеврита (боль в грудной клетке, усиливающаяся при глубоком дыхании, чиханье, кашле, одышка различной степени выраженности, непродуктивный кашель). Далее экссудативный плеврит (код по МБК-10: J90) манифестирует симптоматикой основного заболевания, так и определяется объемом выпота. По мере нарастания объема выпота нарастают и симптомы — больные жалуются на выраженную одышку и ощущение тяжести в боку. В случаях большого объёма выпота больные находятся в вынужденном сидячем положении или некоторые из них лежат на больном боку, уменьшая таким образом давление на средостение. При экссудативном плеврите появляется общие симптомы в виде слабости, потливости, потери аппетита, фебрильной температуре тела (ознобы при эмпиеме плевры).
Появляются гемодинамические нарушения, обусловленные гиповентиляцией, развившиеся из-за вазоконстрикции в спавшемся легком, а также смещением средостения к здоровому легкому с его компрессией. У пациентов регистрируется выраженная тахикардия и быстро прогрессирующая артериальная гипотензия с нарастанием симптомов тканевой гипоксии. При выпоте, сочетающемся с ателектазом/пневмоциррозом – смещение происходит в сторону поражения. Аускультативно определяется резко ослабленное везикулярное дыхание над областью экссудата, в ряде случаев может вообще не прослушиваться; при большом объеме выпота на фоне сильного сдавливания легкого может выслушиваться бронхиальное приглушенное дыхание. При осмотре — расширение и незначительное выбухание межреберных промежутков. Нижний легочной край неподвижен. Над выпотом — тупой перкуторный звук.
Гнойный плеврит в развернутой фазе определяется преимущественно симптомами гнойно-резорбтивной лихорадки. Степень их выраженности и тяжесть состояния больного варьирует от умеренно выраженных до крайне тяжелых. При этом симптоматика не всегда коррелирует строго с размерами полости эмпиемы и объемом гноя. Как правило, на фоне нарастания интоксикации развиваются нарушения функции сердечно-сосудистой системы, печени/почек, которые при отсутствии адекватного/своевременного лечения могут проявляться органическими изменениями в них, характерными для септического состояния. Гнойно-резорбтивная лихорадка по мере прогрессирования постепенно переходит в истощение, нарастают водно-электролитные расстройства, что приводит к волемическим изменениям, снижению мышечной массы и похуданию. Больные становятся апатичными и вялыми, снижается реактивность организма, возникают риски тромбообразования.
Причины
Причины, способствующие развитию плеврита, принято делить на воспалительные (асептические) и инфекционные. К последней категории можно отнести следующие факторы:
- инфекции бактериального характера (стафилококк, пневмококк);
- сифилис и брюшной тиф;
- проникновение внутрь опасных грибков (кандидоз, бластомикоз);
- туберкулез и туляремия;
- полученные травмы в области грудины;
- операционные или хирургические вмешательства.
К воспалительным факторам неинфекционного характера можно отнести:
- Метастазы, проникающие в ткань плевры, что чаще всего бывает при раке легкого или груди.
- Наличие онкологических опухолей, разрастающихся в области плеврального листка.
- Перенесенный инфаркт.
- Серьезные диффузные поражения соединительной ткани (красная системная волчанка, васкулит).
Помимо таких очевидных причин, провоцирующих образование плеврита, этому заболеванию могут способствовать следующие обстоятельства:
- Регулярные стрессовые ситуации, в которых пребывает человек.
- Частое переутомление и неполноценное питание, в котором отсутствуют многие полезные и витаминные вещества.
- Гипокинезия.
- Сильная аллергическая реакция организма на прием того или иного лекарственного средства.
Причины и первые признаки заболевания
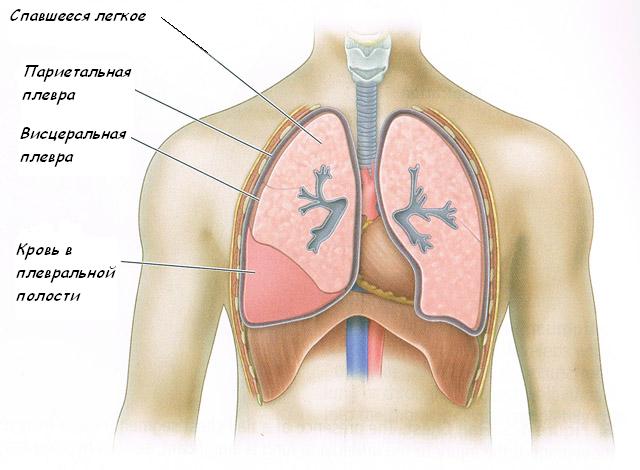
Грудная стенка изнутри и легкое покрыто плеврой. Внешне она выглядит как пленка. Та часть, что покрывает легкое, называется висцеральная плевра (висцеральный листок плевры), а грудную стенку — париетальная плевра (париетальный листок плевры). Между ними находится плевральная полость.
Рис. 1. Анатомическое строение плевры
В норме плевра вырабатывает и всасывает жидкость, количество которой — микроскопическое. А давление в плевральной полости — отрицательное.
При плеврите происходит либо усиленная выработка, либо замедленное всасывание жидкости. В результате жидкость скапливается в плевральной полости и возникают симптомы плеврита.
Плеврит появляется как осложнение каких-либо заболеваний, которые являются основными.
- Заболевания легкого: пневмония, туберкулез, рак легкого.
- Заболевания других органов и систем: ревматизм, системная красная волчанка, панкреатит, тромбоэмболия легочной артерии и другие.
- Травма, например, ушиб грудной стенки или перелом ребер.
Как отдельное заболевание выделяют эмпиему плевры (гнойный плеврит, или пиоторакс), когда основное заболевание может быть уже излечено, но гнойное воспаление плевры может сохраняться неделями и месяцами, а при хронизации процесса — годами.
Основная классификация
Очень важно точно знать, что такое плеврит, и какими признаками он характеризуется. Это скопление жидкости в плевральной области, и симптомы подобного состояния во многом зависят от ее количества
Если ее больше нормы, то доктора говорят об экссудативной форме болезни, которая в основном возникает в самом начале протекания патологии. Постепенно жидкость рассасывается, а на поверхности листков плевры образуются наложения из белка, участвующие в процессах свертывания крови.
Состав жидкости может быть различным. Его определяют при проведении плевральной пункции. Именно поэтому выпот может быть:
- серозный – прозрачная жидкость;
- серозно-фибринозный – с примесями фибрина;
- гнойный – содержит лейкоциты;
- гнилостный – с частичками распавшихся тканей;
- хилезный – содержит жир;
- геморрагический – с примесями крови.
Выпот в плевральной полости может перемещаться свободно или быть ограниченным между листками. В зависимости от расположения патологического очага различают:
- верхушечный;
- костальный;
- диафрагмальный;
- парамедиастинальный;
- смешанный.
Кроме того, выпот может быть односторонним или поражаются сразу оба легких. В зависимости от этого различается симптоматика и подбирается лечение.
Плеврит легких — что это такое; как лечить заболевание?
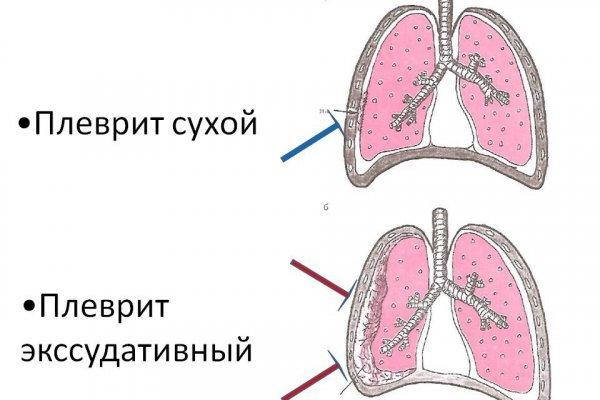
В организме здорового человека каждый день образуется 10–15 литров плевральной жидкости. Большая часть этой жидкости всасывается обратно в ткани, а 3–5 мл остается между листками плевры. Это небольшое количество жидкости играет важную роль — оно смазывает плевру при дыхании. Воспаление плевры с образованием на ней налета (фибрина) или избыточного скопления жидкости (экссудата) называют плевритом. Соответственно, в первом случае диагностируют сухой плеврит, а во втором — экссудативный, или выпотной. Сухой плеврит в современной медицинской практике считают начальной стадией выпотного.
Некоторые болезни практически не имеют независимую причину своего появления, а сопровождают другие тяжелые заболевания. К ним относится и плеврит: МКБ 10 (международная классификация болезней) причисляет его к группе симптомов и признаков других заболеваний, связанных с системами дыхания и кровообращения, наряду с асфиксией и задержкой дыхания.
Так как плеврит в большинстве случаев является вторичным заболеванием, то его лечение должно производиться комплексно вместе с устранением основной болезни. В противном случае терапия будет неэффективной и возможны повторные рецидивы.
Возможные заболевания
Патологические состояния обычно носят воспалительный/невоспалительный характер, полость заполнена жидкостью различного рода.
Среди содержимого, скапливаемого в полости, можно выделить:
- Кровь. Она может образоваться вследствие травмы в области грудной клетки. Если в плевральной полости появляется кровь, то такое состояние называют гемотораксом. Часто оно возникает после операции.
- Хилус (состояние хилоторакс). Хилус – это лимфа, которая имеет высокое содержание липидов. Хилоторакс возникает при закрытой травме в области грудной клетки, вследствие осложнения после операции, как результат туберкулеза, онкологических процессов. У новорожденных хилоторакс часто вызывает плевральный выпот.
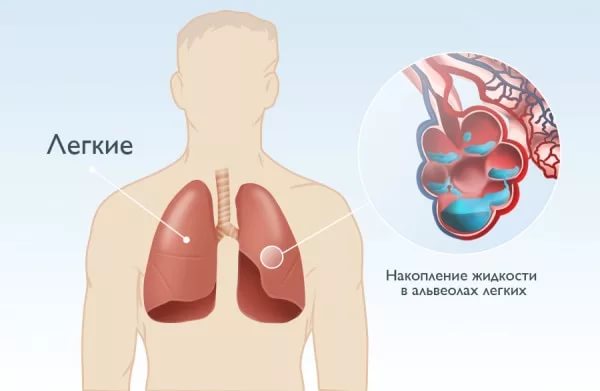
- Экссудат. Эта жидкость в плевральной полости носит воспалительный характер и образуется небольшими кровеносными сосудами в случае воспаления легких.
- Транссудат. Это отечная жидкость, которая носит невоспалительный характер и образуется как результат нарушения лимфообращения или кровообращения (при травмах, например, потере крови или ожогах, нефротическом синдроме). Состояние гидроторакс (наличие транссудата) является следствием цирроза печени, опухолей средостения, сердечной недостаточности и других патологий.
- Скопившийся гной, который образуется при воспалении непосредственно плевры (эмпиема плевры, гнойный плеврит). Образуется как результат травмы грудины, хронических и острых воспалительных процессов, протекающих в легких, а также инфекционных и опухолевых процессов. Требует немедленного лечения.
Выявление в грудине патологических изменений, а также наличие симптомов (кашель, боли, нарушение дыхания, посинение пальцев, ночная потливость и др.) требуют срочной госпитализации.
Определение характера накопившейся жидкости проходит посредством рентгенологического исследования и пункции для выявления локализации жидкости и назначения курса лечения.
Причины возникновения жидкости могут быть такие:
- Воспалительные заболевания;
- Сердечная недостаточность;
- Травмы грудины;
- Онкология (в этом случае диагноз подтверждается при проведении специального исследования на наличие перстневидных клеток).
Цена
В столице минимальная цена УЗИ – 330 рублей за одну плевральную полость. В Московской области средняя стоимость равна 1250 руб. Бесплатно обследуют пациентов стационара пульмонологии, а также в государственных поликлиниках, если на руках есть направление врача и оформлена страховка «ОМС».
Ультразвук безопасен в любом возрасте, включая младенцев, беременных женщин, детей внутри матки. Плевру обследуют по показаниям. При правильной методике проведения УЗИ обнаружатся любые отклонения от нормы. Но врач для постановки диагноза изучает протокол сонографии совместно с оценкой симптомов, лабораторных анализов, других инструментальных исследований.
Методы лечения плеврита
Как уже было описано выше, лечение плеврита зависит от его формы. Но первоначальные действия устранения заболевания направлены на облегчение симптоматики и ликвидацию фактора, которое и вызвало представленное заболевание.
Особенности консервативного лечения
Последствия, вызванные пневмонией, принимают лечение в виде антибиотикотерапии. Здесь назначаются нестероидные противовоспалительные и глюкокортикостероидные препараты. Сухой плеврит всегда проводится лечением антибиотиками. Главную роль в лечении составляют антигистаминные препараты и обезболивающие, которые быстро устранят неприятные симптомы в виде болевого синдрома. Если наблюдаются сильные приступы кашля, врач может назначить противокашлевые препараты. Запрещается самостоятельное лечение плеврита антибиотиками, поскольку можно только усугубить ситуацию. Также при сухой форме заболевания ни в коем случае не допускается использование отхаркивающих средств, поскольку мокроты в этом случае нет, а, значит, приступы кашля приведут к усилению болевых ощущений.
Туберкулезный плеврит подлежит приему антибиотиков таких, как рифампицин, изониазид, стрептомицин. Прием представленных медикаментов должен осуществляться только по назначению врача с длительностью до полного выздоровления.
Что же касается лечения экссудативной формы плеврита, то здесь все несколько сложнее. Для начала больного оформляют в стационаре в пульмонологическом отделении. Начало лечения заключается в проведении пункции, поскольку по результатам анализов жидкости необходимо определить причину заболевания. В случае обнаружения туберкулеза у больного его переводят в отделение для туберкулезных больных. Если же причина заключается в онкологии – лечат онкологию в отделении для больных с онкологическими воспалениями.
Следует также отметить, что пункция представляет собой не только метод для выявления причины, но и в качестве самостоятельного лечения. То есть больному с экссудативным плевритом удаление жидкости предстоит проходить в обязательном порядке, поскольку при больших количествах она может повлечь образование спаек. Эта процедура проводится под местной анестезией и не один раз, потому как в некоторых случаях образование жидкости можно диагностировать уже через 5 дней после первой пункции. Здесь также проводится антибиотикотерапия в зависимости от формы и течения заболевания.
Лечение плеврита легких народными методами
Плеврит легких и лечение народными методами – довольно опасное занятие, поскольку может привести к тяжелейшим осложнениям. Такие способы лечения можно использовать в качестве дополнительных, но не основных. Также рекомендуется советоваться с врачами при использовании определенного, выбранного вами рецепта. В силу различных форм и особенностей «несовпадение» может быть чревато возникновением каких-либо осложнений.
Специалисты же утверждают, что лечение народными методами плеврита легких можно проводить только, если заболевание находится в сухой форме. Экссудативный плеврит чаще всего подлежит пункции. Даже опытные врачи не рискуют использовать только антибиотикотерапию в качестве основного лечения.
К методам народного лечения можно отнести:
Используйте для приема внутрь смесь из меда и сока лука, смешанных в пропорции 1:1. Принимать состав следует дважды в день перед едой в количестве не более одной столовой ложки. Также можно воспользоваться вместо сока лука соком черной редьки. Инструкция по применению остается той же.
Воспользуйтесь настойкой, которая включает спирт и корень переступня. Здесь смешиваются 4 столовые ложки измельченного компонента с полулитром спирта. Состав отправляют в темном сосуде и в теплое место для настаивания в течение 10 дней. Затем принимают трижды в день по чайной ложке, после чего настойку запивают молоком в обязательном порядке.
В качестве наружного применения можете воспользоваться оливковым маслом. Натирайте пораженную сторону легкого и укутывайтесь шерстяным одеялом
Внимание! Этот метод используют только после консультации у врача, потому как прогревание при плеврите может привести к увеличению жидкости.
В качестве народных средств для лечения плеврита регулярно делайте массаж у опытного специалиста. Не забывайте про регулярные прогулки. Но описанные методы нельзя использовать на стадии обострения заболевания. Это чревато дополнительными переохлаждениями и, как следствие, осложнениями.
Факторы риска
Небольшой выпот в плевральной полости накапливается по причине протекания патологических процессов в кровеносной и лимфатической системах. К ним нужно отнести такие нарушения, как повышение выработки определенных веществ и недостаточность их выведения.
Основным фактором риска становится длительное пребывание пациента в стационаре, что предполагает постоянный постельный режим. Более чем у 10 % пациентов наблюдается накопление жидкости в плевральной полости. Кроме того, риск образования выпота проявляется в качестве осложнений при таких патологиях, как:
- продолжительное нарушение функционирования легких;
- воспалительные процессы;
- лейкоз и мезотелиома;
- злокачественные новообразования;
- послеоперационное состояние;
- ВИЧ-инфекция.
Своевременное выявление причины и правильно проведенное лечение способно спровоцировать активизацию чрезмерного увеличения количества жидкости в плевральной полости.
Виды плеврита
Классификация плеврита производится следующим образом:
По характеру воспаления:
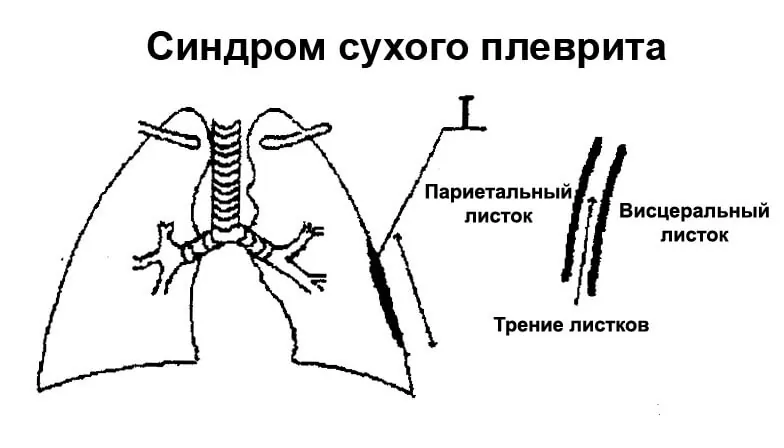
Сухой (фибринозный) плеврит – характеризуется оседанием на плевре высокомолекулярного белка плазмы крови – фибрина, при этом экссудата остается в минимальном количестве. Фибрин представляет собой клейкие нити, присутствие которых при минимальной жидкости усиливают трение листков плевры, а соответственно и легких друг о друга. Это приводит к болевым ощущениям. Многие специалисты выделяют сухой плеврит в качестве первой стадии развития данной патологии, после которой развивается экссудативный плеврит.
Экссудативный (выпотной) плеврит – характеризуется значительным количеством экссудата в плевральной полости, что приводит к избыточному давлению на располагающиеся рядом ткани и органы. Экссудативный плеврит сопровождается увеличением поражаемой площади воспалительным процессом, снижением активности ферментов, участвующих в расщеплении фибриновых нитей, формированием плевральных карманов, в которых со временем может скапливаться гной. Кроме того, нарушается отток лимфы, а обильное количество выпота способствует уменьшению жизненного объема легкого, из-за чего может сформироваться дыхательная недостаточность.
По этиологии:
1. Инфекционные, которые могут быть:
- Бактериальный (стафилококковый, пневмококковый, стрептококковый и другие);
- Грибковый (кандидозный, актиномикозный и другие);
- Паразитарный (при амебиазе, парагониазе, эхинококкозе и другие);
- Туберкулезный – характеризуется медленным течением с симптомами общей интоксикации организма, кашлем, выпотом с содержанием большого количества лимфоцитов, а иногда и характерным творожистым гноем.
2. Неинфекционные (асептические):
- Травматические – обусловленные значительным кровоизлиянием при травмировании органов грудной клетки, что приводит к скоплению крови в плевральной полости (гемоторакс). Далее, свернувшаяся кровь, при отсутствии нагноения, в сочетании с соединительной тканью начинает образовывать толстые шварты, которые ограничивают функционирование легкого. Стоит заметить, что при небольшом гемотораксе кровь обычно рассасывается в плевральной жидкости и особого вреда нанести не успевает. При большом гемотораксе и тяжелой травме грудной стенки и легкого кровь в плевральной полости свертывается (свернувшийся гемоторакс). В дальнейшем, если не происходит нагноеине, массивный сгусток подвергается организации соединительной тканью, в результате чего формируются толстые шварты, ограничиваю¬щие функцию легкого.
- Опухолевые;
- Ферментативные;
- Обусловленные системными заболеваниями;
- Обусловленные другими заболеваниями – уремией, инфаркте легкого, асбестозе и другие.
3. Смешанные.
4. Идиопатические (причина патология не выявлена).
По патогенезу:
- Инфекционный;
- Инфекционно-аллергический;
- Аллергический и аутоиммунный;
- Токсико-аллергический;
- Токсический.
По распространению:
- Диффузный (тотальный);
- Отграниченный (осумкованный) – развитие происходит за счет фиброзного склеивания, а после сращения плевральных листков на границах жидкого выпота, из-за чего формируется так называемый карман, который обычно располагается в нижних частях плевры.
По характеру выпота:
- фибринозный – характеризуется минимальным количеством экссудата с оседанием на плевре фибрина;
- серозный – характеризуется минимальным количеством экссудата без оседания на плевре фибрина;
- серозно-гнойный – характеризуется серозно-гнойным выпотом;
- гнойный (эмпиема плевры) – характеризуется скоплением между плевральными листками гнойного экссудата, что сопровождается симптомами интоксикации организма и наличием угрозы для жизни человека. Развитие обычно происходит на фоне поражения организма инфекцией на фоне снижения реактивности иммунной системы, или же при самопроизвольном вскрытии абсцесса из легкого в область плевры.
- геморрагический — характеризуется экссудатом с примесью крови, что обычно развивается при туберкулезе, инфаркте легкого, панкреатите, карциноматозе плевры;
- хиллезный (хилоторакс) – характеризуется обильным количеством экссудата, по внешнему виду напоминающего молоко, что связано с примесью в экссудате лимфы (хилюса);
- холестериновый – характеризуется наличием в выпоте холестериновых кристаллов;
- эозинофильный – в выпоте преобладают эозинофилы.
По образованию:
- Первичный – развитие болезни происходит самостоятельно, без других патологий;
- Вторичный – развитие болезни происходит в последствии иных заболеваний (пневмонии, бронхита, трахеита, злокачественных новообразований), различных патологий, воспалительных процессов в соседних с плеврой тканях и т.д.
2 Основные свойства плевры и плевральной полости
Плевральная полость в норме представлена узкой щелью между листками плевры. Так как она герметично замкнута и содержит незначительное количество серозной жидкости, легкие «притянуты» к внутренней поверхности грудной клетки отрицательным давлением.
Плевра, особенно пристеночная, содержит большое количество нервных окончаний. Сама легочная ткань болевых рецепторов не имеет. Поэтому практически любой патологический процесс в легких протекает безболезненно. Если появляется боль, это свидетельствует о вовлечении плевры. Характерным признаком поражения плевры служит ответ боли на дыхание. Она может усиливаться во время вдоха или выдоха и проходить при дыхательной паузе.
Еще одним важным свойством плевры является то, что она вырабатывает жидкость, которая служит смазкой между листками плевры и облегчает скольжение. В норме ее 15–25 мл. Особенность строения плевры такова, что если листки плевры раздражены патологическим процессом, происходит рефлекторное увеличение выработки жидкости. Большее количество жидкости «разводит» в стороны листки плевры и еще больше облегчает трение. Проблема в том, что избыток жидкости может «поджать» легкое, мешая ему расправиться во время вдоха.