Невынашивание беременности: первичное и привычное. почему происходит самопроизвольное прерывание беременности
Содержание:
Если вы работаете на вредном производстве
На самом деле, нет качественных исследований, которые выявили бы достоверную связь воздействия химических веществ и неудачной беременности, но, если рассуждать логически, конечно же, это возможно.
Все зависит от самого вещества, его количества и длительности контакта с ним (например, можно работать маляром и дышать краской 24/7, а можно красить окно и находиться всего 1–2 часа на открытом воздухе, практически ничего не вдыхая).
Химические вещества, которые были связаны со спорадической спонтанной потерей беременности, включают анестезирующие газы (закись азота), мышьяк, анилиновые красители, бензол, этиленоксид, формальдегид, хлорорганические пестициды, свинец, ртуть и кадмий.
Поэтому если ваша профессия сопряжена с подобными «вредностями» на производстве, следует избегать контакта с этими веществами на время самой беременности и желательно даже на этапе попыток зачатия.
Генетические причины
Примерно в одном из десяти случаев процесс вынашивания прерывается вследствие хромосомных нарушений плода. Говоря иначе, плод обладает генетическими аномалиями, которые угрожают жизнеспособности ребенка после рождения. На присутствие таких аномалий организм реагирует самопроизвольным прерыванием беременности – в некотором роде это можно назвать природным естественным отбором.
Генетические нарушения и связанные с ними самопроизвольные аборты зачастую случаются у женщин, у которых в роду уже были случаи выкидышей, врожденных пороков у детей и прочих расстройств.
Достаточно полезную информацию о наличии аномалий можно получить, исследуя цитогенетику изъятого после самопроизвольного прерывания плодного яйца. А для того, чтобы определить, послужила ли генетика главным фактором выкидыша, нужно исследовать кариотип планирующей пары. Если в кариотипе доктор обнаружит несоответствие, то такой паре рекомендуется проконсультироваться у специалиста по генетике. Даже нарушенный кариотип только одного из родителей увеличивает опасность развития генетических расстройств во много раз. В таких случаях доктор советует обязательно проходить перинатальные исследования, в которые входят биопсия хориона, амниоцентез и исследование пуповинной крови (кордоцентез).
Принципы лечения
Если мы знаем причину или причины неудачи беременности, вовремя и правильно их скорректируем, то это значительно повысит шанс на успешное вынашивание и рождение здорового малыша.
Врачи экспертного центра женского здоровья Института репродуктивной медицины REMEDI используют индивидуальный подход в диагностике и лечении невынашивания беременности в Москве.
- В первую очередь проводится Консультация по невынашиванию беременности. В процессе сбора анамнеза доктор оценивает факторы риска и дает рекомендации по обследованию и подготовке к наступлению беременности. Назначается комплексная диагностика, которая включает лабораторные, цитологические, инструментальные и другие необходимые методы.
- Следующий этап – лечение перед отменой контрацепции:
- Улучшение показателей спермы партнера;
- Противовоспалительное лечение, в том числе антибиотикотерапия;
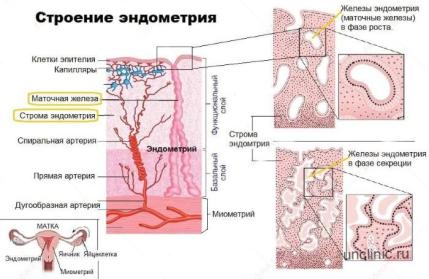
- Нормализация роста эндометрия (гормонотерапия, физиотерапия);
- Коррекция генетических и приобретенных факторов тромбофилии, иммуноглобулинотерапия.
При лечении врачи нашей клиники используют только принципы доказательной медицины. При разработке программы лечения учитываются особенности организма каждого пациента. План лечения составляется индивидуально в зависимости от результатов обследования пары.
Анатомические причины
Иногда развитие ребенка останавливается из-за наличия анатомических проблем в организме женщины, которыми могут быть:
- Истмико-цервикальная недостаточность. Проблема заключается в слабости шейки матки, что приводит к неспособности удержать плод, когда он начинает активно набирать вес. Выкидыши по этой причине возникают уже во втором триместре, а для сохранения таких беременностей будущую маму кладут в стационар вплоть до самих родов.
- Неправильная форма матки. Наличие внутриматочной перегородки или изменение формы матки может помешать внутриутробному развитию малыша или процессу имплантации оплодотворенной яйцеклетки.
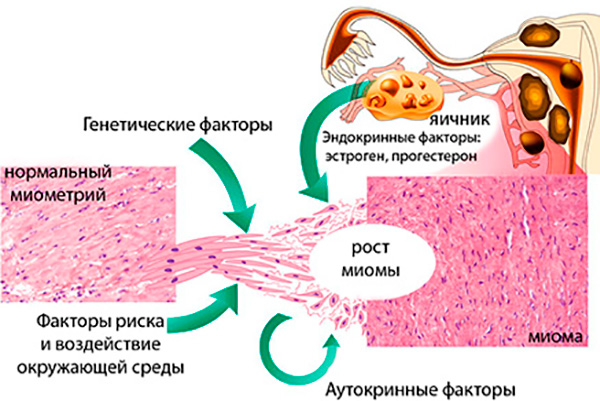
- Наличие опухолей. Миома матки занимает значительный процент среди факторов самопроизвольного прерывания. Риск возрастает, если опухоль расположена близко к плаценте.
Для нормального развития ребенка необходимы определенные условия — здоровье половых органов, правильная работа репродуктивной системы, необходимые изменения гормонального фона.
Какие признаки сигнализируют об угрозе выкидыша
После проведения соответствующего лечения и с началом новой беременности женщине следует более внимательно прислушиваться к собственному организму. Это вовсе не значит, что ей нужно постоянно беспокоиться о возможных проблемах, но своевременное выявление опасных признаков может помочь сохранить ребенка в случае угрозы.
Характерным симптомом угрозы выкидыша является появление кровянистых выделений. Кровотечение из влагалища при самопроизвольном прерывании беременности обычно начинается внезапно. В некоторых случаях ему предшествуют тянущие боли в нижних отделах живота. Эти болезненные ощущения напоминают те же, что появляются перед менструацией.
Помимо выделения крови из половых путей опасными считаются следующие признаки:слабость во всем организме, общее недомогание, резкое уменьшение тошноты, которая присутствовала до этого, повышение температуры, сильная эмоциональная напряженность.
Однако стоит помнить, что не все случаи возникновения кровянистых выделений на начальных сроках заканчиваются невынашиванием. Если у женщины появились какие-либо выделения из влагалища, ей нужно как можно скорее обратиться к врачу. Только специалист сможет провести необходимое обследование, определив при этом состояние плода, наличие раскрытия маточной шейки, и назначить правильное лечение, которое поможет сохранить беременность.
Если кровянистые выделения из половых путей были обнаружены в стационаре, в первую очередь проводится вагинальное исследование. В том случае, если перед этим выкидыш происходил лишь единожды и в первом триместре, то исследование должно проводиться неглубокое. Если же выкидыш произошел во втором триместре или у женщины случилось более двух самопроизвольных прерываний беременности, показано полное обследование.
Помните, что беременность пройдет благоприятно только в том случае, если вы будете искренне верить в её счастливый исход. Появление двух долгожданных полосок на тесте – это лишь начало. Ровное течение всей беременности будет зависеть лишь от вашего эмоционального здоровья, поэтому старайтесь меньше переживать. Будьте внимательны ко всем знакам своего организма и не забывайте чаще наблюдаться у врача, ведь дети являются нашим светлым будущим, вносящим радость в серую повседневность и наглядно показывающим, что забота о них с самого зачатия – и есть самое настоящее счастье.
Рекомендуем к просмотру: Угроза невынашивания беременности
Советуем почитать: Как миома матки влияет на зачатие и беремнность
Автор
Mama66.ru
Редакция портала Mama66.ru
Поделиться
Причины невынашивания беременности
Невынашивание, как правило, – это единственный случай в жизни женщины. Почему же происходит досрочное прерывание гестации? Причин для невынашивания беременности достаточно много, среди них первое место занимают мутации генов.
Причины:
- Генетические. Генная или хромосомная мутация, которая ведет к тому, что эмбрион не жизнеспособен. К этим причинам относятся триплоидии, тетраплоидии, когда в клетках организма вместо двух хромосом – три или четыре. Это приводит к тому, что беременность прекращает развиваться на этапе имплантации или быстро прерывается на сроке –5 недель. Иногда женщина даже не знает, что она беременна – менструация приходит несколько позже и более обильно. Как правило, так происходит однократно и женщина в ближайшем будущем рожает здорового малыша.
- Бывает так, что женщина сама является носителем хромосомных нарушений, например сбалансированная хромосомная транслокация, при этом она абсолютно здоровый человек. Когда женщина-носитель беременеет, генетическая информация передается эмбриону, и он становится нежизнеспособным. В таких случаях самовольное прерывание может стать привычным.
- Воспалительные заболевания органов малого таза, причем как неспецифические инфекции, так и заболевания передающиеся половым путем (хламидиоз. гонорея, трихомониаз и т. д.). Бактериальный вагиноз – не приводит к невынашиванию беременности. Скорее всего, в этом случае беременность не наступит вовсе, так как нет благоприятных факторов для продвижения сперматозоидов.
- Эндокринные нарушения.
- Маточный фактор, например, при двурогой матке беременная нуждается в более тщательном обследовании и наблюдении. К этой группе причин относятся аномалии строения матки, наличие рубцов и истмико-цервикальная недостаточность. После 20 недель начинается критический период для женщин с рубцом на матке. В это время происходит активный рост мышц маки и рубец истончается. В этом случае нужно делать регулярное УЗИ. При выраженном истончении приходится прибегать к искусственному аборту, чтобы не было разрыва и кровотечения. При планировании беременности, благодаря диагностике и обследованию, таких осложнений чаще всего удается избежать.
- Мутации системы гемостаза. Мутации бывают у всех людей – это нормальное состояние нашего генома. Но после зачатия, стимуляции в протоколах ЭКО, эндокринных нарушениях мутации в системе гемостаза приводят к тому, что кровь сгущается. В норме сгущение крови происходит и при беременности (уровень прогестерона и эстрогенов повышается), но под действием мутации может нарушаться маточно-плацентарный кровоток и беременность перестает развиваться. Встречаются полиморфозы генов – комбинации мутаций, которые также являются угрозой прерывания беременности.
- Самой угрожающей является Лейденовская мутация – мутация фактора V. Если мутация гена гетерозиготная, то медикаментозно скорректировать нарушение гемостаза проще, если гомозиготная, то она точно проявиться и определенно требует подготовки в течение нескольких месяцев до наступления зачатия.
- Иммунологический фактор. Чаще всего он вытекает из воспалительных заболеваний органов малого таза. В этом случае, при наличии хронического эндометрита, который может никак себя не проявлять, изменяется иммунный ответ. При наступлении беременности иммунная система подвергается угнетению. Это необходимо для свершения процесса имплантации, иначе эмбрион будет отторгнут организмом, как чужеродное тело. При чрезмерном иммунном ответе прикрепление эмбриона либо не происходит, либо наступает прерывание беременности на раннем сроке.
- Аутоиммунные заболевания. Среди них самым типичным является антифосфолипидный синдром. При этом синдроме происходит выработка антител к веществам – фосфолипидам, которые находятся на поверхности сосудистой стенки. Это один из вариантов неадекватного иммунного ответа. Диагноз истинный антифосфолипидный синдром по статистике встречается редко. Присутствие в крови антифосфолипидных антител может быть приходящим.
Необходимые исследования при невынашивании
Для каждой пациентки доктор определяет необходимое обследование с учетом данных анамнеза и имеющихся результатов предыдущего обследования.
- Исследование крови на сифилис (РВ), СПИД, гепатиты 1 раз в год. Стандартная биохимия крови, сахар крови.
- Измерение ректальной температуры в течение 2-3 месяцев. (БТ)
- Исследование крови на половые гормоны на 5-7 день цикла: gролактин, ДГА, ДГА-сульфат (7,22 дни цикла), 17-ОП, тестостерон, ТТГ, Т4-свободный. При необходимости сдаются ЛГ, ФСГ, эстрадиол. Если в анализах есть отклонения, то они обязательно повторяются через цикл.
- УЗ-мониторингна 5-7 (оценка анатомии матки, шейки и придатков, функционального состояния эндометрия и яичников) и 21-24 дни цикла (оценка состояния эндометрия, наличие желтого тела).
- Мазок на флору из влагалища, цервикального канала, уретры.
- Посев содержимого влагалища и цервикального канала на флору, микроскопия мазка по Граму из влагалища и цервикального канала.
- ПЦР-диагностика на инфекции из цервикального канала (хламидии, уреаплазма, микоплазма, ВПГ, ЦМВ).
- Кровь методом ИФА (качественный анализ — наличие Ig G и отсутствие Ig M, при спорных ситуациях с титрами Ig M и Ig G) на ЦМВ, ВПГ, краснуху, токсоплазмоз, листериоз.
- Если есть необходимость культуральная диагностика инфекций.
- Исследование на вирусурию в осадке мочи (РНИФ).
- Биопсия эндометрия на 7-8 день цикла с последующим гистологическим исследованием, ПЦР-диагностикой и бактериологическим исследованием материала из полости матки.
- Гистохимия лимфоцитов крови.
- Гемостазиограмма (АЧТВ, коалиновое время, тест Расселя с разведением, протромбиновое время с разведением, ингибитор VIII фактора, антитромбин III).
- Определение уровня гомоцистеина в крови.
- Волчаночный антикоагулянт (ВА) двукратно с интервалом 6-8 недель.
- Кровь на анти-ХГЧ антитела методом ИФА.
- Антикардиолипиновые (aCL) антитела класса G и M в среднем или высоком титре стандартизированным ИФА методом для измерения ß2-гликопротеин зависимых антикардиолипиновых антител, дважды с интервалом 6-8 недель.
- Антифосфатидилсериновые (aPS) антитела класса G и M, дважды с интервалом 6-8 недель.
- HLA-типирование.
- Эмбриотоксические факторы.
- Иммунный статус (субпопуляционный анализ Т-клеточного звена иммунитета с определением активированных NK клеток – CD56+? CD16+).
- Интерфероновый статус c определением индивидуальной чувствительности лимфоцитов к индукторам интерферона. (читайте: интерфероновый и иммунный статус)
- Определение уровней провоспалительных цитокинов в периферической крови и/или отделяемом цервикального канала.
- Консультация мужа андрологом, при необходимости спермограмма.
- Консультация пары генетиком, (оценка генетического риска).
- При необходимости — генетическое обследование пары (кариотипирование).
- Цитогенетический анализ абортуса, а также определение кариотипа плода в случаях мертворождения или неонатальной гибели плода.
- Расширенная кольпоскопия, мазки на онкоцитологию (РАРР-тест). При необходимости обследование на ВПЧ методом ПЦР. Если есть изменения по данным онкоцитологии биопсия шейки матки. По данным биопсии решается вопрос о прижигании шейки матки.
- Консультация терапевта.
- Консультация эндокринологом (диагностика патологии щитовидной железы, выявление сахарного диабета).
- При выявлении внутриматочной патологии – гистероскопия и выскабливание стенок матки.
- При подозрении на непроходимость маточных труб, анатомические особенности, пороки развития гистеросальпингография.
- По показаниям лапароскопия.
Как невынашивание беременности зависит от возраста
Вероятность потери ранней беременности напрямую связана с возрастом. Наименьший риск наблюдается в 20–35 лет, и он стремительно увеличивается в возрасте 35–40 и старше. Эти данные основаны на крупных исследованиях с вовлечением сотен тысяч женщин, а не на отдельных частностях, которые встречаются нам в жизни.
История вашей подруги, которая родила здорового ребеночка в возрасте 42 лет, — это прекрасно. Я сама дочь 38-летней мамы и 40-летнего папы, но опыт моей мамы или опыт вашей подруги — это ничто в мире большой медицинской науки. Нам нужны тысячи таких женщин и сотни исследований, чтобы увидеть реальную картину, посчитать статистику и получить выверенные данные.
В последние полвека неукротимо растет численность женщин, которые откладывают беременность до возраста 30–35 лет и старше. Образование, карьера, желание найти стабильность и уверенность в отношениях, финансовую независимость — известные факторы, объясняющие эти тенденции.
Можно ли родить здорового ребенка и выносить без проблем после 35? Конечно можно! Но надо помнить, что скорость потери фолликулов стремительно возрастает после 35 лет. Женщины с истощенным запасом яйцеклеток могут продолжать регулярно овулировать, но имеют бесплодие из-за меньшего количества и худшего качества ооцитов, у них увеличивается частота самопроизвольных выкидышей.
С возрастом в яичниках «накапливается» окислительный стресс и нарушаются процессы созревания ооцитов. Яйцеклетки становятся худшего качества, они могут содержать дефектный хромосомный набор, который будет основным препятствием для получения качественного эмбриона. Такая беременность в большинстве случаев очень быстро самостоятельно прерывается.
Корреляция выкидышей с возрастом хорошо отражена в одном скандинавском исследовании:
- < 30 лет — вероятность выкидыша около 12%;
- 30–34 года — 15%;
- 35–39 лет — 25%;
- 40–44 года — 51%;
- ≥ 45 лет — 93%.
Ситуации в жизни бывают разными, но если есть возможность не откладывать вопрос беременности, воспользуйтесь ею.
В связи с вышеизложенным часто возникает вопрос, можно ли улучшить качество яйцеклеток. Нет, никаких действенных методов, которые могли бы значимо влиять на качество яйцеклеток, не существует. Есть много недейственных, которые оказывают отличный эффект плацебо и тянут уйму денег из семейного бюджета, но я очень надеюсь, что вы такой ерундой не занимаетесь.
Важно не курить, не злоупотреблять спиртным, не иметь ожирения. Но основное влияние на качество яйцеклеток оказывает возраст, и из 40-летней женщины вы не можете превратиться в 20-летнюю девушку, как бы нам всем этого не хотелось, к сожалению
Угроза невынашивания беременности
При угрозе прерывания беременности показана госпитализация в специализированное отделение. В случае невозможности госпитализации может быть организован «стационар на дому». Беременных с привычным Н.б. необходимо освободить от физической нагрузки; им должен предоставляться больничный лист на длительный срок. Комплекс лечебных мероприятий включает постельный режим, психотерапию, применение седативных (валериана, пустырник) и спазмолитических (но-шпа, папаверин, индометацин, магния сульфат и др.) средств. В I триместре беременности по показаниям проводят гормональную терапию (хорионический гонадотропин, туринал, микрофоллин, дексаметазон и др.), иммунотерапию аллогенными лимфоцитами мужа, с успехом могут быть использованы немедикаментозные методы терапии: иглорефлексотерапия, электроаналгезия, эндоназальная гальванизация. Во II и III триместре беременности при риске невынашивания беременности применяют средства, расслабляющие мускулатуру матки (магния сульфат, b-адреномиметики, индометацин), а также иглорефлексотерапию, электрорелаксацию матки, электрофорез магния на надлобковую область. Во II триместре беременности при привычном невынашивании беременности, обусловленном истмико-цервикальной недостаточностью, показано оперативное лечение (сужение внутреннего зева, реже ушивание наружного зева шейки матки).
Прогноз для плода при угрозе прерывания беременности определяется причиной невынашивания, степенью угрозы, сроком беременности.
Ведение беременности
https://youtube.com/watch?v=epzOtOVCx_g
Протокол ведения беременных без патологии является базовым и касается также беременных с хроническим невынашиванием. Тактика ведения последних заключается в дополнительных обследованиях с учетом установленных или заподозренных причин патологии.
Таким образом, при первом посещении гинеколога беременной и взятии ее на учет осуществляются тщательный сбор анамнеза, общий и гинекологический осмотр женщины, после чего назначаются УЗИ и лабораторные исследования в соответствии с базовым протоколом.
Если на этом этапе по результатам гемостазиограммы выявляется тромбофилия (если она не была диагностирована ранее), назначаются обследования с целью выяснения ее причины и проводится необходимое лечение.
Кроме того, исследуется уровень ТБГ (трофобластического глобулина) — маркер плацентарной недостаточности. Снижение его концентрации в 2-4 раза на 5 – 8-ой или 17 – 20-ой неделях свидетельствует о возможном риске самопроизвольного прерывания беременности.
При группе крови у женщины 0(I), а у ее партнераА(II) или В(III) дополнительно назначается анализ крови на определение иммунных групповых антител, а при резус-отрицательной крови у женщины и резус-положительной у партнера определяется наличие резус-антител в крови.
Обследования на более поздних сроках осуществляются с учетом рисков невынашивания.
На 15-20 неделях:
- целенаправленный осмотр шейки матки и ультразвуковое исследование для выявления симптомов истмико-цервикальной недостаточности; при ее наличии рекомендуется хирургическое лечение;
- при повышенном содержании лейкоцитов в мазках из влагалища и шейки матки рекомендуется бактериологическое исследование в виде ПЦР-диагностики, чтобы исключить наличие вируса простого герпеса, цитомегаловируса, хламидий, стрептококков группы “B”, уреаплазмы и др.;
- проведение тестирования альфа-Fp, бета-ХГ, Е3, позволяющее исключить у плода болезнь Дауна; с учетом анамнеза и возраста возможно проведение этого тестирования посредством амниоцентеза.
На 24 неделе:
- проводится тест на толерантность к глюкозе;
- для исключения угрозы невынашивания беременности из-за шейки матки осуществляется трансвагинальное УЗИ, а у женщин, относящихся к группе риска — ручное обследование шейки матки;
- исключение наличия грибковой инфекции, стрептококка и др. инфекционных возбудителей во влагалище и шейке матки, а у женщин из группы риска дополнительно определяются в мазке из канала шейки матки провоспалительные цитокины или гликопротеин фибронектин;
- оценка плодо-плацентарного и маточно-плацентарного кровотоков посредством допплерометрии.
На 28-32 неделях:
- определяется характер двигательной активности плода, а также контролируется сократительная деятельность матки;
- у женщин, относящихся к группе риска, оценивается состояние шейки матки с помощью трансвагинального УЗИ;
- при резус-отрицательной крови у женщины и отсутствии в ее крови антител осуществляется профилактика резус-сенсибилизации;
- повторный контроль гемостазиограммы;
- при наличии инфекции во влагалище проводится соответствующее лечение;
- определяются маркеры преждевременных родов — содержание провоспалительных цитокинов, фибронектина или/и IL-6 в цервикальной слизи, эстриола (в слюне), в крови — уровень кортикотропин-рилизинг-гормона;
- госпитализация в стационар, соответствующее лечение и проведение профилактики развития у плода респираторного дистресс-синдрома, у женщин группы риска — профилактика плацентарной недостаточности.
На 34-37 неделях:
- оцениваются сократительная функция матки и состояние плода посредством проведения токографии;
- проводятся анализы крови на сахар, общий белок и лейкоциты и анализ мочи; при повышенном содержании лейкоцитов в последней назначаются анализ мочи по Нечипоренко и ее бактериологическое исследование;
- по показаниям (см. выше) — исследование крови на наличие групповых и резус-антител;
- назначается гемостазиограмма;
- исследование мазков из влагалища; в случае превышения в их результатах нормы лейкоцитов проводятся ПЦР и бактериологическое исследование;
- на 37-й неделе — анализы крови на гепатиты “B” и ”C”, ВИЧ и RW.
Стандартные обследования при повторяющихся выкидышах
Мы предлагаем вам ознакомиться с перечнем основных обследований и анализов, назначаемых при привычном невынашивании беременности:
- консультация специалиста-генетика;
- УЗИ или магнитно-ядерная резонансная томография органов малого таза (по показаниям);
- эндоскопическое обследование маточной полости (гистероскопия);
- взятие крови на анализ гормонов (ЛГ, ФСГ, ТТГ, гормона прогестерона, тестостерона, щитовидной железы и т.д.);
- проверка состава крови на наличие таких инфекций, как герпес и цитомегаловирус;
- взятие мазка из половых органов для проверки на хламидии, уреаплазмы, микоплазмы;
- бактериологический анализ выделений из шейки матки;
- биопсия эндометрия матки с гистологическим и бактериологическим исследованием. Проводится с целью определения наличия бактериальной инфекции на 7-8 сутки менструального цикла;
- взятие крови на антиспермальные, антифософолипидные антитела, а также на антитела к прогестерону и ХГЧ;
- иммунологические исследования;
- определение скорости свертывания крови (коагулограмма);
- проверка крови на наследственную предрасположенность к тромбофилии.
В том случае, если причины привычного невынашивания беременности не были обнаружены даже после комплексного обследования, супругам не стоит терять надежду. По статистическим данным, в 65% всех известных случаев после нескольких выкидышей всё же наступает благополучно протекающая беременность. Для этого необходимо соблюдать все предписания врачей и не забывать про должный перерыв между предыдущей и последующей беременностями.
Полное физическое восстановление после самопроизвольного выкидыша происходит на сроке от нескольких недель до одного или двух месяцев (в зависимости от того, на каком именно сроке была прервана беременность). А вот для эмоциональной стабилизации порой требуется значительно больше времени.
Основные способы лечения
Обращение к квалифицированному и опытному специалисту – это залог будущего полноценного вынашивания. После проведения ряда обследований и выявления главной причины прерывания беременности, можно приступать к лечению.
В том случае, если у женщины или её супруга были выявлены врожденные генетические аномалии, специалист-генетик может посоветовать проведение процедуры ЭКО (экстракорпорального оплодотворения или, выражаясь более простым языком, искусственного оплодотворения в пробирке). При этом для оплодотворения будет использоваться донорская яйцеклетка или сперма (зависит от того, у кого именно из партнеров были обнаружены хромосомные нарушения).
Если у женщины имеют место аномалии в строении матки, лечение привычного невынашивания беременности будет заключаться в устранении структурных нарушений и пристальном наблюдении на протяжении всего периода беременности. При слабости мышечного кольца вокруг шейки матки, как правило, накладывается специальный шов. Эта процедура именуется «цервикальным секляжем» и проводится в самом начале беременности.
При недостаточном количестве в крови прогестерона (если у женщины был выявлен гормональный дисбаланс) врач обязан назначить применение аналогичных гормону препаратов – прогестинов. Одним из таких медикаментозных средств является Утрожестан. Он очень удобен в применении, так как может приниматься как внутрь, так и путем введения во влагалище. Вагинальный способ введения имеет больше преимуществ, так как местное всасывание обеспечивает более быстрое поступление прогестерона в маточный кровоток. Дозировку и курс лечения должен назначать только лечащий врач.
При выявлении иммунологических причин лечение привычного невынашивания беременности основано на применении небольших доз аспирина и других средств, которые способствуют разжижению крови. Такая же терапия назначается при тромбофилии.
Для лечения инфекций показано применение антибиотиков: офлоксина, доксициклина или вибромицина. Антибиотикотерапия должна назначаться обоим партнерам. Контрольное обследование на присутствие в организме вышеописанных возбудителей проводится через месяц после лечения.
Важно знать, что наблюдение беременной с привычным невынашиванием должно осуществляться каждую неделю, а при необходимости – чаще, с госпитализацией в стационар