Неврит слухового нерва
Содержание:
Образ жизни после операции
Врачи рекомендуют пациентам избегать после операции препаратов, активизирующих обмен веществ – пустырника, настойки женьшеня или элеутерококка, а также витаминов группы В. Данные о рецидиве из-за приёма витаминов группы В после лучевой терапии отсутствуют. При полном заживлении раны и восстановлении организма нет противопоказаний к ведению активного образа жизни и не нужна специальная диета. Пациент продолжает вести обычную жизнь и полностью адаптируется в социальном и бытовом плане.
https://youtube.com/watch?v=bSuDkWd2Ojg
При беспричинном головокружении и снижении слуха только справа либо слева, ушного шума необходимо обратиться к ЛОР-врачу или отоневрологу для первичного осмотра. Проведение тестов позволит установить причины возникновения данных симптомов и выявить невриному на ранних стадиях. При диагностировании невриномы головного мозга для дальнейшего лечения лучше узнать мнение и практикующего нейрохирурга, и радиохирурга.
Клиническая картина
Верхняя схема — расположение черепных нервов (обозначены слева) по отношению к отверстиям (обозначены справа), через которые они выходят из полости черепа. Нижняя схема — расположение тех же нервов, смещённых невриномой правого слухового нерва 1. Верхняя глазничная щель 2. Круглое отверстие 3. Овальное отверстие 4. Внутренний слуховой проход 5. Рваное отверстие 6. Канал подъязычного нерва
В типичных случаях первым симптомом невриномы является нарушение слуха или, реже, головокружение. Снижение слуха может быть единственным симптомом заболевания, особенно на начальных этапах. В первое время эти нарушения обычно проявляются признаками раздражения слуха на стороне опухоли: больные слышат различные шумы и звуки. Появление шумов обычно предшествует появлению других симптомов. Ощущение шума может прекращаться. Больные иногда долго не замечают ослабления слуха, особенно при отсутствии шума в ушах.
Головокружения у больных с невриномами слуховых нервов развиваются и нарастают постепенно. В ряде случаев они носят характер вестибулярных кризов, сопровождающихся тошнотой и рвотой. При объективном обследовании обнаруживают горизонтальный нистагм, более выраженный при взгляде в сторону опухоли. Кохлеарная (несущая слуховые импульсы) и вестибулярная части слухового нерва обычно поражаются одновременно. В некоторых случаях отмечается поражение лишь одной из частей нерва.
Следующим по времени возникновения симптомом являются парестезии и боли в половине лица на стороне опухоли. Боли обычно носят ноющий, тупой характер; в первый период болезни они могут временами усиливаться и затихать. Они являются результатом сдавления невриномой тройничного нерва, проходящего рядом со слуховым. Реже боли носят пароксизмальный характер и в первое время могут ошибочно приниматься за невралгию тройничного нерва или связываться с заболеваниями зубов. По мере того, как нарастает сдавление нерва растущим новообразованием, тригеминальные боли приобретают постоянный характер. Одновременно могут появиться боли в соответствующей половине затылка. Несмотря на сдавление опухолью тройничного нерва, упорные тригеминальные боли наблюдаются редко.
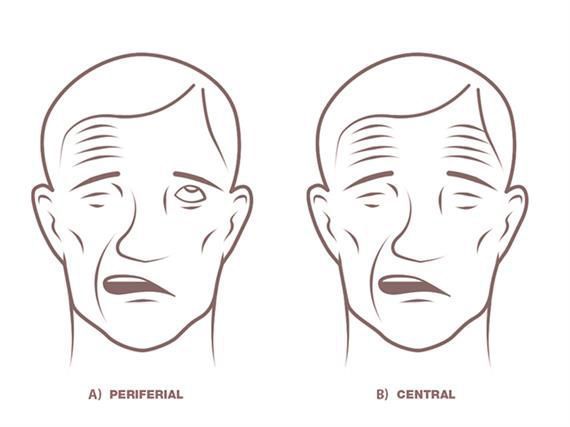
С поражением тройничного нерва также связывают угнетение роговичного рефлекса, слабость и атрофию жевательных мышц. Одновременно либо несколько позже появляются периферический парез лицевого и отводящего нервов на стороне опухоли. Раннее появление периферического пареза лицевого нерва наблюдается при невриномах, располагающихся во внутреннем слуховом проходе. Растущая опухоль встречает сопротивление костей слухового канала, что приводит к усиленному давлению на лицевой нерв. Клинически это сопровождается появлением пареза, потерей вкуса на передних двух третях языка и расстройствами слюноотделения.
Диплопия (двоение в глазах) за счёт поражения отводящего нерва первое время носит преходящий характер и только в дальнейшем становится стойкой.
Дальнейшее развёртывание клинической картины зависит от того, в каком направлении растёт опухоль.
При росте опухоли вверх и кзади возникают симптомы поражения мозжечка. При росте вниз и кзади присоединяются симптомы поражения языкоглоточного и блуждающего нервов (расстройства фонации, глотания, угнетение глоточного рефлекса, а также чувствительности на задней трети языка). В запущенных случаях могут появляться дизартрия, дисфагия, атрофия мышц соответствующей половины языка, парез добавочного нерва.
Несмотря на сдавление прилежащих отделов мозгового ствола и оттеснение его в противоположную сторону, проводниковые двигательные и чувствительные нарушения выражены слабо. Поражение пирамидной системы выражается в повышении рефлексов, появлении патологических стопных рефлексов на противоположной стороне. Выраженные парезы наблюдаются крайне редко.
Повышение внутричерепного давления является поздним симптомом заболевания. Как проявление внутричерепной гипертензии развивается застой сосков зрительных нервов. Вследствие давления на хиазму или зрительные тракты расширенного III желудочка возникают изменения полей зрения (битемпоральная или биназальная гемианопсия, скотомы). С появлением повышенного внутричерепного давления головная боль приобретает общий характер, сосредоточиваясь главным образом во лбу и затылке. К ней присоединяется рвота.
История изучения
Большинство специалистов согласны с утверждением основоположника американской нейрохирургии Х. Кушинга, что описанное в 1777 году Сендифортом (англ. Sandifort) после вскрытия новообразование являлось невриномой слухового нерва. Таким образом, впервые невринома слухового нерва была обнаружена во второй половине XVIII столетия.
Сендифорт описал плотную опухоль правого слухового нерва, сращённую со стволом мозга в месте выхода лицевого и преддверно-улиткового нервов. Он также отметил её распространение во внутренний слуховой проход височной кости. Сендифорт предположил, что именно это образование явилось причиной прижизненной глухоты.
Харви Кушинг — основоположник американской нейрохирургии, который внёс большой вклад в развитие хирургии неврином слуховых нервов
Патологию неврином слухового нерва исследовал французский патологоанатом XIX столетия Крювелье.
Шотландский физиолог и анатом Чарльз Белл в 1830 году впервые поставил прижизненный диагноз опухоли слухового нерва. У больного отмечались тригеминальная невралгия, утрата вкусовой чувствительности, частые головные боли, а также глухота. Через 1 год больной умер. На вскрытии была обнаружена кистозная опухоль мостомозжечкового угла, распространяющаяся в область внутреннего слухового прохода. Аутопсия подтвердила правильность диагноза Белла.
Уолтер Денди — пионер хирургии неврином слуховых нервов
Впервые оперативное удаление невриномы слухового нерва произвёл английский хирург Чарльз Балланс в 1894 году. Больной после операции прожил не менее 12 лет. Балланс удалил инкапсулированную опухоль мостомозжечкового угла. Клиническое описание свидетельствует о том, что опухоль являлась невриномой слухового нерва. У больного после оперативного вмешательства возникло осложнение, потребовавшее энуклеации глаза. Также было отмечено повреждение тройничного и лицевого нервов.
Большой вклад в лечение неврином слуховых нервов внёс Х. Кушинг. Первая его операция по удалению данного типа опухоли в 1906 году закончилась смертью больного. Кушинг пришёл к выводу, что с использованием хирургического инструментария начала XX столетия осуществить полное удаление невозможно. В связи с этим он начал производить частичное удаление опухоли. Вначале смертность после таких операций оставалась крайне высокой, достигая 40 % в течение 5 лет. Дальнейшие нововведения Кушинга позволили значительно улучшить результаты операций. Суммарно Кушингом было удалено 176 неврином слуховых нервов (в 13 случаях ему удалось достичь тотального удаления). Послеоперационная летальность составила 7,7 %.
В 1917 году бывший ученик Кушинга У. Денди продемонстрировал успешный случай тотального удаления опухоли. В течение 1917—1941 годов, используя односторонний субокципитальный доступ — удаление нижнебоковой части затылочной кости, Денди значительно усовершенствовал технику удаления. В последних 41 случае уровень летальности составил 2,4 %. До классических работ Кушинга и Денди уровень смертности больных у хирургов, которые брались за операции подобного рода, составлял около 75 %.
После внедрения шведским нейрохирургом Ларсом Лекселлом радиохирургии она стала широко использоваться в лечении неврином слуховых нервов.
Методы обнаружения невриномы
Записаться на диагностику акустической невриномы можно после обнаружения первых признаков. Однако редко в каких случаях пациенты сами находят у себя предпосылки образования опухоли. Всё начинается с посещения невролога и последующих процедур:
- аудиограмма – проверяется слух пациента, наиболее уязвимые области;
- электронистагмография – оценивается состояние нерва, который отвечает за работу вестибулярного аппарата;
- УЗИ, рентген и томография разного вида – визуализируется состояние головного мозга и окружающих тканей.
Врач собирает историю болезни, описание симптомов, наличие заболеваний у близких родственников. Обязательно проводят дифференциальную диагностику, которая помогает отличить акустическую невриному от других ушных и неврологических болезней.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Болезнь Ходжкина (лимфогранулематоз, злокачественная гранулема) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Техника проведения МРТ
Перед процедурой диагностики МРТ слухового нерва никакой предварительной подготовки не требуется. Пациент должен быть готов к пребыванию в замкнутой цилиндрической камере томографа на протяжении около получаса. При использовании контрастных веществ пациент должен быть исследован на предмет возникновения аллергических реакций на определенные вещества, вводимые внутривенно. В случае боязни замкнутого пространства больной принимает внутрь несколько таблеток успокоительных средств. На общую картину, получаемую при диагностировании, они не влияют. Противопоказаниями к применению МРТ могут являться имплантаты электронного характера, наподобие кардиостимуляторов или усилителей слуха. Также препятствием могут служить зубные протезы со значительным содержанием железа. После проведения процедуры пациент в течение нескольких часов получает на руки информацию, полученную при обследовании и ее расшифровку. Дальнейшую интерпретацию полученных данных и назначение соответствующего лечения должен делать врач, направивший пациента на обследование. Самостоятельное принятие решения о приеме тех или иных медпрепаратов недопустимо.
Online-консультации врачей
| Консультация генетика |
| Консультация онколога-маммолога |
| Консультация пульмонолога |
| Консультация эндокринолога |
| Консультация иммунолога |
| Консультация психоневролога |
| Консультация онколога |
| Консультация вертебролога |
| Консультация инфекциониста |
| Консультация анестезиолога |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация доктора-УЗИ |
| Консультация специалиста по лазерной косметологии |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Симптоматика
Острый неврит слухового нерва возникает внезапно на фоне полного благополучия и быстро прогрессирует. Болевые ощущения и прочие признаки воспаления у пациентов отсутствуют. При отоскопии патологических изменений не обнаруживают. Пробы с камертоном позволяют определить нарушение звуковосприятия.
Основные симптомы неврита слухового нерва:
- Снижение слуха — основной симптом патологии различной степени выраженности. Если патологию не лечить, то она начинает прогрессировать, и развивается полная глухота.
- Постоянный и интенсивный шум, гул, звон в ушах.
Если лечение начато своевременно, то прогноз заболевания благоприятный. У больных, имеющих серьезные вестибулярные расстройства и не обратившихся вовремя к врачу, развиваются необратимые изменения в органе слуха.
Хроническая форма заболевания развивается незаметно и протекает с периодами обострений и ремиссий. Хронический кохлеарный неврит проявляется следующими признаками:
- Шаткость походки, головокружение — непостоянные признаки патологии, связанные с воспалением преддверно-улиткового нерва.
- Невралгия — приступообразная боль в ушах, возникающая в результате механического повреждения структур слухового аппарата.
- Симптомы интоксикации: слабость, головокружение, тошнота, головная боль, бледность появляются, если причиной неврита является острое отравление.
- Гипертензия, «мушки перед глазами», головная боль возникают при наличии нарушения мозгового кровообращения.
- Гипертермия, насморк, кашель, боль в горле — признаки острой вирусной инфекции, течение которой осложнилось развитием кохлеарного неврита.
Лечение невриномы радиотерапией
Когда необходима радиотерапия?
не более 35 ммПоказания для проведения радиотерапии:
- невринома расположена в труднодоступном месте;
- опухоль расположена рядом с жизненно важными органами;
- возраст пациента превышает 60 лет;
- тяжелые формы болезней сердца;
- последняя стадия сахарного диабета;
- почечная недостаточность.
РадиотерапияСуть методаЭтапы проведения радиотерапии:
- выявляется месторасположение опухоли;
- фиксируется пациент;
- нацеливается луч;
- подбирается форма луча, которая соответствует форме новообразования;
- используется доза облучения, достаточная для повреждения аномальных клеток и сохранения здоровых.
Этапы подготовки к радиотерапии:
- неврологическое обследование;
- проведение рентгена, МРТ, КТ и другой диагностики;
- дополнительные анализы.
Основные радиотерапевтические установки:
- гамма-нож;
- кибер-нож;
- линейный медицинский ускоритель;
- протонный ускоритель.
Гамма-нож
Как проходит лечение?то место, где располагается опухольФакторы, которые учитываются при радиотерапии:
- расположение опухоли;
- форма новообразования;
- прилежащие здоровые ткани;
- соседствующие критические органы;
- общая нагрузка облучения.
Кибер-нож
рентгеновское излучениеЭлементы аппарата:
- кушетка для пациента;
- роботизированная установка с источником облучения;
- рентгеновские камеры и аппараты для контроля положения опухоли;
- компьютерная система контроля.
Как проходит лечение?
Линейные ускорители
устройство, формирующее пучок параллельных лучейНаиболее известные виды линейных ускорителей:
- Linac;
- Elekta Synergy;
- Varian Trilogy;
- Tomo Therapy.
Как проходит лечение?Режим облучения уточняет следующие моменты:
- необходимая доза радиации;
- количество и угол наклона лучей;
- диаметр и форма лучей.
Протонная терапия
Как проходит лечение?Этапы протонной терапии:
- Подготовка – изготовление индивидуальных механизмов крепления пациента к стулу или кушетке. Тип приспособления зависит от месторасположения невриномы.
- План лечения – в ходе этого этапа определяются доза облучения, форма и мощность пучков.
- Лечение – протонная терапия проводится сеансами, длительность которых зависит от размера невриномы.
Осложнения радиотерапиизудаПобочные явления, которые развиваются в раннем периоде:
- выпадение волос в области облучения;
- язвы на слизистой оболочке во рту;
- затруднение глотания;
- отсутствие аппетита;
- нарушение пищеварения;
- тошнота;
- диарея;
- нарушение мочеиспускания;
- отек в месте воздействия радиации;
- головные боли;
- слабая подвижность нижней челюсти;
- неприятный запах изо рта.
Помощь при осложнениях от радиотерапииПрепараты, уменьшающие воспаления и способствующие восстановлению кожи:
- метилурациловая мазь;
- мазь солкосерил;
- гель пантестин;
- облепиховое масло.
Рекомендации по режиму питания после радиотерапии:
- принимать пищу небольшими порциями — четыре – пять раз в день;
- продукты должны быть калорийными;
- при проблемах с глотанием нужно употреблять питательные смеси в виде напитков;
- питание должно быть сбалансированным и содержать в себе белки, жиры и углеводы в соотношении 1:1:4;
- следует употреблять большое количество жидкости (два с половиной – три литра в течение дня);
- питье следует разнообразить фруктовыми соками, чаем с молоком, травяными напитками;
- между приемами пищи употреблять йогурты, кефир, молоко.
куренияСвязь с врачом после радиотерапииСимптомы, при появлении которых необходимо обратится к врачу:
- признаки инфицирования (высокая температура, озноб, лихорадка);
- сохраняющиеся на протяжении двух дней после выписки тошнота и рвота;
- судороги;
- приступы нечувствительности;
- учащенное сердцебиение;
- головная и другие виды боли, не проходящие после приема обезболивающих препаратов.
Лечение
Лечение состоит либо в хирургическом удалении новообразования, либо в его облучении. В ряде случаев требует лишь динамического наблюдения. Прогноз во многом зависит от размеров опухоли. При небольших размерах её облучение на радиохирургических установках приводит к прекращению роста в 95 %. При микрохирургическом удалении в преобладающем количестве случаев новообразование удаётся удалить полностью. При этом имеется высокий риск утраты слуха на одно ухо, а также повреждения лицевого нерва. Послеоперационная летальность менее 1 %.
Показания к выбору метода лечения
Показания к хирургическому удалению
- Появление новых или нарастание существующих симптомов у молодых людей
- Увеличение размеров опухоли на контрольных снимках
- Продолженный рост после субтотального удаления у молодых пациентов
- Увеличение опухоли после радиохирургии
Показания для лучевой терапии или радиохирургии
- Увеличение опухолей малых или средних размеров у пожилых больных с нерезко выраженными симптомами
- Продолженный рост после субтотального удаления у пожилых больных
- Общесоматические заболевания, значительно увеличивающие риск операции
Показания для наблюдения
- Длительный анамнез нарушений слуха
- Слабо выраженные симптомы у пожилых пациентов
- Случайная находка при проведении компьютерной или магнитно-резонансной томографий
Хирургия
Выбор метода хирургического удаления зависит от целого ряда факторов, среди которых особо важными являются возраст больного, степень утраты слуха, размер опухоли и степень владения хирургом тем или иным оперативным доступом.
В настоящее время в хирургии неврином слуховых нервов используются 3 вида доступов: доступ к средней черепной ямке, транслабиринтный и субокципитальный доступы. Каждый из доступов имеет свои преимущества и недостатки.
При облучении опухоли не достигается её удаление. Однако в большинстве случаев данные методы лечения позволяют предотвратить дальнейший рост новообразования, избежать оперативного вмешательства (особо актуально у лиц с сопутствующими соматическими патологиями). При небольших размерах невриномы данные методы предпочтительнее хирургических.
Диагностика
Диагноз акустической невриномы ставится на основании тщательной клинической оценки, подробной истории болезни, идентификации характерных результатов и различных специализированных тестов. К таким тестам относятся:
- слуховые исследования;
- рентгенологические исследования;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- специализированный тест для оценки баланса (электронистагмография);
- исследование коротколатентных слуховых вызванных потенциалов.
МРТ использует магнитное поле и радиоволны для получения изображений поперечных сечений отдельных органов и тканей организма. Во время КТ-сканирования используются компьютер и рентген для создания пленки, показывающей изображения в разрезе определенных структур тканей. МРТ являются наиболее чувствительным исследованием для подтверждения наличия акустической невриномы.
Электронистагмографический тест оценивает баланс путем обнаружения ненормальных, непроизвольных движений глаз, состояния, известного как нистагм. Нистагм может возникнуть в результате осложнений внутреннего уха, вызванного невриномой.
Исследование коротколатентных слуховых вызванных потенциалов помогает исследовать слух и неврологические функции и взаимодействие, регистрируя реакцию мозга на определенные звуки. Поскольку невринома может нарушить нервный путь, который передает звук от уха к мозгу, положительный результат исследования может быть вызван этими опухолями.
Лечение невриномы хирургически
Когда нужна операция?
Случаи, когда необходима операция по удалению невриномы:
- рост опухоли после радиохирургии;
- увеличение размеров опухоли;
- появление новых или нарастание существующих симптомов.
Противопоказаниями к хирургическому лечению:
- возраст пациента старше 65 лет;
- тяжелое состояние больного;
- сердечно-сосудистые и другие патологии.
Как производится операция?
Показания к проведению операции:
- опухоль небольших размеров при отсутствии нарушения слуха;
- возраст пациента, до 60 лет;
- опухоль больших размеров (более 3,5 – 6 см).
Подготовка к операцииантибиотикиМетоды оперативного доступа:
- транслабиринтный доступ;
- ретросигмовидный (подзатылочный) доступ;
- поперечно-височный доступ (через среднюю черепную ямку).
Транслабиринтный способчасть височной кости в форме конусаРетросигмовидный методУдаление невриномы через среднюю черепную ямку
Реабилитация после операции
Последствия после операции по удалению невриномы:
- повышенная сухость глаз;
- проблемы с координацией;
- звон в ушах;
- онемение лица;
- головная боль;
- инфекция;
- кровотечение.
Восстановление после операцииповторного обострения патологииМероприятия по уходу за послеоперационной раной:
- систематически менять повязку;
- область разреза содержать в чистоте и сухости;
- воздерживаться в течение двух недель от мытья головы;
- исключить использование косметических средств для волос на протяжении месяца;
- воздерживаться три месяца от полетов на самолете.
Симптомы, после возникновения которых нужно обратиться в больницу:
- признаки инфекции (лихорадка, озноб);
- кровотечение и другие выделения из мест разреза;
- покраснение, опухание, боль в месте разреза;
- напряженность затылочных мышц;
- тошнота, рвота.
Рацион питаниявитаминомболгарский перец, шиповник, кивижирные кислотыПродукты, которые содержат незаменимые жирные кислоты:
- арахис, молочные продукты, бобовые и зерновые – содержат валин;
- говяжья печень, миндаль, кешью, куриное мясо – содержат изолейцин;
- бурый рис, орехи, куриное мясо, овес, чечевица – содержат лейцин;
- молочные продукты, яйца, бобовые – содержат треонин.
Продукты, которые нужно исключить в послеоперационный период:
- жирные сорта мяса;
- острое, соленное;
- шоколад, какао;
- кофе;
- капуста, кукуруза;
- грибы;
- семечки.