Лимфома ходжкина: почему возникает и насколько опасно заболевание?
Содержание:
Лечение лимфомы
затихание симптомовМетодами лечения лимфомы являются:
- Метод лучевой терапии — проводится у пациентов с первой стадией заболевания, без массивного поражения лимфатических узлов и без выраженных симптомов интоксикации.
- Химиотерапия – метод с применением специальных лекарственных средств, называемых противоопухолевыми средствами.
Комбинированный метод (сочетание химиотерапии и лучевой терапии) – проводится у больных со второй стадией лимфомы. Также рекомендуется пациентам с массивным поражением лимфатических узлов и выраженными симптомами интоксикации. На первом этапе проводят химиотерапию, которая может включать от 4 до 6 курсов.
Химиотерапия при лимфоме
то есть клетки ракацитостатикамикак и других методов, используемых в онкологиизатихание симптомов
|
|
|
|
|
Схема ABVD |
Применяется при вялотекущих (индолентных) формах с относительно благоприятным прогнозом. |
|
|
Схема BEACOPP |
Назначается при агрессивных формах с неблагоприятным прогнозом. |
|
Препараты при лимфоме
К основным цитостатикам, применяемым в лечении лимфомы, относятся:
- антибиотики – доксорубицин, амсакрин, идарубицин;
- алкилирующие препараты – циклофосфан, хлорамбуцил;
- антиметаболиты – метотрексат, меркаптопурин;
- гормоны – преднизолон.
Питание при лимфоме
диетыпитаниеТеории о питании для раковых больныхголоданиюбез контроля врачаглюкозысахар, мед, мучные изделияплохой аппетитВажность индивидуального подходаОбщие положения питания пациента при лимфомезамороженные котлеты в панировке, пельмени, пиццафаст-фудхот-доги, гамбургерысупы, пюре и другие блюда, для готовности которых их достаточно залить кипяткоммаргарина, пальмового масла
Прогноз и профилактика
Регулярные осмотры врача позволят контролировать процесс
Риск осложнений не означает, что пациент обречён на зарождение новых патологий, а лишь вероятность их развития. В целом ЛБЛ характеризуется благоприятным прогнозом, наиболее успешный результат достигается в возрасте от 1 года до 10 лет, выживаемость в течение 5 лет без рецидивов составляет около 80-90%. Несколько ниже этот показатель представлен для младенцев и подростков, хотя шансы всё равно остаются высокими.
Для пациентов в преклонном возрасте 5-летняя выживаемость составляет 30-40%. Женщины лучше поддаются лечению, поэтому мужской пол относится к негативному фактору прогноза. При уточнении прогноза учитывается наличие цитогенетических изменений и высокий уровень лейкоцитов, эти показатели снижают шансы на отсутствие рецидива.
Профилактических мер, предотвращающих ЛБЛ не существует, так как точной причины зарождения опухоли не выяснено. Рекомендуется избегать радиоактивного излучения, поддерживать состояние иммунитета на должном уровне во избежания развития инфекций, способных спровоцировать ЛБЛ.
Каким должно быть питание больного
Во время прохождения лечебного курса питание пациента должно быть достаточно калорийным. Это позволяет компенсировать затраты энергии, израсходованные организмом в процессе борьбы с опухолью, избежать резкого похудения и подверженности инфекциям. Рекомендуется избегать переедания, сухих перекусов бутербродами, фастфуда и т.д.
Больному лимфомой необходимо соблюдать следующие рекомендации:
-
-
- Принимать пишу с 2-3-часовыми перерывами.
- Употреблять только свежие продукты, тщательно измельчать и протирать приготовленные в пароварке блюда (для предупреждения раздражающего действия на стенки кишечника).
- Отдавать предпочтение печеному или вареному мясу, рыбе, творогу, грецким орехам, кисломолочной продукции, крупяным кашам, козьему молоку.
- Воздерживаться от жирных, жареных, неумеренно соленых блюд, копчений, консервов, маринадов.
- Полностью исключить алкоголь, увеличивающий в организме количество токсических веществ.
-
Важно минимизировать количество употребляемого пациентом сладкого. Сахар следует заменить медом, т.к
опухоли склонны активно расти в углеводной среде.

Во время химиотерапии пациентам не рекомендован зеленый чай – этот напиток способен ослаблять свойства лекарственных препаратов. При лимфоме стоит употреблять травяные чаи, компоты без сахара, чистую воду без газа (не менее 1-2 л в сутки). В случае развития у больного частой диареи, следует включить в рацион вареные яйца, протертые супы, рисовую кашу.
Факторы, провоцирующие развитие опухоли
Среди наиболее вероятных факторов, приводящих к формированию лимфомы, в медицине называют:
- Ослабленную функцию иммунной системы.
- Пожилой возраст пациента.
- Наличие заболеваний вирусной или бактериальной природы.
К числу патогенов, способных «запустить» процесс образования лимфомы, относят ВИЧ, вирус Эпштейна-Барра, вирус Т-клеточной лейкемии, вирус гепатита С, бактерию Helicobacter pylori, вызывающую язвенное поражение желудка и 12-перстной кишки. Многие ученые продолжают настаивать на взаимосвязи опухоли с ожирением, вредными привычками, работой, подразумевающей частые контакты с агрессивными химическими, радиоактивными веществами.
Несмотря на то, что развитие лимфом нередко связывается с инфекционными процессами, сама опухоль не является заразной, и не передается от человека к человеку.
Стадии и симптоматика новообразования
Медики выделяют не менее 4-х стадий лимфомы:
- I стадия – протекает с поражением одной области лимфоузла, положительный результат лечения достигается у 98-100% пациентов.
- II стадию отличает поражение 2-х и более областей органа (по одну сторону диафрагмы), при отсутствии метастазов сохраняются почти 100 % шансы на выздоровление.
- III стадия – лимфоузлы поражены с обеих сторон диафрагмы, благоприятный исход терапии вероятен у 65 % больных лимфомой.
- IV стадия – в организме развивается генерализация патологии, возрастает риск вторичного рака лимфоузлов.
Специалисты уточняют локализацию лимфомы у пациента, добавляя к названию стадии латинские буквы (A, B, E, S, X). Расшифровываются они следующим образом:
| А | У пациента не наблюдается выраженных симптомов заболевания. |
| B | Клиническая картина ограничена – на лицо 1-2 признака лимфомы, имеющие форму усиленного потоотделения, повышения t тела до 38 °С, резкого похудения (потеря веса составляет от 10 % в течение полугодия). |
| E | Опухолевый процесс распространился на органы и ткани, прилегающие к больным лимфатическим узлам. |
| S | У больного выявляется поражение селезенки. |
| X | Обследование подтверждает наличие крупной опухоли. |
Если у пациента развивается лимфома, симптомы часто проявляются в виде:
-
- Гипергидроза (повышенной потливости) в ночное время суток.
- Упадка сил.
- Ухудшения аппетита.
- Зуда кожных покровов.
- Субфебрильной t тела (постоянно находящейся в пределах 37, 1-38 градусов).
Профилактика
Исчерпывающих знаний о причинах данного заболевания нет, что вынуждает смотреть на меры профилактики более обширно. Главным компонент профилактики – своевременное посещение врача, регулярные профилактические осмотры и постоянный домашний осмотр собственных лимфатических узлов, внимательное отношение к видимым изменениям в теле.
Особенно внимательно нужно относиться к себе, если в семье зарегистрированы случаи злокачественных заболеваний.
Если возникли некоторые опасения по состоянию здоровья – непременный поход к врачу. Также не стоит забывать о том, что здоровье подвергают риску неправильный образ жизни и вредные привычки.
Лечение диффузной В-крупноклеточной лимфомы
Лечение диффузной лимфомы определяется исходя из следующих данных:
- Риски рецидива согласно IPI.
- Возраст пациента.
- Его состояние (сможет ли больной перенести высокодозную полихимиотерапию).
В качестве основных методов лечения крупноклеточной лимфомы применяется химиотерапия и в некоторых случаях облучение. Перед началом терапии фертильных пациентов обсуждается вопрос о криоконсервации гамет (половых клеток), поскольку лечение может вызвать бесплодие.
Главным критерием подбора терапии является международный прогностический индекс IPI, который включает следующие аспекты:
- Возраст. Младше 60 лет — 0 баллов, старше — 1 балл.
- Состояние пациента по ECOG (активность больного и способность к самообслуживанию). 1-2 балла по ECOG это 0 по IPI, и 3-4 балла по ECOG — это 1 балл по IPI.
- Уровень ЛДГ. В норме — 0 баллов по IPI, повышен — 1 балл.
- Стадия лимфомы. 1-2 — 0 баллов, 3-4 — 1 балл.
- Наличие более 1 экстранодальной зоны поражения. Нет — 0, да — 1.
Интерпретация IPI следующая:
- 0-1 балл — лимфома низкого риска.
- 2 балла — лимфома промежуточно низкого риска.
- 3 балла — лимфома промежуточно высокого риска.
- 4-5 баллов — лимфома высокого риска.
Пациенты из группы низкого и промежуточно-низкого риска начинают свое лечение с 6 циклов иммунохимиотерапии по протоколу R-CHOP-21. Эта схема, помимо цитостатиков, предполагает применение иммунотерапевтического препарата ритуксимаба. Такая схема позволяет добиться пятилетней выживаемости у 80% больных. Для пациентов с 3-4 стадией заболевания, лечение дополняется лучевой терапией на зоны массивного и экстранодального опухолевого поражения.
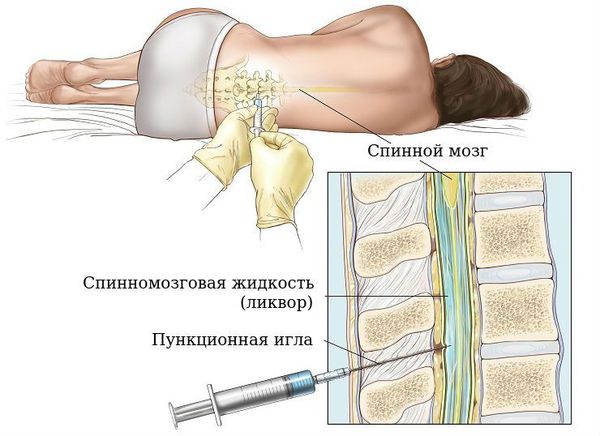
Лечение пациентов из групп промежуточно-высокого и высокого риска подбирается индивидуально с учетом возраста и состояния больного по шкале ECOG. Молодым пациентам с хорошим соматическим состоянием назначаются более агрессивные схемы лечения, предполагающие проведение высокодозной химиотерапии с трансплантацией гемопоэтических стволовых клеток (ГСК). При высоких рисках поражения нервной системы проводится несколько циклов интратекальной химиотерапии, когда препараты вводят в спинномозговой канал. Пожилым и слабым пациентам подбираются более щадящие схемы. Оценка эффективности лечения производится в середине циклов химиотерапии и после их окончания.
Диагностика
Далее приведены традиционные методы диагностики данного типа рака.
Визуальная диагностика. Проводят ощупывание лимфоузлов
Особенное внимание уделяется их расположению, включая горло, шею, надключичные, паховые, подколенные участки, а также внимательный осмотр живота.
Сбор анамнеза (наличие в семье случаев заболевания, сопутствующих заболеваний, в случае рецидива – протекание болезни и выявление причин ее возобновления)
Рентгенологические исследования, в том числе компьютерная томография, позитронно-эмиссионная томография, УЗД, сканирование методом ядерно-магнитного резонанса.
УЗД органов брюшины, КТ грудной клетки и сканирование костей с радионуклидами – относятся к более агрессивным методам, продиктованным необходимостью дообследования. Сканирования УЗД с контрастом имеют особенную эффективность в случае расположения лимфомы в грудной клетке и брюшной полости, костях, печени, селезенке, почках.лимфатические узлы;
селезенка;
вальдейерово кольцо (лимфаденоидное глоточное кольцо)
экстралимфатические структуры: печень, легкие, кости.Морфологическая диагностика (использование методов изучения структуры органов, тканей, и клеток больного, то есть биопсия)
Обследованию подлежат:
Морфологическая диагностика считается достоверной только при обнаружении в тканях специфических для злокачественной гранулёмы клеток Березовского-Штернберга. Такая диагностика не только подтверждает диагноз – Ходжкина лимфома, отсеивая вариант «», но и определяет морфологический тип болезни.
При исследовании лимфоузлов средостения проводят торакотомию (вскрытие грудной клетки).
Забрюшинные лимфатические узлы – диагностическую лапаротомию с биопсией. Лапаротомия показана больным с 1,2 и 3А стадией, которых планируется лечить лучевой терапией.
Также проводится трепанобиопсия костного мозга (при подозрении на включение в процесс костной системы).
-
Лабораторные исследования:
- полный анализ крови при лимфоме (наблюдают небольшой лейкоцитоз с нейтрофилёзом);
- СОЭ;
- биохимический анализ крови, включающий анализ на C-реактивный белок;
- щелочную фосфатазу (увеличивается при поражении опухолью лимфоидной ткани печени);
- анализ альбумина;
- ЛДГ (повышение концентрации в крови);
- анализ β-микроглобулинов, кальция сыворотки и электрофорез белков.
Последние годы в США так же существует практика исследования реаранжировки генов иммуноглобулинов и Т-лимфоцитов
Дифференциальную диагностику следует проводить с лимфаденитами при заболеваниях:
- сифилис;
- туберкулёз легких;
- инфекционный мононуклеоз;
- токсоплазмоз;
- бруцеллёз;
- болезнь Бенье-Бёка-Шаумана;
- реактивная гиперплазия лимфоидной ткани;
- лимфобластная лимфома.
Прогноз
Про излечение больного можно говорить в том случае, если признаков заболевания не наблюдается на протяжении 10 лет и дольше.
Но стоит заметить, что довольно агрессивные методы лечения, в подавляющем большинстве случаев, не проходят бесследно. Разумеется, каждый человек переносит терапию совершенно индивидуально.
Но чего же следует опасаться, имея дело с лучевым облучением и химиотерапией?
- Мужское бесплодие. Врачи настоятельно советуют молодым мужчинам, еще не имеющим потомства, но планирующим в дальнейшем его завести – перед терапией сделать запасы генетического фонда. С развитием нынешних технологий реально поместить сперматозоиды в жидкий азот и использовать для оплодотворения в будущем, срок хранения позволяет.
- Инфекционные заболевания. Так как лечение подразумевает облучение лимфатических узлов, возможное их удаление и угнетение иммунной системы в целом, то не редки случаи подключения инфекции. Рекомендуются методы повышения иммунитета и антибактериальная терапия при ранних признаках инфекции.
- Пневмония, фиброз легких. При длительном курсе лучевой терапии в легких могут развиваться воспалительные процессы, затрагивающие плевральную полость. В полости накапливается жидкость. Если не лечить воспаление – нормальная ткань легкого замещается фиброзной – диагностируется фиброз. В случае развития осложнения назначают антибактериальные и противовоспалительные, а также препараты, улучшающие циркуляцию крови в легких.
- Риск возвращения злокачественных образований. Рецидив заболевания лечить значительно сложнее. Расчет новой терапии и облучения проводят с учетом уже проведенных доз.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
Поражение кожи:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).
Симптомы
Все стадии могут протекать бессимптомно. Но для того, чтобы разобраться, что такое лимфома, рассмотрим основные симптомы. В большинстве случаев характерными являются такие общие признаки лимфомы как:
- увеличение периферических лимфоузлов (фото выше);
- повышение температуры тела, чаще всего по вечерам, до 38;
- ночная обильная потливость;
- общая усталость, головокружения, слабость;
- потеря аппетита;
- резкая потеря до 10% веса (обострение или терминальные этапы);
- легкий зуд в области лимфатических сосудов;
- в некоторых случаев зуд сопровождается расчесами по всему телу, лишает сна, вплоть до психических расстройств.
Предположив, что имеет дело с инфекционным заболеванием он натолкнулся на такие факторы, поставившие под сомнение его выводы: неэффективность антибиотиков, отсутствие случаев прямого заражения людей, которые пребывали в очень тесном контакте с больными. Что позволило в последние десятилетия сделать однозначный вывод о том, что таким образом проявляются признаки лимфомы.
Клиническая картина лимфомы
Заболевание угнетает клеточный иммунитет, действуя на Т-лимфоциты. Лимфогранулематоз, в зависимости от расположения очагов, может проявляться довольно разнообразно. Но в случае избегания лечения шанс того, что симптомы лимфомы будут усугубляться – неизбежен. Ниже будут рассмотрены случаи локализации первичного и вторичного поражения и сопровождающих его симптомов.
Лимфоузлы (70-75% случаев).
Самая распространённая форма лимфоза начинается с увеличения лимфоузлов, сопровождаясь симптомами интоксикации различной выраженности.
Обычно человек не замечает незначительных проявлений слабости, незначительного увеличения лимфоузлов и болезнь оказывается неопознанной. Однако симптомы у взрослых, как правило, изначально заметны.
Лимфатические узлы подвижны, прощупываются отдельно от окружающих тканей, не болезненны. С прогрессированием заболевания они увеличиваются и спаиваются с окружающими тканями.
Выявляется, как правило, после прохождения плановой флюорографии, то есть симптомы лимфомы на первых стадиях не заметны и очаги выявляются в случайном порядке. На снимках визуализируется затемнение. Подключаются симптомы:
- кашель;
- одышка;
- боли за грудиной.
В связи с сложностью обнаружения часто диагноз устанавливается на поздних сроках. Дальше развивается синдром компрессии органов средостения (сдавливания), поражение нервов, расположенных в средостении, плевриты. Со средостения метастазы прорастают в легкие, лимфоузлы брюшины, сердце, пищевод, трахею.
Легкие (10-15% случаев).
Легкие поражаются при прорастании опухоли из средостения, так же возможны и отдельные очаги, с распадом и образованием полостей. На плановом исследовании легких можно обнаружить специфический плеврит. В легких накапливается жидкость, сдавливающая грудную клетку, откуда – тяжесть за грудиной и одышка, со временем может наблюдаться кашель с кровью. В плевральной жидкости находят характерные клетки Березовского-Штернберга.
Селезенка.
Диагностируется у 25-30% случаях на 1-2 стадиях. Характерная спленомегалия (увеличение селезенки) и боли в левом подреберье.
Костная система (25-45% случаев на 4 стадии).
Поражаются позвонки и грудина, кости таза, ребра, сопровождаясь болями в костях. Отмечается хрупкость костей, частые переломы. Вовлечение в процесс костного мозга может вызывать анемию и тромбоцитопению. При вовлечении спинного мозга, сдавливания его оболочек – серьезные неврологические расстройства, такие как параличи, парезы ног с непроизвольным мочеиспусканием и дефекацией.
Печень (5% в начальной стадии, 65% в последней).
Печень увеличивается в размерах, характерных для лимфома симптомов нет, поэтому обнаруживается поздно и диагноз ставится только на основании результатов биопсии. У 10-15% больных обнаруживается желтуха.
Желудочно-кишечный тракт.
Встречается лимфогранулематоз желудка и тонкой кишки, который протекает под слизистой, язва желудка не образуется. При поражении тонкой кишки наблюдается вздутие живота, боли и понос у взрослых. При сдавливании кишечника увеличенными лимфоузлами брюшной полости, возможна кишечная непроходимость.
Глазное дно.
Специфическое прорастание клетками Рида-Штернберга.
Что такое лимфома?
Каждая клетка тела может дегенерировать из-за определенных изменений в генетическом материале. Некоторые генные мутации могут приводить к неконтролируемому росту клеток. Лимфомы – новообразования, которые происходят из лимфатических органов – лимфоузлов, селезенки или клеток.
Лимфома – это рак лимфоузлов или нет? Термин «лимфома» не говорит о серьезности заболевания, поскольку некоторые новообразования могут быть доброкачественными.
Лимфомы – это новообразование лимфоидной ткани, которое может иметь как доброкачественную, так и злокачественную форму
Со временем злокачественные лимфоциты вытесняют нормальные лимфоидные ткани. В результате может возникнуть вторичный иммунодефицит. Поскольку лимфатическая ткань расположена во многих областях человеческого тела, злокачественная лимфома может также влиять на другие области и органы – кожу, желудок, кишечник или головной мозг.
Злокачественные лимфомы встречаются редко по сравнению с раком молочной железы, толстой кишки или легких. Вместе они составляют около 5% случаев рака в России. Около 2-4 из каждых 100 000 россиян ежегодно заболевают лимфомой Ходжкина. Большинство пациентов имеют возраст от 25 до 30 лет. Количество злокачественных неходжкинских лимфом неуклонно растет в течение нескольких лет. Каждый год от 8 до 10 человек на 100 000 имеют диагноз неходжкинской лимфомы, что соответствует почти 10 000 новых случаев в год. Большинство пациентов с раком старше 60 лет имеют неходжкинскую лимфому.
Большое значение для определения схемы лечения имеет распространение болезни в организме. Согласно классификации Анн-Арбор, существует четыре стадии (I-IV) злокачественной лимфомы.
В международной классификации болезней 10-го пересмотра (МКБ-10) злокачественные новообразования лимфоидной, кроветворной и родственной им ткани обозначаются кодами C81-C96.
Диагностика лимфомы Ходжкина
Определяющим методом в диагностике лимфогранулематоза является взятие ткани из пораженного лимфоузла либо нелимфатического органа для проведения гистологического и цитогенетического исследований. Биопсия проводится пункционным, лапароскопическим либо хирургическим способом – в зависимости от локализации опухоли. Если поражена селезенка – ее, как правило, удаляют для проведения дальнейших исследований.
Кроме того, пациента опрашивает и осматривает специалист-онкогематолог, собирая личный и семейный анамнез, после чего могут назначаться:
- гемограмма (общеклинический анализ крови, позволяющей определить отклонение от референсных значений показателей гемоглобина, лейкоцитов и СОЭ);
- другие анализы сыворотки крови: биохимический, иммунологический, на онкомаркеры;
- инструментально-аппаратные исследования: рентгенография, КТ, МРТ, УЗИ, ПЭТ-сканирование с радиоактивной глюкозой, сцинтиграфия с контрастным реагентом, пункция костного мозга и другие.
Перечисленные в последнем пункте методы могут назначаться лечащим врачом по мере необходимости, например, для уточнения стадии заболевания, либо не назначаться совсем – в случае, если биопсия и лабораторные исследования крови пациента не предоставили достаточно информации для однозначной постановки диагноза «лимфома Ходжкина».
Основные симптомы заболевания
Как у взрослых, так и у детей на ранних стадиях развития лимфомы симптомы проявляются очень слабо либо их нет вообще. Несмотря на отсутствие симптоматики, болезнь будет динамично развиваться, хоть и не быстро.
Первые и главные симптомы лимфомы, которые крайне сложно заметить:
- внезапная усталость;
- утрата работоспособности;
- отсутствие интереса к играм, чтению, компьютеру, телевизору и всему другому, чем обычно занят ребенок;
- постоянное желание поспать.
Многие родители списывают эти признаки на последствия или симптомы вирусной инфекции, которая часто встречается у большинства детей, особенно в холодное время. Это является главной ошибкой.
Если на эти симптомы и признаки не обратить внимания, списав всё на проявления гриппа или простуды, то патологический процесс в детском организме продолжит развиваться, опухоль постепенно начнет распространяться по лимфоузлам, затрагивая соседние ткани и органы.
В тот момент, когда злокачественное новообразование станет диссеминированным, как правило, родители обнаруживают первые симптомы и признаки страшного заболевания:
- наличие уплотнений лимфоузлов в области шеи;
- уплотнения лимфоузлов в подмышечной и паховой зоне.
В большинстве случаев, ребенок, если находится в сознательном возрасте, самостоятельно обнаруживает эти безболезненные пока уплотнения, про которые и рассказывает родителям.
Рентген лимфомы у ребенка
Обычно на данной стадии заболевания у детей начинают наблюдаться систематические увеличения температуры тела вплоть до 39 градусов, которые возникают без ведомой на то причины. Вместе с этим, стоит отметить наличие чрезмерной потливости у ребенка, которая особенно сильно проявляется в ночное время.
Родители, видя состояние ребенка, немедленно обращается к педиатру, который, если узнает симптомы, сразу же отправит его на соответствующие исследования (общий анализ крови, биохимия, иммунологическое исследования, биопсия, гистологическое исследование).
Резюмируя всё вышесказанное, можно выделить основные симптомы лимфомы у детей, на основе которых квалифицированный детский врач сможет заподозрить заболевание и назначить прохождение соответствующих процедур:
- Основные группы лимфоузлов имеют увеличенную и уплотненную форму. Вместе с этим, наблюдаются характерные изменения в некоторых внутренних органах, что является следствием накопления патологических клеток иммунитета.
- Увеличение размеров селезенки у ребенка, что зачастую сопровождается болевыми ощущениями и дискомфортом в брюшине. Это, кстати, является основным признаком лимфомы маргинальной области.
- При наличии уплотнений на кожном покрове, которые при пальпации безболезненны, можно говорить о развитии неходжкинской лимфомы у детей, которая поражает, прежде всего, кожу.
- К основным признакам также можно отнести местные сдавливания компонентов сосудисто-нервного пучка, который подходит к определенным органам или частям тела, уплотненными и увеличенными в размерах лимфоузлами.
- Если на общем анализе крови были обнаружены показатели, которые характерны для определенных типов острой формы лейкоза. Эти показатели могут незначительно отличаться от патологических, однако, зачастую они приближены к опасным значениям.
Кстати, общий анализ крови позволяет обнаружить отдаленные признаки онкологических заболеваний у детей, поэтому, если есть возможность, его нужно делать почаще. Особенно в тех случаях, когда ребенок состоит в группе риска по заболеванию.
Протекание болезни
Медицина устанавливает характерные признаки каждой стадии протекания болезни. На каждом этапе имеются специфические признаки. Существуют особенности протекания заболеваний на каждом из рассмотренных этапов:
- Самое начало лимфомы относится к первой стадии протекания заболевания. Часто в это время болезнью поражён только один лимфоузел. Иногда всё может начаться с заболевания нескольких. В это время образования метастазов не происходит.
- Когда болезнь охватывает более одного узла, находящегося с одной стороны диафрагмы, то это говорит о наступлении второй стадии.
- При дальнейшем распространении лимфома распространяется всё шире. Когда поражены узлы по разным сторонам диафрагмы, считается, что болезнь вступила в третью стадию. На этом этапе рак выходит за пределы лимфатической системы и переходит на кишечник, лёгкие, селезёнку и другие органы тела. Часто в такой ситуации раковые клетки попадают в селезёнку.
- На четвёртой стадии лимфомы опухоль уже распространилась по всему организму. В это время шансы на успешный исход лечения минимальны.
Когда наступает последний этап лимфомы, возможностей вылечить заболевание или ослабить его симптомы не остаётся. Скорость развития рака зависит от возраста и уровень иммунитета больного.