Хобл, 7 признаков того, что вам надо проверить легкие
Содержание:
Как выявить заболевание?
В арсенале современной медицины имеются разнообразные диагностические методики, позволяющие выявить бронхит.
Первый шаг, позволяющий определить у пациента бронхит или нет – сбор анамнеза. Врач опрашивает больного о наличии хронических патологий, устанавливает обстоятельства развития болезни, изучает жалобы.
На основании полученной информации, доктор составляет план мероприятий, позволяющих диагностировать бронхит и установить его этиологическую форму.
Все существующие методы диагностики, позволяющие определить бронхит у взрослых, можно разделить на три класса:
- физикальный и инструментальный осмотр,
- лабораторные исследования биологических жидкостей,
- нейровизуализационные методы.
Физикальный и инструментальный осмотр
Физикальное обследование – широко используемая в клинической практике методика предварительной оценки состояния пациента, позволяющая поставить первичный диагноз.
Справка. Физикальный осмотр при бронхите может выявить: покраснение глотки, припухлость миндалин, увеличение шейных лимфоузлов.
Процедура инструментального осмотра предполагает использования вспомогательных врачебных приспособлений.
Чтобы понять, что развилось воспаление бронхов, а в дальнейшем подтвердить, что бронхит прошел, проводят мероприятия:
- аускультацию,
- перкуссию,
- пальпацию.
Аускультация предполагает выслушивание звуков, образующихся в процессе функционирования органов дыхания. Проводится с помощью специального инструмента – стереоскопа.
Перкуссия заключается в простукивании зоны грудной клетки и проведении анализа слышимых звуков. Характеристики звуков помогают оценить физическое состояние бронхиального дерева и функциональность легких.
Пальпация проводится путем ощупывания участков тела пациента. Процедура позволяет дифференцировать бронхит от бронхиальной астмы.
Лабораторные исследования
Чтобы определить этиологическую форму воспалительного заболевания, пациенту могут быть назначены:
- общий анализ периферической крови,
- биохимические анализы крови,
- общий анализ мочи,
- исследование мокроты,
- анализ кала на наличие гельминтов.
Важно! Вышеуказанные исследования также проводят повторно, чтобы проверить, вылечен ли бронхит
Нейровизуализационные методы
Для подтверждения диагноза и исключения более опасных патологий респираторного тракта больной может быть направлен на нейровизуализационные диагностические мероприятия, такие как:
- рентгенография,
- флюорография,
- компьютерная томография,
- магнитно-резонансная томография,
- бронхоскопия.
Рентгенография – распространенный метод рентгенологической диагностики, при котором при помощи рентгеновских лучей получают фиксированное изображение исследуемых органов дыхания, проецируемое на пленку.
Флюорография – популярное диагностическое мероприятие, предполагающее фотографирование видимого изображения органов грудной клетки на флуоресцентном экране.
Компьютерная томография – основной топографический метод послойного исследования внутреннего строения бронхов.
Магнитно-резонансная томография – высокоинформативная техника, не предполагающая лучевую нагрузку и полностью безопасная.
Бронхоскопия – эндоскопическое вмешательство, предполагающее непосредственный осмотр и оценка состояния слизистой оболочки трахеобронхиального дерева.
Дифференциальная диагностика
Дополнительные диагностические исследования требуются, если, несмотря на проводимую терапию, состояние больного остается без изменений или же ухудшается. Сдать повторно анализы необходимо, если упорный кашель сохраняется более 2 недель.
Справка. Диагностические мероприятия позволяют подтвердить или исключить пневмонию, бронхиальную астму, туберкулез легких, ХОБЛ, синусит.
Дифференциальная диагностика необходима при подозрении о наличии гастроэзофагеальной рефлюксной болезни, постназального затека.
Смотрите интересный видеоматериал, в котором рассказано об основных признаках и симптомах, которые помогут понять бронхит у тебя или нет.
https://youtube.com/watch?v=%25241
Надуть шарик
Это метод широко используется врачами терапевта и пульмонологами — подойдет он и для самостоятельной диагностики. Потребуется только обычный воздушный шарик.
Перед началом выполнения упражнения шарик необходимо несколько раз надуть и сдуть, чтобы резина стала эластичной. Для чистоты эксперимента будет лучше, если это сделает другой человек.
Затем испытуемый должен сделать максимальный вдох и за один выдох наполнить шарик воздухом. Объем, который поступил в него, отражает состояние легочных полостей и проходимость дыхательных путей.
У абсолютно здорового человека диаметр надутого шарика должен быть не менее 15 см. Люди, курящие много и продолжительно или страдающие хроническими (например, обструктивной недостаточностью) или острыми (пневмонией) заболеваниями дыхательных путей не смогут наполнить шарик воздухом более чем на 10-12 см за один выдох.
Также стоит обратить внимание на ощущения во время выполнения упражнения. Присутствие одышки, сдавленности в груди, кашля или любого другого дискомфорта при резком выдохе свидетельствует о наличии скрытых проблем
Расшифровка и результаты исследования
После получения изображений врач-рентгенолог изучает их
Он в первую очередь обращает свое внимание на: наличие или отсутствие опухолей и гранулем; наличие патологий и, если такие есть, их размеры; характер циркуляции крови; плотность органов дыхательной системы
Точный диагноз ставится лечащим врачом, который направил пациента на КТ. Это может быть фтизиатр, пульмонолог или терапевт.
Преимуществами данного метода исследования легких и бронхов является: полное сканирование не занимает более 30 минут, КТ неинвазивная и безболезненная процедура, изображение получается качественным и информативным, можно одновременно проанализировать состояние сосудов, костных и мягких тканей.
Также компьютерная томография успешно заменяет иные методы обследования, требующие хирургического вмешательства. КТ – это незаменимая процедура, которая позволяет комплексно обследовать любую из форм туберкулеза.
Факторы развития заболевания
Заболеть могут и дети, и взрослые. Обычно болезнь вызывают такие инфекционные агенты, как:
- вирусы;
- бактерии;
- микозы.
Чаще всего причиной болезни становится вирус. На фоне ослабленного иммунитета активизируются условно-патогенные микроорганизмы.
Реже всего диагностируют микозные поражения. Если иммунная система работает хорошо, грибки не активизируются и не вызывают болезнь. Поражение грибками возникает, если иммунитет ослаблен.
Есть и другие причины, среди которых:
- хроническая патология дыхательной системы;
- длительное вдыхание грязного воздуха;
- аномальное строение дыхательного аппарата.
75403608
Воспаление бронхов может стать осложнением после ОРВИ.
Признаки того, что нужно проверить легкие
Когда ваши легкие функционируют не на полную мощность, симптомы могут начинаться незаметно и их трудно распознать
Поскольку ХОБЛ – прогрессирующее заболевание и не может быть замедлено без лечения, очень важно выявить его как можно раньше. Есть 7 признаков, которые помогут вам понять, что ваши легкие в беде
Одышка
Многие люди не обращают внимания на затрудненное дыхание, списывая его на возрастные изменения, а потом вдруг замечают, что испытывают одышку, просто залезая в ванную. Проблема в том, что повреждения легких, вызванные ХОБЛ необратимы и все, что мы можем сделать – замедлить или затормозить процесс.
И если вы не начали лечения до того момента, когда вы испытываете одышку просто передвигаясь по дому, у вас остается все меньше неповрежденной легочной ткани
Поддержание и увеличение уровня вашей активности очень важно для сохранения функции легких
Проверьте себя: вам трудно дышать, когда вы делаете упражнения или поднимаетесь по лестнице? Проведите эксперименты с разными видами деятельности и посмотрите, нет ли одышки, когда вы увеличиваете нагрузку.
Проследите за изменениями с течением времени. Если вы чувствуете, что вам все труднее сделать полный вдох, обратитесь к врачу, чтобы проверить ваши легкие.
Частый или усугубляющийся кашель
Все мы время от времени кашляем, но если ваш кашель стал более частым или хроническим, пора обратиться к врачу. ХОБЛ вызывает воспаление бронхиол и альвеол, делая их менее эластичными. Когда это происходит, стенки воздушных путей утолщаются и вырабатывают больше слизи, чем обычно. Это приводит к их закупорке.
Вы заметите слизистый кашель характерный для воспаления легких без остальных симптомов воспаления легких. Если слизь перестала быть прозрачной – это признак ухудшающегося состояния.
Утренние головные боли
Один из симптомов ХОБЛ – тупая, пульсирующая головная боль по утрам. Причина в том, что во время сна вы не дышите достаточно глубоко, что приводит к накоплению углекислого газа. При этом кровеносные сосуды в мозге расширяются, вызывая головную боль.
Многие люди не связывают головную боль с ХОБЛ, а лечат ее как отдельный симптом. Но если вы не будете лечить основную причину – недостаток кислорода, поступающий в легкие во время сна – головная боль не уйдет.
Отекшие лодыжки
по отекшим ступням
При ухудшении состояния легких сердце не может с достаточной силой выталкивать кровь. В результате ухудшается снабжение кровью почек и печени, и они, в свою очередь, не могут в достаточной степени выполнять функцию очистки от токсинов и избавления от жидкости. От похожих отеков люди страдают во время перелетов и женщины во время беременности.
Проблемы со сном
Вы подкладываете себе подушки, чтоб голова и грудь были выше, и вам было легче дышать? Вы спите в кресле, потому что вам легче дышать в таком положении? Также возможно, что если вы спите на ровной поверхности, вы испытываете головокружение после пробуждения?
Поскольку в горизонтальном положении легким сложнее работать многие люди, страдающие ХОБЛ, не спят глубоко, но они не понимают, что это происходит из-за проблем с легкими. Они также могут просыпаться из-за кашля.
Если вы регулярно просыпаетесь от кашля или трудностей с дыханием, или с утра чувствуете слабость, утомленность и, возможно, головную боль, поговорите со своим врачом.
Бочкообразная грудная клетка
Один из тестов, который используют врачи для определения развития ХОБЛ – вдох при поднятых над головой руках. Почему? Если при этом происходят изменения, известные под названием эмфизематозная (бочкообразная) грудная клетка, то это является сопутствующим симптомом ХОБЛ.
В результате хронического воспаления легкие увеличиваются, выталкивая диафрагму вниз. Грудная стенка также увеличивается, ослабляя грудные мышцы и мышцы шеи и межреберные мышцы.
Когда это происходит, люди с ХОБЛ непроизвольно пытаются компенсировать это, наклоняясь вперед при сидении, опираясь при этом на колени. Это положение стабилизирует грудную клетку и плечи, облегчая использование вышеназванных мышц.
Синеватый оттенок губ и ногтей
Со временем, если кровь не переносит достаточно кислорода по телу, губы и ногти приобретают синеватый или сероватый оттенок. Иногда синюшность наиболее проявлена в лунках ногтей, а у некоторых людей вся кожа приобретает синеватый или сероватый оттенок.
Дело в том, что кровь, насыщенная кислородом, ярко-красная, а кровь с меньшим содержанием кислорода становится темнее и приобретает синеватый оттенок. Врач поможет вам определить уровень кислорода в крови.
Ну а как не пропустить воспаление легких, читайте здесь.
Будьте здоровы!
Кому нельзя проводить исследование
К числу запретов на проведение рентгенографии лёгких относятся детский возраст пациентов (до 15 лет в соответствии с законодательством страны), тяжёлое состояние, когда доза полученного рентген-облучения может спровоцировать развитие серьёзных патологических процессов или стать причиной снижения иммунной защиты организма. Рентген при бронхите во время беременности также нежелателен. Он способен вызвать нарушение нормального развития плода и стать причиной появления патологий, вплоть до смерти плода. Риск осложнений необходимо соотносить с реальными угрозами для жизни матери.
Противопоказания
Как таковых противопоказаний рентген не имеет. Единичные случаи, когда человек находится в тяжелом состоянии. Если необходимость в рентгене остается, после стабилизации состояния больного процедуру проводят.
Во время беременности, чтобы не облучать плод, не назначают рентген. Но если угроза здоровью матери существенная, исследование проводят, закрыв специальным экраном живот.
Многих интересует, сколько безопасных сеансов облучения можно проводить ежегодно. Это зависит от показаний и рекомендаций врача. В норме облучение для человека составляет 100 рентген в год.
Если возникают сложности в диагностике заболевания, проводят бронхографию. Эта процедура проводится крайне редко, под местным наркозом. Больному в бронхи вводится контрастное вещество в теплом виде и с помощью рентгена врач может рассмотреть, что происходит в дыхательных путях, какой тяжести патология, где локализуется и какие изменения произошли.
Бронхография на сегодняшний день дает самое точное представление о патологиях в органах дыхания. Кроме этого проводится бронхоскопия, которая тоже позволяет изучить бронхи изнутри. Но все эти мероприятия мало приятны, поэтому их назначают только в крайних случаях.
Если с помощью рентгенографических исследований был диагностирован бронхит, врач назначает лечение, которое обычно имеет положительный прогноз. Главное – это своевременно обратиться в клинику.
Профилактика
Соблюдая определенные меры предосторожности и заботы о своем здоровье и будущем, человек может избежать появления у себя ХОБЛ
Для этого необходимо выполнять лишь несколько рекомендаций:
- будет лучшим делать ежегодные прививки от гриппа, так как именно грипп и пневмония являются наиболее часто встречаемыми причинами развития ХОБЛ у человека.
- Каждые пять лет необходимо делать противопневмококковые вакцины, это, в свою очередь, даст организму возможность получить защиту от развития пневмонии. Однако стоит помнить, что принять решение о вакцинации может лишь лечащий врач, и то, на основе проведенного осмотра.
- Отказ от курения значительно понизит вероятность заболеть ХОБЛ.
Проба Штанге
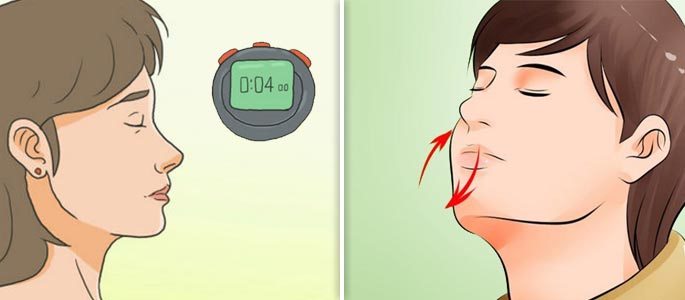
Если вы не знаете, как проверить легкие в домашних условиях на коронавирус и пневмонию, у вас есть возможность прибегнуть к этому методу, который осуществляет проверку на вдохе. Как его проводить:
- Необходимо сесть на стул и расслабиться. После этого осуществляется 2 полных вдоха и выдоха.
- Вслед за этим надо совершить ровный вдох, не допуская полного заполнения легких.
- Следите, чтобы удалось вдохнуть приблизительно 2/3 от объема легких. Далее зажмите пальцами нос и нажмите на таймер. Он должен отображать секунды.
- Задержите дыхание. Оцените, за какое время вы смогли задержать дыхание до следующего выдоха.
Как можно трактовать полученные результаты:
- Вам удалось задержать дыхание более чем на 60 сек. Это свидетельствует о том, что у вас отлично работают легкие, они у вас крепкие, как у человека, активно занимающегося спортом.
- 40-60 сек — также хороший результат.
- 30-40 сек — нормальный результат, который можно считать удовлетворительным.
- До 30 сек. Такой результат неблагоприятен. Он сообщает о вероятных сбоях в работе легких и сердца.

Регулярные занятия спортом способствуют разработке легких и увеличению времени, на которое человек может задержать дыхание. Если наблюдаются какие-то болезни, либо человек недостаточно активен, предельное время приостановки вдоха и выдоха у него может составлять порядка 30-35 сек.
В случае скрытой коронавирусной пневмонии некоторое время вы можете чувствовать себя более уставшим, чем обычно. Вы также можете обнаружить, что не можете тренироваться так же интенсивно, как раньше.
Пульмонолог
Именно данный специалист больше всего подходит в качестве ответа на вопрос о том, как называется врач по легким и бронхам. Такой доктор занимается лечением сугубо тех заболеваний, которые поражают дыхательную систему. Обычно ему приходится брать на себя те случаи, с которыми не может справиться терапевт или педиатр. Чаще всего на лечении у пульмонолога находятся пациенты со следующими заболеваниями:
- Хроническая обструктивная болезнь легких.
- Пневмония.
- Плеврит.
- Эмфизема легких.
- Бронхиальная астма.
- Бронхоэктатическая болезнь.
Люди с такой патологией не только проходят лечение, но зачастую и постоянно наблюдаются у врача-пульмонолога.

Симптомы бронхита
Симптоматика заболевания и его протекание могут отличаться в зависимости от его вида. Однако характерный признак для всех форм болезни – кашель и отделение мокроты.
Признаки бронхита при остром инфекционном течении
Острое неосложненное заболевание протекает стереотипно. Как правило, оно начинается с воспаления верхних дыхательных путей – носоглотки, миндалин. Поэтому обычно острый бронхит инфекционного характера сопровождается насморком и болью в горле. Затем воспалительный процесс спускается ниже, затрагивая бронхи.
Кашель
Бронхиальные проявления начинаются с сухого кашля, который с течением времени переходит во влажный (продуктивный) – у больного начинает отходить мокрота.
В случае тяжелого течения болезни сухой кашель может быть приступообразным, надсадным, и вызывать боли за грудиной и между ребрами.
Зеленоватый и желтоватый цвет мокроты говорит в пользу бактериальной инфекции. Белая или прозрачная слизь – о ее отсутствии.
Температура
Повышается температура тела. Она может быть субфебрильной, а может подниматься выше 38,5С. Высокая температура держится до четырех дней, более длительный срок может свидетельствовать в пользу развития пневмонии.
ОБ длится в среднем 10-14 дней, но кашель может после выздоровления может затянуться до нескольких недель, так как процесс заживления бронхиальной ткани довольно долгий.
Хронический бронхит
Заболевание имеет периоды ремиссии и обострений. В период ремиссии пациента может ничего не беспокоить, но могут быть построенные слизистые выделения. При возникновении обострения мокрота становится вязкой и приобретает зеленоватый и желтоватый цвет.
Второй по частоте возникновения признак хронического заболевания – одышка.
Температура в период обострения может отсутствовать или может носить субфебрильный характер.
Общие симптомы – слабость, потливость, утомляемость, развиваются при обострении. Если такие симптомы проявляются и в ремиссии это скорее говорит о развитии дыхательной недостаточности (ХОБЛ).
При возникновении ХОБЛ пациенты имеют синюшный оттенок кожи, одутловатое лицо и утолщенные конечные фаланги пальцев. Даже незначительная нагрузка вызывает у них одышку.
Аллергический бронхит
Заболевание развивается при контакте с аллергеном – бытовая пыль, шерсть животных, пыльца растений, парфюм, пищевые продукты. Характерен сухой кашель со свитом, одышка. Обструктивные проявления также характерны, но они носят обратимый характер. Повышенной температуры тела не бывает. Мокрота носит слизистый характер без гнойного компонента.
Также возможно общее недомогание, слабость.
К бронхолегочным подключаются и другие аллергические проявления – ринит, высыпания на коже, конъюнктивит.
При выраженной аллергической настроенности организма аллергический ОБ в переходит в хроническую форму, и к нему может подключиться астматический компонент.
Когда нужно проверить бронхи и лёгкие
Обследование легких требуется для постановки точного диагноза и выбора правильной схемы лечения, если присутствует специфическая болезненная симптоматика. Симптомы у различных заболеваний органов дыхания схожи, только по внешним признакам дифференцировать их сложно. Врач назначит дополнительные исследования (аппаратные или функциональные), а на основе их результатов определит схему терапии.
Проверять лёгкие надо не только больным, но и тем, кто считает себя здоровым. В ходе профилактической диагностики удаётся вовремя обнаружить начало опасных патологий органов дыхания, которые на начальных этапах могут протекать бессимптомно.
Диагностика бронхита
Как распознать бронхит? Поставить диагноз можно только после прохождения необходимых диагностических мероприятий. При осмотре врач учитывает жалобы пациента. Основным проявлением заболевания является кашель с мокротой. Она имеет характерный цвет.
Важно учитывать, что кашель не обязательно свидетельствует о бронхите. Этот физиологический акт направлен на очистку органов дыхания
Для того чтобы точно установить факт протекания воспалительного процесса, необходимо провести следующие исследования:
- общий анализ крови на выявление факторов воспаления;
- определение функции внешнего дыхания путем пневмотахометрии;
- рентген легких, который позволяет выявить протекающие в легких процессы.
Для выявления легочной обструкции назначают:
- осмотр горла и грудной клетки;
- прослушивание с выявлением свистящего типа дыхания;
- также обязательно фиксируют хрипы и делают снимок органов дыхания.
//www.youtube.com/watch?v=8s-PWCmxXxY
Как проверить лёгкие кроме флюорографии
Кроме рентгеновских, для постановки диагноза при обследовании органов дыхания врачи используют общие и вспомогательные лабораторно-инструментальные методики:
- лабораторные исследования биологического материала, в том числе полученного с помощью плевральной пункции;
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- эндоскопические исследования;
- функциональные исследования.
Пройти дополнительное обследование придётся, если результатов рентгеновской диагностики недостаточно для получения полной картины заболевания.
Лабораторные методы
Для диагностики болезней дыхательной системы выполняют лабораторные анализы крови и мочи. Но эти тесты дают общее представление о состоянии пациента. Более специфичным является лабораторное исследование мокроты – слизистой субстанции, которая выделяется из бронхов и лёгких при кашле. У здоровых людей она не вырабатывается в большом количестве. Исследуют мокроту в лаборатории двумя способами:
- микроскопическим,
- бактериоскопическим.
Микроскопическим называется метод исследования биологического материала с помощью микроскопа. Так можно обнаружить паразитов, бактерии (в том числе, палочки Коха), слизь, частицы новообразований.
С помощью бактериоскопического анализа выявляют возбудителей определенных заболеваний дыхательных путей. В процессе исследования культивируется микрофлора в искусственно созданной питательной среде.
Ультразвуковая диагностика
Возможности УЗИ для диагностики болезней органов дыхания ограничены. Ультразвуковые волны не проникают сквозь альвеолы, поэтому хорошо визуализируются разве что плевральные выпоты и инородные тела. Обычно под контролем УЗИ проводятся процедуры дренирования плевральной полости и взятия пункции.
Магнитно-резонансная томография
Для оценки состояния главного органа дыхательной системы МРТ применяют редко. Принцип метода основан на явлении ядерно-магнитного резонанса, поэтому лучше всего во время томографии визуализируются органы, состоящие из большого количества молекул воды. Лёгкие – полый орган, поэтому рассмотреть можно только сосудистый рисунок, лимфатические узлы и сосуды, жидкость, лёгочную ткань. Для усиления диагностической картины применяют контраст. Часто МРТ назначают, чтобы обследовать пациента, у которого имеются противопоказания к прохождению рентген-диагностики.
Эндоскопия
Эндоскопическими называются методы диагностики, в ходе которых с помощью специальных инструментов проверяют слизистую и оболочки органов дыхания изнутри. Применяются такие виды эндоскопии:
- бронхоскопия – осмотр трахеи и бронхов;
- торакоскопия – исследование плевральной полости. Торакоскоп вводится в полость лёгких под общим наркозом через прокол в грудине.
Бронхоскопия
Чтобы узнать точный диагноз при симптомах болезней трахеи и бронхов, назначают бронхоскопию. Метод применяется для осмотра слизистой оболочки трахеи и бронхов с помощью бронхоскопа, к которому крепят камеру, выводящую изображение исследуемого объекта на монитор, щипцы, другие инструменты. Манипуляцию проводят под местной анестезией.
Эта методика используется для выявления эрозий, язв и опухолей, а также для извлечения инородных тел, удаления полипов бронхов, лечения бронхоэктатической болезни и абсцессов лёгкого.
Плевральная пункция
Плевральная пункция – выполнение прокола в грудной стенке и оболочке лёгочной плевры. Из полученного отверстия выполняется забор биологического материала для последующего лабораторного анализа.
Лёгочная вентиляция
Метод лёгочной вентиляции позволяет узнать дыхательный объём легких и определить степень дыхательной недостаточности у пациента. При эффективной вентиляции воздух проходит беспрепятственно по бронхиальному дереву до респираторного отдела. При заболеваниях органов дыхательной системы лёгочная вентиляция ограничена.