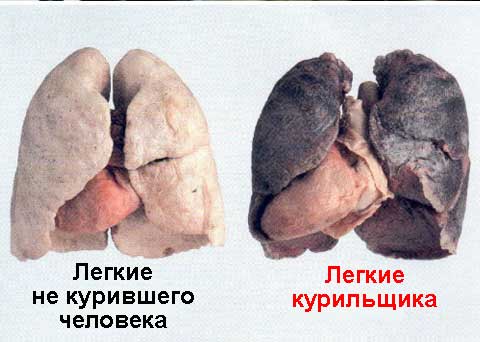
Фиброз легких
Содержание:
Интерстициальные заболевания легких – симптомы, лечение, формы, стадии, диагностика – МОГБУЗ Поликлиника № 2

Интерстициальная пневмония является одной из форм острого или хронического легочного процесса. Особенностью заболевания признано ее длительное и тяжелое течение, нередко с неблагоприятным исходом и перерождением легочной ткани. Чаще развивается у лиц после 40 лет, существенно снижая не только качество жизни, но и трудоспособность, что приводит пациентов к инвалидности.
Интерстициальные болезни легких
Интерстициальные болезни легких – группа заболеваний, протекающих с развитием диффузного воспаления стромы легких, главным образом бронхиол и альвеол.
Отражением подобных изменений являются лихорадка, общее недомогание, потеря массы тела, непродуктивный кашель, сухие инспираторные хрипы, легочная недостаточность (одышка, тахипноэ), правожелудочковая сердечная недостаточность.
Диагноз интерстициальных болезней подтверждается данными рентгенографии и КТ легких, исследования ФВД, биопсии легкого. В качестве лечения назначается стероидная терапия (или цитостатики), бронходилататоры, оксигенотерапия.
J84 Другие интерстициальные легочные болезни
Интерстициальные болезни легких (ИБЛ) – различные поражения легких, патоморфологической основой которых являются хроническая диффузная воспалительная инфильтрация альвеол, мелких бронхов, легочных капилляров с исходом в фиброз. В число ИБЛ входят 130 заболеваний ясной и неясной этиологии.
Одни заболевания этой группы имеют обратимый характер течения и относительно благоприятный прогноз, другие рано приводят к инвалидизации и даже летальным исходам.
Интерстициальные болезни легких
В настоящее время за основу принята классификация ИБЛ, выработанная в 2002 г. Американским торакальным обществом (ATS) и Европейским респираторным обществом (ERS). Согласно данной классификации выделяют интерстициальные болезни легких:
1. С установленной этиологией:
- лекарственные, лучевые, токсические ИБЛ
- пневмомикозы, ассоциированные с ВИЧ-инфекций
- ИБЛ на фоне коллагенозов (склеродермии, дерматомиозита, ревматоидного артрита, СКВ) и пневмокониозов (асбестоза, силикоза, бериллиоза)
- ИБЛ на фоне инфекций (атипичной пневмонии, диссеминированного туберкулеза легких, пневмоцистной пневмонии и пр.)
- ИБЛ на фоне экзогенного аллергического альвеолита
Виды
Степень выраженности симптомов заболевания зависит от скорости его развития.
Интерстициальный отёк лёгких может быть:
- Острым. Проявление симптомов начинается примерно через 4 часа после увеличения объёма жидкости в лёгких.
- Затяжным. Увеличение количества интерстициальной жидкости происходит постепенно, симптомы также появляются не сразу. Спустя примерно двое суток они имеют наиболее выраженный характер.
- Молниеносным. Самый опасный вид отёка, при котором жидкость не задерживается в интерстициальном пространстве, быстро попадая в альвеолярное. Симптомы появляются молниеносно в виде нестерпимой боли в грудине и затруднённого дыхания. В большинстве случаев летальный исход наступает через несколько часов.
Таким образом, при появлении недомоганий необходимо вызвать бригаду скорой помощи. Как интерстициальный, так и альвеолярный виды отёка лёгких лечатся исключительно в стационарных условиях под постоянным наблюдением специалистов.
Особенности течения недуга у детей
 Интерстициальный нефрит у детей
Интерстициальный нефрит у детей
Интерстициальный нефрит у детей возникает довольно часто. Он может возникнуть даже у новорождённых детей, у которых выявляют нефропатии. В большинстве клинических случаев диагноз был подтверждён именно у недоношенных малышей. Как правило, у них недуг развивается в качестве реакции организма на токсическое или гипоксическое воздействие.
У детей первый признак наличия болезни – появление отёков. Далее развивается полиурия. В крови отмечается повышение уровня креатинина и мочевины. Практически во всех случаях болезнь у детей диагностируется в остром периоде. Но бывали случаи, когда недуг принимал хроническое течение. Это было обусловлено неправильным и несвоевременным лечением.
Диета
Если у пациента полностью отсутствует симптоматика хронического течения недуга, то ему назначается физиологически полноценная диета. Режим питания будет построен так, чтобы организм человека получал все необходимые ему вещества – жиры, витамины, белки, углеводы
Важно ограничить употребление в пищу поваренной соли. Особенно это актуально, если у больного отмечается повышенное артериальное давление
Диета при хроническом течении заболевания имеет другие нюансы. Её действие направлено на коррекцию оксалатно-кальциевого обмена. Врачи, как правило, назначают пациентам капустно-картофельную диету.
Из рациона питания обязательно исключают продукты питания, которые могут негативно влиять на канальцевые аппараты почек – цитрусовые, острую, жирную и копчёную пищу. Также исключают пряности.
Диета поможет восстановить нормальное функционирование почек
Но важно также выпивать в день не менее двух литров жидкости. Лучше, если это будет просто очищенная вода
Симптомы
Вне зависимости от причин, вызвавших заболевание, многие интерстициальные болезни имеют сходные неспецифические признаки. Как правило, они развиваются постепенно. Основными симптомами являются:
- повышение температуры до субфебрильных значений,
- общая слабость,
- снижение аппетита,
- быстрая утомляемость,
- нарушения сна,
- потеря веса.
На поздних стадиях интерстициальная болезнь лёгких сопровождается гипоксией. Симптомами недостатка кислорода выступают:
- головная боль,
- повышенная возбудимость,
- головокружения,
- цианоз,
- тахикардия,
- аритмия.
У людей пожилого и старческого возраста заболевание часто приводит к осложнениям со стороны сердечно-сосудистой системы.
Лечение интерстициального цистита
ИЦ/СБМП сложно поддаётся лечению. Лечебная тактика основывается на консервативном лечении, изменении образа жизни и питания. Дополнительно может применяться фитотерапия. А в тяжёлых случаях показано хирургическое вмешательство.
Медикаментозное лечение
При ИЦ/СБМП обычно назначают:
- Антидепрессанты трициклической группы, такие как Амитриптил для уменьшения гиперактивации нервов в стенке МП;
- Антибактериальный препарат Габапентин для лечения боли;
- Антигистаминные препараты, например, Лоратадин для снятия симптомов аллергии и Гидроксизин для облегчения сна;
- Феназопиридина гидрохлорид способен облегчить боли в МП, срочность, частоту мочеиспускания и жжение.
Иногда люди самостоятельно используют Ибупрофен или Аспирин для снятия лёгкого дискомфорта. Но с ними нужно быть осторожнее, так как данные средства могут ухудшить симптомы.
Растягивание мочевого пузыря
Мы уже писали выше о том, что некоторые пациенты отмечают улучшение состояния после процедуры растяжения МП, проводимого при цистоскопии.
Иногда медицинские работники растягивают МП при помощи гидробужирования — накачивания органа водой. Исследования показывают, что улучшения отметили от 40 до 80% пациентов. Положительный эффект длится от нескольких недель до полугода, хотя у некоторых пациентов симптоматика временно ухудшается сразу после гидробужирования. Процедура проводится с применением тяжёлых седативных препаратов или под наркозом.
Инстилляция мочевого пузыря
Инстилляции мочевого пузыря при цистите проводятся при помощи катетера. Медицинские работники вводят узкую трубку в уретру, сливают мочу, а затем заливают лечебные растворы, такие как:
- Диметилсульфоксид,
- Натрия бикарбонат,
- Гепарин,
- Гидрокортизон.
Другие методы
Если пациент плохо реагирует на медикаментозную терапию, растяжение МП или инстилляцию, рекомендуются другие методы терапии:
- Сакральная нейромодуляция. Суть процедуры в имплантации устройства для стимуляции нервов сакральной области (нижняя часть спины). Метод работает путём подавления гиперактивных сигналов, которые подают сенсорные нервы в стенке МП.
- Чрескожная электрическая стимуляция нервов (ЧЭСН). Это тоже форма нейромодуляции, не требующая хирургического размещения импульсного генератора и проводов. Через провода, которые располагаются между пупком и лобком, на коже нижней зоны спины или через специальные устройства, вставленные в прямую кишку у мужчин и во влагалище у женщин, в тело проникают мягкие электрические импульсы. Длительность — от нескольких минут до нескольких часов, частота — 2 или более раз в день.
Клиницисты считают, что электрические импульсы способствуют:
- увеличению притока крови к МП;
- укреплению тазовых мышц;
- выбросу гормонов, блокирующих боль.
ЧЭНС более эффективно снимает болевой синдром, но менее действенна в отношении частоты мочеиспускания.
Хирургическое лечение
Хирургическое вмешательство проводится редко и показано при тяжёлом ИЦ/СБМП.
Хирурги выполняют:
- периферическую денервацию (надрез нервов к стенке МП и от неё);
- увеличение МП для увеличения его ёмкости;
- цистэктомию — полное удаление МП и пластикой нового органа из тканей собственного толстого кишечника.
Что такое интерстициальная миома матки
Интерстициальная миома –это заболевание, при котором в мышечном слое матки образуются узлы. Они имеют вид плотных белесоватых образований овоидной формы. Интерстициальный миоматозный узел окружён псевдокапсулой. Интерстициальные узлы бывают трёх видов:
- Интрамуральные – локализуются в границах миометрия;
- Интерстициально-субмукозные – растут из миометрия в сторону полости матки;
- Интерстициально-субсерозные – распространяются в сторону брюшной полости, выступая наружу.
В зависимости от морфологического строения интерстициальная миома матки бывает простой (с преобладанием соединительнотканного компонента) и пролиферирующей (клеточной, отличающейся опухолевой прогрессией). Вид узла зависит от того, из какой клетки он развился. Интерстициальный узел может располагаться по задней, передней стенке органа, ближе ко дну или шейке матки.
В зависимости от размера новообразования гинекологи выделяют следующие виды интерстициальной миомы:
- Малая – размер миоматозного узла не превышает 2,5см;
- Средняя – новообразование увеличивается до 5-6 см;
- Большая – диаметр интерстициального узла более 6см.
Единичные интерстициальные узлы встречаются редко. В большинстве случаев гинекологи выявляют множественную миому с разным размером отдельных объёмных образований. В запущенных случаях узлы больших размеров могут вызвать опасные осложнения: самостоятельный некроз узла, нарушение функции кишечника, мочевого пузыря, бесплодие.
Симптомы интерстициальных болезней легких
Несмотря на многообразие этиологических форм ИБЛ, их клиническое течение во многом похоже и характеризуется общими и респираторными симптомами. Часто заболевание начинается исподволь, а проявления носят нечеткий, неспецифический характер.
Общая симптоматика может включать лихорадку, недомогание и быструю утомляемость, потерю массы тела. Определяющую роль в клинической картине интерстициальных болезней легких играют признаки дыхательной недостаточности. Наиболее ранним и постоянным симптомом служит одышка: вначале она возникает или усиливается только при нагрузке, затем становится постоянной и прогрессирующей. Одышка обычно носит инспираторный характер и сопровождается свистящими хрипами, что может быть ошибочно принято за бронхиальную астму.
Характерным симптомом ИБЛ является непродуктивный кашель – сухой или со скудной слизистой мокротой. К более поздним признакам ИБЛ относятся цианоз и формирование «пальцев Гиппократа». С большой частотой встречаются деформации грудной клетки. При тяжелых формах развивается легочно-сердечная недостаточность.
У детей интерстициальные болезни легких протекают с постоянным кашлем, стридором, часто сопровождаются формированием бронхоэктазов. Лица старше 70 лет болеют крайне редко, однако в старшем возрасте ИБЛ часто сопровождаются аритмиями, инфарктом миокарда, ОНМК.
Диагностика интерстициальных болезней легких
При осмотре больного пульмонологом обращает внимание тахипноэ, несоответствие выраженности одышки физикальным изменениям в легких. Во время аускультации на вдохе прослушиваются крепитирующие хрипы различной локализации
В крови – умеренный лейкоцитоз и повышение СОЭ; по данным ИФА – отрицательные серологические тесты на наличие Ат к микоплазме, легионеллам, риккетсиям. Проводится анализ газового состава крови и КЩС (артериальная гипоксемия на ранних этапах сменяется гиперкапнией в терминальной стадии).
Большую информационную ценность в диагностики интерстициальных болезней легких представляют рентгенологические методы (рентгенография и КТ легких). На ранних стадиях на рентгено- и томограммах можно увидеть деформацию и усиление легочного рисунка, мелкоочаговые тени, снижение прозрачности легочных полей ( феномен «матового стекла»); в дальнейшем развивается рентгенологическая картина интерстициального фиброза и картина «сотового легкого».
По данным спирометрии чаще обнаруживается рестриктивный тип нарушений легочной вентиляции, снижение легочных объемов. При развитии легочной гипертензии на ЭКГ обнаруживается гипертрофия миокарда правых отделов сердца. Диагностическая бронхоскопия позволяет провести бронхоальвеолярный лаваж; при ИБЛ в промывных вод бронхов преобладают нейтрофилы. Кроме этого, в ходе эндоскопического исследования может быть выполнена трансбронхиальная биопсия легких. Также в отдельных случаях прибегают к открытой или трансторакальной биопсии легочной ткани.
В чем отличия от других форм миом
Миоматозный узел интерстициально-субсерозного вида относится к категории смешанных опухолей. У него есть некоторое сходство одновременно с двумя основными разновидностями миом. Основание интерстициально-субсерозной опухоли появляется в толще мышечного слоя стенки матки, аналогично интрамуральной миоме. Это приводит к некоторому увеличению тела матки.
Направление роста у интерстициально-субсерозного узла такое же, как у субсерозного – в сторону брюшной полости. Обе разновидности миом при разрастании сдавливают близлежащие внутренние органы, и тем самым угнетают их основные функции.
Но интерстициально-субсерозные опухоли могут разрастаться до гигантских размеров. В медицинской практике встречались миомы, имеющие в диаметре около 25 см, а по классификации узел больше 6 см считается уже большим.
Патогенез.
Дезорганизация альвеолярной архитектоники — характерный признак
большинства форм ИЗЛ, — обусловлена хроническим воспалением дистальных отделов
респираторного тракта.
В случаях ИЗЛ установленной этиологии хронический воспалительный процесс
индуцируется известными агентами. При этом (например, при лекарственно-зависимой
патологии легких) причинные факторы, обладая цитотоксическим эффектом, оказывают
непосредственное повреждающее действие на легочную ткань. Среди ИЗЛ неизвестной
этиологии воспаление играет меньшую роль, и в основе повреждения и
дезорганизации легочной ткани лежат патологическая пролиферация мезенхимальных
клеток (например, при лимфангиолейомиоматозе) либо отложение депозитов
внеклеточного материала, в норме отсутствующего в респираторных отделах легких
(например, при альвеолярном протеинозе).
Различают два основных механизма повреждающего действия клеток воспаления на
альвеолы. Первый заключается в том, что клетки воспаления аккумулируются на
ограниченных участках альвеолярной стенки, а это приводит к ее повреждению и
нарушениям процесса газообмена. Второй предполагает выделение воспалительными
клетками большого числа медиаторов, повреждающих клетки паренхимы и
соединительнотканный матрикс, стимулирующих пролиферацию фибробластов, что и
приводит к формированию легочного фиброза.
В норме в одной альвеоле содержится около 60 альвеолярных макрофагов и 15
лимфоцитов, тогда как полиморфно-клеточные лейкоциты, как правило, не
обнаруживаются. При развитии же воспаления (в случае интерстициальных
заболеваний легких неясной этиологии) происходят следующие морфологические
изменения: 1) значительно увеличивается число клеток воспаления в респираторных
отделах легких; 2) изменяется соотношение воспалительных клеточных элементов —
для одних заболеваний характерно преобладание лимфоцитов, в других случаях
доминируют нейтрофилы, альвеолярные макрофаги и/или эозинофилы; 3) повышается
функциональная активность клеток воспаления. Последние активируются под
воздействием целого ряда медиаторов, которые в свою очередь оказывают
повреждающее действие на альвеолярные структуры. Так, некоторые медиаторы
инициируют процесс образования токсичных кислородных радикалов, которые вызывают
повреждение клеток паренхимы; высвобождающиеся при этом внутриклеточные протеазы
обусловливают дезорганизацию соединительнотканного матрикса легких.
Легочный фиброз развивается вследствие высвобождения альвеолярными макрофагами
медиаторных субстанций, инициирующих пролиферацию фибробластов. Эти медиаторы,
включая фибронектин и ростовой фактор альвеолярных макрофагов, способствуют
перемещению фибробластов в интерстиций. В результате резко увеличивается число
фибробластов, «продуцирующих» соединительную ткань, что и приводит к
формированию пневмофиброза.
Хотя представленные механизмы и являются достаточно специфичными для
идиопатического легочного фиброза, последний может рассматриваться в качестве
своеобразного образца развития и прогрессирования легочного фиброза для всей
группы ИЗЛ в целом. Обозначения: AMDGF — ростовой фактор альвеолярных
макрофагов.
При некоторых заболеваниях, относимых в рубрику ИЗЛ, в патологический процесс
вовлекаются также мелкие легочные артерии и вены. При этом в редких случаях
проявления легочного васкулита оказываются доминирующими, преобладая над менее
выраженными паренхиматозными изменениями. Иногда воспалительный процесс
ограничивается терминальными бронхиолами, что препятствует движению воздуха к
соответствующим альвеолам; с другой стороны, для отдельных форм ИЗЛ характерно
поражение висцеральной плевры с развитием плеврального выпота.
Наши специалисты
ЧикинаСветлана Юрьевна
Кандидат медицинских наук, врач-пульмонолог высшей категории, врач функциональной диагностики, сотрудник ФГУ НИИ пульмонологии ФМБА России, заведующая отделением пульмонологии ИнтеграМедСервис
КарнаушкинаКулешовПоповаКсения Александровна
Кандидат медицинских наук, врач-пульмонолог, ведет прием детей от 6-ти лет, защитила кандидатскую диссертацию по неинвазивной вентиляции по специальностям «Пульмонология» и «Кардиология» в ФГУ НИИ Пульмонологии ФМБА России.
НуралиеваГалия Сериковна
Кандидат медицинских наук, врач-пульмонолог, прошла стажировку в Германии, по специализации: «Респираторная поддержка у больных с легочными заболеваниями». Продолжает работать в отделении интенсивной пульмонологии ФГУ НИИ Пульмонологии
Симптомы интерстициальной миомы матки
На начальных стадиях болезни интерстициальная миома матки не проявляется клиническими симптомами. При увеличении размеров миомного образования 30% женщин не ощущают никаких проявлений болезни или у них периодически появляются боли внизу живота. Гинекологи часто находят интерстициальные узлы матки случайно, во время профилактического осмотра.
Одна из жалоб больных интерстициальной миомой матки – большая потеря крови во время менструации. При обильных маточных кровотечениях развивается анемия. Малокровие проявляется следующими симптомами:
- Головокружением;
- Усталостью;
- Бледностью кожи и видимых слизистых оболочек;
- Ломкостью ногтей;
- Выпадением волос.
У женщин, страдающих миомой, ухудшается общее состояние, появляются маточные кровотечения в период между месячными. В дальнейшем развивается бесплодие или происходит привычная потеря беременности. Интерстициальные узлы, расположенные на передней стенке матки, могут* сдавливают мочевой пузырь и вызывают нарушение мочеиспускания. Если интерстициальный узел локализован по задней стенке матки, он может* давит на прямую кишку и вызывает запор.
У женщин, страдающих интерстициальной миомой матки, нарушается сексуальная функция – снижается половое влечение, может возникать боль во время интимной близости. Со временем усиливаются менструальные кровотечения. Причиной этого является:
- Снижение сократительной способности мышечного слоя матки вследствие разницы здоровой ткани матки и измененной узлами;
- Увеличение поверхности внутреннего слоя матки за счёт деформации полости матки;
Межменструальные кровотечения возникают, если узлы располагаются интерстициально-субмукозно (из миометрия узлы частично растут под слизистую оболочку матки).
Формы
По характеру течения в медицине различают такие формы интерстициального нефрита:
- острый интерстициальный нефрит. Для него характерно острое начало – резко повышается температура, количество выделяемой человеком мочи увеличивается и в ней появляется кровь (гематурия), возникают боли в пояснице. В более тяжёлых случаях может развиться почечная недостаточность. При наличии одного или нескольких указанных симптомов рекомендовано без промедления обратиться к квалифицированному врачу. Прогноз при остром интерстициальном нефрите в большей части клинических ситуаций является положительным;
- хронический интерстициальный нефрит. Если недуг перешёл в эту форму, то у пациента развивается фиброз ткани, образующей строму данного паренхиматозного органа. Также происходит отмирание канальцев. Последний этап развития хронического интерстициального нефрита — поражение клубочков (это та функциональная часть почек, в которой происходит фильтрация крови). Если больному не будет оказана квалифицированная мед. помощь, то у него возникнет нефросклероз – этот синдром нарушения функций почек является необратимым и опасным для жизни.
Согласно механизму развития, выделяют такие формы:
- первичный. В этом случае патологический процесс развивается в почечной ткани самостоятельно, а не на фоне другого заболевания;
- вторичный. Развивается на фоне уже существующего недуга почек и значительно усложняет его течение. Также может развиться по причине наличия в организме лейкемии, сахарного диабета, подагры и прочих заболеваний.
По этиологии возникновения различают следующие формы интерстициального нефрита:
- аутоиммунный. Болезнь возникает из-за ранее произошедшего сбоя в работе иммунной системы человека;
- токсико-аллергический. Эта форма возникает вследствие продолжительного воздействия токсических, хим. веществ на организм, а также при введении белковых препаратов;
- идиопатический. В этом случае этиология интерстициального нефрита является не установленной;
- постинфекционный.
Согласно клиническим проявлениям, выделяют:
- развёрнутая форма. Все клинические симптомы интерстициального нефрита выражены ярко;
- тяжёлая форма. В этом случае выражены симптомы длительной анурии и острой почечной недостаточности. При их обнаружении необходимо в экстренном порядке провести больному гемодиализ. Если не провести данную процедуру, то это может привести к летальному исходу;
- «абортивная» форма. Анурия у больного отсутствует, функционирование почек быстро восстанавливается. Течение этой формы заболевания благоприятное и не несет в себе опасности для жизни пациента;
- «очаговая» форма. Симптоматика интерстициального нефрита выражена довольно слабо. Отмечается полиурия. Пациент быстро идёт на поправку.
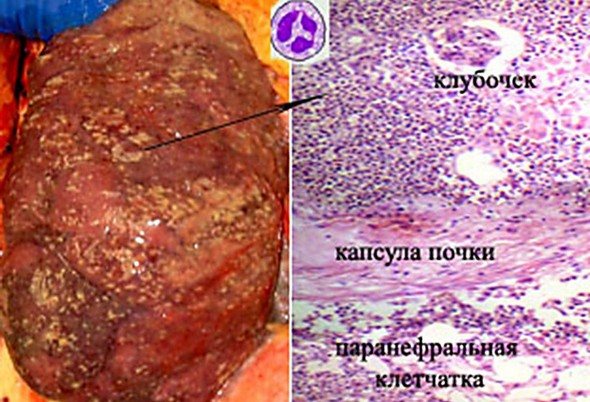
Хронический интерстициальный нефрит
Как проявляется
Интоксикация организма и выраженность воспалительного процесса напрямую влияют на характер и интенсивность проявлений заболевания. Если его причиной является прием некоторых препаратов или болезнь, то проявления появляются уже спустя 1–2 дня от начала патологии.
При введении вакцин и последующем развитии интерстициального становятся заметными спустя 3–5 дней. Чаще всего человек чувствует усиленное потоотделение, головные боли, повышенную утомляемость, тошноту, теряет аппетит. Характерны и такие изменения:
- лихорадка;
- озноб;
- кожные высыпания;
- ломота мышц.
Иногда бывает выраженное, однако скоротечное повышение давления. Фактически с самого начала наблюдается полиурия при очень незначительной плотности мочи.
Отеки конечностей или участков под глазами для такого вида заболевания не характерны. тоже в этом случае отсутствуют. Острый тубулоинтерстициальный нефрит редко протекает без мочевого синдрома. Он имеет следующие признаки:
- умеренная лейкоцитурия;
- в большей или меньшей степени выражена протеинурия;
- микрогематурия;
- кальциурия;
- оксалатурия.
Изменения в моче сохраняются длительное время – до 4 и даже 8 недель. Дольше всего (до 3-х месяцев) наблюдается гипостенурия. Анализы мочи подтверждают присутствие креатина, мочевины, увеличенного количества азота.
Увеличиваются СОЭ, количество лейкоцитов, эозинофилов, в наиболее сложных ситуациях – предельно низкий гемоглобин. Биохимический анализ указывает на присутствие реактивного белка, повышение показателей ДФА-проб.
Общая информация
Течение патологии характеризуется тем, что у человека нет сопутствующей урогенитальной инфекции. Болезнь считается хронической, то есть у пациента бывают периоды обострений и ремиссии.
Интерстициальный цистит является тяжело диагностируемой формой воспаления мочевого пузыря.
Механизм возникновения окончательно не изучен, но медики выделяют несколько гипотез.
Механизм развития интерстициального цистита основан на том, что в некоторых участках стенки мочевого пузыря истончается слизистая оболочка.
Как результат, не выполняет главную функцию — защиту мышечного слоя от агрессивных компонентов мочи.
На ранних стадиях болезни отмечается воспаление всей стенки мочевого пузыря, в дальнейшем, воспаление из катаральной переходит в язвенную, что формирует структурный дефект.
При отсутствии лечения, этот дефект приводит к перфорации, что грозит развитием перитонита. Для брюшной полости моча является агрессивной средой.
При попадании в абдоминальную полость, возникают тяжелые нарушения в работе кишечника и других органов, которые там расположены.
Классифицировать цистит можно в зависимости от тех факторов, которые провоцируют:
- медикаментозный (следствие приема лекарств);
- механический (травмирование или оперативное вмешательство на мочевом пузыре);
- токсический;
- химический (следствие употребления химиопрепаратов);
- алиментарный (пищевого происхождения).
Лечение интерстициального цистита
Важным является подтверждение диагноза до начала любого лечения.
Лечебные мероприятия варьируют от лекарственной терапии до хирургических вмешательств. Они могут быть местными или системными. Обычно первичное лечение — это гидродистензия, так как это часть диагностического обследования. Гидродистензия позволяет добиться улучшения состояния примерно у 50-60% пациентов.
Следующий этап терапии состоит из последовательных вливаний различных препаратов в мочевой пузырь. Используется также системная терапия пентозанполисульфатом натрия, амитриптилином и гепарином. Кроме того существуют немедикаментозные методы лечения, такие как биологическая обратная связь и тренировка мочевого пузыря.
В наиболее тяжелых случаях может быть показано хирургическое лечение. Методы различны: от диссекции мочевого пузыря с пересечением нервных волокон, сосудистого кровоснабжения и аугментационной цистопластики (увеличения объема мочевого пузыря за счет сегмента кишечника) до полного отведения мочи.
Диагностика
Для точной постановки диагноза необходимо тщательное обследование.
Диагностика интерстициального отёка лёгких включает следующие мероприятия:
Первичный осмотр, сбор анамнеза. Врач задаёт различные вопросы, чтобы определить причину, которая поспособствовала появлению отёка
Особое внимание уделяется состоянию здоровья сердечно-сосудистой системы. При внешнем осмотре и пальпации врач акцентирует внимание на характере дыхания, положении пациента, цвете и степени влажности кожного покрова, состоянии вен на шее, кашле и хрипах.
Биохимический анализ крови
Важен для определения уровня белка в крови.
Исследование газов крови. При наличии интерстициального отёка лёгких анализ показывает гипокапнию – состояние, характеризующееся нехваткой в крови углекислого газа.
ЭКГ. Наличие острой левожелудочковой недостаточности и иных патологий может свидетельствовать об отёке.
УЗИ сердца. Снижение сократимости левого желудочка провоцирует уменьшение амплитуды сердечных колебаний, что и покажет ультразвуковое исследование при отёке лёгких.
Рентген. Интерстициальный отёк подтверждается при расширении лёгочных корней и сердца.
Дополнительно может назначаться при интерстициальном отёке лёгких КТ (компьютерная томография) однофотонная эмиссионная.
На основании собранной информации выявляется причина заболевания и составляется эффективный план лечения.
Идиопатическая интерстициальная пневмония: лечение, признаки на рентгене и симптомы
Интерстициальная пневмония – это воспаление легочных тканей, поражающее преимущественно альвеолярные стенки, эндотелий, капилляры и фиброзные ткани паренхимы легких.
Этим термином обозначают целую группу воспалительных процессов межуточной ткани легких неустановленного происхождения. Диагностируется у пациентов разного возраста и пола: может заболеть как взрослый, так и ребенок. Часто исходом заболевания становится пневмофиброз.
Наиболее характерные проявления патологии – прогрессирующая одышка и ухудшение дыхательной функции.
Причины заболевания
Механизмы происхождения этого заболевания исследователями точно не установлены, поэтому оно носит название идиопатической интерстициальной пневмонии. Есть мнение, что болезнь может начинаться по причине расстройства иммунологической саморегуляции, а толчком к его развитию становится появление антигена, на который иммунная система реагирует активной выработкой антител.
Провоцирующими факторами развития этой тяжелой патологии могут выступать:
- возбудители инфекций – цитомегаловирусы, герпесвирусы, вирусы, провоцирующие респираторные инфекции, некоторые виды бактерий (микоплазмы, хламидии, легионеллы, паразитирующие микроорганизмы: риккетсии, пневмоцисты);
- вдыхание некоторых разновидностей пылевых частиц;
- длительное курение (болезнь может развиваться также у тех, кто избавился от этой вредной привычки);Цитомегаловирусы
- иммунодефицитные состояния, например, заболевание ВИЧ и СПИДом, особенно в раннем детском возрасте;
- наличие некоторых аутоиммунных патологий, например, болезни Шегрена (поражаются соединительные ткани с вовлечением в патологический процесс желез внешней секреции);
- некоторые ревматические болезни, протекающие с поражением соединительной ткани;
- медикаментозное лечение некоторыми препаратами (антиаритмическими и противоревматическими).
Симптоматика
Все формы заболевания сопровождаются рядом общих симптомов. Среди них:
Сухой кашель
- кашель (сухой, малопродуктивный);
- одышка (на начальных этапах развития патологии возникает при физической нагрузке, при прогрессировании – проявляется даже в спокойном состоянии);
- затруднение дыхания, невозможность полноценно вдохнуть, ощущение нехватки воздуха;
- боли в области поражения, иногда очень интенсивные, имеющие тенденцию к усилению при попытке вдохнуть полной грудью;
- проявления обструкции бронхов (чаще всего сопровождают десквамативную форму заболевания);
- лихорадочные явления (характерны для криптогенной, неспецифической и лимфоидной форм);
- нарушения сна;
- высокая утомляемость при незначительных нагрузках;
- потеря аппетита, снижение веса.
Для острой формы характерно внезапное начало и стремительное развитие, быстро нарастают симптомы дыхательной недостаточности, более 50% больных умирают. Идиопатический легочный фиброз, напротив, начинается незаметно, симптоматика нарастает довольно медленно. Когда патологический процесс начинает прогрессировать, у пациента наблюдаются нарушения дыхательной функции, легочная гипертензия.
Прогноз и профилактика
Прогнозы при этой патологии зависят от того, в какой форме она протекает, а также от того, насколько выражены фиброзные изменения легочных тканей.
В среднем с таким заболеванием люди живут около пяти лет, если же оно протекает в форме идиопатического легочного фиброза, осложненного склерозом тканей легких и недостаточностью функции дыхательной и сердечно-сосудистой систем, то перспективы значительно ухудшаются, выживаемость не превышает трех лет.
Интерстициальная пневмония в острой форме – тяжелое и опасное заболевание, которое даже при раннем выявлении и адекватной терапии приводит к смерти в более чем в половине диагностированных случаев.
При неспецифической интерстициальной пневмонии добиться улучшения клинических показателей и стабилизации состояния больного удается в 70-75% случаев. В трети случаев прогноз жизни оценивается в 10 лет.
Десквамативную интерстициальную пневмонию удается стабилизировать у 65% пациентов, более 90% живут до 10 лет, 60% – пять лет. Иногда при помощи терапии удается добиться стойкой ремиссии.
При лимфоидной и криптогенной формах прогнозы, как правило, благоприятные.
Профилактика интерстициальных заболеваний легких заключается в отказе от курения, регулярном проведении вакцинаций против гриппа, пневмококковой инфекции, предупреждении бактериальных инфекций, исключении влияния вредных и опасных факторов.