Гастроскопия желудка и альтернативные методы обследования без глотания зонда
Содержание:
Что показывает процедура
Гастроскопия желудка без глотания и с введением устройства показывает состояние слизистой оболочки пищеварительного органа. Помимо этого, диагностический метод позволяет оценить функционирование:
- просвета;
- желудка;
- двенадцатиперстной кишки.
Процедура позволяет установить причину болевого синдрома в области пищеварительного органа. Метод считается одним из наиболее эффективных. Обнаруживает повреждения, расширения вен и воспалительные процессы.
Этот метод позволяет провести исследование желудка и 12-перстной кишки
Подготовка к гастроскопии желудка в первой половине дня незначительная. Именно поэтому процедура считается одной из наиболее востребованных при изучении функционирования пищеварительного органа. Диагностический метод помогает установить наличие:
- гастрита;
- хеликобактерной инфекции;
- язвы пищеварительного органа;
- эрозивных дефектов.
Перед процедурой пациент должен выяснить, как делают ФГС желудка. При наличии новообразований доброкачественного или злокачественного характера методика помогает изучить их как можно тщательнее. Гастроскопия помогает установить наиболее точный диагноз.
Гастроскопия позволяет взять образцы тканей на гистологию
Подготовка к ФГС желудка включает несколько важных рекомендаций. Пациент должен учитывать, что при обнаружении подозрительных новообразований в пищеварительном органе, доктор может взять несколько образцов ткани на гистологическое исследование.
Процедура позволяет обнаружить внутренние кровотечения, которые внешне никак не проявляются. В некоторых случаях пациенту может быть показано срочное хирургическое вмешательство.
Этот метод позволяет врачу увидеть патологии, которые протекаю бессимптомно
Важно ответственно подходить к выяснению того, как подготовиться к ФГДС желудка в первой половине дня. При этом методе могут быть удалены поверхностно локализующиеся новообразования, в результате чего останавливается кровотечение
По назначению врача во время процедуры устанавливается возможная непереносимость глютена.
Как готовиться к гастроскопии желудка взрослому
Гастроэнтеролог назначает взрослым обследование согласно показаниям. Предварительно определяет, как будет проходить процедура: с биопсией или без нее, с наркозом или под местной анестезией. После этого рассказывает пациенту, как правильно подготовиться к гастроскопии желудка. Рекомендации зависят от времени выполнения процедуры, наличия вредных привычек, необходимости приема лекарств. Учитывают риск возникновения осложнений, предупреждают о появлении дискомфорта после обследования.
Питание перед обследованием
Один из главных вопросов: что можно кушать накануне диагностики. Чаще всего процедуру назначают в первой половине дня. Поэтому последний прием пищи должен быть вечером. Рекомендуют воздержаться от трапез после 19 часов. Питание перед гастроскопией желудка имеет особенности, представленные в таблице 1.
Таблица 1. Разрешенные и запрещенные продукты перед гастроскопией
| Можно | Нельзя |
| Картофельное пюре, каши (геркулесовую, гречневую) | Жирное мясо, рыбу |
| Супы на овощном отваре | Маринованные овощи, копчености, консервы |
| Паровые мясные котлеты из нежирных сортов мяса и рыбы | Блюда из грибов |
| Отвары фруктовые | Приправы, острые соусы, майонез |
| Яйца отварные всмятку | Цельное молоко, жирный творог |
| Хлеб подсушенный белый | Макароны, дрожжевой хлеб и сдобу |
| Печеные овощи, овощное рагу | Цитрусовые, помидоры, бобовые |
Важно!
Диету следует соблюдать на протяжении 48 часов.
Можно ли пить воду перед гастроскопией желудка
Специалисты советуют за сутки до исследования употреблять напитки комнатной температуры или теплые. Исключают газированную воду, крепкий чай, кофе, соки, потому что они влияют на кислотность желудочного сока. Категорически нельзя принимать алкоголь, учитывая его раздражающее действие на слизистую и повышение рвотного рефлекса. Прекращают пить воду за 3 часа до гастроскопии.
Можно ли курить
Табачный дым оказывает раздражающее действие на верхние отделы пищеварительного тракта. Накануне нельзя курить, потому что такой негативный фактор может вызвать затруднение проведения процедуры и неверную интерпретацию данных гастроскопии. Рекомендуют воздержаться от вредной привычки за 3-4 часа до диагностики.
Подготовка к гастроскопии желудка в первой половине дня
Более комфортным вариантом считают проведение обследования в первой половине дня. Если прием в 10 утра или раньше, то подготовка заключается в следующих пунктах:
- не принимать пищу после пробуждения с утра;
- пить перед гастроскопией желудка утром только за 2-3 часа перед началом манипуляций в количестве не более 100 мл жидкости;
- ограничить пероральный прием медикаментов;
- предварительно можно чистить зубы.
Важно!
Пить таблетки непосредственно перед исследованием запрещено. С врачом обсуждают заранее, какие лекарственные средства следует временно ограничить.
Если имеет место метеоризм (вздутие кишечника), перед диагностикой назначают сорбенты и пеногасители (Эспумизан, Инфакол).
Подготовка к исследованию во второй половине дня
В некоторых клиниках прием пациентов для проведения эндоскопической диагностики проводят вечером (до 18.00). Поэтому рассмотрим, как подготовиться к гастроскопии во второй половине дня и сколько нельзя есть по времени до диагностики. Учитывая функциональные особенности желудка, переваривание пищи может занимать от 1,5 до 3 часов. Поэтому существуют рекомендации по питанию и питьевому режиму (таблица 2).
Таблица 2. Рекомендации по подготовке к гастроскопии во второй половине дня
| Время выполнения исследования | Рекомендации |
| Прием в 14.00 | Лучше воздержаться от приема пищи. При необходимости соблюдения режима питания, можно съесть легкий завтрак до 7.00. Пить воду до 12.00 |
| Прием в 16.00 | Последний прием пищи до 8.00. Воду пьют до 14.00 |
| Прием в 18.00 | Разрешают позавтракать утром с 9.00 до 10.00. Пить воду после обеда можно до 16.00 |
Что взять с собой на обследование
Следует заранее записаться на исследование. Накануне процедуры врач, который будет проводить гастроскопию, рассказывает, что нужно взять с собой.
Стандартные требования — с собой пациент должен принести:
- лекарственные препараты для плановой терапии (таблетки, которые принимает пациент);
- направление на исследование, где указаны данные больного, предварительный диагноз, подтвержденные печатью учреждения и подписью врача;
- предыдущие заключения ФГДС для сравнения результатов и контроля терапии;
- карту амбулаторную;
- полотенце или одноразовую простынь;
- бахилы или сменную обувь.
С собой можно взять лекарства для снижения давления, успокоительные средства.
Показания к проведению исследования
Диагностику ФГДС проводят и без особых на то причин, ведь многие разновидности заболеваний, особенно на начальном этапе, протекают без видимой симптоматики. Опытные врачи всегда советуют проводить процедуру ФГДС по желанию или на всякий случай, потому что любое заболевание проще лечить на первых порах развития. Прямая потребность в проведении обследования ФГДС, возникает при следующих симптомах и болезнях:
- Частые болевые ощущения в животе неясного происхождения, которые носят разный характер, и повторяются с разной частотой.
- Чувство дискомфорта и тяжести в пищеводе.
- Подозрение на проглоченные инородные предметы (монетки, пуговки, шарики).
- Появляющаяся на протяжении длительного времени изжога.
- Тошнота по неизвестным причинам.
- Регулярно повторяющаяся (на протяжении нескольких дней) рвота с примесью крови.
- Неприятная отрыжка небольшим количеством воздуха либо пищи после трапезы.
- Нарушение глотания (дисфагия).
- Проблемы с аппетитом – частичное или полное его отсутствие на протяжении длительного периода.
- Анемия.
- Необъяснимая стремительная потеря массы тела.
- Заболевания печени, поджелудочной железы, желчного пузыря.
- При подготовке к полостным или длительным операциям.
- Подозрение на рак желудка, гастрит, язву.
- После удаления полипа желудка каждый семестр на протяжении года.
При помощи метода ФГДС:
- извлекают инородные тела из кишечника;
- удаляют полипы и другие доброкачественные образования;
- вводят лекарственные препараты;
- выполняют электрокоагуляцию кровоточащего сосуда;
- делают биопсию;
- накладывают клипсы и лигатуры при кровотечении в кишечнике или желудке.
Ощущения после проведения процедуры
Несмотря на то, что ФГДС относится к малоинвазивным методам диагностики, после обследования пациенты ощущают выраженный дискомфорт. Наиболее распространенные симптомы, которые беспокоят пациентов, следующие:
- отрыжка воздухом;
- болезненные ощущения в горле;
- спастические боли после гастроскопии в желудке;
- сухость, першение и другие неприятные ощущения в горле;
- изжога и кислая отрыжка;
- ощущение, что немного кружится голова.
Перечисленные последствия могут наблюдаться от нескольких часов до суток после гастроскопии. Спустя этот период самочувствие улучшается, даже если для этого не предпринимались специальные действия. Тошнота и позывы к рвоте после ФГДС — менее распространенные явления, которые появляются по нескольким причинам: из-за отека гортани вследствие травмирования, или перенапряжения. Как правило, тошнит после гастроскопии недолго — около 1-2 часов. Если тошнота сохраняется дольше, а при попытке выпить воды или принять пищу появляется рвота, сильнее болит пищевод и желудок, есть смысл задуматься о наступлении осложнений.
Эзофагогастродуоденоскопия и ФГДС: в чем разница, противопоказания и чего ожидать после обследования
Каждая манипуляция, в частности гастроскопия, обладает рядом особенностей, а еще противопоказаний. Эзофагогастродуоденоскопия и ФГДС в чем разница, можно уточнить у доктора. Это вопрос интересует практически каждого человека, которому назначено обследование. Разницы в проведении процедур нет, разнятся лишь названия.
Не проводят манипуляцию людям, страдающим:
- проблемами со свертываемостью крови;
- астмой в период обострения;
- обострением хронических патологий;
- инфекционными недугами;
- болезнями психики;
- существенным сужением пищевода;
- патологиями ССС (при обострении);
- гипертонической болезнью;
- варикозным расширением вен пищевода.
Не проводится исследование при вынашивании плода, а еще людям, которые в недавнем времени перенесли инсульт, инфаркт.
Советы относительно подготовки
Процедура пройдет успешно, а результат будет точным только в случае правильной подготовки. «Эзофагогастродуоденоскопия и ФГДС в чем разница при подготовке к манипуляции?» — довольно распространенный вопрос. Отличий при подготовке в ФГДС, ФГС или ЭГДС нет.
Методом предусмотрено соблюдение следующих рекомендаций:
- Накануне процедуры, вечером, следует отказаться от плотного ужина. Вечерняя трапеза должна быть легкой. Поужинать нужно за три-четыре часа до сна.
- За несколько дней до манипуляции необходимо отказаться от употребления алкогольных напитков, острых яств, приправ, курения.
- В день исследования запрещается не только кушать, но еще пить. Разрешается выпить немного воды или слегка сладкого чая за три часа до обследования.
- Морально подготовиться.
Перед проведением процедуры следует снять зубные протезы, линзы, украшения. Желательно в этот день надеть свободную одежду.
Каждый врач подтвердит, что особой разницы между эзофагогастродуоденоскопией и ФГДС нет. Разные только названия, определяющие зону ЖКТ, которая будет исследоваться. На самом же деле, врачи изучают весь ЖКТ: пищевод, желудок, 12-перстную кишку.
Проведение исследования
Манипуляция не сопряжена с появлением болезненных ощущений. Единственное, пациент может испытывать дискомфорт.
Состоит процедура из нескольких этапов:
- Обезболивание зева. Чтобы минимизировать дискомфорт, глотку больного обрабатывают анестетиком. В ряде случаев, при серьезных показаниях, проводят наркоз.
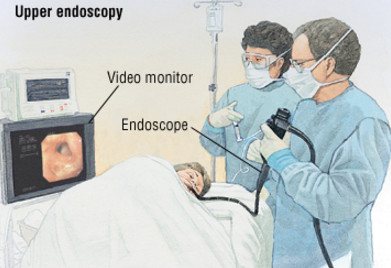
- Больного просят лечь на левый бок. Далее пациент заглатывает эндоскоп, который проходит через глотку, пищевод в желудок, а потом, при надобности, в кишку.
- Картинка, видео выводится на монитор.
Средняя продолжительность процедуры — полчаса. После манипуляции возможна болезненность в горле, но она быстро проходит. Употреблять пищу или напитки можно уже после прекращения воздействия болеутоляющего средства.
Результаты сообщают сразу после обследования. Если ФГДС проводилась в комплексе с биопсией, получить результат можно не ранее чем через полторы недели.
Чего ожидать после обследования
Некоторое время после манипуляции пациент может испытывать несильное вздутие. Обусловливается это дополнительным накачиванием воздухом желудка во время процедуры. Эта мера нужна для раскрытия стенок органов, а еще возможности осуществления полноценного осмотра желудочно-кишечного тракта.
Дискомфортные ощущения в горле или кишечнике могут сохраняться день-два. Проходят они самостоятельно.
Благодаря применению современного инструмента, а еще профессионализму доктора, вероятность появления осложнений после эзофагогастродуоденоскопии или ФГДС разницы в проведении которых нет, сводится к минимуму. Но возникновение нежелательных последствий не исключено.
Процедура может быть сопряжена с:
- кровотечением из варикозно-расширенных вен пищевода. Появляется на фоне основной патологии, устраняется легко;
- кровотечением из слизистых. Возникает из-за непрофессионального проведения манипуляции или неправильного поведения пациента (резких движений, неверной подготовки);
- кровотечением после иссечения полипа или биопсии. Появляется по естественным причинам, проходит самостоятельно;
- инфицированием стенок органов (из-за неправильной обработки оборудования).
В большинстве случаев процедура проходит безболезненно, без неприятных последствий. Главное правильно подготовиться, следовать рекомендациям врача. ФГДС, ЭГДС можно расценивать как одну процедуру, так как оба обследования проводятся аналогично, требуют одинаковой подготовки.
https://youtube.com/watch?v=_pzpeVBWK1E
Методика проведения процедуры
ФГС обычно проводят два человека: врач инструментальной диагностики (или гастроэнтеролог) и медсестра (медбрат). Перед тем как приступить к обследованию, доктор должен проверить исправность медицинского оборудования, изучить направление. Медсестра подготавливает пациента к процедуре и в процессе исследования осуществляет контроль за введением зонда.
Фиброгастроскопия проводится с помощью эндоскопа, который состоит из следующих составных частей:
- Наконечник. Имеет лампу и камеру, которые передают изображение на монитор. Способен вращаться на 180 градусов.
- Трубка. Тонкая и гибкая, длина её составляет 1 метр. Оснащена специальными щипчиками для биопсии и других хирургических манипуляций. Также внутри неё есть два канала: подающий лекарственные средства и нагнетающий воздух для расправления складок желудка.
- Прибор управления. С помощью него можно вращать наконечник эндоскопа, регулировать подачу воздушного потока и яркость освещения. С него запускается процесс взятия материала и осуществляется впрыскивание лекарства в обследуемый орган.
Как проходит обследование
Порядок проведения ФГС:
- Пациент ложится на кушетку, переворачивается на левый бок.
- Медсестра вставляет ему в рот загубник, обследуемый зажимает его зубами.
- Врач постепенно вводит эндоскоп, осматривая исследуемые органы.
- Изображение с зонда передается на монитор. Обычно обследование проводится с видеофиксацией, это обеспечивает возможность дальнейшего анализа видеоматериала гастроэнтерологом.
- В случае необходимости проводятся лечебно-диагностические мероприятия: биопсия, удаление инородного тела, наложение клипс для остановки кровотечения. При раке ЖКТ такие манипуляции согласовываются с лечащим врачом, так как случайное нарушение целостности злокачественной опухоли опасно для здоровья пациента.
- В конце процедуры зонд плавным образом извлекается.
В исключительных случаях, например, при инвалидности пациента и невозможности его перемещения, ФГС можно провести на дому.
Длительность процедуры
По времени гастроскопия длится от 10 до 30 минут. Длительность процедуры может увеличиться, это зависит от того, сколько лечебно-диагностических мероприятий необходимо выполнить. В среднем дополнительные манипуляции, такие как взятие биопсии или устранение кровотечений, должны занимать не более 5-10 минут.
Особенности поведения во время процедуры
Успешному проведению обследования поспособствует соблюдение следующих правил:
- Не нужно нервничать и суетиться. Излишнее волнение может спровоцировать мышечное напряжение, которое осложнит процесс ввода эндоскопа в ротовую полость.
- Нельзя двигаться во время процедуры. Это может повысить риск повреждения слизистой оболочки органов ЖКТ трубкой аппарата.
- Необходимо следить за дыханием. Врачи рекомендуют выдыхать воздух через рот по мере продвижения эндоскопа вглубь организма. Считается, что такой способ дыхания позволит минимизировать неприятные ощущения и предотвратить рвоту.
- Нельзя разговаривать и сглатывать слюну. Эти действия сопровождаются движениями пищевода, поэтому будут мешать специалистам проводить исследование.
Ощущения и возможные осложнения после обследования
В первые дни нужно избегать любых продуктов и напитков, вызывающих раздражение слизистой оболочки. Необходимо помнить, что внутренняя поверхность органа помимо диеты была подвергнута механическому воздействию зонда, поэтому находится в травмированном состоянии.
Само по себе исследование занимает около получаса, но при нахождении серьезных осложнений возможно увеличение времени. В начале процедуры используется анестетик, после чего корень языка и глотка немеют, это способствует удобному проникновению глотательной трубки. После завершения процедуры пациент остается в палате и наблюдается врачом в течение 2 часов. При полном восстановлении и с разрешения лечащего врача пациент отправляется домой, обязательно сопровождаемый родственниками или близкими людьми.
В течение 12 часов после гастроскопии ни в коем случае нельзя заниматься какой-либо физической нагрузкой, садиться за руль или работать, лучшим занятием будет сон и отдых.Возвращение к обычному режиму питания и распорядку дня возможно через 24 часа после исследования, точнее может сказать только лечащий врач.
Ощущения во время гастроскопии
Хотя процедура не болезненна, ощущения могут вызывать определенный дискомфорт. Она длится в среднем 15-20 минут.
Однако персонал будет делать все возможное, чтобы облегчить процедуру: при нервозности пациента могут применяться уколы успокоительного, а для облегчения проведения эндоскопа через глотку, ее орошают раствором анестетика (чаще всего 1% раствор лидокаина). Между зубами вставляют пластиковый загубник, чтобы не прикусывать трубку эндоскопа.
При введении трубки необходимо глубоко дышать и расслабиться, иногда врач будет просить совершать глотательные движения. По трубке подают немного воздуха для расправления стенок пищевода и желудка.
После исследования в течение суток может быть неприятное ощущение в горле, которое постепенно исчезает. Пищу можно принимать через 1 час после исследования.
Гастроскопия – что это
Инвазивные методы широко применяются для диагностики гастроэнтерологической патологии.
Гастроскопия – это осмотр верхних отделов пищеварительного тракта, включая желудок и часть двенадцатиперстной кишки. Путь гастроскопа проходит через пищевод, поэтому врач может осмотреть и его стояние. В этом случае метод носит название эзофагогастроскопия.
Обследование выполняют с помощью специального прибора, который оснащен волоконно-оптической системой. Пациенты должны знать, что эндоскопия и гастроскопия – это названия одного и того же исследования. Фиброгастроскопию назначают в случаях, когда нужно проверить состояние слизистой, оценить анатомические и функциональные особенности органа, определить наличие дефектов и дополнительных образований, например варикозного расширения вен, язв, эрозий, атрофии желудка или новообразований злокачественного или доброкачественного характера.
Показания
Гастроскопию выполняют в плановом порядке и в экстренных случаях. Пациентам с хронической патологией желудочно-кишечного тракта исследование назначает гастроэнтеролог. Метод информативен при:
- острых гастритах;
- воспалительных процессах слизистой оболочки верхних отделов пищеварительной системы хронического характера;
- язвенной болезни желудка и двенадцатиперстной кишки;
- злокачественных новообразованиях;
- полипах;
- подозрении на наличие безоара, эктопии слизистой;
- признаках кишечной метаплазии;
- изменениях сосудов в пищеводе.
Это интересно!
Исследование назначают с целью проведения теста на Хеликобактер pylori и для динамического контроля патологических процессов.
Неотложная диагностика проводится в таких ситуациях:
- при возникновении желудочно-кишечного кровотечения;
- для извлечения инородного тела в просвете пищевода и желудка;
- с целью верификации функционального или анатомического стеноза в пилородуоденальной зоне.
Гастроскопия может быть диагностической и лечебной.
Осторожно!
Гастроскопическое исследование противопоказано, если невозможно провести эндоскоп по пищеводу вследствие сужения. Такое состояние может быть обусловлено рубцовыми изменениями после химических и термических ожогов, при аневризме аорты, опухолях.
Необходимые анализы перед обследованием
ФГС относится к инвазивным вмешательствам. В редких случаях могут возникать осложнения во время обследования. Для того чтобы снизить вероятность возникновения негативных реакций и обезопасить пациента, перед выполнением процедуры лечащий врач назначает обследование.
Перечень включает такие анализы:
- общий клинический анализ крови с развернутой формулой, ВИЧ, гепатиты B и C;
- определение группы крови и резус-фактора;
- коагулограмму;
- электрокардиограмму (для лиц с заболеваниями сердечно-сосудистой системы).
Что показывает исследование
Обследование показывает изменения на внутренней стенке желудка. Гастроскопия желудка делается с целью подтверждения или опровержения:
- Воспаления слизистой оболочки. При этом оцентвается степень, характер и распространенность процесса.
- Эрозий и язвенных поражений. При необходимости проводится забор тканей (биопсия) для изучения морфологических изменений на клеточном уровне.
- Опухолей. В зависимости от вида опухоли может проводиться биопсия.
- Изменения морфологии складок органа.
С помощью гастроскопии выполняют дифференциальную диагностику гипертрофических, атрофических процессов на слизистой органа, варикозного расширения вен пищевода и желудка. Исследование показывает объем слизи в просвете желудка, а также функциональное состояние пилородуоденальной области. Появление желчи в желудке свидетельствует о рефлюкс-гастрите. Расширенная визуализация помогает выбрать оптимальное место для биопсии, правильно оценить степеь повреждения органа и подобрать корректую терапию.
Когда сделать МРТ желудка – показания
Традиционное магнитно-резонансное сканирование желудочно-кишечного тракта (ЖКТ) хорошо показывает пищевод и желудок, верхние отделы толстого кишечника. Проблемы появляются при обследовании петель толстой кишки, образующих многочисленные изгибы.
Достоинство МР-томографии при сравнении с фиброгастродуоденоскопией – отсутствие лучевой нагрузки, инвазивности, болезненных ощущений. Высокая контрастность мягких тканей желудочной стенки позволяет выявить:
- Язвенную болезнь;
- Эзофагит;
- Эрозии;
- Воспаление;
- Артефакты;
- Инородные тела.
С помощью МР-сканирования диагностируются отделы кишечника:
- Терминальные участки в области малого таза;
- Все участки пищевода и желудка;
- Средняя часть (при гидро-МРТ с двойным контрастированием).
Гастроскопия – это безопасный метод, но создает дискомфорт человеку из-за необходимости перорального (через рот) введения зонда. У части пациентов возникает тошнота при движении эндоскопа по верхним отделам желудочно-кишечного тракта даже после местного обезболивания.
При грамотном применении гидро- МРТ ЖКТ показывает полипы, опухоли, воспаление тонкого кишечника, что недоступно для ФГДС. Для качественной визуализации отделов используется воздух и контрастное вещество – специальные промышленные растворы. В состав средств входят ингредиенты, расправляющие петли кишки, тщательно окутывающие стенку, что помогает выявить самые мелкие патологические детали.
Отвечая, делают ли МРТ желудка при противопоказаниях к колоноскопии, выделим состояния, при которых разрешено магнитно-резонансное сканирование, но запрещено введение зонда в прямую кишку:
- Внутрикишечное кровотечение;
- Внутреннее выпячивание оболочки толстой и сигмовидной кишки;
- Грыжи нижней трети желудочно-кишечного тракта.
Гастроскопия с колоноскопией более предпочтительна при наличии небольших воспалительных участков, эрозий слизистой оболочки, усиленной перистальтике. Повышенная возбудимость желудочно-кишечного тракта, активное продвижение пищи мешает качественной визуализации.