Как выглядит и чем опасен для человека чесоточный зудень
Содержание:
Первые признаки
При заражении человека, первые признаки чесотки могут появится и через месяц после попадания клеща на кожу, при вторичном инфицировании — симптомы проявляются значительно раньше.
Самые первые признаки чесотки у человека следующие:
- Сильный зуд (чаще в ночное время);
- Сыпь, волдыри, маленькие прыщики;
- Из-за расчесов появляются нагноения, язвочки.
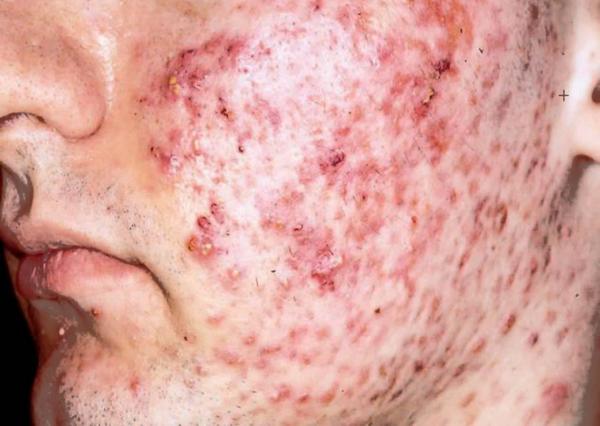
Отличительным признаком заболевания является возникновения чесоточных ходов до 7 мм в длину (извитых полосок сероватого, белесового цвета), заканчиваются такие изогнутые ходы везикулами или папулами — это норки клещей, в которые самка откладывает 10-25 яиц.
Меры профилактики
Если одному члену семьи поставили диагноз чесотка, всем остальным проживающим с ним стоит принять определенные меры профилактики и не заразиться:
- отведите пациенту отдельную посуду и постельное белье, иные предметы быта.
- все вещи стирают при высокой температуре, проглаживаются с обеих сторон.
- показано проводить во всех помещениях регулярную уборку и дезинфекцию с применением антисептических составов.
- подушки и одеяла стоит обработать паром или же зимой вынести на мороз, а постельное белье – менять и стирать каждый день.
Клещ, который находится не на теле своего носителя, может прожить максимум 5 дней.
При первых признаках, указывающих на чесотку, стоит посетить врача и пройти обследование. Чем раньше это будет сделано, тем ниже риски развития серьезных осложнений, как и заражения близких людей.
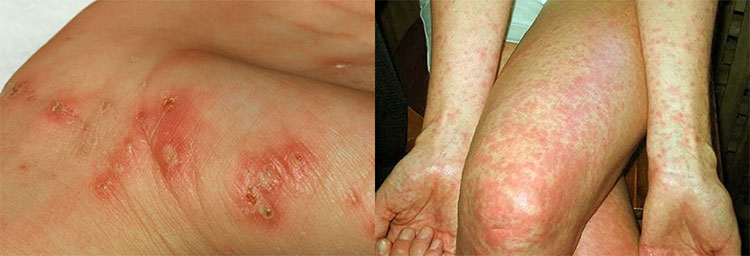
Проявления чесотки на руках и ногах (первые признаки)
Наиболее благоприятным местом для размножения чесоточного клеща на теле человека являются ладони рук, запястья, внутренняя сторона локтевого сгиба, ступни ног, подколенный сгиб. Это можно объяснить тем, что здесь практически нет волосяного покрова и много потовых желез, что создает благоприятные условия для размножения паразитов. Хорошо известно, что в обезвоженной обстановке клещи погибают.
Фото чесотки на руках:
В прогрызенных каналах остаются продукты их жизнедеятельности, которые в этих условиях быстро разлагаются, отравляя кожу и вызывая аллергические реакции и воспаления. Первые признаки чесотки на руках и ногах абсолютно идентичные приведенным выше первичным симптомам: сильный зуд в вечернее и ночное время и высыпания на коже.
Помните, что руки, ноги часто потеют и клещи на них начинают активно размножаться.
Что можно сделать, чтобы избежать заражения чесоткой:
- Прежде всего, нужно внимательно относитесь к своей коже. Регулярно осматривайте кожный покров и при первых признаках обратиться к врачу и не занимайтесь самолечением. Лучше перестраховаться, чем потом лечиться.
- Соблюдать личную гигиену. Постарайтесь не пользоваться не своими вещами. Хотя чистая кожа не дает гарантии, что чесоточный клещ не попадет на вас, но в случае попадания личинок есть вероятность, что при мытье рук или при купании, они могут быть смытыми.
- Обязательно регулярно стирайте бельё и постельные принадлежности в горячей воде и проглаживайте горячим утюгом. Клещи погибают при температуре свыше 60 градусов.
- Если в доме есть ковры и паласы, выносите их на мороз и оставляйте там не менее часа. При низких температурах клещи также погибают.
Как отличить чесотку от других кожных заболеваний на видео:
Профилактика чесотки
Объем профилактических мероприятий определяется в зависимости от эпидемиологической ситуации. При обнаружении чесотки заполняется форма экстренного извещения и извещаются органы СЭС по месту жительства больного.
Лица из одного очага лечатся совместно с целью профилактики повторного заражения. Все лица контактировавшие с пораженными проводят однократную профилактическую обработку кожных покровов противоклещевыми препаратами.
После лечения больного многие руководства рекомендуют обработку всех вещей и белья, с которыми контактировал больной (специальные спреи, стирка в горячей воде). В соответствии с данными по выживаемости чесоточных клещей во внешней среде, а также в связи с крайне низкой вероятностью передачи чесотки через бытовые предметы (непрямой контактный путь передачи), данные рекомендации обсуждаются в каждом конкретном случае. Новейшие руководства не рекомендуют обрабатывать матрасы, мягкую мебель и ковры; постельное и нижнее белье следует простирать в горячей воде, если с момента его использования прошло менее 48 часов.
Важно! Вопреки распространенному заблуждению чесотка не связана с низким уровнем гигиены. Чесоточный клещ не восприимчив к воде или мылу
При ежедневном приеме душа/ванны количество клещей и вероятность заражения не снижаются.
Диагностика
Уже на основании клинических признаков врач может заподозрить, что у пациента чесоточный зудень, но для подтверждения патологии необходимо проведение дополнительных исследований. В их список входят:
- первичный осмотр пациента на наличие чесоточных ходов;
- экспресс-диагностика при помощи молочной кислоты;
- окраска кожи йодной настойкой – клещевые ходы становятся коричневыми;
- выявление при помощи видеодерматоскопа.
Анализ на чесотку
Лабораторные анализы общей направленности не будут информативными. В крови может быть обнаружен повышенный уровень эозинофилов, которые являются признаком сенсибилизации. Кроме того, ее анализ способен показать, что в организме есть воспалительный процесс. Подтвердить заболевание может только соскоб на чесотку. Процедура заключается в срезании и заборе небольшого участка верхнего слоя эпидермиса возле чесоточных ходов. Во взятом материале обнаруживают самих клещей или их личинки.
Последствия
Осложнения провоцируют и типичные, и атипичные виды чесотки. Если определение типичной формы и основная медицинская помощь не осуществляется в нужный момент, то осложнений не избежать. Присутствует неприятный запах с ранки, а место поражения станет влажным, появятся боли. Отягощают состояние расчесанные выпуклости. Осложненная чесотка (в виде персистирующей или экзематозной) вызывает дерматит, экзему, пиодермию.
Сама по себе чесотка не очень опасна. Последствия дают расчесанные и от того инфицированные ранки. Возможно появление сепсиса. Причиной возникновения осложнений становится и психосоматика. Ведь 85% нательных поражений зарождаются на психологическом уровне.
Лечение чесотки у человека
Самопроизвольно чесотка никогда не проходит и может протекать многие месяцы и годы, временами обостряясь. Чтобы излечить больного чесоткой, достаточно уничтожить клеща и его яйца, что легко достигается применением местных средств. Не занимайтесь самолечением, и не используйте народные средства. В настоящее время разработан целый ряд эффективных препаратов для борьбы с эти заболеванием. Обратитесь к дерматологу, и вам будет назначена адекватная терапия.
В целом, для лечения чесотки в домашних условиях применяются следующие препараты:
- Бензилбензоат. Мазью или водно-мыльной суспензией обрабатываются кожные покровы в течение 2-5 дней.
- Спреагель. Спреем пораженная кожа обрабатывается 3 дня, при необходимости курс лечения повторяют через 10 суток.
- Серная мазь. Один раз в день, перед сном на протяжении 5-7 суток мазь втирается в пораженные участки кожи.
- Перметрин. С помощью ватного тампона смазываются пораженные участки, продолжительность лечения 3 дня.
- Линдан. Лосьоном смазывается вся кожа, препарат оставляется на 6 часов, применяется однократно.
- Кротамитон. Пораженные поверхности смазываются кремом 2 раза в день на протяжении двух суток.
- Ивермектин. Поврежденные участки кожи обрабатываются мазью однократно, при необходимости лечение повторяют через 14 дней.
Как лечить чесотку результативно? Также для достижения наилучших результатов в домашних условиях необходимо соблюдение следующих правил:
- При диагнозе чесотка лечение проходят все члены выявленного очага (семьи, детского коллектива).
- Во время лечения чесотки пациенты не должны мыться и менять постельное белье.
- Одежда и другие предметы, с которыми контактировал больной, подвергаются дезинфекции.
- Средства от чесотки наносятся на все тело, а не только на пораженные участки.
Мазь от чесотки необходимо втирать в кожу с особой тщательностью, избегая области лица и волос на голове. Больше внимания следует уделить пространству между пальцами, кистям рук. Наибольшая локализация клещей находится именно в этих местах. Чесотка у детей может перерасти в гнойную инфекцию, поэтому детям обрабатывают и лицо, и волосяной покров на голове
Проследите за тем, чтобы средство от чесотки не попало в рот и глаза ребенка: это важно!
Прогноз относительно лечения чесотки благоприятный: если определить заболевание и организовать терапию удается вовремя, то излечивается 100% пациентов.
Диагностические мероприятия
Если выявить наличие кожных зудней своевременно, то можно предотвратить их размножение и заражение близкого окружения. Диагностика чесотки проводится в условиях больницы врачом-дерматологом.
Осуществляется обследование в такой последовательности:
- Первичный осмотр. Врач уточняет симптоматику заболевания, выясняет остроту его течения и возможные причины. Проводится изучение очагов поражения с использованием оптических приборов.
- Забор материала на исследование. Для этого применяется тонкая игла, вводимая в место обнаружения самки кожного зудня. Взятые образцы изучаются под микроскопом.
- Подкрашивание йодом. Такой прием используется для выявления клещевых ходов там, где это невозможно сделать визуально. После нанесения йода на кожу, на ней проступают темные коричневые линии, являющиеся скрытыми ходами.
- Соскоб ткани. На исследуемый участок тела наносится 40%-я молочная кислота. Под ее воздействием происходит разрыхление рогового слоя эпидермиса. Его соскабливают, переносят на предметное стекло в каплю молочной кислоты и изучают под микроскопом.
В обязательном порядке пациенту назначаются лабораторное исследование крови, консультации у профильных специалистов и аллерголога.
Жизнеспособность кожных клещей
По вполне понятным причинам многих интересует вопрос, сколько живет чесоточный клещ вне тела человека. Насекомое покидает кожу во время сна, переодевания, остается на постели, одежде или на различных предметах. Клинические исследования показали, что зудни не приспособлены для жизни вне организма человека. Паразит не создает резервов калорий, так как увеличение в размерах будет препятствовать его движению по эпителию.
В самых благоприятных условиях (на одежде, в тепле и при высокой влажности воздуха) зудень может прожить не более 3 суток. После этого он погибает от истощения и обезвоживания.
На жизнеспособность клеща влияет и температура окружающего воздуха. Малейшее ее понижение или повышение приводит к ослаблению и смерти насекомого. Существовать паразит может в температурном диапазоне +30..+40 ºC. При понижении температуры ниже +25 ºC насекомые впадают в анабиоз, из которого они могут и не выйти, если период спячки продлится более недели. При температуре свыше +55 ºC гибнут в считанные минуты.
Следует знать, чего боится клещ, чтобы избавиться от него быстро и гарантированно. Гибель паразитов наступает при обработке вещей утюгом или при стирке их в горячей воде. Точно установлено, что зудни не переносят мороз. Достаточно охладить мебель и одежду до отрицательной температуры, чтобы погибли все взрослые особи и их кладки. Что касается мягких игрушек и вещей которые нельзя стирать, то их упаковывают в герметичный целлофановый пакет. Через 4–5 дней клещи и личинки погибают.
Обзор
Чесотка — это заразное кожное заболевание, возбудителем которого является микроскопический чесоточный клещ (зудень), проделывающий ходы в коже.
Основной и, нередко, первый признак чесотки — сильный зуд, обостряющийся ночью. Также на коже появляется сыпь в местах, где клещи проделывали ходы. Ртом и передними конечностями они прорывают ходы в верхнем слое кожи (эпидермисе). Клещи-самцы передвигаются между чесоточными ходами в поисках партнера для спаривания. После спаривания самец погибает, а самка начинает откладывать яйца. Через 3-4 дня вылупляются личинки и вылезают на поверхность кожи, где достигают полового созревания через 10–15 дней. Самцы остаются на поверхности кожи, а самки прогрызают новые ходы. Затем цикл повторяется. Если чесотку не лечить, жизненный цикл клещей может повторяться бесконечно. Чесоточных клещей не смыть ни мылом, ни горячей водой, а также не соскрести с кожи.
Чесоточные клещи предпочитают жить в теплых местах: в складках тела, между пальцами, под ногтями, в ложбинке под ягодицами или грудью, в паху. Они также могут прятаться под ремешком часов, браслетами или кольцами. Излюбленными местами чесоточного зудня у маленьких детей также являются подошвы ног и ладони.
Как правило, чесоточные клещи передаются при длительном кожном контакте либо во время полового акта с зараженным человеком. Наиболее активны клещи ночью, поэтому в это время суток, в одной постели наиболее вероятно заражение. Вероятность заболеть при кратковременном контакте, например, при рукопожатии или объятиях, низка.
Клещ может выживать вне человеческого организма в течение 24–36 часов, что делает возможным заражение через одежду, полотенце или постельное белье, хотя такие случаи редки. Заболевание может быстро распространяться, так как в течение некоторого времени люди обычно не знают, что заражены. С момента заражения до появления первых симптомов чесотки может пройти до 8 недель. Это называется инкубационным периодом.
Чесотка широко распространена в густонаселенных областях с ограниченным доступом к медицинскому обслуживанию и чаще всего встречается в следующих тропических и субтропических регионах:
- Африка;
- Центральная и Южная Америка;
- северные и центральные регионы Австралии;
- острова Карибского бассейна;
- Индия;
- Юго-Восточная Азия.
В развитых странах вспышки чесотки иногда случаются в местах большого скопления людей, например, в школах, детских садах и домах престарелых. Чаще это происходит зимой. Возможно, потому что в это время года люди проводят больше времени в помещениях и ближе друг к другу.
Назвать точное число случаев заболевания чесоткой сложно, так как многие люди не обращаются к врачу, а лечатся дома при помощи лекарств, продающихся без рецепта. Или врачи лечат чесотку без специальной регистрации, не сообщая об этом в органы санитарного надзора. Согласно официальной статистике в России чесоткой болеют 65-85 человек на 100 тысяч. Однако по результату анализа фармацевтического рынка противочесоточных препаратов в аптеках продается в 50-57 раз больше.
Чесоткой может заразиться кто угодно, но некоторые более подвержены заболеванию из-за близкого контакта с большим количеством людей. Группы риска:
- дети — вспышки чесотки случаются в школах и детских садах;
- родители — из-за близкого контакта с зараженными детьми;
- пожилые люди, живущие в домах для престарелых;
- люди, ведущие активную половую жизнь.
Виды чесотки
В организме определенных людей чесоточный клещ может вести себя по-разному. В зависимости от этого чесотка на руках и других частях тела имеет классификацию и разделяется на следующие виды:
- Типичная. Эта форма поражения зуднем имеет классическое течение, которое описано выше.
- Без ходов. Главным отличием является уменьшенное количество высыпаний и отсутствие чесоточных «норок». Вместо них присутствуют только зудящие пузырьки. Такое состояние характерно для заражения личинками, а не взрослым клещом.
- «Чистоплотная». Похожа на типичную чесотку. Разница заключается в причине. Эта форма заболевания развивается на фоне ежедневного мытья тела.
- Узелковая (лимфоплазия). Признаком являются коричневые или розовые круглые узелки в местах укуса клещей.
- Норвежская. Это очень редкое заболевание, которое наблюдается при ослабленном иммунитете на фоне синдрома Дауна, СПИДа, туберкулеза.
- Псевдочесотка. Проходит самостоятельно, когда человек перестает контактировать с животным, который болен псевдосаркоптозом.
- Осложненная. Сопровождается другими инфекциями, развивается вследствие не долеченной типичной формы.
Норвежская чесотка
Норвежская чесотка (крустозная, корковая) является довольно редким заболеванием. Впервые норвежская чесотка была описана в 1848 году Даниэльсоном и Беком у больных лепрой.
Заболевание развивается в следующих случаях:
- у больных с иммунодефицитом, в том числе ВИЧ-положительных и больных СПИДом,
- при развитии иммуносупрессивных состояний, причиной которых является длительный прием цитостатических и гормональных препаратов,
- у больных с системными васкулитами и гемобластозами.
- у больных с нарушенной периферической чувствительностью, что отмечается при проказе, сирингомиелии, параличах и спинной сухотке,
- у больных с конституциальной аномалией ороговения,
- у больных со слабоумием, болезнью Дауна, сенильной деменцией.
При норвежской чесотке из-за развившегося иммунодефицита на коже больного регистрируется в сотни тысяч раз больше чесоточных клещей, чем при типичной чесотке.
Рис. 19. На фото норвежская чесотка — довольно редкое, но очень тяжелое заболевание.
Признаки и симптомы норвежской чесотки
Массивные корки, огромное количество чесоточных клещей между корками, множественные чесоточные ходы на кистях и стопах, папулезно-везикулярная сыпь, наличие пустул и частое отсутствие зуда — основные симптомы норвежской чесотки. Кожные покровы у таких больных гиперемированы, отечны и шелушатся.
- Корки грязно-бурого цвета, местами достигают в толщину 2 — 3 см. Они как панцирь, охватывают участки тела, ограничивают движения и вызывают сильную боль при малейшем движении. Под корками и между их слоями обнаруживается масса чесоточных клещей.
- На стопах и кистях больного расположено множество чесоточных ходов.
- На ладонях и стопах отмечается выраженный гиперкератоз. Ногти деформируются и утолщаются.
- Волосы приобретают пепельный цвет, становятся сухими, тусклыми и выпадают.
- Температура тела повышается.
- От больного исходит неприятный кислый запах.
- Заболевание часто осложняется развитием пиодермий и лимфаденитами.
Норвежская чесотка обладает высокой степенью контагиозности (заразности). Больной часто становится причиной развития локальных эпидемий.
Рис. 20. На фото норвежская чесотка.
Какие препараты применяют для лечения?
Чесотка обычно легко излечима. Стандартная терапия чесотки – это кожные препараты, содержащие 5% перметрина (Медифокс, Ниттифор и др). Перметрин – это инсектицид, который убивает чесоточных клещей. Если перметрин не может быть использован (например, из-за аллергии на него), то применяется 0,5% водный раствор малатиона (Пара плюс). Высокоактивным также является сочетание препаратов esdepallethrine + piperonyl butoxide (Спрегаль)
Все эти препараты просты в применении, и обладают высокой эффективностью. Препарат против чесотки наносится на кожу дважды – в первый день терапии, и на седьмой день от первого нанесения
Такая схема гарантированно убивает всех чесоточных клещей на коже человека и внутри нее.
Обратите внимание, что ежедневные горячие ванны, с мылом или гелем для душа НЕ способны вылечить Вас от чесотки. Использование вышеуказанных инсектицидов – обязательно
Правила использования препаратов против чесотки
Прочтите инструкцию к выбранному препарату, уточните для каких участков кожи он разрешен
Некоторые препараты применяются на всех участках тела включая кожу головы и лица, в то время как другие должны быть применены только для кожи ниже шеи.
Не забудьте обработать труднодоступные места, такие как перианальная область, спина, подошвы ступней, межпальцевые промежутки рук и ног, подногтевые ложа и гениталии.
Обратите особое внимание на те области, где чаще всего бывают клещевые тоннели: запястья и локти, кожа в складке под женской грудью, подмышечные впадины, а также область вокруг сосков у женщин. Взрослому человеку необходимо не менее 30 г крема или 100 мл лосьона для достаточного намазывания на все участки тела
То есть для двукратной обработки одного взрослого человека необходимо приобретать не менее 60 г крема или 200 мл лосьона
Взрослому человеку необходимо не менее 30 г крема или 100 мл лосьона для достаточного намазывания на все участки тела. То есть для двукратной обработки одного взрослого человека необходимо приобретать не менее 60 г крема или 200 мл лосьона.
Наносите крем или лосьон на сухую, не распаренную кожу (не после горячей ванны).
Крем или лосьон следует оставить на коже столько времени, сколько рекомендовано в его инструкции
Например, средства на основе перметрина следует оставлять на коже 8-12 часов. Средства на основе малатиона не следует смывать 24 часа.
Дети не должны посещать школу или детский сад, пока не пройдут первый день лечения.
Если в день лечения вы моете руки, или любую другую часть тела – после мытья необходимо повторно нанести крем или лосьон на вымытые участки кожи.
Матери, кормящие грудью, должны смывать лосьон или крем с сосков перед каждым кормлением младенца, а после кормления – повторно наносить его.
При лечении ребенка раннего возраста – следует надевать ему варежки на ручки, чтобы предотвратить слизывание ребенком лекарства.
Одежда, полотенца, и постельное белье, которые соприкасались с заболевшим, должны быть постираны при температуре не ниже 50 ° С сразу после первого курса лечения. Такая температура убивает чесоточных клещей. Если какую-то вещь нельзя постирать в горячей воде, заверните ее в полиэтиленовые мешки и оставьте без использования не менее 72 часов – клещи погибнут от голода. Допустимо также с целью дезинфекции (дезинсекции) проглаживать ткани горячим утюгом, или помещать в горячую сушилку на 10-30 минут. Однако помните, что обработка высокой температурой предметов мебели, жилых помещений, или домашних животных – нецелесообразна и опасна.
Некоторым пациентам, имеющим симптомы вторичной бактериальной инфекции кожи, могут также понадобиться антибиотики.
Чесотка у детей и беременных
Для деток (особенно младенцев) помимо стандартных папуловезикулярных высыпаний и наличия чесоточных ходов характерны: сыпь везикулоуртикарная, мокнутия кожи, онихии и паронихии, аналогичные поражению кожи болезнетворными грибками. Клиническая симптоматика у младенцев (до полугода) часто бывает похожа на крапивницу. Проявляется обширными первичными пузырьковыми высыпаниями с кровянистыми корочками, множественными расчесами. Впоследствии превращается в мелкую везикулезную сыпь. Локализуется на попе, спине, коже лица.
Иногда симптомы «детской» чесотки схожи с типичными проявлениями острой экземы. Сильный зуд при этом больной ощущает не только в областях наибольшего скопления клещей, но и на отдаленных участках. Из-за интенсивного зуда ребенок становится капризным, у него может нарушится сон. Беременным (при условии своевременного обнаружения и лечения) чесотка не опасна. На плод не влияет. Раздражающим фактором является зуд, который мешает отдыхать и спать, следствием чего становится ухудшение самочувствия будущей матери. Редко к типичным симптомам присоединяется незначительное повышение температуры.
В запущенных случаях, при осложненной вторичной бактериальной инфекцией чесотке заболевание матери может отрицательно сказаться на внутриутробном развитии плода. Кроме того, существует вероятность заражения в процессе родов, следствием чего может стать тяжелая болезнь младенца. Если чесотка у новорожденного не будет вовремя диагностирована и вылечена, последствием может стать тяжелая гнойная инфекция, требующая сложной медикаментозной терапии и длительного восстановления.
| Чесоточная сыпь при беременности |
 |
Лечение
Симптомы и лечение будут связаны между собой, поскольку при разных формах чесотки у пациентов возникают разные жалобы и осложнения.
- Обязательно применение лечения для всех людей, находящихся в очаге эпидемиологической опасности.
- При лечении обязательно подстригают ногти под корень.
- Душ (теплый) следует принимать с применением мочалки и мыла – так можно удалить часть клещей механическим способом.
- Мазь от чесотки наносится всегда голыми руками без перчаток, чтобы обработать заодно и кисти.
- Белье и одежду, соприкасавшуюся с кожей, следует прокипятить в течение 10 минут и прогладить.
- Можно спрятать вещи в пакет или оставить их на открытом воздухе на 5 дней. В этом случае клещи не выживут.
- Лечение чесотки в домашних условиях должно все равно проводиться под контролем врача. Как лечить чесотку эффективно в каждом случае – может определить только специалист-дерматолог.
Средство от чесотки, которое вам подберет врач, может быть представлено в нескольких формах. Лекарство от чесотки в таблетках чаще всего назначается для терапии осложнений болезни. К примеру, антигистаминные препараты (Лоратадин, Супрастин, и т. п.) – назначаются для снятия симптомов зуда.
Препараты из аптечных сетей
Для предупреждения аллергических реакций и воспалений, рекомендуется к употреблению антигистаминное средство – Супрастин
- Эмульсия и мазь Бензилбензоат.
При лечении эмульсией пациент:
– принимает теплый вечерний душ с мочалкой и мылом;
– на сухую кожу намазывает суспензию, распределяя ее сверху вниз по всей поверхности, кроме волос, шеи и и лица (для взрослых). После высыхания средства пациент ложится спать.
– Далее на протяжении 3 дней трижды в день повторяют нанесение средства. При этом не меняют белье, не принимают душ.
– На 4 сутки принимается душ и повторяется обработка. Полностью меняют и дезинфицируют белье и одежду.
Мазь применяют по той же схеме, что и эмульсию, но с обязательной обработкой подошв и ладоней.
Однако, при необходимости, врач посоветует вам, как снизить концентрацию действующего вещества разведением.
- Перметрин, самая «ходовая» форма которого – это крем. Можно использовать детям с годовалого возраста. Применять строго по инструкции, требуется 2 обработки.
- Серная мазь – простое, экономичное и эффективное лекарство. Применяется по схожей с бензилбензоатом схеме, но наносится в течении 7 дней однократно в сутки с обработкой всех вещей пациента на 6 день.
В первые же сутки применения практически исчезает зуд.
Недостатки –
- Спрегаль-аэрозоль, уничтожающий зудня – разрешен беременным и детям с 2 месяцев. Используется 1 раз в 12 часов по вечерам согласно инструкции.
Препарат чаще всего уничтожает 91% клещей уже после первого применения.
Когда лечение подходит к концу, следует обратить внимание на основные симптомы недуга – высыпания и чувство зуда. Они должны практически прекратиться
Но если зуд сохраняется – обязательно пройдите обследование на наличие паразита в эпидермисе.

Спрей от чесотки, применяется наружно. Эффективное время для лечения – перед сном. После того, как препарат наносится на тело, не стоит мыться. Наносится спрей посредством распыления на пораженные участки с 20-30 сантиметрового расстояния
Если пораженные ранее участки подсыхают и шелушатся, а новых не образуется – это означает, что дело идет к выздоровлению.